Оксалурия код мкб 10

Рубрика МКБ-10: E74.8
МКБ-10 / E00-E90 КЛАСС IV Болезни эндокринной системы, расстройства питания и нарушения обмена веществ / E70-E90 Нарушения обмена веществ / E74 Другие нарушения обмена углеводов
Определение и общие сведения[править]
Семейная почечная глюкозурия
Семейная почечная глюкозурия характеризуется наличием стойкой изолированной глюкозурии в отсутствие как генерализованной дисфункции проксимальных почечных канальцев, так и гипергликемии. Семейная почечная глюкозурия обычно считается доброкачественным заболеванием, поскольку большинство пациентов не имеют тяжелые клинические последствия.
Этиология и патогенез[править]
Семейная почечная глюкозурия вызвана мутациями с потерей функции в гене SLC5A2 (16p11.2).
Увеличение экскреции глюкозы с мочой обусловлено разнообразными причинами. У здоровых лиц глюкозурия не выражена, её невозможно определить рутинными лабораторными методами, а увеличение выраженности глюкозурии, например, при проведении теста толерантности к глюкозе носит транзиторный характер.
Почечная глюкозурия часто является самостоятельным заболеванием; её, как правило, обнаруживают случайно; полиурию и полидипсию наблюдают крайне редко. Иногда почечной глюкозурии сопутствуют другие тубулопатии, в том числе в составе синдрома Фанкони.
Среди возможных причин почечных глюкозурий типов 1 и 2 обсуждают мутации одного из канальцевых белков-переносчиков, реабсорбирующих глюкозу вместе с двумя ионами натрия. Однако разграничение этих вариантов на генетическом уровне затруднительно, поскольку в одной семье диагностируют случаи почечной глюкозурии как 1-го, так и 2-го типа.
Патогенез
1. При почечной глюкозурии типа 1 наблюдают значительное снижение реабсорбции глюкозы в проксимальных канальцах при относительно сохранных величинах клубочковой фильтрации. Коэффициент отношения максимальной реабсорбции глюкозы к СКФ у пациентов с почечной глюкозурией типа 1 снижен.
2. Почечная глюкозурия типа 2 характеризуется значительным увеличением порога реабсорбции глюкозы эпителиоцитами проксимальных канальцев. Коэффициент отношения максимальной реабсорбции глюкозы к СКФ (скорость клубочковой фильтрации ) близок к нормальному.
3. Крайне редко наблюдают почечную глюкозурию типа 0, при которой способность эпителиоцитов проксимальных канальцев реабсорбировать глюкозу полностью отсутствует. Развитие глюкозурии связывают с мутацией, обусловливающей отсутствие или значительный дефект, сопровождающийся полной утратой реабсорбирующей функции, канальцевых белков, транспортирующих глюкозу. У этих больных величины глюкозурии достигают особенно высоких цифр.
Существуют и более редкие варианты почечной глюкозурии. Описано сочетание почечной глюкозурии типа 1 с глицинурией и гиперфосфатурией; при этом другие признаки синдрома Фанкони, в том числе аминоацидурия, отсутствуют.
При комбинации почечной глюкозурии с глицинурией больные нередко страдают муковисцидозом. Считают, что этот вариант тубулопатии наследуют по аутосомно-доминантному типу.
Идентифицирована мутация, обусловливающая значительное снижение активности кишечного траспортёра для глюкозы и галактозы. Одновременно у этих больных обнаруживают нарушения реабсорбции глюкозы в канальцах, чаще сходные с почечной глюкозурией типа 2.
Почечную глюкозурию наблюдают у беременных. Развитие её обусловлено значительным физиологическим увеличением СКФ при относительно стабильных показателях максимальной реабсорбции глюкозы. Глюкозурия беременных носит транзиторный характер.
Клинические проявления[править]
Другие уточненные нарушения обмена углеводов: Диагностика[править]
Лабораторные исследования
Почечную глюкозурию диагностируют по наличию глюкозы в моче натощак при нормальном уровне гликемии. Почечное происхождение глюко-зурии подтверждают обнаружением глюкозы не менее чем в трёх порциях мочи и отсутствием изменений в гликемической кривой при проведении теста толерантности к глюкозе.
При почечной глюкозурии величина экскреции глюкозы с мочой варьирует от 500 мг/сут до 100 г/сут и более, у большинства пациентов она составляет 1-30 г/сут.
Дифференциальный диагноз[править]
У беременных необходимо проводить дифференциальную диагностику глюкозурии с сахарным диабетом беременных.
Другие уточненные нарушения обмена углеводов: Лечение[править]
Лечение почечной глюкозурии предусматривает подбор сбалансированного рациона, содержащего достаточное количество углеводов. При полиурии для предупреждения потери калия рекомендуют употребление сухофруктов.
Профилактика[править]
Прочее[править]
Оксалурия
Первичная гипероксалурия является редким расстройством метаболизма гликоксилата, характеризующееся накоплением оксалатов. Гипероксалурия может проявляться единичными почечными камнями, рецидивирующим нефролитиазом и нефрокальцинозом вплоть до терминальной стадии хронической почечной недостаточности и системного оксалоза.
Манифестация гипероксалурии может наблюдаться в любом возрасте. Хорошо известны три варианта патологии: первичная гипероксалурия типов 1, 2 и 3.
Наиболее частая форма тип 1 из-за дефицита глиоксилат аминотрансферазы — пероксисомального фермента L-аланина печени, вызванного мутациями в гене AGXT (2q37,3).
Оксалурия — стойкое выделение с мочой кристаллов оксалата кальция. Заболевание связано с нарушением выделения почками защитных коллоидов, поддерживающих в норме щавелевую кислоту в растворённом состоянии. Оксалаты кальция выпадают при любом рН мочи, чаще при 5,4-6,6.
При построении диетического рациона для больных оксалурией следует учитывать, что введение с пищей продуктов, богатых щавелевой кислотой, повышает выделение оксалатов с мочой. Из рациона исключают продукты с высоким содержанием щавелевой кислоты и её солей: щавель, шпинат, свёклу, картофель, бобы, ревень, инжир, петрушку, некоторые ягоды (сливу, землянику, крыжовник), чай, какао, кофе и др.
Выведению оксалатов из организма способствуют яблоки, груши, айва, листья грушевого дерева, винограда, чёрной смородины (в виде отвара). Отвары, приготовленные из кожуры фруктов, усиливают выведение щавелевой кислоты из организма.
Диетический рацион больного оксалурией включает следующие продукты: белый и чёрный хлеб, масло животное и растительное, молоко, творог, сметану, яйца, сыр, вегетарианские супы (из разрешаемых овощей и фруктов), молочные супы, мясо, рыбу и птицу в отварном виде в ограниченном количестве (по 150 г через день), блюда из круп и теста.
Больному оксалурией разрешается употребление достаточного количества жидкости (до 2 л) и соков из свежих овощей и фруктов. Несколько ограничивают в рационе поваренную соль и углеводы. Больным оксалурией можно рекомендовать диету № 5 с ограничением углеводов до 300 г. Из овощей и фруктов рекомендуют цветную и белокочанную капусту, чечевицу, горох, зелёный горошек, репу, спаржу, огурцы, яблоки, груши, абрикосы, персики, виноград, кизил, айву. При обострении заболевания необходимо ограничить в рационе молоко и молочные продукты, содержащие много кальция.
Пентозурия
Синонимы: дефицит ксилитолдегидрогеназы
Определение и общие сведения
Пентозурия — врожденное нарушение обмена веществ, которое характеризуется экскрецией с мочой от 1 до 4 г L-ксилулозы в день. Передается аутосомно-рецессивно.
Пентозурия обнаруживается в основном в популяции евреев-ашкенази с предполагаемой частотой гетерозиготной мутации 1/79.
Этиология и патогенез
Пентозурия вызывается мутациями в гене DCXR на хромосоме 17, кодирующий фермент L-ксилоз редуктазу (или L-ксилитолдегидрогеназа), который катализирует превращение 1-ксилулозы в ксилит.
Клинические проявления
Пентозурия является доброкачественным состоянием и не проявляет себя клинически. Единственной биологической особенностью является постоянное выделение L-ксилулозы с мочой, которые могут быть ошибочно приняты за проявления глюкозурии.
Изолированная недостаточность глицеринкиназы
Синонимы: гиперглицеринемия
Изолированная недостаточность глицеринкиназы является очень редким Х-сцепленным нарушением метаболизма глицерина, которое биохимически характеризуется повышенным уровнем глицерина в плазме и моче, а клинически — различными нейрометаболическими проявлениями в зависимости от возраста манифестации заболевания. Тяжесть гиперглицеринемии варьирует от жизнеугрожающего метаболического криза у детей до бессимптомной формы у взрослых. Выделяют инфантильную, ювенильную и взрослую формы недостаточности глицеринкиназы.
Дефицит трансальдолазы
Дефицит трансальдолазы является врожденным нарушением метаболизма пентозофосфата, который проявляется в неонатальном или антенатальном периоде с водянкой плода, гепатоспленомегалией, печеночной дисфункцией, тромбоцитопенией, анемией и почечными и сердечными аномалиями.
Описано менее 10 случаев дефицита трансальдолазы у детей, родившимися в близкородственных браках у родителей турецкого и арабского происхождения.
Дефицит трансальдолазы вызван мутациями в гене трансальдолазы TALDO1 (11p15.5-p15.4).
Источники (ссылки)[править]
Нефрология [Электронный ресурс] / Под ред. Е.М. Шилова. — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2010. — https://www.rosmedlib.ru/book/ISBN9785970416419.html
Клиническая диетология [Электронный ресурс] / В. П. Шевченко ; под ред. В. Т. Ивашкина. — М. : ГЭОТАР-Медиа, 2014. — (Серия «Библиотека врача-специалиста»). — https://www.rosmedlib.ru/book/ISBN9785970430088.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник

Основная функция мочевыводящей системы – очищение организма от продуктов обмена веществ. Метаболические сбои сразу же отражаются на составе мочи.
На основании ее клинического анализа может быть диагностирована оксалатурия. Это состояние само по себе не является патологией, но требует пристального внимания, поскольку считается одним из факторов, повышающих риск развития мочекаменной болезни.
Понятие оксалатурии
 Оксалатурия – выделение вместе с мочой солей щавелевой кислоты (оксалатов). Другие названия – оксалатная нефропатия и щавелевокислый диатез. Чаще всего в моче обнаруживаются соли кальция (СаС2О4) и аммония ((NH4)2C2O4). Как же они образуются?
Оксалатурия – выделение вместе с мочой солей щавелевой кислоты (оксалатов). Другие названия – оксалатная нефропатия и щавелевокислый диатез. Чаще всего в моче обнаруживаются соли кальция (СаС2О4) и аммония ((NH4)2C2O4). Как же они образуются?
При чрезмерном поступлении щавелевой кислоты в организм или нарушении процесса ее расщепления она соединяется с кальцием и/или аммонием, образуя микроскопические твердые кристаллы.
В норме они не задерживаются на эпителиальной поверхности почек и пузыря, постоянно вымываясь вместе с мочой. Но если солей становится слишком много, или возникают урологические заболевания воспалительного характера, они могут аккумулироваться и образовывать камни – конкременты.
Для профилактики мочекаменной болезни при обнаружении оксалатурии необходимо провести комплексное обследование и выявить фактор, провоцирующий избыточное образование солей.
Что такое оксалаты?
 Оксалатами называют соли щавелевой кислоты, а также камни в почках или мочевом пузыре, сформировавшиеся в результате их накопления.
Оксалатами называют соли щавелевой кислоты, а также камни в почках или мочевом пузыре, сформировавшиеся в результате их накопления.
Именно этот тип конкрементов обнаруживается у 70% пациентов с мочекаменной болезнью.
Оксалатные камни – самые твердые из всех и практически не поддаются медикаментозному растворению. Они представляют собой покрытые шипами темно-коричневые образования диаметром от нескольких миллиметров до 4 см.
Характерный оттенок им придает кровь, выделяющаяся при травмировании слизистой оболочки острыми краями.
Лечение оксалатов заключается в их удалении посредством операции, эндоскопического вмешательства или литотрипсии (дробления ударной волной). Кроме того, назначаются лекарства и диета.
Без устранения причин оксалатурии уничтожение камней будет давать лишь временный эффект.
Причины
Оксалатурия бывает врожденной и вторичной. В первом случае ее причиной является редкое наследственное заболевание под названием оксалоз. Оно возникает из-за дисбаланса ферментов, отвечающих за обмен глиоксиловой кислоты и глицина, и со временем приводит к почечной недостаточности.
Основные причины вторичной оксалатурии:

- несбалансированное питание – злоупотребление продуктами, которые содержат очень много щавелевой кислоты и витамина С, а также блюдами, нарушающими перераспределения кальция;
- стрессовые ситуации;
- нехватка магния и витамина В6;
- патологии кишечника – язвенный колит, резекция части кишки, болезнь Крона, воспалительные процессы;
- ожирение;
- сахарный диабет;
- хронические недуги мочевыводящих путей – пиелонефрит, цистит;
- заболевания печени.
Неправильное питание и стресс – факторы, которые могут привести к одноразовому выведению солей. Такая оксалатурия не требует лечения при условии, что человек в дальнейшем будет следить за питанием и избегать нервного перенапряжения. Все остальные причины связаны с нарушением обменных процессов в организме и требуют комплексной терапии.
Клиническая картина
Оксалатурия протекает без ярко выраженных симптомов. Ее признаки:
- обильное мочеиспускание;
- быстрая утомляемость;
- боли в животе.
 Если уже началось формирование крупных конкрементов, то состояние отягощается проявлениями мочекаменной болезни:
Если уже началось формирование крупных конкрементов, то состояние отягощается проявлениями мочекаменной болезни:
- тянущими болями в поясничной области;
- красноватым цветом выделений (из-за присутствия в них крови);
- уменьшением суточного объема мочи.
При закупорке мочевыводящего канала камнем возникает почечная колика – острая боль в пояснице, отдающая в пах, которая может сопровождаться тошнотой и рвотой.
Для диагностики оксалатурии достаточно общего анализа мочи. В нем обнаруживаются оксалаты, лейкоциты, эритроциты, белок и цилиндры в количествах, превышающих норму.
Кроме анализа мочи, при оксалатурии желательно сделать УЗИ и/или рентген мочеполовых путей, чтобы уточнить наличие песка и камней.
Диета
Основа терапии оксалатурии – диета. Пациенту следует отказаться от:

- щавеля, томатов, сельдерея, гороха, шпината, репы, фасоли, сои, чечевицы, брюссельской капусты, шампиньонов;
- клюквы, красной смородины, земляники, крыжовника, цитрусовых;
- отваров на основе мяса и рыбы;
- колбасных изделий;
- копченостей, консервов;
- шоколада, какао;
- желатина, печени, студня;
- кофе, крепкого чая, алкоголя;
- жирного молока, сыра, сливок;
- горчицы, перца.
Допускается ограниченное употребление нежирного мяса, кисломолочных продуктов, яиц, поваренной соли, лука, чеснока. Все остальные блюда можно кушать в нормальных количествах, но лучше в отварном или запеченном виде.
Необходимо употреблять много жидкости – 2 л в день. Полезны ощелачивающие напитки – минеральная вода со слабощелочным действием, огуречный и тыквенный соки.
Средний срок соблюдения диеты при оксалатурии – 2 недели. При условии, что нет серьезных нарушений обмена веществ, этого времени достаточно для восстановления баланса.
Лечение
 Для лечения оксалатурии назначаются препараты:
Для лечения оксалатурии назначаются препараты:
- предупреждающие кристаллизацию кальция – цитрат натрия и калия;
- изменяющие кислотность мочи в щелочную сторону – «Маргулит»;
- содержащие магний, витамины А, В2, В6 и D – «Ретинол», «Рибофлавин», «Кальциферол», «Фитин».
Также практикуется длительный прием фитосредств, в формулу которых входят лекарственные растения с литолитическим, мочегонным и противовоспалительным действием. Среди них «Канефрон», «Цистон», «Уролесан» и другие.
По назначению врача можно пить растительные чаи, которые способствуют растворению и вымыванию оксалатов. Таким действием обладают листья земляники, спорыш, хвощ, семена укропа, кукурузные рыльца, мята, почки и листья березы, цветы бузины, толокнянка, корни фиалки, липа, крапива, сушеница и так далее.
Лучше всего готовить сборы из 2-3 компонентов, взятых в равных долях. Столовая ложка сырья заливается 400 мл кипятка и настаивается несколько часов. Употреблять по 2-3 столовых ложки за 30 минут до еды трижды в день. Каждые 2 недели состав чая стоит менять.
Кроме того, показана умеренная физическая активность: благодаря движению мочевыводящие пути быстрее очищаются от оксалатов.

Цветы бузины
При оксалатурии важно не только нормализовать питание и «промыть» почки. Необходимо направить усилия на лечение основного заболевания – пиелонефрита, патологий кишечника и так далее. Если они имеют хронический характер, то контролировать состав мочи и принимать меры по его нормализации следует постоянно.
Оксалатурия может быть результатом различных болезней, связанных с нарушением обмена веществ или проблемами в работе мочевыводящей системы. Ее лечение заключается в исключении продуктов, содержащих щавелевую кислоту, и увеличении доли блюд, богатых витамином В6 и магнием. Без терапии накопление солей способно привести к формированию камней в почках и мочевом пузыре.
 Соли щавелевой кислоты в норме должны содержаться в моче в небольших количествах. Но при повышении их содержания наблюдается патологический процесс – оксалатурия. Соли оксалаты в моче: причины образования, симптомы, ранняя диагностика, лечение и диета при оксалатах.
Соли щавелевой кислоты в норме должны содержаться в моче в небольших количествах. Но при повышении их содержания наблюдается патологический процесс – оксалатурия. Соли оксалаты в моче: причины образования, симптомы, ранняя диагностика, лечение и диета при оксалатах.
Для лечения МКБ, пиелонефрита и других болезней почек часто применяются травы. Какие сборы можно принимать и в каких количествах, читайте в этой статье.
Видео на тему
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Другие названия и синонимы
Первичная гипероскалурия.
Названия
Название: Оксалоз.

Оксалоз
Синонимы диагноза
Первичная гипероскалурия.
Описание
Оксалоз. Редкое наследственное заболевание, характеризующееся избыточным образованием щавелевой кислоты и накоплением ее солей (оксалатов) в органах. Патология проявляется интерстициальным нефритом, образованием камней в почках, отложением солей кальция в почечной ткани, периодическими приступами почечной колики и постепенным развитием хронической почечной недостаточности. Диагноз оксалоз ставится на основании увеличения выделения оксалатов с мочой, УЗИ почек, экскреторной урографии. Основу лечебных мероприятий составляет лекарственная терапия, диетотерапия, соблюдение питьевого режима и контроль диуреза.
Оксалоз
Дополнительные факты
Оксалоз (первичная гипероксалурия) – редкое нарушение обмена, при котором наблюдается избыточная выработка и отложение оксалата кальция в паренхиматозных органах, преимущественно в почках. Болезнь обычно передается по аутосомно-рецессивному типу, известны случаи аутосомно-доминантного наследования. В первом случае у гетерозигот клинические признаки гипероксалурии отсутствуют. В семьях с оксалозом частота возникновения заболевания среди ближайших родственников варьируется от 30 до 35%. Среди младенцев первичная гипероксалурия встречается в 1 случае на 120 тыс. Новорожденных. Распространенность патологии составляет 1-3 случая гипероксалурии на 1 млн. Населения.
Патогенез
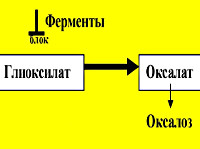
Оксалоз развивается в результате повреждения гена, локализованного в длинном плече II хромосомы. В основе заболевания лежит наследственно обусловленная ферментная недостаточность. Выделяют два типа первичной гипероксалурии с общими клиническими признаками. При гипероксалурии 1 типа наблюдается недостаточная выработка аланинглиоксилатаминотрансферазы в клетках печени, в результате чего не происходит преобразование глиоксиловой кислоты в муравьиную. Глиоксиловая кислота под воздействием лактатдегидрогеназы трансформируется в щавелевую кислоту, в итоге в организме накапливаются и экскретируются глиоксилат и оксалат кальция. Оксалоз 1 типа встречается в 70% случаев.
При гипероксалурии 2 типа возникает недостаток D-глицератдегидрогеназы, которая участвует в превращении глиоксиловой кислоты в гликолат. Происходит накопление щавелевой и глицериновой кислот. Щавелевая кислота превращается в оксалаты и экскретируется с мочой. Данный тип оксалоза встречается среди жителей индийских племен Оджибва из Манитобы. Патогенез образования камней и кальцинатов в паренхиматозных органах при первичной гипероксалурии связан с нерастворимостью оксалата кальция.
Симптомы
Клинические признаки болезни появляются в возрасте 3-4 лет. Наблюдаются частые приступы почечной колики, эпизоды повышения артериального давления, энурез. В моче выявляется гематурия, протеинурия, лейкоцитурия. Присоединяются частые инфекции мочевыводящих путей (цистит, уретрит, пиелонефрит) с ухудшением состояния пациента, повышением температуры тела, слабостью. При накоплении оксалатов развивается мочекаменная болезнь, которая обычно носит двусторонний характер. При генерализованной форме у больных выявляется остеопороз, часто возникают спазмы артериол и капилляров, постепенно нарушается сердечная проводимость, появляются признаки сердечной недостаточности. На поздних стадиях оксалоза в результате нарушений работы почек и задержки азотистых соединений развивается аутоинтоксикация (уремия).
Возможные осложнения
Самое опасное осложнение оксалоза – хроническая почечная недостаточность (ХПН). По статистике, 80% смертей от необратимого поражения почек приходится на возраст до 20 лет. При прогрессировании заболевания хроническая почечная недостаточность может перейти в острую. На фоне уремии у детей развивается умственная и физическая отсталость, дислексия, поражения костей и суставов (остеопороз, артрит), сердечно-сосудистой системы (миокардит, атриовентрикулярные блокады, сердечная недостаточность). При генерализованном оксалозе возникает вторичный гиперпаратиреоидизм, сопровождающийся повышенной ломкостью костей и деформацией суставов.
Диагностика
Диагностика оксалоза основывается на исследовании семейного анамнеза, истории заболевания, клинической картины, а также на данных лабораторных и инструментальных исследований. В анализе мочи определяется повышенный уровень оксалатов, гликолевой и глиоксиловой кислоты при отсутствии их избыточного потребления с пищей. При первичной гипероксалурии экскреция оксалата кальция составляет не менее 200 мг/сут. Для 1 типа оксалоза характерна экскреция гликолевой кислоты, а для 2 – глицериновой кислоты. С помощью экскреторной урографии выявляют камни в почках, кальциноз. При проведении УЗИ почек определяют мелкоочаговые уплотненные участки по ходу пирамид и в чашечно-лоханочной системе.
Дополнительно выполняют денситометрию и сцинтиграфию для обнаружения остеопороза. В тяжелых случаях проводят пункцию костного мозга с выявлением оксалатов. При наличии случаев оксалоза у членов семьи осуществляют пренатальный скрининг путем биопсии ворсин хориона. При генетическом исследовании определяются мутации генов, ответственных за метаболизм оксалатов (гены AGXT, GRHPR, HOGA1).
Дифференциальная диагностика
Дифференциальная диагностика оксалоза проводится с вторичной гипероксалурией, которая может развиваться при пищевой передозировке глицина, содержащегося в мясе, печени, злаковых.
Лечение
Специфическое лечение первичной гипероксалурии отсутствует. Основной целью терапии оксалоза является профилактика обострений и развития почечной недостаточности, снижение уровня оксалатов и предупреждение камнеобразования в почках.
• Медикаментозная терапия. В клинической практике используются препараты пиридоксина, которые способствуют временному уменьшению образования оксалата кальция.
• Диетотерапия. Диета предусматривает ограниченное потребление щавелевой кислоты и повышенное употребление кальция. При соблюдении диеты необходимо исключить из рациона следующие продукты: жирные мясные блюда, щавель, шпинат, кофе, чай, шоколад, свеклу, копчености. Рекомендовано употреблять в пищу крупы, овощные бульоны, бахчевые (тыква, дыня), кабачки, яблоки, молочные продукты, огурцы, сухофрукты.
• Питьевой режим. Пациентам с оксалозом следует увеличить потребление чистой негазированной воды на 500-1000 мл по сравнению с нормой. Необходимо следить за частотой мочеиспускания, которое должно осуществляться через каждые 2-3 часа. Данные мероприятия способствуют разведению мочи и снижению риска возникновения нефролитиаза.
Прогноз
При отсутствии наблюдения и лечения прогноз при оксалозе неблагоприятный. У 50% пациентов с первичной гипероксалурией в 13-15 лет появляются признаки почечной недостаточности. В возрасте 30 лет хроническое поражение почек диагностируется у 80% больных оксалозом. Раннее выявление заболевания, строгая диета и питьевой режим могут на годы отсрочить образование камней в почках и развитие почечной недостаточности.
Профилактика
Профилактика осложнений со стороны мочевыделительной системы включает диспансерное наблюдение терапевта или педиатра. Пациенту ежеквартально необходимо сдавать общий анализ мочи, пробы Зимницкого, раз в год проводить УЗИ почек и посещать нефролога.
Источник
