Купирование судорожного синдрома при удушении
Странгуляционная асфиксия — это одна из форм механической асфиксии, возникающая в результате сдавливания кровеносных сосудов и дыхательных путей в верхних отделах. Является следствием удушения с использованием самозатягивающейся петли или удавки. Сопровождается развитием судорог, потерей сознания, нарушением или остановкой дыхания, непроизвольной дефекацией и мочеиспусканием, диффузным цианозом кожи. При компрессии более 4-5 минут наступает смерть. Патология диагностируется визуально по наличию характерных симптомов и странгуляционной борозды. Специфическое лечение: освобождение шеи, обеспечение адекватного дыхания с помощью ИВЛ или инсуффляции кислорода, тотальная релаксация курареподобными препаратами, симптоматическая терапия.
Общие сведения
Странгуляционная асфиксия (механическая, удавление) характеризуется резким ослаблением кровотока в головном мозге, уменьшением концентрации кислорода, тяжелой гипоксией. В зависимости от использованного типа петли может являться полной или неполной. Диагностируется при попытках повешения или в результате криминальных действий. Количество случаев суицидального удавления увеличивается весной и осенью, в период обострения у психиатрических больных и высокой распространенности депрессивных состояний. Около 70% людей, выбравших данный способ самоубийства, являются мужчинами. Ситуации, связанные с уголовными преступлениями, чаще возникают в крупных городах.

Странгуляционная асфиксия
Причины
Непосредственная причина странгуляционной асфиксии — механическое пережатие верхних дыхательных путей и кровеносных сосудов удушающим предметом, в качестве которого может выступать самозатягивающаяся или несамозатягивающаяся петля, удавка. При этом возникает механическое препятствие для прохождения крови к головному мозгу, нарушается целостность хрящевых колец трахеи. Криминогенные удавления происходят при ограблении, покушении на убийство. К суицидальным попыткам предрасполагают следующие факторы:
- Проблемы в личной жизни. Подобные мотивы чаще встречаются у людей в возрасте 15-29 лет. Совершить самоубийство пытаются подростки, имеющие сложности в отношениях с родителями, страдающие от неразделенной любви и состоящие в сектах различной направленности. Это обусловлено возрастной или конституциональной незрелостью психики, желанием уйти от имеющихся трудностей.
- Психические заболевания. Попытки суицида при болезнях психиатрического профиля широко распространены, их количество достигает 50% от общего числа случаев. Убить себя пытаются люди, находящиеся в маниакальной стадии МДП, имеющие диагностированную шизофрению и алкогольный психоз, не отдающие себе отчета в своих действиях. Чаще суицидальные попытки происходят при обострениях.
- Безвыходные ситуации. К числу обстоятельств, при которых возможен суицид, относятся банкротство, нищета, потеря единственного источника дохода, утрата жилья или возможностей его приобретения. Добровольный уход из жизни нередко совершают люди, опасающиеся наказания за совершенные поступки, находящиеся под угрозой уголовного преследования, в том числе пожизненного или чрезмерно долгого, по их мнению, срока тюремного заключения.
- Психологический стресс. Известны случаи, когда самоповешение совершали люди, недавно пережившие развод, подвергшиеся сексуальному насилию, вынужденные произвести неприемлемое для них действие (убийство, предательство). Возможны и другие причины, объединенные наличием сильнейшего психологического потрясения, пережить которое пострадавший оказался неспособен.
- Тяжелые соматические заболевания. Значительное количество суицидальных попыток совершается пациентами, страдающими неизлечимыми онкологическими процессами. Самоубийство среди таких больных — способ ускорить неизбежное, остановить мучения, возникающие из-за выраженного болевого синдрома. Самостоятельное прекращение существования также практикуется пациентами, имеющими патологию, снижающую качество жизни: слепоту, паралич конечностей.
Патогенез
Удавление бывает полным или неполным. В первом случае тело целиком находится в воздухе, во втором частично опирается на какую-либо поверхность. Смерть или тяжелая гипоксия может наступить в обеих ситуациях, поскольку сонные артерии сдавливаются уже при нагрузке в 4-5 кг, позвоночные — 15-20 кг. При ударном усилии (прыжок с табуретки) и низком расположении удушающего агента происходит перелом подъязычной кости и полуколец трахеи. Плавное затягивание петли к подобным последствиям не приводит.
В момент остановки кровотока быстро нарастают расстройства газообмена по типу гипоксемии и гиперкапнии, возникает кратковременный спазм сосудистой сети с ее последующим стойким расширением. Отмечается значительное повышение венозного давления в церебральных бассейнах. При вскрытии обнаруживаются множественные мелкие кровоизлияния в ретробульбарную клетчатку, толщу грудино-сосцевидно-подключичных мышц и межпозвонковые диски. Могут выявляться разрывы интимы сонных артерий, участки некроза тканей головного мозга (ишемический инсульт).
Классификация
Странгуляционная асфиксия приводит к гибели в несколько этапов. Каждый из них продолжается 30-60 секунд. Иногда процесс затягивается до 10 минут. Длительность периода, предшествующего наступлению клинической смерти, зависит от локализации удавки, механических свойств материала, из которого состоит петля, и толщины травмирующего агента. Быстрее всего человек погибает при расположении борозды выше гортани. При этом происходит сжатие каротидных синусов, коллапс сосудов и рефлекторная остановка дыхания. Последствия удавления напрямую зависят от того, на какой стадии оно было прервано. Специалисты в области клинической реаниматологии различают следующие степени асфиксии:
- I степень. Характеризуется появлением тахикардии, признаками умеренной дыхательной недостаточности, цианозом кожных покровов, участием в процессе дыхания межреберных мышц, трепетанием крыльев носа, ростом артериального и венозного давления. Сознание сохраняется, психическое состояние может быть изменено. В большинстве случаев не имеет отдаленных последствий.
- II степень. Развивается через 2-3 минуты при полном удавлении и через 1-2 минуты при неполном. Дыхание редкое, присутствуют мышечные судороги. Может произойти непроизвольное мочеиспускание, опорожнение кишечника. Сознание утрачено или пациент находится в глубоком оглушении. У спасенных на этом этапе в дальнейшем развиваются нарушения чувствительности, умеренные неврологические изменения.
- III степень. Длительность варьируется от нескольких секунд до 1-2 минут. Возникает временная остановка дыхания, это явление называется терминальной паузой. Сохраняются судорожные сокращения мышц и атония сфинктеров, артериальное давление снижается до критически малых и неопределяемых величин. Нарастает диффузный цианоз. Пациенты, подвергшиеся реанимации, в последующем страдают от тяжелых нарушений работы ЦНС.
- IV степень. Самостоятельное дыхание возобновляется, однако имеет патологический характер (Чейна-Стокса или Куссмауля). Через несколько минут наступает его полное прекращение. Сопровождается остановкой сердца. Диагностируется клиническая смерть. У больных, которых удалось спасти, обнаруживаются симптомы постреанимационной болезни, неврологический дефицит, в отдельных случаях смерть мозга (декортикация).
Симптомы странгуляционной асфиксии
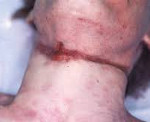
После удаления травмирующего фактора удавление приводит к появлению определенного симптомокомплекса. У большинства больных сознание отсутствует. При его сохранении человек ведет себя неадекватно, бывает агрессивным. Исключение составляют случаи удавления, которое удалось прервать на первом этапе. На шее заметен характерный след травмы — странгуляционная борозда. Скелетная мускулатура напряжена, отмечаются непрерывные судороги. На склерах и конъюнктиве глаза, а также на слизистой оболочке рта, верхнем и промежуточном валике борозды обнаруживается петехиальная сыпь.
Дыхание пациента аритмичное, порой прерывистое. При удавлении с помощью незатягивающихся петель развивается анизокория, спровоцированная односторонним сжатием симпатического нерва. Осмотр позволяет выявить положительный симптом Миновичи — закусывание кончика языка передними зубами во время судорог. Из носовых ходов выделяется сукровичная жидкость, артериальное давление повышено или резко снижено, имеет место тахикардия, нарушение коронарного ритма.
Осложнения
Распространенным осложнением странгуляционной асфиксии считается постгипоксическая энцефалопатия. Она встречается более чем у 70% людей, подвергшихся удавлению II-IV степени. Тяжесть последствий напрямую зависит от этапа, на котором был спасен пострадавший, и времени, потребовавшегося для коррекции газового состава крови. Патология проявляется хроническими головными болями, снижением умственных способностей, нестабильностью психики, паническими атаками или приступами агрессии.
Поражение центральной нервной системы становится причиной соматических сбоев. У 20-40% людей развиваются параличи и парезы различной степени. Возможно нарушение функций верхних или нижних конечностей, корпуса. Лица, перенесшие перелом хрящевых структур трахеи, в последующем в 80% случаев испытывают трудности с дыханием, может возникать стеноз ВДП, склонность к бронхоспазму. Подобные осложнения редко удается устранить. Подавляющее большинство больных подвергаются значительному падению качества жизни, иногда пациенты совершают повторные попытки суицида, спровоцированные ухудшением здоровья.
Диагностика
Постановка диагноза странгуляционная асфиксия производится на основании анамнестических данных и имеющейся на момент осмотра клинической картины. Определить произошедшее врачу скорой помощи, прибывшему на место происшествия, позволяет и окружающая обстановка: остатки петли на потолке, предсмертная записка, следы дефекации на одежде пострадавшего. Лабораторное изучение осуществляется в стационаре для определения тяжести нарушений гомеостаза. Визуализирующие методики позволяют установить факт механической деструкции образований шеи. План работы с пациентом включает в себя следующие пункты:
- Лабораторное обследование. Показан анализ на КЩС, концентрацию газов в крови. Содержание CO2 повышено, концентрация кислорода снижена. Отмечаются признаки метаболического ацидоза — снижение pH <7,3. Если на догоспитальном этапе пациент был интубирован и переведен на ИВЛ, показатель сатурации может быть нормальным или близким к норме.
- Аппаратное обследование. Выполняется рентгенография шеи, при необходимости и наличии технической возможности — компьютерная томография пораженной области. При проведении КТ удается создать трехмерное послойное изображение необходимой зоны, тем самым определив не только наличие, но и точную локализацию повреждений, вызванных сдавлением.
- Психиатрическое обследование. Людям, совершившим попытку суицида, рекомендована консультация психиатра. В ходе беседы врач выявляет причины решения о смерти, определяет уровень адекватности больного. Пациенты, имеющие признаки сохраняющихся расстройств (агрессия, депрессивные состояния, несоответствие поведения окружающей обстановке) подлежат дальнейшему лечению в стационаре соответствующего профиля.
Неотложная помощь
Лечение состоит из двух этапов — догоспитального и госпитального. Первый продолжается с момента обнаружения пострадавшего до его доставки в стационар. Действие удушающего фактора должно быть прекращено как можно скорее. Больного необходимо уложить на спину, оценить состояние. Неадекватное самостоятельное дыхание или его отсутствие — показание для интубации трахеи. Если пациента не удается интубировать, применяется коникотомия. ИВЛ проводят в режиме небольшой гипервентиляции с содержанием кислорода в смеси на уровне 60-70%. Требуется введение бензодиазепинов, кристаллоидных растворов, натрия гидрокарбоната, мочегонных средств и преднизолона. Транспортировку осуществляют после фиксации шеи шиной-воротником.
В стационаре анестезиолог-реаниматолог продолжает начатые бригадой СМП восстановительные мероприятия. Больного помещают в ОРИТ, подключают к аппарату ИВЛ. Искусственную вентиляцию продолжают не менее 4 часов, чаще до 2-3 суток. Для купирования гиперкоагуляции используют гепарин, судороги считаются показанием для полной мышечной релаксации за счет периферических миорелаксантов. Проводится массивная инфузионная терапия, коррекция метаболических сбоев. В первый день требуется круглосуточный контроль витальных функций с помощью анестезиологического монитора. Если пациент в сознании, рекомендована мягкая фиксация к кровати или индивидуальный сестринский пост (профилактика рецидивов суицида).
Прогноз и профилактика
Прогноз для жизни благоприятный. В абсолютном большинстве случаев пострадавшего, обнаруженного до момента остановки сердца, удается спасти. Выздоровление бывает неполным. Отсроченные последствия возникают практически у всех пациентов, перенесших удавление второй и более степени. Тяжесть отдаленной патологии зависит от выраженности и продолжительности гипоксии мозга, расположения и свойств петли, имевшихся до суицида неврологических или психических заболеваний.
Странгуляционная асфиксия криминогенного характера по понятным причинам не поддается медицинской профилактике. Суицидальные попытки пресекаются за счет внимательного наблюдения за окружающими. Эта задача возлагается на родственников и близких каждого человека. Должна быть хорошо организована служба психологической помощи, работа групп поддержки для людей, попавших в трудные жизненные ситуации. Во все виды диспансеризации и профессиональной медицинской комиссии рекомендуется включать осмотр психиатра.
Источник
Странгуляционная асфиксия — жизнеопасное повреждение, возникающее вследствие острейших обструктивных нарушений дыхания на уровне верхних дыхательных путей в сочетании с прямым механическим сдавлением кровеносных сосудов и нервных образований шеи под действием петли-удавки. В связи с этим на шее формируется странгуляционная борозда, или полоса сдавления. Реже удушение возникает при насильственном прекращении поступления воздуха через рот и нос пострадавшего.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В большинстве случаев странгуляционная асфиксия — результат самоповешения как следствие суицидной попытки лица, часто страдаюшего психическим заболеванием (в 25% случаев) или хроническим алкоголизмом (в 50% наблюдений). Повешение возможно не только в вертикальном положении тела пострадавшего без опоры на ноги, но и сидя и даже лёжа. Иногда в основе странгуляционной асфиксии лежит криминогенная ситуация, в том числе и удушение руками, или несчастный случай, который может произойти у пациента со слишком тугим воротником рубашки или туго затянутым шейным платком или галстуком.
Внезапная потеря сознания и мышечного тонуса в таких ситуациях приводит к спонтанному удушению. Реже пострадавший при потере сознания просто падает вниз лицом на твёрдый предмет, располагающийся поперёк шеи, что прекращает дыхание и сдавливает кровеносные сосуды и нервные образования шеи.
Удушение характеризуется быстро наступающими расстройствами газообмена по типу гипоксемии и гиперкапнии, кратковременным спазмом сосудов мозга, а затем стойким их расширением и резким повышением венозного давления. Повышение венозного давления в бассейне сосудов мозга приводит к глубоким нарушениям мозгового кровообращения, диффузным кровоизлияниям в вещество мозга, развитию гипоксической энцефалопатии.
Процесс умирания от странгуляционной асфиксии можно разделить на четыре стадии, каждая из которых продолжается несколько секунд или минут.
■ Для I стадии характерны сохранение сознания, глубокое и частое дыхание с участием всей вспомогательной мускулатуры, прогрессирующий цианоз кожи, тахикардия, повышение артериального и венозного давления.
■ Во II стадии сознание утрачивается, развиваются судороги, возникают непроизвольные дефекация и мочеиспускание, дыхание становится редким.
■ В III стадии происходит остановка дыхания продолжительностью от нескольких секунд до 1—2 мин (терминальная пауза).
■ В IV стадии атональное дыхание переходит в полную его остановку и наступает смерть.
Странгуляция продолжительностью более 7—8 мин абсолютно смертельна.
Течение постасфиксического периода зависит не только от длительности сдавления шеи, но и от локализации странгуляционной борозды, механических свойств материала петли, ширины полосы сдавления, соответствующих повреждений органов шеи.
Существует мнение, что постасфиксический восстановительный период протекает более тяжело, если странгуляционная борозда замыкается на задней поверхности шеи, и менее тяжело — на передней и боковой поверхности.
При локализации странгуляционной борозды выше гортани процесс умирания развивается очень быстро из-за рефлекторной остановки дыхания и сердечно-сосудистого коллапса как результата прямого сдавления петлёй каротидных синусов. В последующем из-за нарушения венозного оттока от головного мозга и развития гипоксической гипоксии присоединяются тяжёлая внутричерепная гипертензия и гипоксия мозговой ткани.
Если странгуляционная борозда располагается ниже гортани, то ещё некоторое время сохраняется способность к осознанным действиям, так как быстрых расстройств жизненно важных функций не наступает, однако приём перед повешением алкоголя, снотворных и других средств исключает возможность самоспасения.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина восстановительного периода после перенесённой странгуляционной асфиксии характеризуется отсутствием сознания, резким двигательным возбуждением и напряжением всей поперечнополосатой мускулатуры. Иногда развиваются почти непрерывные судороги. Кожа лица цианотична, возникают петехиальные кровоизлияния в склеры и конъюнктивы. Дыхание учащённое, аритмичное. Артериальное и центральное венозное давление повышено, выраженная тахикардия, аритмии. На ЭКГ — длительные постгипоксические изменения в миокарде, расстройства ритма, нарушения атриовентрикулярной и внутрижелудочковой проводимости.
Потребность в кислороде у таких больных повышена, характерна значительная гиперкоагуляция.
ОКАЗАНИЕ ПЕРВОЙ ПОМОЩИ
Прежде всего необходимо как можно быстрее освободить шею больного от сдавливающей петли. Если при этом имеются хотя бы минимальные признаки жизнедеятельности, то после комплекса реанимационных мероприятий и интенсивной терапии, как правило, наступает выздоровление.
К сердечно-лёгочной реанимации следует приступать всегда, если отсутствуют признаки биологической смерти.
При технических сложностях интубации трахеи показана срочная коникокрикотомия.
Почти у всех пострадавших при проведении сердечно-лёгочной реанимации наступает регургитация, которую можно предупредить, используя приём Селлика, портативные вакуумные электроотсосы.
При аспирации желудочного содержимого необходима срочная интубация трахеи с последующим удалением содержимого из трахеобронхиального дерева, а через несколько дыхательных циклов — с промыванием трахеи и бронхов 4% р-ром натрия гидрокарбоната с добавлением гидрокортизона (предупреждение аспирационной пневмонии и синдрома Мендельсона).
В машине «Скорой помощи» необходимо проводить ИВЛ в режиме умеренной гипервентиляции по полуоткрытому контуру ручным или автоматическим способом с предельной оксигенацией вдыхаемой смеси (60—70% кислорода).
Последовательность оказания неотложной помощи на месте происшествия и при транспортировке в стационар:
■ освобождение шеи пострадавшего от сдавливающей петли;
■ обеспечение проходимости дыхательных путей;
■ при отсутствии сознания, дыхания, кровообращения — сердечно-лёгочная реанимация в полном объёме;
■ пункция вены;
■ при технических сложностях интубации трахеи — коникотомия;
■ при регургитации — приём Селлика и вакуумные отсосы;
■ при аспирации — срочная интубация;
■ ИВЛ в режиме умеренной гипервентиляции с 60—70% содержанием кислорода во вдыхаемой смеси;
■ натрия гидрокарбонат 4% р-р 200 мл в/в;
■ при сохранённой удовлетворительной сердечной деятельности и судорогах — натрия оксибат 20% р-р — 10—20 мл;
■ бензодиазепины (диазепам) 0,2-0,3 мг/кг (2-4 мл) в комбинации с натрия оксибатом 80—100 мг/кг в/в;
■ кристаллоиды, 5-10% р-р декстрозы в/в (400 мл);
■ противоотёчная терапия головного мозга: глюкокортикоиды в пересчёте на 60-90 мг преднизолона в/в, фуросемид 20-40 мг в/в;
■ транспортировка в стационар с продолжающейся ИВЛ и инфузионной терапией, наложенным шейным воротником-шиной.
СТАЦИОНАРНОЕ ЛЕЧЕНИЕ
Основной метод стационарного лечения больного, перенёсшего тяжёлую странгуляционную асфиксию, — ИВЛ, которую проводят в отделении реанимации в течение от 4 ч до 2—3 сут. Показаниями к ней следует считать нарушения дыхания, отсутствие сознания, возбуждение и повышение мышечного тонуса, судороги. ИВЛ следует проводить в режиме, поддерживающем раС02 в пределах 28-32 мм рт.ст.
Для купирования судорог и мышечного возбуждения показана полная мышечная релаксация антидеполяризующими миорелаксантами. Тотальную кураризацию и ИВЛ следует проводить до полного исчезновения судорог, гипертонуса и восстановления ясного сознания.
В качестве антигипоксантов и седативных средств целесообразно использовать натрия оксибат, бензодиазепины в сочетании с барбитуратами в небольших дозах.
Метаболический ацидоз корригируют внутривенным введением 4-5% р-ра натрия гидрокарбоната (под контролем кислотно-основного состояния). Для борьбы с гиперкоагуляцией и улучшения реологических свойств крови применяют гепарин натрия (под контролем времени свёртывания крови, а при необходимости — коагулограммы) и низкомолекулярные декстраны.
Практически у всех пострадавших в постасфиксическом периоде развивается пневмония. Этому способствуют нарушения трахеобронхиальной проходимости, регургитация, острая эмфизема лёгких, повышение проницаемости альвеолярно-капиллярных мембран вследствие тяжёлой ги-поксии. Поэтому необходимы профилактика и лечение этого осложнения (антибиотикотерапия, сульфаниламидные препараты, паровые ингаляции, вибрационный массаж грудной клетки, горчичники на спину и т.д.).
При повешении иногда возникают переломы позвоночника в шейном отделе. В связи с этим всех пострадавших необходимо госпитализировать с фиксационным воротником-шиной, а в приёмном покое им следует провести рентгенографию шейного отдела позвоночника.
Клинические примеры
Больной 47 лет, страдающий психическим заболеванием, обнаружен
родственниками в сарае висящим в петле. Веревка перерезана, шея больного
освобождена от сдавливающей петли.
Объективно:
Сознание отсутствует, тонико-клонические судороги. Лицо
цианотично, мелкие кровоизлияния на склерах и конъюнктивах. После купирования
судорог дыхание учащено, аритмичное, АД 150/100 мм, ЧСС 120 в минуту. На шее
странгуляционная борозда шириной приблизительно 0,5 см.
DS: Странгуляционная асфиксия
— оксигенотерапия
— Реланиум 4 мл в/в
— Дексаметазон 12 мг в/в
— Гепарин 5000 ЕД в/в
— Реополиглюкин 400 мл в/в капельно.
Больной передан реанимационной бригаде.
***
Мужчина 30 лет обнаружен женой без признаков жизни,
висящим в петле. Сразу же вызвана СМП и полиция. С помощью соседей веревка
срезана, 8 минут спустя осмотрен бригадой СМП. Со слов жены, муж стоял на учете
у нарколога, пил запоями. В течение месяца употреблял алкоголь, в последние
пять дней воздерживался, плохо спал или вообще не спал по ночам.
Объективно. Тело мужчины лежит на полу в чердачном помещении
частного дома, головой ко входу. Брюки в области паха мокрые, запах кала. Сознание
отсутствует. Дыхание не определяется. Сердечные тоны не выслушиваются. Пульс на
сонных артериях не определяется. Зрачки расширены, определяется положительный
симптом Белоглазова. Кожа теплая на ощупь. Трупных пятен нет. Лицо синюшное, на
коже и коньюнктивах имеются мелкие кровоизлияния. На коже шеи –
странгуляционная борозда толщиной приблизительно 7 мм. Трупное окоченение в
мышцах лица не выражено. Других телесных повреждений не выявлено.
DS: Констатация смерти (6.30)
Тело оставлено на месте до прибытия сотрудников полиции.
Источник
