Болезни сальных желез код мкб
Содержание
- Описание
- Дополнительные факты
Названия
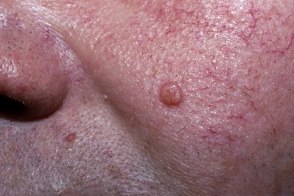
Название: Опухоли сальных желез.
Опухоли сальных желез
Описание
Опухоли сальных желез. Группа истинных неоплазий и опухолеподобных образований, развивающихся в области сальных желез. Могут быть одиночными или множественными, протекать доброкачественно или злокачественно. Обычно располагаются в зоне лица и волосистой части головы. В большинстве случаев представляют собой небольшие полушаровидные безболезненные узелки желтоватой окраски. Некоторые опухоли сальных желез склонны к изъязвлению и рецидивированию. Диагноз выставляется на основании анамнеза, объективного осмотра и результатов гистологического исследования. Лечение – электроэксцизия, криодеструкция, оперативное иссечение.
Дополнительные факты
Опухоли сальных желез – разнородная группа опухолей и опухолеподобных поражений сальных желез, преимущественно локализующихся в зоне головы. Как правило, протекают доброкачественно. Истинные опухоли сальных желез обычно диагностируются у людей пожилого возраста. Опухолеподобные образования могут выявляться как у детей и молодых людей, так и у пожилых пациентов. К истинным доброкачественным опухолям сальных желез относят аденому, к злокачественным – аденокарциному. В группу опухолеподобных процессов входят невус сальных желез, аденома сальных желез Прингля и ринофима. Лечение проводят специалисты в области онкологии, дерматологии и косметической хирургии.
Истинные опухоли сальных желез.
Аденома сальных желез. Редко встречающаяся доброкачественная опухоль сальных желез. Обычно поражает пациентов пожилого возраста, иногда выявляется у детей и молодых больных. Может развиваться как на неизмененной коже, так и на фоне невуса сальных желез. Представляет собой одиночный гладкий желтоватый узелок размером 1-1,5 см, выступающий над поверхностью кожи. Как правило, опухоль сальных желез располагается на лице, реже обнаруживается на волосистой части головы или в области мошонки. Характерен медленный рост. У некоторых больных наблюдается изъязвление с формированием кожного дефекта. Лечение – оперативное удаление, криодеструкция или иссечение с использованием электроножа. Прогноз благоприятный.
Аденокарцинома сальных желез (рак сальных желез). Злокачественная опухоль сальных желез. Диагностируется крайне редко. Как правило, выявляется у пожилых больных. Одинаково часто встречается у представителей обоих полов. Причины развития неизвестны. Возникает на фоне невуса сальных желез либо происходит из мейбиевых желез (аналогов сальных желез, располагающихся в послизистом слое нижнего века). По внешнему виду напоминает мелкий узелок. Склонна к изъязвлению.
Опухоль сальных желез локализуется на лице или в области волосистой части головы. Реже поражает другие участки кожи за исключением подошв и ладоней. Разделена на нерезко выраженные дольки различного размера и формы. В центре узла обычно расположены крупные дольки, ближе к краям – мелкие. Иногда дольчатая структура не выражена, опухоль сальных желез представляет собой неструктурированную клеточную массу. Характерно агрессивное течение с лимфогенным и гематогенным метастазированием. Чаще всего поражаются регионарные лимфоузлы. Лечение опухоли сальных желез оперативное. При наличии метастазов возможен неблагоприятный исход.
Опухолеподобные поражения сальных желез.
Невус сальных желез (невус сальных желез Ядассона) – образование, возникающее в результате разрастания сальных желез. У 70% больных носит врожденный характер. У остальных пациентов развивается в раннем детском возрасте. Опухоль сальных желез одинаково часто выявляется у мальчиков и девочек. Обычно локализуется на голове, на лице или по линии роста волос. Представляет собой мягко-эластичный округлый либо вытянутый плоский узел желтоватой или розовой окраски.
Внешний вид опухоли меняется по мере взросления пациента. У детей младшего возраста поверхность узла гладкая или покрыта сосочками. При вступлении в пубертатный возраст узелок увеличивается, становится более ярким. В некоторых случаях наблюдаются болезненность и кровоточивость. У взрослых возможны шелушение и локальный кератоз. Аденоматозный невус может трансформироваться истинную доброкачественную или злокачественную опухоль сальных желез.
Иногда в образцах ткани удаленного узла одновременно выявляются клетки доброкачественной и злокачественной неоплазии. При малигнизации отмечается относительно благоприятное течение, опухоли сальных желез обычно медленно растут и редко метастазируют. Диагноз выставляют с учетом результатов гистологического исследования. Из-за достаточно высокого риска перерождения узлы рекомендуют иссекать до начала полового созревания. Криодеструкция и электроэксцизия неэффективны из-за высокой вероятности рецидивирования. Основным методом лечения является традиционное хирургическое вмешательство. При крупных опухолях сальных желез выполняют кожную пластику для устранения образовавшегося дефекта. Прогноз благоприятный.
Аденома сальных желез Прингля. Симметричные опухолевидные образования сальных желез, локализующиеся в зоне подбородка, носогубных складок, лба, шеи и околоушных областей. Представляют собой множественные плотные, эластические либо тестоватые гладкие узелки желтоватой, красноватой или коричневатой окраски размером от 1-2 до 5-7 Как правило, опухоли сальных желез образуются в детском и юношеском возрасте. Обычно наследуются по аутосомно-доминантному типу, реже являются следствием соматической мутации.
Входят в триаду, включающую в себя аденомы, эпилепсию и умственную отсталость (олигофрению). Могут быть частью наследственного синдрома Мюир-Торре, который некоторые ученые рассматривают, как вариант синдрома Линча. Синдром Мюир-Торре проявляется полиморфными опухолями сальных желез и другими неоплазиями кожи в сочетании с висцеральными карциномами, поражающими преимущественно ЖКТ и мочевыводящую систему. Количество и выраженность проявлений опухолей сальных желез может сильно различаться.
Обычно поражения кожи прогрессируют до начала периода полового созревания. В последующем возможна стабилизация процесса. Диагноз выставляется на основании данных гистологического исследования. При подозрении на наследственные синдромы больных с опухолями сальных желез направляют на консультацию к генетику, проводят комплексное обследование. Лечение – лазерная коагуляция, электрокоагуляция, криодеструкция, хирургическое иссечение. Прогноз зависит от своевременного выявления и удаления новообразований.
Ринофима. Хроническое заболевание, проявляющееся увеличением и обезображиванием носа вследствие разрастания сальных желез. Опухоль обычно возникает у мужчин 40-50 лет. В числе факторов риска указывают предшествующие розовые угри, неблагоприятное влияние внешней среды (повышенная влажность, резкие температурные перепады, высокий уровень запыленности). Некоторые исследователи указывают на возможную связь с алкоголизмом.
При осмотре пациентов с опухолью сальных желез выявляется значительное увеличение носа. Возможно как равномерное изменение размера, так и образование бугристых узлов в области крыльев и верхушки носа. Опухоли сальных желез могут достигать значительных размеров, свешиваться в область носогубного треугольника, закрывать губы, затруднять дыхание и прием пищи. Поверхность узлов покрыта телеангиэктазиями и акнеподобными высыпаниями, из которых при надавливании выделяется густое беловатое содержимое. Лечение опухоли сальных желез хирургическое. При полном иссечении прогноз благоприятный. При неполном удалении возможно рецидивирование.
Источник
Гиперплазия сальных желез — Клинические рекомендации
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |

Этиология и эпидемиология
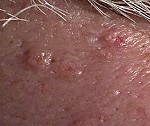
Гиперплазия сальных желез встречается как у мужчин,так и у женщин.Папулы редко появляются до 30 лет,но с возрастом встречаются все чаще. Примерно 80% пациентов старше 70 лет имеют хотя бы один такой очаг.
Большинство очагов представляют собой одну гипертрофированную сальную железу,множество долек которой расположены вокруг увеличенного сального протока.Очаги встречаются на коже любого типа,но более заметны на светлой коже.
Этиология гиперплазии сальных желез неизвестна.По-видимому,имеют значение возрастные
изменения функции сальных желез.Наследственность почти наверняка
играет определенную роль. Предполагается,что повреждающее воздействие солнечного излучения является способствующим фактором. Иногда гиперплазия развивается на фоне кортикостероидной терапии.Папулы могут обезображивать лицо и представляют собой главным образом косметическую проблему.Пациенты старшего возраста обычно обеспокоены тем,не являются ли эти очаги базально-клеточным раком.
Клиническая картина
Заболевание начинается с появления мелких телесного цвета или бледно-желтых папул размерами 1-2 мм,минимально приподнятой над поверхностью кожи,которые со временем достигают максимального размера 3-4 мм,приобретают более выраженный желтый оттенок,куполообразную форму с пупковидным вдавлением в центре и становятся более резко отграничены от окружающей кожи.
Наблюдается множество регулярно расположенных мелких телеангиэктазий,которые расходятся от папул и между ними по направлению от пупковидного
углубления в папуле к ее периферии.Центральная пора — почти постоянная характеристика.Папулы
могут быть одиночными,но чаще они множественные.Желто-белые папулы обычно наблюдаются на лбу,носу и щеках,реже на веках.Очаги совершенно бессимптомны,но они персистируют.
Диагностика
Диагноз ставится на основании клинических данных и гистологического исследования при котором обнаруживают множественные дольки нормально развитых сальных желез,располагающихся вокруг общего крупного центрального протока наподобие грозди винограда. Расширенный центральный проток соответствует пупковидному вдавлению в центре элементов.
Дифференциальная диагностика
- Базально-клеточный рак.При гиперплазии сальных желез телеангиэктазии расходятся от очагов в регулярном порядке в отличие от беспорядочного расположения телеангиэктазии на лице при базально-клеточном раке.вВысыпания при гиперплазии сальных желез обладают мягкой консистенцией и при сдавлении папулы с боков из пупковидного вдавления обычно появляется капелька сала
- Милиум
- Внутридермальный невус
- Плоские бородавки
- Кератоакантома
- Сирингома
- Фиброзные папулы
- Фордайса пятна
- Контагиозный моллюск
- Ксантомы
- Ксантелазма
- Пиломатриксома
- Волчанка диссеминированная милиарная лица
- Розацеа
- Вульгарные угри
- Коллоид-милиум
- Трихоэпителиома
Лечение
Лечения не требуется,но пациенты могут обращаться за помощью по косметическим причинам.
Лазер на углекислом газе,эксцизия бритьем,электроиссечение с кюретажем,криотерапия и трихлоруксусная кислота являются эффективными методами удаления.Для того чтобы лечение было успешным,дольки сальных желез,расположенные в поверхностных слоях дермы,должны быть разрушены.Избыточное лечение может привести к рубцеванию.
Изотретиноин (1 мг/кг/сут в течение 2 нед.),местно крем с третиноином 0.025% в течении 6-18
месяцев.
Цитируемая литература
Дополнительно по этой теме на сайте
Околоключичные бисерные линии (juxta-clavicular beaded lines)
Источник
Угри представляют собой высыпания, локализующиеся главным образом на коже лица, вызванные закупоркой и воспалением кожных желез.
Факторы риска
Обычные угри чаше встречаются у мальчиков и юношей, и у них же они чаще бывают в тяжелой форме. Предрасположенность к угрям нередко передается по наследству. Факторы риска — использование жирной косметики или постоянный контакт с жирными веществами на работе.
«Спусковой механизм» для появления угрей — гормональные изменения в период полового созревания, поэтому обычно они могут появиться не раньше 10 лет. С наступлением половой зрелости высыпания обычно исчезают, но в редких случаях могут беспокоить до 30 лет. Угри могут вызывать тяжелые эмоциональные переживания, потому что подростки особенно сильно озабочены своим внешним видом.
Этиология и патогенез
Главная причина появления угрей — формирование кератиновой пробки внутри волосяной луковицы. То есть обычные угри — это болезнь волосяных луковиц, вызванная их закупоркой и последующим расширением. Кератиновая пробка блокирует проток луковицы, и ее нижняя часть все больше растягивается под действием прибывающего кожного жира. Бактерии Propionbacterium acnes превращают жир в свободные жирные кислоты. Последние научные открытия подтверждают, что именно из-за жирных кислот возникают пустулы (гнойнички) и папулы (узелки). Свободные жирные кислоты в сочетании с рядом биологически активных веществ вызывают воспаление кожи.
Угри развиваются, когда избыток кожного сала, а в некоторых случаях и белок кератин, закупоривают волосяные луковицы. В накопившемся кожном сале развиваются бактерии, которые инфицируют окружающие ткани и вызывают различные поражения кожи. После закупорки луковицы ороговевшими клетками внутри начинает накапливаться кожный жир, который бактерии расщепляют на жирные кислоты. Если сальная пробка настолько прочна, что разбухшая луковица лопается, ее содержимое проникает в дерму и вызывает воспаление кожи.
Причины
Появляющиеся в переходном возрасте угри считают результатом повышенной чувствительности организма к андрогенам (мужским половым гормонам), присутствующим в организме и мальчиков, и девочек. Андрогены вызывают увеличение сальных желез и повышают выделение кожного сала. Доказано влияние генетических факторов, потому что склонность к угрям часто бывает семейной. Среди причин появления обычных угрей можно назвать синдром Кушинга, обусловленный избытком кортикостероидных гормонов.
Образование угрей может усилиться во время стресса. У девочек усиление высыпаний нередко бывает связано с гормональными колебаниями в течение менструального цикла.
Пренебрежение гигиеной почти не вызывает угри, но способствует накоплению кожного сала и отмерших клеток на поверхности кожи, увеличивает риск закупорки волосяных луковиц и создает благоприятные условия для размножения бактерий. Роль питания как обостряющего фактора считается минимальной.
Обычные угри появляются там, где особенно много сальных желез. В переходном возрасте наиболее жирной становится кожа на лице, волосистой части головы и верхней части туловища — из-за усиленного выделения кожного сала. Угри обычно появляются на лице, но могут появиться и в других местах: на верхней части спины, плечах и шее. Обычно зимой высыпания усиливаются, а улучшение наступает летом, когда кожа получает больше солнечных лучей.
Практически все виды угрей можно распознать по следующим признакам:
— мелкие черные точки;
— маленькие и плотные гнойнички с белыми верхушками;
— красные прыщи, часто с желтыми гнойными стержнями;
— болезненные, крупные, плотные и красные набухания кожи;
— мягкие, расположенные под кожей, шишки без явных верхушек (кисты).
Чтобы избежать появления угрей, следует придерживаться следующих правил:
— мыть кожу два раза в день теплой водой с легким очищающим средством; при этом не следует слишком энергично тереть кожу;
— не выдавливать прыщи: это ухудшит общее состояние кожи и может оставить шрамы;
— ежедневно накладывать крем с пероксидом бензоила на пораженную кожу;
— если у пациента профессиональные угри, необходимо контролировать условия труда и следить за чистотой одежды.
Лечение
При развитии угрей обычно назначают препараты наружного применения — например пероксид бензоила или крем с ретиноидами, чтобы растворить кератин, закупоривший волосяные луковицы. Возможно назначение наружных препаратов с антибиотиками. Угри средней тяжести обычно успешно лечат антибиотиками (таблетки или капсулы — например тетрациклином или эритромицином в небольших дозах). Если лечение не помогло, имеет смысл повторно обратиться к дерматологу. Он выпишет изотретиноин — ретиноид, высвобождающий кератин и снижающий выделение кожного сала. Прием изотретиноина может повредить развивающемуся эмбриону, поэтому женщинам, ведущим активную половую жизнь, необходимо сочетать это лекарство с надежными контрацептивными средствами.
При лечении угрей можно избежать образования шрамов, если захватить процесс на ранней стадии.
Отдельные кисты лечат местными инъекциями кортикостероидов. Если от угрей уже остались заметные шрамы, можно проконсультироваться с дерматологом или пластическим хирургом о целесообразности дермабразии (процедура, при которой под общим наркозом удаляют верхний слой кожи и на очищенных участках формируется ровная кожа).
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Другие названия и синонимы
Прогрессирующая аденома сальных желез, Сальный невус, Себорейный невус Ядассона.
Названия
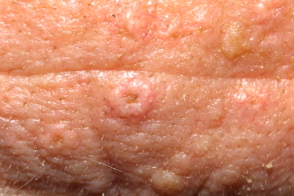
Название: Невус сальных желез.
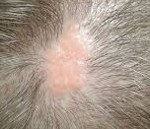
Невус сальных желез
Синонимы диагноза
Прогрессирующая аденома сальных желез, Сальный невус, Себорейный невус Ядассона.
Описание
Невус сальных желез. Это доброкачественная опухоль, представленная гипертрофированными сальными железами и деформированными волосяными фолликулами, которые развиваются в результате локального нарушения развития эмбриональной ткани. Он расположен на коже головы и лица. Снаружи он выглядит как безволосая плитка желто-розового цвета, овальной или неправильной формы и папиллярной поверхности. Диагноз устанавливается на основании внешнего осмотра и дерматоскопии, гистологического исследования. Опухоль удалена хирургическим путем. Для небольших опухолей лазер разрешен.
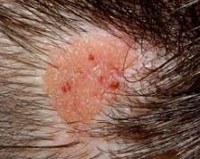
Невус сальных желез
Дополнительные факты
Заболевание имеет несколько синонимов: прогрессирующая аденома сальных желез, сальные невусы, себорейные невусы Ядассона. Впервые в 1895 году патология была описана ведущим европейским дерматологом Джозефом Ядассоном. В 60% случаев нарушение развития сальных желез диагностируется сразу после рождения. В общей популяции этот дефект обнаружен у 0,3% новорожденных. В 30% случаев кожное образование развивается в раннем детстве. Еще 10% случаев происходят в среднем и старшем школьном возрасте. Это поражение кожи одинаково часто встречается у пациентов обоего пола. В 6-30% случаев в контексте себорейного невуса развиваются доброкачественные и злокачественные опухоли.
Причины
Развитие эмбриональной ткани с прогрессирующей аденомой сальных желез нарушается из-за генетических дефектов в клетках эктодермы. В настоящее время описано несколько типов мутаций, которые могут возникать самопроизвольно в процессе внутриутробного развития или передаваться плоду от одного из родителей. Основными причинами формирования невуса сальных желез являются:
• Мутация зародышевых клеток эктодермы. Образование дефектных сальных желез и других придатков кожи является следствием генетических нарушений в отдельных стволовых клетках. Известно, что мутации ДНК в эктодермальных клетках плода могут быть вызваны вирусом папилломы человека, полученным от матери.
• Наследование генетического дефекта. Описаны семейные случаи невуса сальных желез, которые связаны с потерей гетерозиготности в области гена RTSN. Способ передачи генетического дефекта предположительно является доминантным, то есть пациенты с патологией кожи встречаются в каждом поколении.
Патогенез
Сальный невус является одной из сложных органоидных гамартом — доброкачественных опухолей, которые представляют собой аномалии тканей, которые развиваются во время эмбрионального развития. Изменения в тканях дермы, которые вызывают появление невуса, влияют на сальные железы, эпителий, волосяные фолликулы и потовые железы. Пролиферация клеток от всех структурных элементов кожи приводит к образованию характерной опухоли.
Основой для развития себорейного невуса является нарушение дифференциации плюрипотентных клеток в зрелые структуры апокрина и кожного сала из-за существующих генетических дефектов. Степень нарушения дифференцировки тканей может варьироваться в течение всей жизни пациента. Эта особенность связана с образованием рака в месте изначально доброкачественного образования. Повышение пролиферативной активности первичных эпителиальных половых клеток, упрощение их структуры, прогрессирующая потеря специализированных функций приводят к развитию невус-ассоциированных базальноклеточных карцином и других форм рака кожи.
Классификация
Большинство сальных родинок появляются спорадически, но семейные случаи также были описаны. Патология придатков кожи может быть самостоятельным заболеванием или сочетаться с другими врожденными пороками развития. В зависимости от тканей, вовлеченных в патологический процесс, и особенностей клинической картины выделяют три формы заболевания:
• Отдельные единицы. В подавляющем большинстве случаев у пациента обнаруживается единичное повреждение, расположенное на голове. При этом никаких других нарушений со стороны нервной системы, внутренних органов не наблюдается.
• Многие невусы. Описаны случаи многих общих поражений, расположенных по всему телу. В этом случае родимые пятна имеют в основном линейную форму.
• сальные невусы с нейро-кожным синдромом. Аномалии развития могут поражать не только кожу, но и нервную и костную ткани, вызывая патологию глаз. В этой группе пациентов, кроме характерных опухолей, наблюдаются эпилепсия и умственная отсталость.
Невус сальных желез представляет собой плоскую пластинку округлой или вытянутой формы с мягко-упругой консистенцией. Диаметр пласта колеблется от 1 до 9 Поверхность налета блестящая, реже с кератотическими слоями, густо покрыта папиллами, полусферическими и бородавчатыми папулами розового или светло-коричневого цвета. На поверхности зубного налета нет волос.
Предпочтительным местом расположения невуса Ядассона является лицо и кожа головы, околоушная область и шея. В клинической дерматологии описаны случаи сальных невусов других локализаций, однако частота появления атипично локализованных злокачественных новообразований крайне низка. В большинстве случаев кожная патология врожденная, реже развивается в детском возрасте. С годами поверхность зубного налета претерпевает значительные изменения.
У маленьких детей область невуса гладкая, бледно-розовая, слегка возвышается над окружающими неизмененными тканями, едва заметна или покрыта мелкими сосочками. В подростковом возрасте кожа в пораженном участке утолщается, поверхность зубного налета покрыта бородавчатыми папулами, которые плотно прилегают друг к другу. На этой стадии созревают апокринные железы, отмечается развитие сальных желез, бородавчатая эпителиальная гиперплазия.
У каждого пятого взрослого пациента на месте бляшки образуется доброкачественная или злокачественная опухоль, которая меняет клиническую картину основного заболевания. В процессе созревания невус не вызывает дискомфорта у своего хозяина: он не болит, не кровоточит, не увеличивается в размерах и не зудит.
Возможные осложнения
Наиболее распространенным типом доброкачественного новообразования, развивающегося на фоне невуса Ядассона, является трихобластома. На его долю приходится 5% всех невус-ассоциированных опухолей. На втором месте сирингоцистаденома. Заболеваемость базально-клеточным раком составляет около 1%. Кроме того, в области сальных невусов выявляются пролиферирующая трехцветная киста, узловая гидраденома, плоскоклеточный рак кожи.
Особенностью новообразований, связанных с невусами, является их появление у пациентов молодого и среднего возраста, медленный рост и небольшие размеры опухолевых узлов. Рак кожи, развившийся на фоне сальных невусов, характеризуется низкой степенью агрессивности, метастазирует значительно реже, чем обычно. У детей злокачественные опухоли не образуются. Вероятность развития рака увеличивается с возрастом.
Диагностика
Нетрудно диагностировать невус Ядассона. Однако даже длительное образование не беспокоит пациентов, и патологический очаг может быть скрыт под волосами. Это причина, по которой пациенты часто обращаются к дерматологу за консультацией, даже со злокачественными новообразованиями. Диагноз невуса сальных желез включает в себя следующее: При дерматологическом осмотре с помощью дермоскопии выявлены характерные изменения кожи: акантоз, недоразвитие волосяных фолликулов, папилломатозные последствия эпидермиса. По появлению патологического очага можно предположить тип доброкачественной или злокачественной опухоли, связанной с невусом.
• Гистологическое исследование. Основным гистопатологическим признаком врожденной патологии кожи у детей является наличие недифференцированных капиллярных структур, в более поздние сроки — наличие гипертрофированных сальных желез в образце биопсии без выводных протоков, папилломатозная эпидермальная гиперплазия.
Дифференциальная диагностика невуса Ядассона проводится с помощью венозного сирингоцистеуса, папиллярного невуса, ювенильной ксантогрогрулулемы. Себорейный невус у детей отличается от аплазии кожи более гладкой поверхностью, похожей на папирус. Одиночная тучная клетка имеет гистологическое строение, отличающееся от прогрессирующей аденомы сальных желез. В обследовании могут участвовать дерматоонкологи и хирурги.
Лечение
Случаев злокачественной трансформации себорейного невуса до полового созревания не выявлено. В этом смысле рекомендуется своевременно удалять кожные образования. Различные методы хирургического лечения отличаются эффективностью удаления опухоли, эстетическими результатами вмешательства. Для лечения невуса и опухолей, которые развиваются в контексте, используются следующие:
• Хирургическое удаление формации. Метод позволяет удалить опухоли любого размера. Себорейный невус удаляется под местной анестезией до уровня подкожного жира или сухожилия шлема. Злокачественные новообразования требуют длительной хирургической операции для предотвращения рецидива опухолей, которые могут инвазивно расти, метастазировать.
• Применение методов физического воздействия. CO2-лазер используется для удаления патологических очагов с небольшой площади без признаков злокачественности. Электрокоагуляцию и замораживание можно использовать для удаления мелких доброкачественных очагов опухоли на лице и шее, где образование рубцов нежелательно.
Прогноз
Методы предотвращения появления невуса сальной железы не были разработаны, поскольку их развитие связано с генетическими дефектами клеток. Высокий риск злокачественной дегенерации кожного сала является показателем его удаления. Возраст операции определяется местом проведения обучения. Второй наиболее важной причиной хирургического лечения является характерное появление опухоли, которая считается дефектом.
Профилактика
На голове образование скрыто за волосами, так что удаление невуса из сальных желез можно отложить до начала подросткового периода. Перед этим периодом дерматолог рекомендует динамическое наблюдение патологического очага. На лице и шее риск рубцевания раны в месте себорейных невусов у детей снижается, что является определяющим фактором при принятии решения о проведении хирургического вмешательства.
Список литературы
1. К развитию базалиомы на фоне невуса сальных желез Ядассона/ Молочков В. А. , Марди Ш. // Альманах клинической медицины. – 2017.
2. Дерматоскопическая диагностика невусов сальных желез Ядассона/ Жучков М. В. , Большакова Е. Е. , Сонин Д. Б. , Родионова С. А. // Вестник дерматологии и венерологии. — 2018. — №3.
3. Актуальность удаления невуса Ядассона у лиц молодого возраста/ Гайдина Т. А. , Дворников А. С. , Скрипкина П. А. , Арутюнян Г. Б. // Вестник Российского государственного медицинского университета. – 2018.
Источник
