Уход за пациентом с болевым синдромом
Медицинская сестра реанимационной палаты ведет интенсивное наблюдение и выполняет мероприятия по уходу за больным с ОБС в комплексе необходимой интенсивной терапии.
Основным компонентом в комплексе интенсивной терапии и ухода за больным с ОБС является введение обезболивающих препаратов по назначению врача. При этом строго соблюдаются требования нормативно-правовых актов (см. разд. 7.3.1), санитарно-противоэпидемического режима ОРИТ и стандартные алгоритмы парентерального введения лекарственных средств.
Перед введением назначенного врачом обезболивающего средства медсестре следует уточнить его название, дозу и способ введения, сверив с назначением в медицинской карте стационарного больного, и проверить временной интервал введения предыдущей дозы.
После введения назначенного обезболивающего препарата необходимо вести наблюдение за пациентом, чтобы контролировать качество анальгезии, выясняя, наступил ли обезболивающий эффект, как изменились параметры жизненно важных функций (урежение дыхания, снижение уровня сознания или АД свидетельствуют о возможной передозировке препарата) и самочувствие пациента. Следует также предупредить пациента о том, что необходимо сообщать медсестре о появлении (возобновлении, усилении) болевых ощущений. Медсестра должна выяснить причину этого.
Факт выполненной инъекции наркотического анальгетика документируется медсестрой, производившей инъекцию, в медицинской карте стационарного больного в порядке, установленном правилами учета и контроля расходования наркотических препаратов. Факт введения ненаркотического анальгетика или других препаратов, которые врач назначил пациенту для обезболивания, регистрируется в соответствии с общимими правилами в истории болезни и в листе интенсивной терапии и наблюдения (листе назначений).
Все мероприятия по интенсивному наблюдению и уходу за больным с ОБС медицинская сестра реанимационной палаты выполняет в пределах своей компетенции.
В интенсивном наблюдении за пациентом, испытывающим боль, приоритетным является сестринский контроль уровня удовлетворенности пациента обезболиванием:
• частота возникновения боли;
• интенсивность боли (оценка по ВАШ или другой шкале);
• выраженность и длительность обезболивающего эффекта препаратов, введенных по назначению врача;
• наличие (или отсутствие) побочных и нежелательных эффектов — тошноты или рвоты, сонливости, головокружения, сердцебиения и т. п.
Обо всех изменениях в состоянии пациента, испытывающего боль, медицинская сестра реанимационной палаты немедленно докладывает врачу.
В процессе сестринского ухода оценивается и при необходимости корректируется комфортность состояния пациента:
• физиологически удобное положение в постели (или наиболее близкое к нему безопасное положение);
• необходимость фиксации пациента (вследствие неадекватного поведения под воздействием обезболивающих препаратов);
• чистота постели и палаты;
• климат-контроль в палате (освещенность, температура и свежесть воздуха, влажность), уровень шума;
• потребность пациента в гигиенических процедурах.
Пациенту, испытывающему боль, более аккуратно и бережно оказывается необходимая помощь и осуществляется уход во время приема пищи, физиологических отправлений и пр.
Психологический аспект сестринского ухода включает:
• приемы отвлечения пациента от болевых ощущений, если состояние больного это позволяет (беседа на отвлеченные от состояния и болезни темы, мысленная концентрация внимания на посторонних объектах, тематическое воображение и т. п.);
• ориентирование пациента на скорое уменьшение боли;
• поддержание в больном уверенности в выздоровлении;
• внимательное и терпеливо-предупредительное отношение к его жалобам;
• проявление заботы и чуткого отношения.
Из немедикаментозных методов отвлечения пациента от боли с разрешения врача можно использовать сон, принятие пациентом определенной позы или временной неподвижности, легкий массаж (поглаживание, вибрация, давление на кожу), применение пузыря со льдом и пр.
Источник
Факторы, влияющие на ощущение боли.
Ощущение боли зависит исключительно от индивидуальных особенностей каждого человека.
Ощущение боли появляется благодаря нервной системе. Исследования, проведенные за последние годы, свидетельствуют (если говорить об общих чертах) о том, что в том месте, где чувствуется боль, выделяются определённые химические вещества, вызывающие раздражение нервных окончаний и способствующие передаче нервного импульса вначале в спинной мозг, откуда он ретранслируется в головной мозг. Причем примитивные ощущения боли могут возникать в среднем мозге ,более утонченные ощущения возникают в гипоталамусе. Однако самые утонченные ощущения боли исходят из коры головного мозга, где определяются тип, интенсивность и локализация боли.
Ощущение боли зависит от интерпретации самим человеком сигналов, передаваемых в его головной мозг.
Ощущение боли зависит от следующих факторов:
— прошлого опыта. Дети часто реагируют на боль так, как её воспринимают их родители (Например, чрезмерное беспокойство родителей при незначительных ушибах, или внимание только на более серьёзные случаи);
— индивидуальных особенностей человека.Интраверт, сосредоточенный на своём внутреннем мире, испытывает более интенсивную боль, но жалоб предъявляет меньше, чем экстраверт, интересующийся только внешними предметами;
—состояния тревоги, страха и депрессии, которые усиливают болевые ощущения;
—внушение облегчает страдание. Давая безвредные лекарственные средства (плацебо), сестра внушает пациенту,что они снимают боль;
— религии и религиозных убеждений, оказывающих влияние на ощущение боли.
Степень ощущения боли является результатом различных «болевых порогов»: при низком болевом пороге человек ощущает даже сравнительно слабые боли, другие же, имея высокий болевой порог, воспринимают только сильные болевые ощущения.
Болевой порог – первое, очень слабое чувство боли от физического воздействия.
Переносимость боли – самое сильное болевое воздействие, которое выдерживает человек. Интервал болевой переносимости – промежуток между этими двумя величинами. Понятие «суммарная боль» включает различные вредные физические, психические, духовные, социально – бытовые факторы, способствующие появлению, поддержанию и усилению боли.
Усиление ощущения боли наблюдается при невритах, миозитах. При нарушениях сознания (от спутанного до бессознательного состояния) порог восприятия боли снижается.
Признаки боли.
Характерные признаки острой и хронической боли
| Острая боль | Хроническая боль |
| Продолжительность боли относительно короткая Обычно локализована Картина боли хорошо определяется с помощью субъективных и объективных методов исследования Пульс учащается. АД повышается. ЧДД увеличивается. Кожа бледная и влажная. Напряжение мышц в области боли, выражение тревоги на лице. Если боль не снята: — снижается аппетит; — может быть тошнота; — постоянная тревожность; — раздражительность; — бессонница | Продолжительность > 6 мес, можно установить момент начала боли Локализована в меньшей степени Начинается незаметно. Отсутствуют объективные признаки Изменяются личные качества: — состояние тревоги; — депрессия; — раздражительность; — беспомощность; — усталость; — нарушение способности осуществлять все виды повседневной деятельности; — изменение образа жизни |
Виды боли
| Боль | Характеристика |
| Поверхностная (кожная) Висцеральная (внутренних органов) Глубокая Иррадиирующая- чувство боли передается от места её образования к другой части тела Фантомная Невралгия Артралгия Психологическая | Результат воздействия на кожу, краткая, четкая локализация (укол иглой, порез, трещина, воздействие высоких или низких температур) Боль часто связывается с конкретным органом: «болит сердце», «болит желудок» и т.п. Обычно локализуется в суставах и мышцах описывается пациентом как «продолжительная тупая боль» или «мучительная, терзающая боль Боль в левой руке или плече при стенокардии или инфаркте миокарда Ощущение интенсивной боли покалывающего характера в конечности, которую ампутировали (может продолжаться месяцами, затем проходит) Острая, интенсивная боль по ходу нерва, появляющаяся при повреждении периферической нервной системы Боль в одном или нескольких суставах Реальная для человека при отсутствии видимых физических раздражителей |
5.Оценка интенсивности боли. Оценочные шкалы
Интенсивность боли должна быть оценена, исходя из субъективного ощущения этой боли самим пациентом.
Оценку уровня боли проводят различными шкалами.
Шкала оценки боли (вербальная сравнительная шкала рейтинга боли):
0 – боль отсутствует в состоянии покоя и при движении;
1 – боль отсутствует в состоянии покоя, легкая боль при движении;
2 – легкая боль в состоянии покоя, умеренная боль при движении;
3 – умеренная боль в состоянии покоя, сильная боль при движении;
4 – сильная боль в состоянии покоя и при движении.
Наиболее эффективным способом, позволяющим установить интенсивность боли у пациента и как она изменяется у него, является использование масштабных линеек со шкалой, оценивающей силу боли.
Эти линейки представляют собой прямую линию, на одном конце которой отмечена точка отсутствия боли («0»), а на другом конце находится точка, соответствующая нестерпимой боли («10»). Пациенты сами отмечают на линейке точку, соответствующую их ощущению боли.
1. Простейшая описательная шкала интенсивности боли
| Отсутствие боли | Средняя боль | Терпимая боль | Сильная боль | Очень сильная боль | Невыносимая боль |
2. Визуально – аналоговая шкала – количественная оценка по цифровой шкале
На отрезке прямой длиной в 10 см., разделенной на сантиметровые отрезки, больного просят отметить силу боли, приняв за 0 её отсутствие и за 10 – самую сильную боль.
| Отсутствие боли | Самая сильная боль |
3. Для оценки интенсивности боли может быть использована линейка с изображением лиц, выражающих разные эмоции
0 баллов – нет боли
1 балл – слабая боль
2 балла – умеренная боль
3 балла – сильная боль
4 балла – нестерпимая боль
Используются специальные линейки со шкалой, по которой оценивается сила боли в баллах. Медсестра объясняет пациенту, что означает «сила» боли в баллах и затем пациент отмечает на линейке точку, соответствующую его ощущению боли.
Уход за пациентом, испытывающим хроническую боль.
Лекарственная терапия, проводимая сестринским персоналом по назначению врача, осуществляется различными путями: через рот, под язык, подкожно, внутримышечно, внутривенно. Очень важно, чтобы медсестра понимала, как «работает» то или иное болеутолящее. В этом случае она сможет совместно с пациентом проводить текущую оценку адекватности обезболивания.
Помимо лекарственной терапии, проводимой сестрой по назначению врача, имеются и другие способы обезболивания, причем некоторые из них находятся в пределах компетентности сестринского персонала. Например, отвлечение внимания, изменение положения тела, применение холода или тепла, обучение пациента различным методикам расслабления, растирание или легкое поглаживание ушибленного места могут уменьшить боль.
Хроническая боль изменяет образ жизни человека. Люди, обреченные жить, испытывая хроническую боль, нуждаются в особом комплексном лечении, которое многие из них могут получить в специальных лечебных учреждениях – хосписах. В хосписе пациента обучают, как совладать с болью и жить с ней, а не только как «излечить» эту боль. Человеку помогают максимально возможно повысить качество своей жизни.
7. Сестринские вмешательства, направленные на снятие/уменьшение боли. Оценка эффективности анальгезирующей терапии.
Способы обезболивания, используемые в хосписах, можно разделить на три группы:
Физические:изменение положения тела, применение тепла/холода; массаж и вибрация, акупунктура;
Физиологические: общение, отвлечение внимания, музыкальная терапия, техника расслабления и снятия напряжения, гипноз;
Фармакологические: анальгетики (местные и общие), транквилизаторы.
Поиск новых способов обезболивания продолжается постоянно. Однако в тех случаях, когда лекарственные средства оказываются недостаточными или недоступными для пациентов (как правило, это наблюдается в случае, если пациент находится вне лечебного учреждения), первостепенное значение должно придаваться другим, нефармакологическим способам обезболивания.
Оценку эффективности анальгезирующей терапии медсестра проводит, используя следующие шкалы:
Шкала для характеристики ослабления боли:
боль полностью исчезла – А;
боль почти исчезла – Б;
боль значительно уменьшилась – В;
боль уменьшилась слегка – Г;
нет заметного уменьшения боли – Д.
Шкала успокоения:
0 – успокоение отсутствует;
1 – слабое успокоение, дремотное состояние, быстрое (легкое) пробуждение;
2 – умеренное успокоение, обычно дремотное состояние, быстрое пробуждение (легкое пробуждение);
3 – сильное успокоение, усыпляющее действие, трудно разбудить пациента;
4 – пациент спит, легкое пробуждение.
8.Терминальное состояние. Стадии терминальных состояний, их основные проявления.
Терминальное состояние – обратимое состояние, конечная стадия угасания жизни, предшествует биологической смерти, включает несколько стадий.
Состояние, в котором находится пациент между жизнью и смертью, называется терминальным(лат. terminate– конечный), включает три стадии:
1. Преагония.
2. Агония.
3. Клиническая смерть.
Преагональное состояние – преагония , начальная стадия терминального состояния – нарушение функций ЦНС, резкое ухудшение гемодинамики – длительность от нескольких минут до нескольких суток.
Клинические проявления:
— сознание еще сохранено, но оно спутанное;
— дыхание учащается до 30 – 40 в минуту;
— АД падает до 80 мм.рт.ст. (прогрессирующее падение);
— пульс нитевидный, резко учащается;
— кожные покровы бледные или цианотичные;
— глазные рефлексы сохранены, зрачок узкий, реакция на свет ослаблена.
Преагональное состояние заканчивается развитием терминальной паузы (кратковременное прекращение дыхания), продолжающейся от 5 – 10секунд до 3 – 4минут и сменяющейся агональной стадией.
Агония – (греч.Agonia–борьба), длительность от нескольких минут до нескольких часов.
Клинические проявления:
— отсутствие сознания, но пациент может слышать;
— дыхание редкое, неравномерное, поверхностное, по типу «заглатывания воздуха» (агональное);
— пульс определяется только на крупных артериях (сонной), брадикардия;
— АД не определяется;
— резкая бледность кожных покровов, с выраженнымакроцианозом;
— зрачки расширены, реакция на свет резко снижена;
— могут возникнуть судороги, непроизвольное мочеиспускание, дефекация.
После чего развивается клиническая смерть.
Клиническая смерть – пограничное состояние между угасанием жизни и биологической смертью, продолжительность 3 – 6 минут.
Клиническая смерть наступает с момента остановки дыхания и сердца.
Еще возможно восстановление жизненно важных функций с помощью реанимационных мероприятий.
Дата добавления: 2017-03-12; просмотров: 2719 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник

Сестринский уход при болевом синдроме. Организация общего ухода у инкурабельных пациентов Лекция № 6 Малкова Диана Николаевна

ВОЗ установила, что недостаточное устранение боли при раковых заболеваниях представляет собой серьезную проблему во всем мире. Как ни трагично, но раковую боль часто оставляют без лечения; если ее все же лечат, облегчение часто недостаточное. При этом ВОЗ удалось продемонстрировать, что в большинстве случаев при раке, если не во всех, боль можно было снять, если бы применялись имеющиеся медицинские знания и способы лечения. В лечении есть пробел: разница между тем, что можно сделать, и что делается для снятия раковой боли.


Почему онкологические больные страдают от боли? «Боль – это неприятное ощущение и эмоциональное переживание, связанное с реальным или потенциальным повреждением тканей. . . » . (Международная Ассоциация по изучению боли — IASP, 1994 г. )
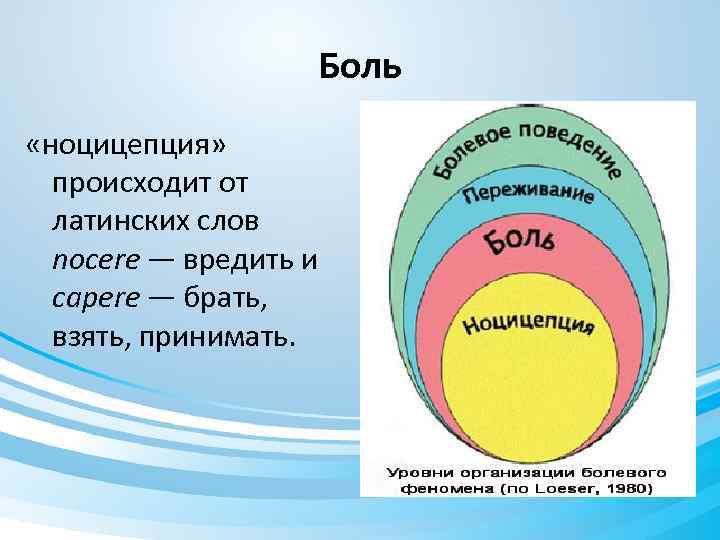
Боль «ноцицепция» происходит от латинских слов nocere — вредить и capere — брать, взять, принимать.

Эпидемиология боли Частота развития хронического болевого синдрома зависит от стадии развития опухоли: • Начальная стадия: 50%; • Стадия распространения: 75 -80%; • Стадия генерализации (терминальная): 90 100%

Частота болевого синдрома Рак желудка – 20, 2% Рак легкого – 15, 9% Рак толстой кишки – 12, 5% Рак молочной железы – 10, 8% Рак гениталий – 6, 6% Осипова Н. А.

Причины возникновения боли у онкологических больных • собственно опухолью: костные боли, боли при сдавлении нерва висцеральные боли; • побочным действием противоракового лечения: последствия специального противоопухолевого лечения(оперативное, лучевое, лекарственное хронические послеоперационные боли; • воздействием злокачественного процесса на организм в целом: миофасциальные боли, боли при запорах, спастические боли. • сопутствующими заболеваниями (например, боли в позвоночнике при остеохондрозе).

Хроническая боль • Самостоятельное заболевание • Снижает физическую, социальную активность • Психоэмоциональные нарушения • Нарушения микроциркуляции • Нарушение функционирования систем

Восприятие боли зависит Ø настроения пациента; Ø душевного состояния; Ø значимости боли для пациента.

Факторы усиливающие боль Ø Соматический источник: наличие других тяжких симптомов (тошнота, рвота, слабость), побочные эффекты лечения. Ø Депрессия, вызванная утратой социального положения, престижа связанного с работой, утратой роли в семье, хроническим чувством усталости и бессонницей, чувством беспомощности, уродством, предстоящей смертью, длительным пребыванием в стационаре, смертью соседа по палате со схожим диагнозом. Ø Гнев, вызванный бюрократической неразберихой, прекращением посещений друзей, родственников, недоступностью врачей и их молчанием, отсутствием результатов лечения. Ø Тревога, вызванная страхом госпитализации, болью или ожиданием беспокойством о финансовом положении семьи, неуверенностью в будущем, душевным беспокойством.

Факторы уменьшающие боль Ø Сон; Ø Отдых; Ø Проявление внимания; Ø Дружеское общение; Ø Понимание; Ø Антидепрессанты; Ø Транквилизаторы; Ø Анальгезия.

Классификация боли у онкологических больных (1) • • • По характеру: Ноцицептивная (соматическая, висцеральная, мышечная): адекватная физиологическая реакция на болевые раздражители; Нейропатическая: неадекватная реакция, вызванная дисфункцией периферической или центральной нервной системы при отсутствии прямого раздражения ноцицепторов; возникает вследствие поражения нервной системы (периферической и/или центральной); по характеру: стреляющая, жгучая, по типу электрического тока в сочетании с покалыванием, онемением; локализуется не обязательно в месте повреждения, а чаще в зоне проекции поврежденного нерва, корешка, участка спинного мозга, головного мозга; плохо купируется анальгетиками и нестероидными противовоспалительными перпаратами (НПВП);
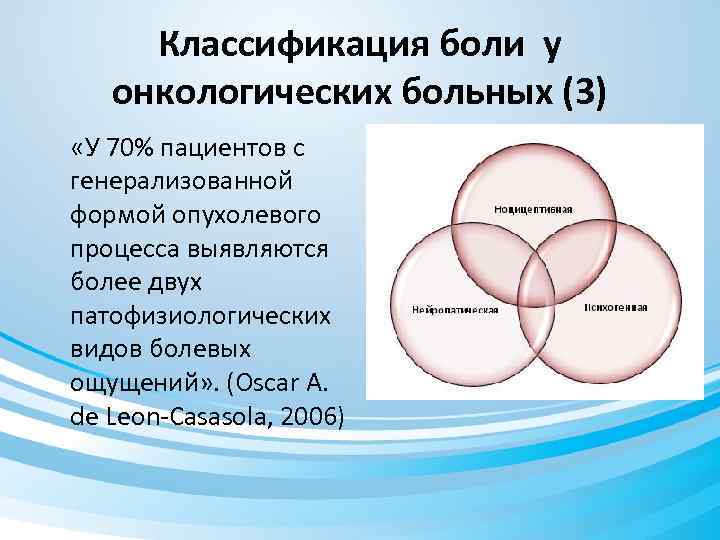
Классификация боли у онкологических больных (3) «У 70% пациентов с генерализованной формой опухолевого процесса выявляются более двух патофизиологических видов болевых ощущений» . (Oscar A. de Leon-Casasola, 2006)

Классификация боли у онкологических больных (4) По степени тяжести: Слабая; Умеренная; Сильная По временным параметрам: Острая; Хроническая

• Боль субъективна!!! • Верить человеку! • Восприятие боли зависит от индивидуальных особенностей

Оценка боли • Способ измерения боли должен быть простым, легким в применении и регистрации в динамике • Не бывает двух одинаковых больных — боль всегда строго индивидуальна «Интенсивность боли, от которой страдают пациенты такова, как они говорят, а не та, какая должна быть по мнению персонала…» Майк Хамер, 1999


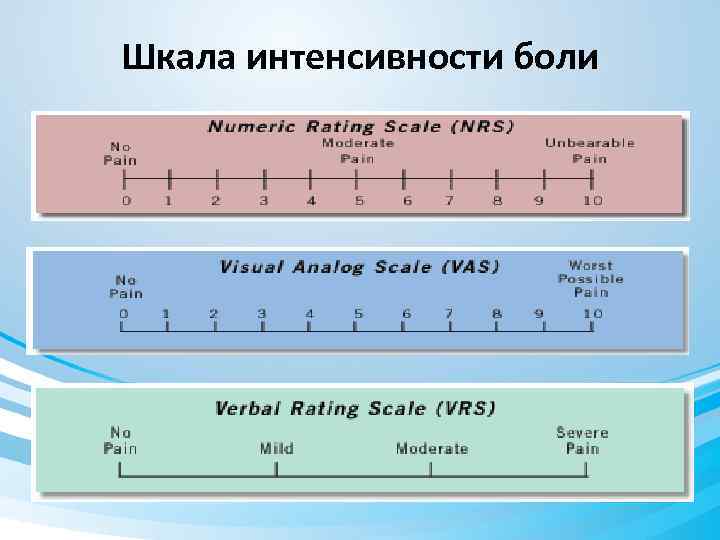
Оценка боли …не просто: «болит – не болит» ! Вербальная шкала • Минимум 5 степеней • нет боли • слабая • умеренная • сильная • мучительная Цифровая • Обычно от 0 шкала до 10 балов Визуальноаналоговая шкала • 100 мм (ВАШ) линейка

Шкала Wong/Baker Оценка выражения лица
Шкала интенсивности боли
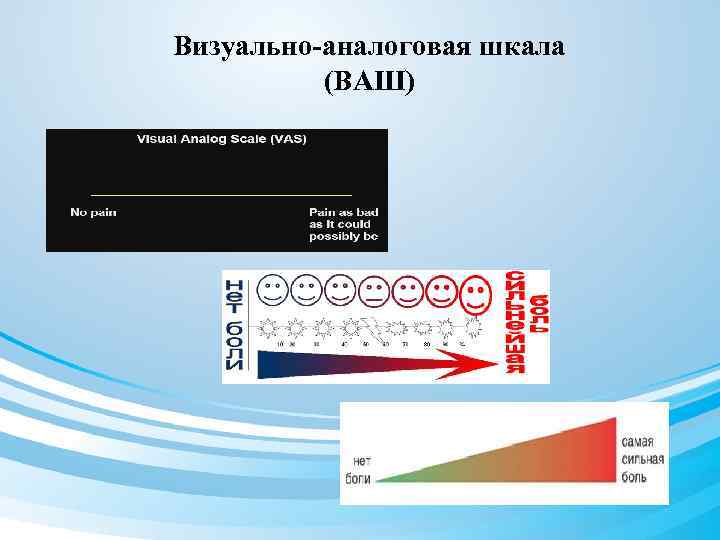
Визуально-аналоговая шкала (ВАШ)


Оценка боли • Когда и как оценивать боль? — Каждый раз при возникновении/ усилении боли — Каждый раз после введения анальгетика Только при регулярной и систематической оценке боли, мониторировании её, можно обеспечить адекватный контроль над ней!

Оценка интенсивности боли (0 -10 баллов) Ø 0 баллов – отсутствие болей; Ø 1 -3 балла — слабая; Ø 4 -6 баллов — умеренная; Ø 7 -9 баллов — острая(сильная); Ø 10 баллов — нестерпимая.
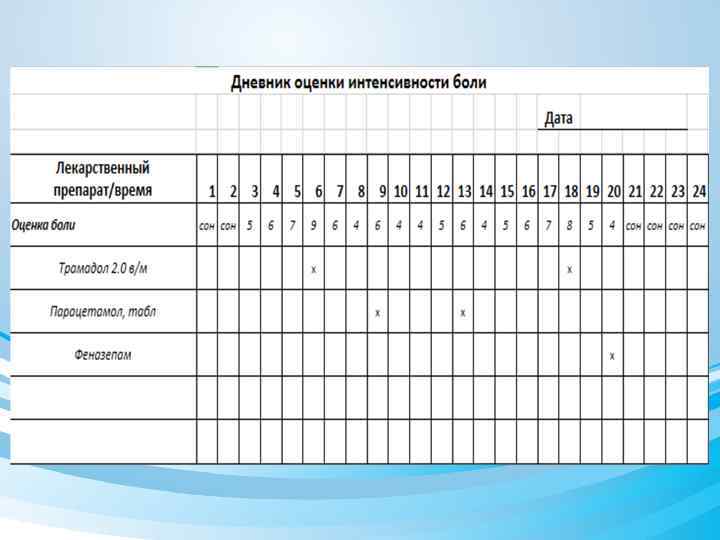

Как же подобрать противоболевую терапию у онкологического больного?

Все терапевтические меры делятся на две большие группы: • Немедикаментозная терапия • Медикаментозная терапия

Методы немедикаментозного обезболивания Ø Массаж – с целью облегчения боли, помогает уснуть, снять напряжение, вносит разнообразие в привычный распорядок дня. Ø Метод описания картин – с целью отвлечь пациента от концентрации внимания на болезненных ощущениях и плохого настроения. Используется при умеренных и слабых болях. Ø Дыхательные упражнения — отвлекающая методика. Ø Релаксационные упражнения – с целью облегчения боли, препятствия ее усиления, снятия беспокойства, улучшить засыпание. Варианты упражнений: 1) глубокий вдох, одновременно напрягая мышцы плечевого пояса и шеи, затем медленный выдох и расслабление мышц; 2) сжать кулаки и сделать глубокий вдох, задержать дыхание. Затем медленно выдохнуть и расслабиться (тело как «ватное» ), зевнуть.

Основные принципы медикаментозной терапии: • Таблетированные формы анальгетиков являются основными средствами в лечении хронической боли; • Терапевтический режим лечения болевого синдрома должен быть индивидуальным для каждого больного, с внимательным отношением ко всем деталям лечебного процесса, а также с одновременным использованием психотерапевтических методов лечения; некоторые препараты должны даваться больным регулярно ( «по часам» ); • Необходимо проводить постоянное динамическоое наблюдение за больными, чтобы убедиться в достижении обезболивающего эффекта, а также для своевременного выявления побочных эффектов лекарственных препаратов;

Лекарственные препараты использующиеся для обезболивания (1) • • • Неопиодные анальгетики: Ацетоминофен, Метамизол, Нестероидные противовоспалительные препараты- НПВП (локноксикам, кетопрофен, кеторолак, диклофенак, индометацин, ибупрофен); Опиоидные анальгетики: Слабые опиоиды (трамадол, дигидрокодеин /ДГКконтинус, просидол); Сильные опиоиды ( бупренорфин, фентанил, морфин, омнопон);

Лекарственные препараты использующиеся для обезболивания (2) • • Адъювантные препараты: Трициклические антидепрессанты (имипрамин, амитриптилин, кломипрапин, доксепин); Антиконвульсанты (карбамазепин, фенитион, клоназепам, финлепсин, тебантин); Бензодиазепины (диазепам, реланиум, седуксен); Нейролептические препараты (галоперидол, дроперидол, хлорпромазин); Кортикостероиды (дексаметазон, преднизолон); Бисфосфонаты (бонефос, аредиа, клодрониан); Местные анестетики

Принципы терапии боли • От слабого к сильному • Добиваясь устранения/существенного облегчения боли • Подбор способа введения, дозы, схемы (комбинации) • Строго по часам!!!

Принципы терапии опиоидами • Нет предельной ( «потолочной» ) дозы в назначении опиодов, доза может увеличиваться до достижения желаемого анальгетического эффекта или до того момента, когда начнут развиваться побочные эффекты опиоида; • Адекватное дозирование вариабельно, титрование опиоида проводится по достижению эффекта или по развитию побочных эффектов или токсического действия препарата; • Максимальная доза ограничивается токсичностью препарата и вариабельна как среди различных опиоидов, так и у разных пациентов; • Титрование дозы опиоидов должно проводиться часто – обычно 1 раз в 3 -4 дня до достижения анальгетического эффекта;

Принципы терапии опиоидами • Осмотр пациента также должен проводиться 1 раз в 3 -4 дня для того, чтобы убедиться в достижении желаемого анальгетического эффекта и/или для своевременного выявления побочных эффектов или токсического действия препарата; • Пролонгированные морфины удобны в употреблении, так как длительность их действия составляет 12 часов, что позволяет использовать их для контроля стабильной боли; • Опиоиды короткого действия используются для быстрого титрования дозы при начале лечения нестабильной боли;

Трансдермальная терапевтическая система Дюрогезик (фирма Янссен-Силаг) Представляет собой пластырь, содержащий опиоид фентанил. Обеспечивает непрерывное высвобождение фентанила с постоянной скоростью в течение 72 часов. Побочные эффекты, характерные для препаратов морфина, выражены слабее. Наклеивается на участки кожи без волосяного покрова. Выпускается в виде пластырей различного размера, что обеспечивает различную концентрацию фентанила в крови. Подбор осуществляется в зависимости от интенсивности болевого синдрома.

Советы пациенту могут быть следующими: • Не садитесь за руль в течение нескольких дней после начала опиоидной терапии или после увеличения дозы • Не садитесь за руль, если вы чувствуете сонливость • Не принимайте опиоиды непосредственно перед вождением • Не водите машину, если вы приняли алкоголь, антигистаминные, бензодиазепины, антидепрессанты, транквилизаторы и т. д. Вывод: Водить машину или нет, остается решением самого пациента после адекватной консультации с врачом; это является предметом изучения для терапевта и руководителей здравоохранения. Требуются дополнительные, достоверные исследования, чтобы окончательно ответить на вопрос, влияют ли опиоиды при постоянном применении на способность к вождению у пациентов

