Синдром wpw сердца если не лечить

Любые нарушения, связанные с работой сердечно-сосудистой системы, требуют к себе внимания и детального исследования при первых же симптомах. К ним можно отнести и синдром ВПВ (WPW). Этот феномен Вольфа-Паркинсона-Уайта встречается редко. В основном обнаруживается у детей и молодых людей возрастом до 20 лет. Вероятность столкнуться с патологией после 20 лет минимальная.

У феномена есть свой номер согласно международной классификации болезней (МКБ). У этого нарушения код по МКБ 10 I45.6.
Особенности патологии
Все заболевания, известные медицине, условно делят на 3 категории:
- распространённые и хорошо известные;
- новейшие формы болезней;
- редко встречающиеся.
У синдрома WPW третья категория. Заболевание встречается очень редко, из-за чего не были разработаны эффективная диагностика и лечение. Но это не означает отсутствия у врачей методов, способных помочь справиться с нарушением.
Синдромом WPW называют врождённые пороки, которые характеризуются образованием лишних мышечных пучков на сердечных мышцах у детей и более взрослых пациентов. По этим пучкам проходит нервный электроимпульс, обходя обычный путь, как у человека без этой патологии.
При такой работе импульса в обход нарушается сердечный ритм, проявляются признаки тахикардии. Долгое время пациент не испытывает никаких жалоб, чувствует себя хорошо.
Признаки ВПВ синдрома встречаются в основном у молодых людей. Это усложняет вопрос диагностики, поскольку организация обследований в школах и садиках оставляет желать лучшего. Потенциальные пациенты, не подозревающие о наличии патологии, не обращаются к врачам, а наличие болезней обычно обнаруживается случайно при плановой кардиограмме.
Синдром может не проявлять себя в течение многих лет. Но на ЭКГ болезнь сразу же будет обнаружена. Вот почему в целях профилактики родителям рекомендуется периодически водить своих детей на обследования.

Формы
Квалифицированные специалисты не всегда могут точно поставить диагноз синдрома ВПВ, поскольку феномен имеет много общего с:
- гипертензией;
- ишемической болезнью;
- миокардитом и пр.
У патологии нет специфических симптомов, пациенты чувствуют себя нормально, а случайные учащения сердечного ритма обычно списывают на усталость или стресс. Точно определить, из-за чего возникает заболевание, не удаётся.
Из-за этого WPW синдром классифицируют по двум признакам:
- локализация пучков (пучки Кента), то есть обходных путей импульсов;
- клинические проявления.
Их можно рассмотреть только на ЭКГ и с помощью вспомогательных мероприятий, которые проводятся в стационаре. В этом и заключается главная проблема, поскольку только в случае ярко проявляющихся симптомов болезни человек обращается за помощью.
В зависимости от расположения пучков или обходных путей феномен бывает:
- правосторонним (идёт к правым желудочкам от правых предсердий у пациентов);
- левосторонним (идёт к левым желудочкам от левых предсердий);
- парасептальным (проходит в области сердечных перегородок).
Определить тип нарушения работы сердца крайне важно. Это объясняется необходимостью провести операцию соответствующим путём. Хирург будет использовать вену или бедренную артерию в зависимости от расположения обходных пучков сердца.

Если классифицировать по характеру проявления или симптомам, то здесь выделяют три формы феномена ВПВ:
- Скрытый синдром WPW. Наиболее тяжёлая форма с позиции постановки точного диагноза. Объясняется возможным отсутствием характерных симптомов и изменениями рисунков на ЭКГ.
- Манифестирующая форма. Из-за приступов тахикардии электрокардиографический рисунок меняется, даже если пациент находится в состоянии покоя.
- Преходящий синдром WPW. В этом случае учащённые сердечные сокращения не коррелируют с показателями на ЭКГ, поскольку они могут быть специфическими и нормальными.
Из-за этого точно распознать признаки феномена и поставить точный диагноз крайне сложно. Проблематика выявления нехарактерных симптомов обусловлена тем, что на ЭКГ, как главном диагностическом инструменте кардиологии, изменения ни о чём не скажут врачу.
Симптоматика
При синдроме ВПВ симптомы также могут дать минимум полезной информации при диагностике. Список признаков незначительный. Это усложняется тем, что феномен WPW не характеризуется наличием специфических проявлений.
Заподозрить факт наличия синдрома можно по следующим симптомам:
- меняется частота биения сердечной мышцы (сердцебиение может быть учащённым или неритмичным, носить приступный характер проявления);
- в груди ощущаются вибрации интенсивного типа;
- наблюдаются признаки удушья, нехватки кислорода;
- возникает головокружение;
- проявляется общая слабость;
- некоторые люди могут упасть в обморок.
Последние 4 пункта встречаются в редких ситуациях. Потому такая ограниченная симптоматика редко заставляет человека обратиться к кардиологу. Да и не каждый специалист, опираясь на жалобы пациента и показатели кардиограммы, сможет точно поставить диагноз.
В действительности феномен WPW замечают в исключительных ситуациях при обследованиях. Нарушения могут быть выявлены в ходе проведения хирургической операции.
Методы диагностики
Чтобы выявить этот транзиторный феномен сердца у человека, нужно провести комплекс диагностических мероприятий.
В их число входят следующие процедуры:
- Беседа с пациентом. Сначала врач должен пообщаться с человеком, определить его текущее состояние и понять, что заставило его обратиться за помощью в отделение кардиологии.
- Анализ жалоб и особенностей организма. Врачу нужно разобраться, на что пациент жалуется, какие ощущения испытывает и имеет ли какие-нибудь специфические индивидуальные особенности.
- Сбор анамнеза. Этот этап считается ключевым критерием, поскольку факторы риска сердечных нарушений могут скрываться в профессиональной деятельности, генетической предрасположенности или окружающей экологии. Одним из факторов возникновения и проявления синдрома считается спорт. Профессиональные спортсмены нередко оказываются пациентами кардиологического отделения.
- Физикальный осмотр. В рамках этого обследования врач изучает состояние кожи, волос и ногтей. Проводятся измерения частоты сердцебиения, прослушиваются шумы в сердце и возможные хрипы в лёгких.
- Общий и биохимический анализ крови и мочи пациента. С их помощью определяются холестерин, уровень сахара и показатели калия в крови.

- Исследование гормонального профиля. Вспомогательный лабораторный анализ, необходимый для определения текущего соотношения между гормонами щитовидки.
- Кардиологическая картина. Для этого пациента отправляют на ЭКГ, эхокардиограмму и электрофизиологическое исследование. Иногда дополняют чрезпищеводным электрофизиологическим исследованием. Для этого вводят в организм через пищевод специальный зонд и выполняют контролируемый запуск короткого приступа тахикардии. Так можно точно подтвердить диагноз и начать эффективное лечение.
Подобные обследования дают неплохие шансы на установление точного диагноза. Проблема только в том, что мало кто решится на такой комплекс диагностики при отсутствии характерных признаков и хорошем самочувствии.
Важно отметить вопрос призыва в армию при таком феномене. Любые нарушения сердечно-сосудистой системы являются весомым аргументом в отказе от службы. Но не все патологии позволяют получить освобождение.
В случае с WPW синдромом в армию не берут и присуждают призывнику категорию В. Для этого потребуется минимум сходить на ЭКГ и провести ряд дополнительных обследований, чтобы официально подтвердить диагноз и предоставить призывной комиссии соответствующие заключения.
Особенности лечения
Эту патологию нельзя считать смертельно опасной, поскольку статистика говорит о минимальной вероятности летального исхода в результате ВПВ. Но из-за этого пренебрежительно относиться к собственному здоровью нельзя.
Лечение проводить можно и нужно, если был подтверждён соответствующий диагноз. Вмешательство врачей будет обязательным, если вместе с ВПВ синдромом обнаружена любая иная патология сердечно-сосудистой системы.
Проводимое лечение зависит от текущего состояния пациента и наличия иных осложнений. Терапию проводят двумя методами:
- консервативным;
- оперативным.
Если врач решил, что операция пациенту не нужна, тогда используется медикаментозный подход. Такое лечение предусматривает приём лекарственных антиаритмических препаратов, которые восстанавливают ритм сердца и предотвращают возможные новые приступы.

Проблема заключается в наличии противопоказаний к целому ряду лекарств. Потому их почти не используют при лечении такого феномена. Это вынуждает переходить часто к радикальным мерам в виде хирургической операции.
Суть хирургического вмешательства состоит в катетерной абляции. Метод основан на введении тонкого металлического проводника по бедренной артерии, с помощью которого подаётся электроимпульс. Он разрушает пучок Кента. Подобная операция практически безопасна и обладает высочайшим процентом успешного проведения.
Катетерную абляцию пациентам могут назначить, если:
- фибрилляции предсердий происходят часто и регулярно, то есть минимум один раз в неделю;
- тахикардические приступы нарушают работу сердечно-сосудистой системы, приводя к слабости, потере сознания и стремительному выпадению волос;
- от приёма антиаритмических лекарственных препаратов, употребляемых согласно инструкции врача, не удаётся получить никакого эффекта;
- присутствует возрастной фактор, поскольку операцию на сердце молодым людям делают крайне редко.
Согласно актуальным статистическим данным, лечение оказывается успешным в 95% случаев. Потому зачастую прогноз для пациентов благоприятный.
Осложнения и прогноз
Лечение ВПВ синдрома может спровоцировать некоторые осложнения в виде:
- стойких нарушений электролитического баланса;
- тяжёлого течения беременности с вероятностью возникновения осложнений;

- если приступы были сильными, то это способно спровоцировать резкие изменения нормального кровообращения в различных внутренних органах.
Но подобное случается редко. Основой успешного лечения являются своевременное обращение и профилактическое прохождение электрокардиограммы. Повторимся, что этот синдром обнаруживается в основном случайно, поскольку редко сопровождается выраженными симптомами, которые могли быть стать поводом для беспокойства большинства людей.
Феномен не относят к смертельным заболеваниям, поскольку вероятность летального исхода составляет максимум 0,4%. Если наблюдается самое неблагоприятное течение болезни, из-за мерцательной аритмии может возникать фибрилляция желудочков. Здесь уже 50% случаев заканчиваются неожиданной смертью пациента.
Вот почему нужно при малейших подозрениях на нарушения в работе сердечнососудистой системе обращаться за консультацией и проводить комплексное обследование.
Меры профилактики
Чтобы предотвратить возникновение синдрома ВПВ или не допустить повторных нарушений сердечного ритма, всем рекомендуется придерживаться нескольких простых правил.
- Периодические обследования. Хотя бы 1 раз в течение года приходите на приём к кардиологу. Обязательно делайте электрокардиограмму, поскольку это наиболее информативный инструмент для выявления проблем с сердцем.
- Инструментальные исследования. Их нужно провести комплексом, если вы заметили какие-либо изменения или сбои в сердечном ритме. Не игнорируйте сигналы собственного организма. Особенно при частых повторениях приступов или резких ухудшениях состояния, даже если они самостоятельно проходят через короткий промежуток времени.
- Ведите здоровый образ жизни. Хотя рекомендация банальная, для нормальной работы сердечно-сосудистой системы полезные привычки просто необходимы. Необязательно переходить на профессиональный спорт, поскольку здесь нагрузки на сердце ещё выше. Простая гимнастика, утренняя зарядка, пробежки по утрам и занятия в спортзале, включая обязательный комплекс кардиотренировок, станут прекрасной профилактикой для целого ряда заболеваний. Плюс обязательно бросайте все ваши вредные привычки. Даже пассивное курение крайне негативно сказывается на состоянии здоровья человека.
Меры профилактики, здоровый образ жизни и периодические обследования помогут контролировать своё здоровье и вовремя реагировать на патологические изменения. Не стоит считать посещение клиник уделом стариков. Это полезно любому человеку, вне зависимости от его возраста.
Спасибо, что читаете нас! Подписывайтесь, оставляйте комментарии и приглашайте к обсуждениям своих друзей!
Источник
Синдром ВПВ — это врожденная аномалия развития кардиальных структур, при которой в сердце образуется лишний проводящий пучок, транспортирующий электрический импульс от синусового узла к желудочкам, в обход атриовентрикулярного узла, что приводит к преждевременному возбуждению желудочков.
По своему характеру это порок, но выявляется он далеко не сразу. Симптоматика на ранних стадиях минимальна. Как правило, обнаружение подобного явления — случайность, выявленная в ходе электрокардиографии. Признаки достаточно характерны, потому спутать состояние почти невозможно.
Также заболевание носит название синдрома Вольфа-Паркинсона-Уайта, по именам самых выдающихся исследователей.
Лечение состояния обладает определенными перспективами на любой стадии. Лучше всего они в момент выявления, когда органических дефектов еще нет.
Механизм развития патологии
Суть отклонения заключается в образовании лишнего проводящего пути в сердце.
Нормальное положение вещей таково. Кардиальные структуры имеют возможность сокращаться и работать автономно за счет наличия скопления активных клеток, генерирующих электрический импульс.
Это так называемый синусовый узел или естественный водитель ритма. Он работает постоянно. За проведение сигналов отвечают так называемые пучки Гиса, они имеют разветвленную структуру и заканчиваются на уровне желудочков.
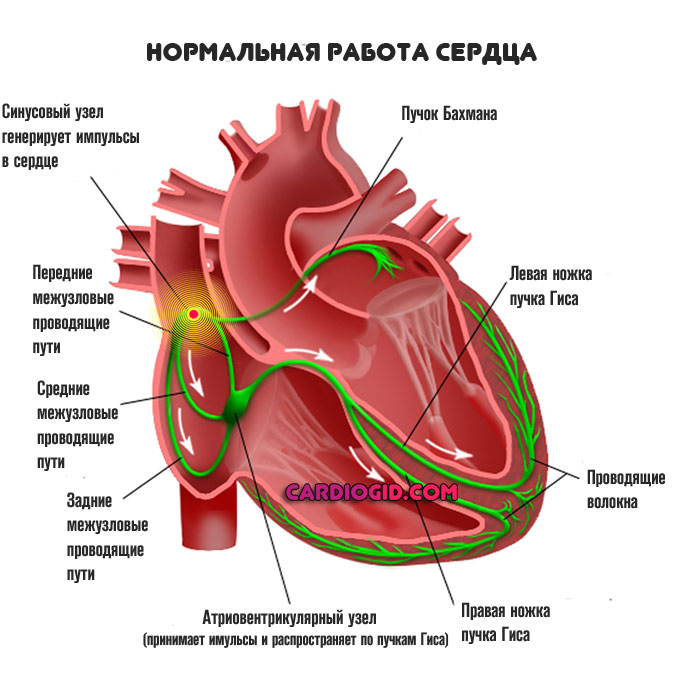
На фоне ВПВ синдрома (Вольфа-Паркинсона-Уайта) образуется дополнительный путь движения импульсов по пучку Кента.
Отсюда повышенная активность кардиальной деятельности, которая проявляется как тахикардией (сокращения, проходящие полный цикл, однако, возникают не всегда), так и аритмиями прочих видов (от фибрилляции до экстрасистолии). Все зависит от особенностей развития болезни у конкретного человека.
По мере прогрессирования проблемы, наблюдаются нарушения нормальной работы всех органов и систем. Первым страдает сердце, затем сосуды. Головной мозг, почки и печень.
Некоторые, относительно легкие формы, протекают бессимптомно. Другие же дают выраженную клиническую картину и ассоциированы с повышенным риском внезапной смерти больного в краткосрочном периоде.
Классификация
Типизации имеют в основном топографическую направленность. То есть определяют, откуда выходит лишняя проводящая структура, в какую сторону простирается и как взаимодействует с окружающими тканями.
Всего насчитывается порядка 10 разновидностей, отграниченных по этому основанию. Такое многообразие определяет гетерогенность возможных вариантов течения и патологических проявлений, также прогнозов.
Для пациента эти классификации не имеют большого значения, поскольку понять их клинический смысл без специальной кардиологической подготовки не получится, а объяснения заняли бы много времени.
Большая роль отводится определению течения патологического процесса.
По этому основанию называют:
- Манифестирующий тип. Возникает спонтанно. Спровоцировать эпизод может избыточная физическая нагрузка, нервное напряжение, сиюминутного или длительного характера, потребление кофеина, табака, психоактивных веществ. Вид определяется выраженной тахикардией, возможны аритмические компоненты, но встречаются они относительно редко. Частота рецидивов различна: от нескольких раз в год до десятков случаев в течение одного месяца.
- Интермиттирующий (переходящий) тип. Определяется схожими клиническими признаками, но проявляются они с меньшей силой. К тому же аритмия встречается чаще и протекает более выражено, что делает эту форму опаснее предыдущей.
- Латентный тип. Он же скрытый. Симптомов нет вообще, проблема выявляется на электрокардиографии. Есть ли в таком случае разница между феноменом ВПВ и синдромом? Несомненно. Заболевание в подобной форме, хотя и не дает о себе знать, продолжает прогрессировать, разрушать организм. Процесс может длиться годами. Только в момент, когда компенсаторные механизмы уже не будет справляться, патология проявится.
Другой, понятный способ типизации процесса проводится по локализации аномального пучка.
Соответственно выделяют два вида:
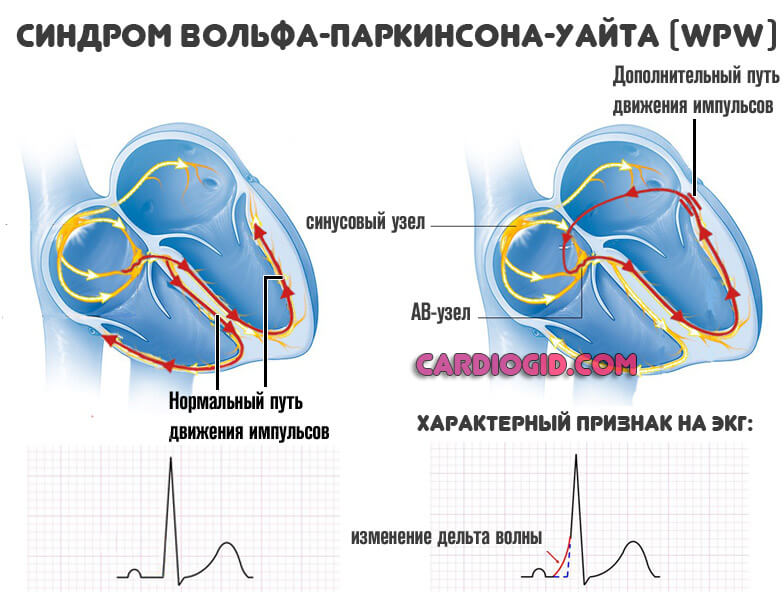
- А. Располагается между левыми предсердием и желудочком. В норме импульс к последнему проходит от синусового через атриовентрикулярный узел. При типе А сигнал достигает анатомической структуры раньше, затем же стимуляция дублируется по нормальному пути, что приводит к избыточной активности. Отсюда нарушение гемодинамики и кровообращения по большому кругу.
- B. Локализация — между правым предсердием и желудочком. Механизм идентичен, но поскольку сокращается правая структура, страдает легочная система в первую очередь.
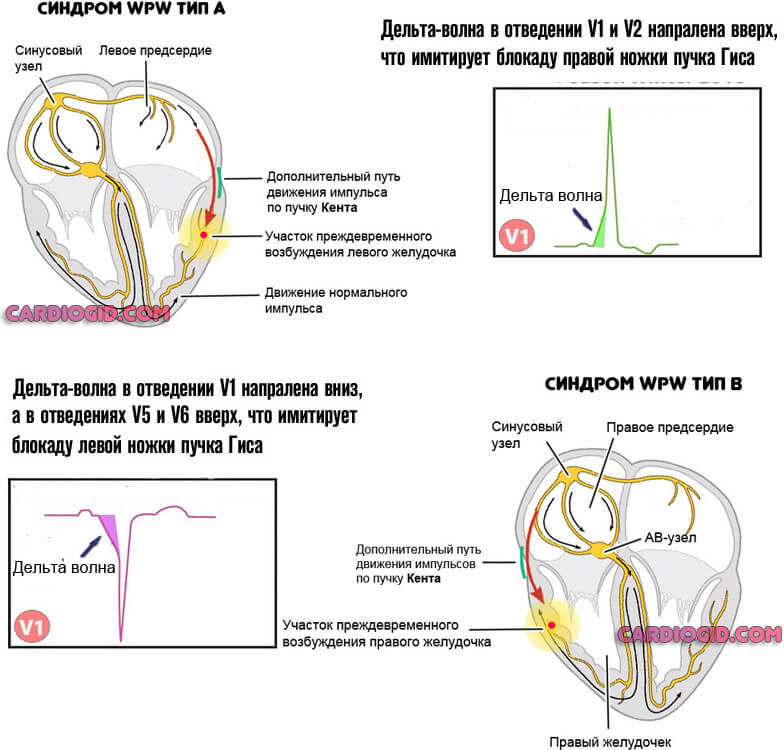
Клинически наиболее тяжелый вариант — смешанный, когда присутствует несколько ответвлений. Это AB-тип. Лечение проводится в срочном порядке.
В чем отличие синдрома от феномена ВПВ?
По сути это синонимы. Разница одна. О феномене wpw говорят, когда пациент не предъявляет каких-либо жалоб на собственное здоровье.
Аномалия обнаруживается инцидентально (случайно) в ходе диагностики по поводу сторонних заболеваний. Встречается у 30-50% населения в подавленном состоянии. Кардиальные структуры и организм вообще адаптируются. На сроки жизни подобное никак не влияет.
Что касается заболевания. Синдром WPW — это клинически значимый вид. Но и он протекает по разному, что дает хороший шансы в плане излечения и прогноза. Интенсивность клинической картины на ранних этапах минимальна, прогрессирование медленное, есть время на полную диагностику и назначение терапии.
Таким образом, феномен WPW — клиническая находка на ЭКГ. К пациентам с отклонением нужно внимательно присмотреться. В отсутствии симптомов на протяжении хотя бы 2-4 месяцев можно считать человека условно здоровым. Синдром определяет необходимость планового лечения. При возникновении неотложного состояния — срочного.
Причины
Основной доказанный фактор развития патологического процесса — врожденная аномалия. В норме сердце и вся система кровоснабжения закладывается на 3 неделе беременности. Те или иные факторы влекут отклонения в нормальном формировании плода, провоцируют врожденные пороки.
Вполне возможно, что синдром ВПВ окажется не единственным в анамнезе младенца. Но подобный момент не объясняет причин, которые обуславливают саму возможность дефекта на столь ранних сроках.
Интересно:
Лишний проводящий пучок закладывается у каждого без исключения, но к концу первого триместра он рассасывается, все приходит в норму.
Непосредственные факторы развития болезнетворного явления таковы:
- Генетические мутации. Могут иметь спонтанный характер, то есть определяться вне связи с хромосомными дефектами родителей. Это относительно редкая клиническая разновидность. Другой вариант — наследование определенных генов от предков. Доминантный или рецессивный тип имеет место — это большой роли не играет. Просто в таком случае вероятность развития патологии ниже, с другой стороны, все известные заболевания подобного рода протекают намного тяжелее. Часто выявляются не только кардиальные дефекты, но и генерализованные проблемы.
- Стрессы в период беременности. Имеют большое клиническое значение. Будущая мать должна избегать психоэмоциональных перегрузок во время вынашивания плода. Это не гарантия отсутствия патологий, но риски сводятся к минимуму. В момент стресса в кровь выбрасывается большое количество кортикостероидов и катехоламинов. Подобная реакция — природный механизм на негативные факторы внешней среды, обеспечивающие выживание. Соединения, вроде кортизола, норадреналина и прочих повышают тонус мускулатуры, артериальное давление, обладают некоторым токсическим эффектом, когда речь заходит о развитии ребенка.
- Избыточные физические нагрузки. Роженица не должна сидеть на одном месте, но во всем нужно знать меру. Ненормальная активность приведет к тому же результату, что и стресс, если не большему. Возможно спонтанное прерывание беременности, как итог.
- Потребление табачной продукции, алкоголя, тем более наркотиков момент гестации. Нерадивые «родительницы» мало думают о здоровье собственного потомства или же потворствуют пагубным привычкам и слабостям по причине сложности отказа, боязни абстинентного синдрома. Это в корне неверная практика, губительно влияющая на плод. Родится ребенок здоровым или нет — в таком случае не скажет даже лучший врач.
- Некачественное питание, вода. Какую именно роль играет этот фактор определить трудно. Однако выявлено негативное влияние на плод канцерогенных веществ, которыми изолирует фаст-фуд, так называемая «вредная» пища, вроде жареных блюд, копченостей, консервов и сомнительных полуфабрикатов. Тем же способом сказывается недостаток витаминов и минералов при однообразном рационе. Меню нужно скорректировать с учетом интересов не родившегося ребенка. Поможет в этом диетолог.
- Негативные факторы среды, также избыток ионизирующего излучения в районе проживания. Организм может приспособиться к повышенному фону радиации, но позже этот момент скажется на здоровье ребенка с высокой вероятностью. К отрицательным явлениям относится загрязненность атмосферного воздуха, избыток солей металлов в питьевой воде, также активность солнца и уровень ультрафиолетового излучения.
- Наличие соматических болезней в анамнезе. Особенно гормонального профиля. Они не только усугубляют течение беременности, порой делая его невыносимым, но и влияют на плод. Лечение в идеале проводится еще на этапе до планирования беременности. Большую клиническую роль играют гипертиреоз, недостаток специфических веществ щитовидной железы, дефицит или избыток гормонов коры надпочечников, женские заболевания (дисфункция яичников с неустойчивым фоном).
- Наследственный фактор. Если в роду был хотя бы один человек, страдавший синдромом ВПВ, вероятность передачи его потомству увеличивается почти втрое. При этом определить, присутствует ли он у ребенка в силах врачей. Сразу после рождения. Обусловленность абсолютная, то есть при наследовании, возможности коррекции в последующем нет. Требуется уже лечение, профилактика не поможет. К счастью, такого рода порок относительно мягкий по течению, да и частота его развития не велика.
Указанные причины нужно рассматривать в комплексе. Причем внимание на них должен обратить гинеколог еще на этапе планирования беременности или на ранних стадиях гестации. При необходимости выдается направление к профильному специалисту.
Симптомы
Признаки гетерогенны (разнятся от одного к другому случаям). Если речь о скрытой форме их нет вообще. Интермиттирующая или первичная разновидности определяются клинической картиной неодинаковой полноты и интенсивности симптомов.
Примерный перечень выглядит так:
- Наиболее характерным моментом при наличии дополнительного пути импульса является аритмия. Вариантов множество. Желудочковые, предсердные типы (первые много опаснее), тахикардия, замедление кардиальной деятельности, групповая или единичная экстрасистолия, фибрилляция. Редко сохраняются правильные интервалы между сокращениями. Это относительно поздний признак отклонения. На его развитие уходит не один год. Свидетельствует в пользу запущенного синдрома. В начальной фазе все ограничивается тахикардией.
- Боли в грудной клетке неясного происхождения. Могут быть связаны с эпизодами или же представлять собой их усеченную версию. Характерны жгучие ощущения, давящие. Покалывание не встречается. Возможно развитие сопутствующих заболеваний.
- Одышка. На фоне интенсивной физической нагрузки или в состоянии полного покоя. Зависит от этапа патологического процесса.
- Слабость, сонливость, снижение способности к трудовой деятельности. Особенно при физическом характере работы.
- Цианоз носогубного треугольника. Посинение околоротовой области.
- Бледность кожных покровов, потливость, ощущение жара, приливов.
- Обмороки и синкопальные состояния. Регулярного характера.
- Нарушения мыслительной деятельности, памяти.
Многие представленные признаки не имеют прямого отношения к синдрому ВПВ, они обусловлены вторичными или третичными состояниями, текущими параллельно.
Определить, где заканчивается сама болезнь, и начинаются ее осложнения не трудно. WPW характеризуется аритмиями разной степени тяжести. Остальные признаки сугубо для нее не типичны.
Как купировать приступ?
Для описанного состояния наиболее характерны тахикардии. По пучкам Кента, импульс возвращается из желудочков в предсердия, а АВ-узел направляет его обратно из предсердий в желудочки. Таким образом сигнал движется по кругу, а частота сердечных сокращений удваивается или утраивается.
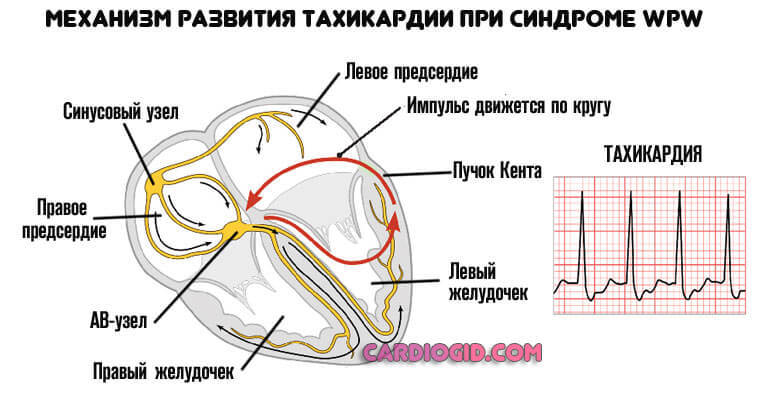
Вне зависимости от локализации патологического импульса, нужно предпринять меры по стабилизации.
Но стоит иметь в виду: своими силами пытаться излечиться нельзя. Это пустая трата времени.
Терапия зависит от типа ритмического нарушения. Принимая препараты неа свое усмотрение можно умереть от остановки сердца, инфаркта или прочих осложнений.
Алгоритм таков:
- Вызвать скорую помощь. Даже если эпизод возник в первый раз.
- Успокоиться, взять себя в руки.
- Открыть форточку, окно для притока свежего воздуха в помещение.
- Снять давящие вещи, украшения.
- Принять прописанные препараты. Если таковых нет, для купирования приступа тахикардии подойдет Анаприлин (1 таблетка) в системе с Дилтиаземом или Верапамилом (столько же). Они помогут нормализовать ритм, а не только замедлить его.
- Можно выпить таблетированный пустырник, валериану, препараты на основе фенобарбитала (Корвалол, Валокордин).
- Лечь, дышать ровно и глубоко. Можно попробовать применить вагусные приемы (надавливание на глазные яблоки с небольшой силой, каждые 5-10 секунд, задержку дыхания на вдохе с натуживанием и прочие).
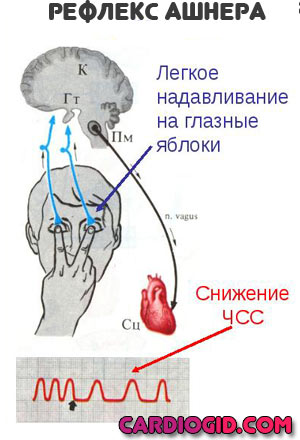
По прибытии бригады рассказать о своих ощущениях. Если будет предложен стационар — отправляться на обследование.
Диагностика
Проводится под контролем кардиолога. В больнице или на условиях амбулатория. Вне зависимости от вида, время на помощь есть. Потому срочные меры предпринимаются редко, и только при наличии осложнений.
Схема обследования:
- Устный опрос больного. Обычно мало что дает, тем более на ранних стадиях.
- Сбор анамнеза. Выявляются факторы: семейная история, соматические патологии, принимаемые препараты, привычки и другие.
- Измерение частоты сердечных сокращений.
- Выслушивание кардиального звука.
- Электрокардиография. Назначается в первую же очередь после рутинных мероприятий. Определяет тип функционального нарушения. При должной квалификации, врач может почерпнуть много полезной информации. Возможна комбинация с ЭФИ.
- Эхокардиография. Для выявления органических нарушений первичного или вторичного типа.
- МРТ. Для получения детальных изображений сердца. Проводится относительно редко, по показаниям. Если есть подозрения на иные пороки кардиальных структур.
Коронография, анализ крови, нагрузочные тесты на усмотрение врача.
Признаки на ЭКГ
Характерные черты:
- Расширение комплекса QRS (свыше 0.12 сек). Деформации, напоминающие подобные при блокаде ножек Гиса.
- Сужение интервала P-Q.
Изменения дельта-волны, в зависимости от типа процесса:
| Тип А | Тип Б |
| Дельта-волны вертикальны во всех прекардиальных отведениях. Комплекс QRS в сотведении V2 похож на букву А, что имитирует блокаду правой ножки пучка Гиса. | Дельта-волны преимущественно отрицательны в отведениях V1-V3 и преимущественно положительны в отведениях V4-V6. Это можно ошибочно принять за блокаду левой ножки пучка Гиса или гипертрофию левого желудочка с деформацией. |
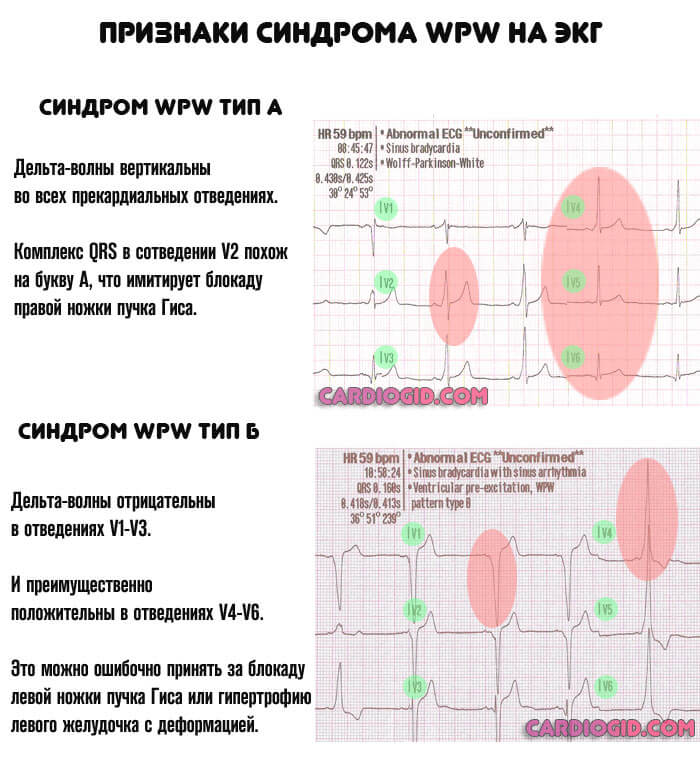
Признаки синдрома ВПВ на ЭКГ специфичны, расшифровать их может даже начинающий кардиолог.
Методы лечения
Консервативная терапия направлена только на купирование симптомов, на поздних стадиях она не справляется и с этим, поскольку большие дозы антиаритмических приводят к противоположному действию.
Основной способ восстановления нормальной функциональности сердца — радиочастотная абляция. Суть методики заключается в прижигании очага проводимости. Важна точность. Это малоинвазивный способ, он позволяет практически сразу справиться с проблемой.
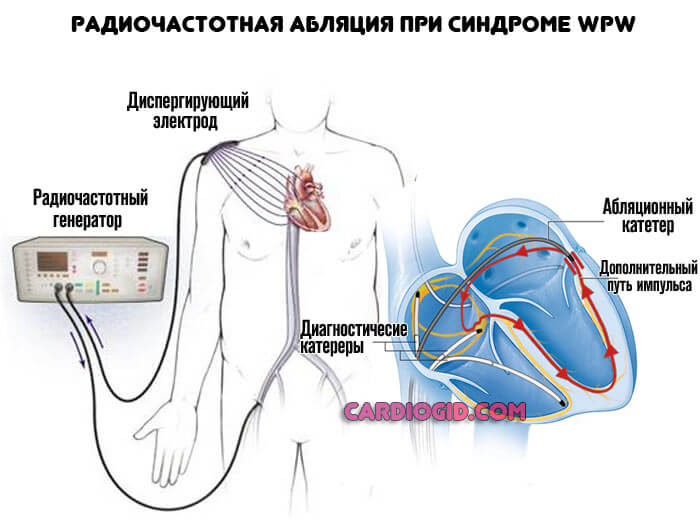
В предоперационный период показан прием противоаритмических средств (Амиодарон, Хиндин), лекарств для снижения артериального давления (по показаниям, если есть стойкая гипертония прием подобных средств продолжается и после радиохирургического вмешательства).
Стационарный период длится от нескольких дней до недели. Пациента наблюдают в динамике, стабилизация ритма вне органических нарушений наступает спустя 1-2 суток.
Если присутствуют дефекты вторичного или третичного характера (уже обусловленные чрезмерной активностью сердца), показана пожизненная поддерживающая терапия с использованием названных медикаментов. Именно поэтому рекомендуется начинать лечение раньше.
Прогноз и возможные последствия
Среди вероятных осложнений:
- Остановка сердца.
- Инфаркт.
- Кардиогенный шок.
- Инсульт.
- Увеличение мышечного слоя органа.
- Сосудистая деменция.
Во многих случаях наблюдается существенное снижение качества жизни.
Прогноз благоприятен в большинстве выявленных ситуаций. На фоне феномена ВПВ исход почти гарантированно положительный. Иные формы протекают по разному.
Делать выводы нужно опираясь на динамику процесса. Чем сложнее тип, больше симптомов, дольше течет состояние, тем меньше вероятность полноценного восстановления.
Летальность без лечения относительно высока. От тех или иных неотложных процессов погибает до 25% всех пациентов.
Хорошие факторы:
- Положительный отклик на терапию.
- Отсутствие сопутствующих патологий, вредных привычек.
- Благоприятный семейный анамнез.
- Нормальная масса тела.
- Минимум симптомов.
Синдром WPW — это врожденная аномалия развития проводящих пучков сердца, когда происходит образование лишнего. Отсюда повышение активности кардиальных структур, выраженные аритмии и прочие явления потенциально смертельного рода.
Восстановление проводится под контролем профильных специалистов (как в области рутинной терапии, так и в сфере хирургии). Единственный способ эффективного лечения — радиочастотная абляция. Но требуются столь радикальные меры не всегда. Пути воздействия определяют доктора.
Источник
