Полное выпадение код мкб


РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2015
Категории МКБ:
Выпадение женских половых органов неуточненное (N81.9), Выпадение матки и влагалища неуточненное (N81.4), Другие формы выпадения женских половых органов (N81.8), Неполное выпадение матки и влагалища (N81.2), Полное выпадение матки и влагалища (N81.3), Ректоцеле (N81.6), Уретроцеле у женщин (N81.0), Цистоцеле (N81.1), Энтероцеле влагалища (N81.5)
Разделы медицины:
Акушерство и гинекология
Общая информация
Краткое описание
Рекомендовано
Экспертным советом
РГП на ПВХ «Республиканский центр развития здравоохранения»
Министерства здравоохранения
и социального развития
от «20» ноября 2015 года
Протокол №16
Название протокола: Выпадение женских половых органов
Выпадение женских половых органов — это заболевание, объединяющее патологические изменения связочного аппарата и фасций окружающих матку, влагалище мочевой пузырь и прямую кишку. Клинически проявляется нарушением нормального анатомического взаимоотношения матки, влагалища, мочевого пузыря, прямой кишки, в некоторых случаях кишечника, и смещением этих органов вниз и за пределы входа во влагалище (гимен). Во многих случаях происходит нарушение функции мочевого пузыря и прямой кишки [8].
Код протокола:
Код(ы) МКБ-10:
N 81.0 Уретроцеле у женщин
N 81.1 Цистоцеле у женщин
N 81.2 Неполное выпадение матки и влагалища
N 81.3 Полное выпадение матки и влагалища
N 81.4 Выпадение матки и влагалища неуточненное
N 81.5 Энтероцеле влагалища
N 81.6 Ректоцеле
N 81.8 Другие формы выпадения женских половых органов
N 81.9 Выпадение женских половых органов неуточненное
Сокращения, используемые в протоколе:
ВЖПО–выпадение женских половых органов
ОЖПО–опущение женских половых органов
ПМСП–первичная медико-санитарная помощь
УЗИ -–ультразвуковое исследования
POP–Q–Pelvic Organ Prolapse Quantification
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые женщины.
Пользователи протокола: врачи акушеры-гинекологи, врачи общей практики.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Клиническая классификация.
ОЖПО и ВЖПО являются стадиями одного патологического процесса.
Для оценки степени опущения тазовых органов применяется классификация Pelvic Organ Prolapse Quantification [1].
В основе классификации лежит измерение 9-ти точек относительно плоскости гименального кольца, соответствующего нулю (смотреть рисунок 1):
· анатомическая позиция — Аа (А anterior) расстояние от гимена до шейки мочевого пузыря в норме 3 см;
· «Ва» (D anterior) расстояние от гимена до наиболее выдающейся части передней стенки влагалища в норме не меньше чем 3 см;
· «Ар» (A posterior) расстояние от гимена до проекции M. Levator ani на заднюю стенку влагалища в норме не менее 3 см;
· «Вр» (В posterior) расстояние от гимена до наиболее выступающей точки задней стенки влагалища выше уровня M. Levator ani, в норме не менее 3см;
· «С» расстояние до наиболее дистальной (т.е. ниспадающей) части шейки матки или вершины купола (рубец после гистерэктомии), в норме не меньше 7см;
· «D» локализуется в заднем своде (карман Дугласа) у женщин, имеющих шейку матки, в норме не менее 9 см. Она показывает уровень прикрепления крестцо-воматочных связок к проксимальной части шейки матки сзади. Ее измерение проводят для дифференцирования несостоятельности поддержки утеросакрально-кардинального комплекса от элонгации шейки матки. Когда положение точки «С» значительно отличается от точки «D», это указывает на элонгацию шейки, которая может быть как симметричной, так и эксцентричной. Измерение точки «D» не проводится при отсутствии шейки матки;
· общая длина влагалища «TVL» – максимальная длина влагалища, выраженная в сантиметрах. В случае если точки «С» и «D» не в нормальной анатомической позиции, выпавшая передняя или задняя стенки влагалища не включаются в измерение общей длины влагалища;
· промежностное тело «PB» измеряется от половой щели до средины анального отверстия и выражается в сантиметрах.
Рисунок 1. Pelvic Organ Prolapse Quantification

Все измерения для определения стадии ВЖПО производятся маточным зондом (с нанесенной сантиметровой шкалой) на гинекологическом кресле в момент максимального выхода выпадающей части, т.е. при натуживании, кашле, при давлении на переднюю брюшную стенку и при выведении заправленных во влагалище анатомических структур.
Стадирование POP-Q. Стадия устанавливается по наиболее выпадающей части влагалищной стенки. Может быть опущение передней стенки (точка Ва), апикальной часть (точка С) и задней стенки (точка Вр) таблица №1
Клиническая картина
Cимптомы, течение
Диагностические критерии:
Жалобы и анамнез (характер возникновения и проявления болевого синдрома):
· I – II стадии могут протекать бессимптомно, у некоторых пациентов возможны жалобы на дискомфорт связанный с зиянием входа во влагалище («хлопание» воздуха, задержка жидкости во влагалище), дискомфорт при половой жизни. Симптомы стрессового недержания мочи могут варьировать по количеству теряемой мочи, от незначительных до постоянного истечения.
· III – IV жалобы на чувство инородного тела, дискомфорт в сидячем положении, затруднения при опорожнении мочевого пузыря и прямой кишки. Цистит. Возможны нарушения мочеиспускания по типу обструктивной острой задержки. При длительном течение на слизистой появляются трофические язвы и грануляции. Наиболее тяжелое течение наблюдается у пациенток у которых выпавшие органы не заправляются.
Физикальное обследование:
гинекологический осмотр с определением стадийности по POP-Q
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· гинекологический осмотр на зеркалах;
· определение стадийности по POP-Q;
· бимануальное гинекологическое исследование;
· проба при натуживании на подтекание мочи (проведение пробы Вальсальва);
· мазок на онкоцитологию с шейки матки и/или изъязвленного участка;
· УЗИ органов малого таза.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне: нет.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Инструментальные исследования: нет
Показания для консультации узких специалистов.
· консультация онкогинеколога с целью исключения онкологической патологии.
Лабораторная диагностика
Лабораторные исследования: нет
Дифференциальный диагноз
Таблица – 1. Дифференциальная диагностика ВЖПО
| ВЖПО | ШЕЕЧНАЯ ЛОКАЛИЗАЦИЯ МИОМАТОЗНОГО УЗЛА |
| Как правило, женщины старше 45 лет. | Как правило, женщины репродуктивного возраста. |
| При гинекологическом осмотре на зеркалах шейка матки имеет нормальные или несколько удлиненные размеры. | При гинекологическом осмотре на зеркалах четко определяется увеличение размеров шейки матки изменение ее нормального анатомического строения. |
| При измерении стадийности при РОР-Q точка D локализуется близко на расстоянии менее 6см от входа во влагалище. | При измерении стадийности при РОР-Q точка D локализуется в заднем своде (карман Дугласа) на расстоянии 7-9 см от входа во влагалище. |
Лечение
Цели лечения
: Восстановление нормального анатомического расположения органов малого таза. Устранение симптомов нарушенной функции мочевого пузыря и прямой кишки.
Тактика лечения:
· на уровне ПМСП учреждений выявление пациентов с ВЖПО и подготовка к хирургическому лечению;
· при наличие противопоказаний/отказе пациента от оперативного лечения применение немедикаментозных методов.
При принятии решения о хирургическом лечении учитываются:
· потребности пациентки;
· целесообразность использования и характеристики различных аллопластических материалов;
· адекватный объем и доступ оперативного вмешательства;
· возможность проведения адекватного анестезиологического пособия.
Хирургическая операция является основным методом лечения, при ее выполнении соблюдаются основные принципы исходя из стадийности и характере анатомических изменений по POP-Q:
· репозиция структуры тазового дна и закрытие всех дефектов тазовых фасций;
· формирование входа во влагалище нормального размера;
· расположение матки (культи матки) в правильном положении по отношению к стенкам таза (т.е. достаточно высоко и без латерального смещения, без чрезмерного отклонения кпереди или кзади), сохранение необходимой подвижности половых органов.
Немедикаментозное лечение:
· вставление пессарий (приспособления для удержания в положении антеверсии патологически подвижной матки, а также для устранения опущения и выпадения матки и влагалища, для заправления ВЖПО). При длительном ношении способствуют образованию травматических трещин и трофических язв влагалища.
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на амбулаторном уровне:
· эстриол в виде свечей/мази по 2мг местно 2-3 раза в неделю за две недели до хирургического лечения, у женщин в перименопаузе или менопаузе.
Не является самостоятельным методом лечения ВЖПО.(УД –IA) [2].
Другие виды лечения: нет
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в стационарных условиях:
К основными видами операций можно отнести следующие:
· кольпоперинеолеваторопластика (операция, направленно на укрепление тазового дна собственными тканями и уменьшение размеров влагалища);
· операции с применением модификаций укорочения и укрепления связок матки (круглых, кардинальных, крестцово-маточных) за счет сшивания их между собой и/или фиксации матки за дно к передней брюшной стенке;
· операции с жесткой фиксацией выпавших органов (матки, влагалища, уретры и шейки мочевого пузыря) к стенкам таза (к лобковым костям, к крестцовой кости, обтурационному отверстию, сакроспинальной связке и т.д.) с использованием аллопластических материалов (синтетических протезов);
· операции, направленные на частичную облитерацию влагалища (срединная кольпорафия Нейгебауэра-Лефора, влагалищно- промежностный клейзис-операция Лабгардта);
· гистерэктомии (с одноименной передней кольпорафией и кольпоперинеолеваторопластикой).
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
· 0-I стадия по POP-Q при гинекологическом осмотре, в течение 5 лет после оперативного лечения;
· устранение симптомов нарущение функции мочевого пузыря и прямой кишки в течение 5 лет после оперативного лечения;
· удовлетворенность пациентки проведенным методом лечения.
Препараты (действующие вещества), применяющиеся при лечении
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Показания для плановой госпитализации:
· для хирургического лечения выпадения и опущения половых органов и/или коррекции нарушения функции мочевого пузыря или прямой кишки.
Профилактика
Профилактические мероприятия:
· упражнения Кегеля при ОЖПО и ВЖПО (УД-IА) [6];
· адекватное хирургическое лечение родового травматизма.
Дальнейшее ведение:
· пациенты после оперативного лечения ВЖПО наблюдаются в учреждениях ПМСП дважды в год с проведением гинекологического осмотра на зеркалах, бимануального гинекологического исследования;
· проба при натуживании на подтекание мочи (проведение пробы Вальсальва);
· УЗИ органов малого таза.
Информация
Источники и литература
- Протоколы заседаний Экспертного совета РЦРЗ МЗСР РК, 2015
- Список использованной литературы:
1) Walker G.J., Gunasekera P. Pelvic organ prolapse and incontinence in developing countries: review of prevalence and risk factors.// PubMed — indexed for MEDLINE
2) Christopher M, Kaven B, Cathryn, et al. Surgical management of pelvic organ prolapse in women. Cochrane Database of Systematic Reviews, Issue 4, 2009BJOG. 2009 Sep; 116(10):1380-6. Epub 2009 Jul.
3) Meschia, M, Spreafico L, Ambrogi, Perrone A, et al. A multicenter retrospective study on transvaginal mesh repair of genital prolapse whithPrilift TM system.
4) Elmer C, Altman D, Engh M, et al. Trocar-guided transvaginal mesh repair of pelvic organ prolapse. Obstet Gynecol. 2009;113(1):117–126.
5) Sikirica V, Hinoul A. Kirkemo J, Subramanian, D. Treatment outcomes of the Gynecare Prolift pelvic floor repair system: a systematic literature rewiew. Ethicon, Inc, Somerville.
6) Deng T., Liao B., Luo D., Shen H., Wang K. Risk factors after female pelvic floor reconstructive surgery: a systematic review and meta-analysis//PMID:25906691 [PubMed — as supplied by publisher]
7) Deffieux X., Savary D., Letouzey V., Sentilhes L., Agostini A., Mares P., Pierre F. Prevention of the complications related to the use of prosthetic meshes in prolapse surgery: guidelines for clinical practice — literature review// PMID:2299944[PubMed — indexed for MEDLINE]
8) Коркан А.И. //Пролапс тазовых органов. Диагностика, хирургическая тактика //Монография//Алматы, 2009 г. – 168с.
- Список использованной литературы:
Информация
Список разработчиков протокола с указание квалификационных данных:
1) Коркан Ануар Иванович доктор медицинских наук, профессор кафедры акушерства и гинекологии Казахского медицинского университета непрерывного образования, врач акушер-гинеколог высшей категории.
2) Тулетова Айнур Серикбаевна PhD, АО «Медицинский университет Астана», ассистент кафедры акушерства и гинекологии, врач первой категории.
3) Сармулдаева Шолпан Куанышбековна кандидат медицинских наук, и.о. заведующая кафедрой акушерства и гинекологии Казахского медицинского университета непрерывного образования, врач акушер-гинеколог высшей категории.
4) Садвакасова Шынар Муратовна кандидат медицинских наук, доцент кафедры акушерства и гинекологии №1 РГП на ПХВ «Казахского Национального Медицинского Университета имени С.Д. Асфендиярова», врач акушер-гинеколог высшей категории.
5) Гурцкая Гульнар Марсовна Кандидат медицинских наук АО «Медицинский университет Астана» доцент кафедры общей фармакологии, врач клинический фармаколог.
Указание на отсутствие конфликта интересов: нет
Рецензенты: Рыжкова Светлана Николаевна – доктор медицинских наук, профессор, врач высшей категории, заведующая курсом по акшерству и гинекологии факультета усовершенствования врачей РГКП «Западно-Казахстанский государственный медицинский университет имени Марата Оспанова».
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
СТАДИИ ВЖПО по POP-Q 





Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Опущение матки.
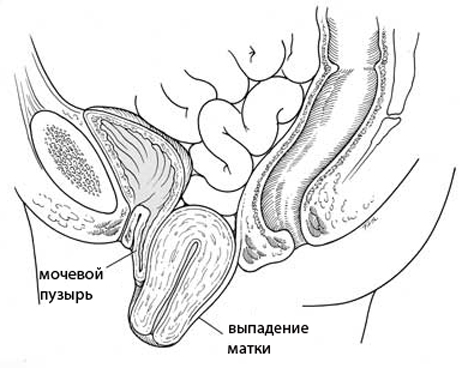
Выпадение (опущение) матки
Описание
Опущение матки. Неправильное положение матки, смещение дна и шейки матки ниже анатомо — физиологической границы вследствие ослабления мышц тазового дна и связок матки. У большинства пациенток опущение и выпадение матки обычно сопровождается смещением книзу влагалища. Опущение матки проявляется ощущением давления, дискомфорта, тянущих болей внизу живота и во влагалище, расстройством мочеиспускания (затруднение, учащение мочеиспускания, недержание мочи), патологическими выделениями из влагалища. Может осложниться частичным или полным выпадением матки. Опущение матки диагностируется в ходе гинекологического осмотра. В зависимости от степени опущения матки лечебная тактика может быть консервативной или хирургической.
Дополнительные факты
Опущение матки. Неправильное положение матки, смещение дна и шейки матки ниже анатомо — физиологической границы вследствие ослабления мышц тазового дна и связок матки. Проявляется ощущением давления, дискомфорта, тянущих болей внизу живота и во влагалище, расстройством мочеиспускания (затруднение, учащение мочеиспускания, недержание мочи), патологическими выделениями из влагалища. Может осложниться частичным или полным выпадением матки.
Наиболее частыми вариантами неправильного расположения внутренних половых органов женщины являются опущение матки и ее выпадение (утероцеле). При опущении матки происходит смещение ее шейки и дна ниже анатомической границы, но шейка матки не показывается из половой щели даже при натуживании. Выхождение матки за пределы половой щели расценивается как выпадение. Смещение матки книзу предшествует ее частичному или полному выпадению. У большинства пациенток опущение и выпадение матки обычно сопровождается смещением книзу влагалища.
Опущение матки является довольно частой патологией, встречающейся у женщин всех возрастов: оно диагностируется у 10% женщин до 30 лет, в возрасте 30-40 лет выявляется у 40% женщин, а в возрасте после 50 лет встречается у половины. 15% всех операций на гениталиях проводятся по поводу опущения либо выпадения матки.
Опущение матки чаще всего связано с ослаблением связочного аппарата матки, а также мышц и фасций тазового дна и нередко приводят к смещению прямой кишки (ректоцеле) и мочевого пузыря (цистоцеле), сопровождающимся расстройством функций этих органов. Нередко опущение матки начинает развиваться еще в детородном возрасте и всегда носит прогрессирующее течение. По мере опущения матки становятся выраженнее и сопутствующие функциональные расстройства, что приносит женщине физическое и моральное страдание и нередко приводит к частичной или полной утрате трудоспособности.
Нормальным положением матки считается ее расположение в малом тазу, на равном расстоянии от его стенок, между прямой кишкой и мочевым пузырем. Матка имеет наклон тела кпереди, образующий тупой угол между шейкой и телом. Шейка матки отклонена кзади, образует по отношению к влагалищу угол, равный 70-100°, ее наружный зев прилежит к задней стенке влагалища. Матка имеет достаточную физиологическую подвижность и может менять свое положение в зависимости от наполнения прямой кишки и мочевого пузыря.
Типическому, нормальному расположению матки в полости таза способствуют ее собственный тонус, взаиморасположение с прилежащими органами, связочный и мышечной аппарат матки и тазового дна. Любое нарушения архитектоники аппарата матки способствует опущению матки или ее выпадению.
Классификация
Различают следующие стадии опущения и выпадения матки:
• опущение тела и шейки матки – шейка матки определяется над уровнем входа во влагалище, но не выступает за пределы половой щели;
• частичное выпадение матки – шейка матки показывается из половой щели при натуживании, физическом напряжении, чиханье, кашле, поднятии тяжестей;
• неполное выпадением тела и дна матки – из половой щели выступает шейка и частично тело матки;
• полное выпадение тела и дна матки – выход матки за пределы половой щели.
Причины
К опущению матки за пределы ее нормальных физиологических границ приводят анатомические дефекты тазового дна, развивающиеся в результате:
• повреждений мышц тазового дна;
• родовых травм – при наложении акушерских щипцов, вакуумэкстракции плода или извлечении плода за ягодицы;
• перенесенных хирургических операций на половых органах (радикальной вульвэктомии);
• глубоких разрывов промежности;
• нарушения иннервации мочеполовой диафрагмы;
• врожденных пороков тазовой области;
• дефицита эстрогенов, развивающегося в менопаузу;
• дисплазии соединительной ткани и тд.
Факторами риска в развитии опущения матки и ее последующего выпадения служат многочисленные роды в анамнезе, тяжелый физический труд и подъем тяжестей, пожилой и старческий возраст, наследственность, повышенное внутрибрюшное давление, вызванное ожирением, опухолями брюшной полости, хроническими запорами, кашлем.
Зачастую в развитии опущения матки играет роль взаимодействие ряда факторов, под влиянием которых происходит ослабление связочно-мышечного аппарата внутренних органов и тазового дна. При увеличении внутрибрюшного давления матка вытесняется за пределы тазового дна. Опущение матки влечет за собой смещение анатомически тесно связанных с ней органов — влагалища, прямой кишки (ректоцеле) и мочевого пузыря (цистоцеле). Ректоцеле и цистоцеле увеличивается под действием внутреннего давления в прямой кишке и мочевом пузыре, что вызывает еще большее опущение матки.
Симптомы
При отсутствии лечения опущение матки характеризуется постепенным прогрессированием смещения органов малого таза. В начальных стадиях опущение матки проявляется тянущими болями и давлением внизу живота, крестце, пояснице, ощущением инородного тела во влагалище, диспареунией (болезненным половым актом), появлением белей или кровянистых выделений из влагалища. Характерным проявлением опущения матки служат изменения в менструальной функции по типу гиперполименореи и альгодисменореи. Нередко при опущении матки отмечается бесплодие, хотя не исключается и наступление беременности.
В дальнейшем к симптомам опущения матки присоединяются урологические расстройства, которые наблюдаются у 50% пациенток: затрудненное или учащенное мочеиспускание, развитие симптома остаточной мочи, застой в мочевыделительных органах и в дальнейшем — инфицирование нижних, а затем и верхних отделов мочевыделительного тракта — развиваются цистит, пиелонефрит, мочекаменная болезнь. Длительное течение опущения и выпадения матки ведет перерастяжению мочеточников и почек (гидронефрозу). Часто смещение матки книзу сопровождается недержанием мочи.
Проктологические осложнения при опущении и выпадении матки встречаются в каждом третьем случае. К ним относятся запоры, колиты, недержание кала и газов. Нередко именно тягостные урологические и проктологические проявления опущения матки заставляют пациенток обращаться к смежным специалистам – урологу и проктологу. При прогрессировании опущения матки ведущим симптомом становится самостоятельно обнаруживаемое женщиной образование, выступающее из половой щели.
Выступающая часть матки имеет вид блестящей, матовой, потрескавшейся, садненной поверхности. В дальнейшем, в результате постоянной травматизации при ходьбе, выбухающая поверхность нередко изъязвляется с образованием глубоких пролежней, которые могут кровоточить и инфицироваться. При опущении матки развивается нарушение кровообращения в малом тазу, возникновение застойных явлений, цианоз слизистой оболочки матки и отек прилежащих тканей.
Запор.
Диагностика
Опущение и выпадение матки может быть диагностировано на консультации гинеколога во время гинекологического осмотра. Для определения степени опущения матки врач просит пациентку потужиться, после чего при влагалищном и прямокишечном исследовании определяет смещение стенок влагалища, мочевого пузыря и прямой кишки. Женщины со смещением половых органов ставятся на диспансерный учет. В обязательном порядке больным с такой патологией матки проводится кольпоскопия.
В случаях опущения и выпадения матки, требующих проведения органосохраняющих пластических операций, и при сопутствующих заболеваниях матки в диагностический комплекс включаются дополнительные методы обследования:
• гистеросальпингоскопия и диагностическое выскабливание полости матки;
• ультразвуковую диагностику органов малого таза;
• взятие мазков на флору, степень чистоты влагалища, бакпосев, а также для определения атипических клеток;
• бакпосев мочи для исключения инфекций мочевыводящих путей;
• экскреторную урографию для исключения обструкции мочевыводящих путей;
• компьютерную томографию для уточнения состояния органов малого таза.
Пациентки с опущением матки осматриваются проктологом и урологом для определения наличия ректоцеле и цистоцеле. Им проводится оценка состояния сфинктеров прямой кишки и мочевого пузыря для выявления недержание газов и мочи при напряжении. Опущение и выпадение матки следует отличать от выворота матки, кисты влагалища, родившегося миоматозного узла и проводить дифференциальную диагностику.
Лечение
При выборе тактики лечения учитываются следующие факторы:
• Степень опущения или выпадения матки.
• Наличие и характер сопутствующих опущению матки гинекологических заболеваний.
• Необходимость и возможность восстановления или сохранения менструальной и детородной функций.
• Возраст пациентки.
• Характер нарушений функций сфинктеров мочевого пузыря и прямой кишки, толстой кишки.
• Степень анестезиологического и хирургического риска при наличии сопутствующих заболеваний.
Учитывая совокупность данных факторов, определяется тактика лечения, которая может быть как консервативной, так и хирургической.
При опущении матки, когда она не достигает половой щели и не нарушены функции смежных органов, используется консервативное лечение, которое может включать:
• лечебную физкультуру, направленную на укрепление мышц тазового дна и брюшного пресса (гимнастика по Кегелю, по Юнусову);
• гинекологический массаж;
• заместительную терапию эстрогенами, укрепляющую связочный аппарат;
• местное введение во влагалище мазей, содержащих метаболиты и эстрогены;
• перевод женщины на более легкую физическую работу.
При невозможности проведения оперативного лечения по поводу опущения или выпадения матки у пациенток пожилого возраста показано применение влагалищных тампонов и пессариев, представляющих толстые резиновые кольца различного диаметра. Внутри пессария содержится воздух, придающий ему эластичность и упругость. После введения во влагалища, кольцо создает опору для сместившейся матки. При введении во влагалище кольцо упирается в своды влагалища и фиксирует шейку матки в специальном отверстии. Пессарий нельзя длительное время оставлять во влагалище из-за опасности развития пролежней. При использовании пессариев для лечения опущения матки необходимо проводить ежедневное влагалищное спринцевание отваром ромашки, растворами фурацилина или перманганата калия, и дважды в месяц показываться гинекологу. Пессарии можно оставлять во влагалище 3-4 недели, делая затем перерыв на 2 недели.
Более эффективным радикальным методом лечения опущения или выпадения матки является хирургическая операция, показаниями к которой служат неэффективность консервативной терапии и значительная степень смещения органа. Современная оперативная гинекология при опущении и выпадении матки предлагает множество видов хирургических операций, которые можно структурировать по ведущему признаку – анатомическому образованию, которое задействуется для исправления и укрепления положения органов.
К первой группе хирургических вмешательств относится вагинопластика – пластические операции, направленные на укрепление мышц и фасций влагалища, мочевого пузыря и тазового дна (например, кольпоперинеолеваторопластика, передняя кольпорафия). Поскольку мышцы и фасции тазового дна всегда задействованы в опущении матки, то кольпоперинеолеваторопластика проводиться при всех видах операций в качестве основного или дополнительного этапа.
Вторая большая группа операций предусматривает укорочение и укрепление поддерживающих матку круглых связок и их фиксацию к передней или задней стенке матки. Данная группа операций является не столь эффективной и дает наибольшее количество рецидивов. Это объясняется использованием для фиксации круглых связок матки, имеющих способность к растяжению.
Третью группу операций по поводу опущения и выпадения матки используют для укрепления фиксации матки путем сшивания связок между собой. Некоторые операции данной группы лишают в дальнейшем пациенток способности к деторождению. Четвертую группу хирургических вмешательств составляют операции с фиксацией смещенных органов к стенкам тазового дна (крестцовой, лобковой кости, тазовым связкам ).
К пятой группе операций относятся вмешательства с применением аллопластических материалов, используемых для укрепления связок и фиксации матки. К недостаткам операций данного вида относят значительное число рецидивов опущения матки, отторжение аллопласта, развитие свищей. В шестую группу операций по поводу данной патологии входят хирургические вмешательства, приводящие к частичному сужению просвета влагалища. Последняя группа операций включает радикальное удаление матки – гистерэктомию, в тех случаях, когда нет необходимости сохранения детородной функции.
Предпочтение на современном этапе отдается комбинированному хирургическому лечению, включающему одновременно и фиксацию матки, и пластику влагалища, и укрепление связочно-мышечного аппарата тазового дна одним из способов. Все виды операций, применяемых при лечении опущения или выпадения матки, проводятся влагалищным доступом или через переднюю брюшную стенку (полостным либо лапароскопическим доступом). После проведения операции необходим курс консервативных мероприятий: лечебной физкультуры, диетотерапии для устранения запоров, исключение физических нагрузок.
Профилактика
Важнейшими профилактическими мерами опущения и выпадения матки является соблюдение рационального режима, начиная с детства девочки. В дальнейшем необходимо четкое соблюдении законодательства в области охраны женского труда, недопущение тяжелой физической работы, подъема и переноски тяжестей свыше 10 кг.
В течение беременности и в ходе родов повышается риск смещения половых органов. В развитии опущения матки важную роль играет не только количество родов, но и правильное ведение беременности, родов и послеродового периода. Грамотно оказанное акушерское пособие, защита промежности, недопущение затяжных родов, выбор правильной методики родоразрешения – помогут избежать в дальнейшем неприятностей, связанных с опущением матки.
Важными профилактическими мерами в послеродовом периоде являются тщательное сопоставление и восстановление тканей промежности, профилактика септических осложнений. После родов с целью предотвращения опущения матки необходимо выполнять гимнастику, укрепляющую мышцы тазового дна, брюшного пресса, связочного аппарата, в случаях травматичного течения родов назначать лазеротерапию, электростимуляцию мышц тазового дна. В раннем послеродовом периоде противопоказаны тяжелые физические нагрузки. При склонности к запорам женщинам рекомендуется диета, направленная на их профилактику, а т
