Синдром выпота в плевральную полость
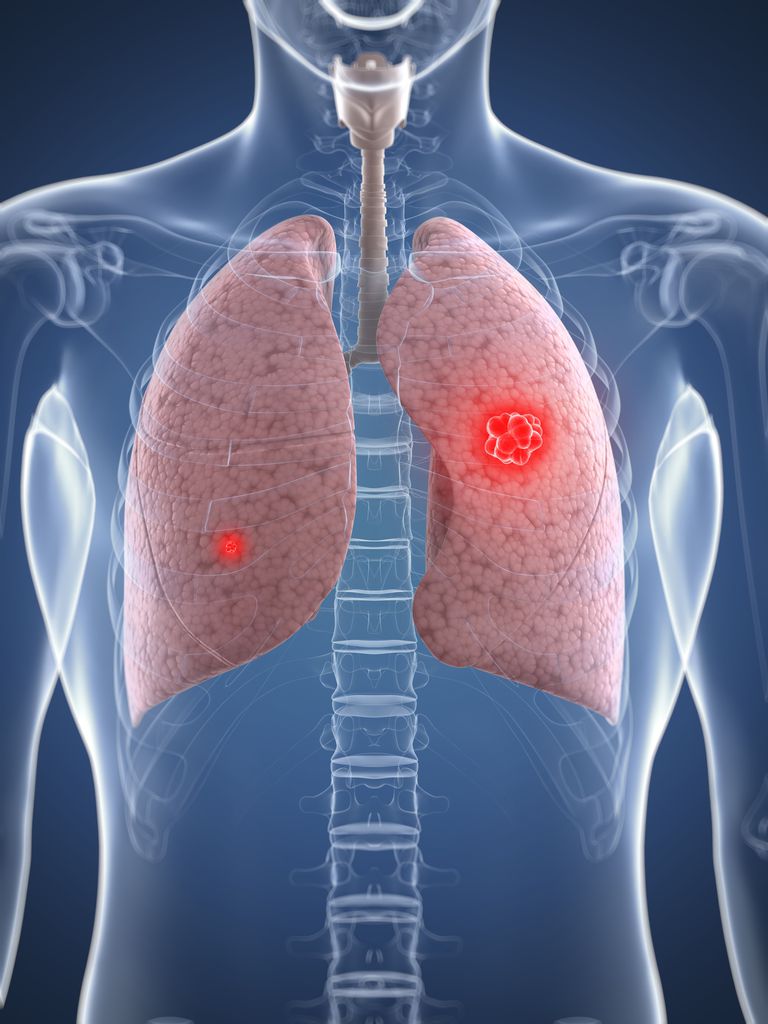
Плевральный выпот — это избыток жидкости, которая накапливается в плевральной полости, заполненном жидкостью пространстве, которое окружает легкие. Эта избыточная жидкость может ухудшить дыхание, ограничивая расширение легких.
Различные виды плеврального выпота, в зависимости от природы жидкости и того, что вызвало ее попадание в плевральное пространство, включают гидроторакс (серозная жидкость), гемоторакс (кровь), мочеиспускатель (моча), хилоторакс (хилус) или пиоторакс (гной) широко известный как эмпиема плевры.
Напротив, пневмоторакс — это скопление воздуха в плевральном пространстве, и его обычно называют «коллапсирующее легкое».
Виды плеврального выпота[править | править код]
Различные методы могут быть использованы для классификации плевральной жидкости.
По происхождению жидкости:
- Серозная жидкость (гидроторакс)
- Кровь (гемоторакс)
- Хилус (хилоторакс)
- Гной (пиоторакс или эмпиема)
- Моча (urinothorax)
По патофизиологии:
- Транссудативный плевральный выпот
- Экссудативный плевральный выпот
- По основной причине (см. Следующий раздел)
Причины[править | править код]
Большой левосторонний плевральный выпот на вертикальной рентгенограмме грудной клетки
Транссудативный[править | править код]
Наиболее распространенными причинами транссудативного плеврального выпота являются сердечная недостаточность и цирроз печени. Нефротический синдром, приводящий к потере большого количества альбумина в моче и, как следствие, к низкому уровню альбумина в крови и снижению коллоидно-осмотического давления, является еще одной менее частой причиной плеврального выпота.
Раньше считалось, что тромбоэмболия легочной артерии вызывает транссудативный выпот, но недавно было доказано, что он является экссудативным.[1] Механизм экссудативного плеврального выпота при тромбоэмболии легочной артерии, вероятно, связан с повышенной проницаемостью капилляров в легких, что является результатом высвобождения цитокинов или медиаторов воспаления (например, фактора роста эндотелия сосудов) из тромбоцитов, богатых тромбоцитами. Избыточная интерстициальная жидкость легкого пересекает висцеральную плевру и накапливается в плевральном пространстве.
Условия, связанные с транссудативными плевральными выпотами, включают:
- Хроническая сердечная недостаточность
- Цирроз печени
- Тяжелая гипоальбуминемия
- Нефротический синдром
- Острый ателектаз
- Микседема
- Перитонеальный диализ
- Синдром Мейга
- Обструктивная уропатия
- Конечная стадия заболевания почек
Экссудативный[править | править код]
Когда плевральный выпот определен как экссудативный, необходима дополнительная оценка, чтобы определить его причину, и следует измерить амилазу, глюкозу, pH и количество клеток.
- Количество эритроцитов увеличивается в случаях кровавых выпотов (например, после операции на сердце или гемоторакса из-за неполной эвакуации крови).
- Уровни амилазы повышены в случаях разрыва пищевода, выпота поджелудочной железы или рака.
- Глюкоза снижается при раке, бактериальных инфекциях или ревматоидном плеврите.
- рН при эмпиеме низкий (<7,2) и может быть низким при раке.
Если подозревается рак, плевральная жидкость отправляется на цитологическое исследование. Если цитология отрицательна, и рак все еще подозревается, может быть выполнена либо торакоскопия, либо пункционная биопсия [3] плевры.
Причины[править | править код]
Наиболее распространенными причинами экссудативного плеврального выпота являются бактериальная пневмония, рак (при раке легкого, раке молочной железы и лимфоме, вызывающей приблизительно 75% всех злокачественных плевральных выпотов), вирусная инфекция и легочная эмболия.
Другая распространенная причина — последствия операций на сердце. Случаи, когда из полости после операции не полностью удалена кровь, может привести к воспалительной реакции, которая вызывает экссудативный плевральнуй выпот.
Условия экссудативных плевральных выпотов:
- Парапневмонический выпот из-за пневмонии
- Злокачественная опухоль (рак легких или метастазы в плевру из других мест)
- Инфекция (эмпиема из-за бактериальной пневмонии)
- Травма
- Инфаркт легкого
- Легочная эмболия
- Аутоиммунные расстройства
- Панкреатит
- Разорванный пищевод (синдром Бурхаве)
- Ревматоидный плеврит
- Лекарственная волчанка
Другие / Не группированные[править | править код]
Другие причины плеврального выпота включают туберкулез (хотя пятна плевральной жидкости редко бывают положительными для кислотоустойчивых бацилл, это является наиболее распространенной причиной выпота плевры в некоторых развивающихся странах), аутоиммунные заболевания, такие как системная красная волчанка, кровотечение (часто из-за к травм груди), хилоторакс (чаще всего вызванный травмой) и случайное вливание жидкостей.
Менее распространенные причины включают разрыв пищевода или заболевание поджелудочной железы, внутрибрюшные абсцессы, ревматоидный артрит, асбесто-плевральный выпот, мезотелиому, синдром Мейгса (асцит и плевральный выпот из-за доброкачественной опухоли яичника) и синдром гиперстимуляции яичников.
Плевральные выпоты могут также возникать в результате медицинских или хирургических вмешательств, включая использование медикаментов (плевральная жидкость обычно эозинофильна), шунтирование коронарной артерии, абдоминальная хирургия, эндоскопическая варикозная склеротерапия, лучевая терапия, пересадка печени или легких, введение желудочкового шунта в качестве метода лечения гидроцефалии, и установки туннелируемого или нетуннелируемого центрального венозного катетера.
Диагностика[править | править код]
Плевральный выпот обычно диагностируется на основании истории болезни и физического обследования, а также подтверждается рентгенографией грудной клетки.
Следующие клинические признаки обычно проявляются, как только накопленная жидкость превышает 300 мл:
- уменьшение движения грудной клетки на пораженной стороне,
- притупление перкуссии по жидкости,
- уменьшение дыхательных звуков на пораженной стороне,
- снижение вокального резонанса и свободного дыхания (хотя это противоречивый и ненадежный признак).
Над выпотом, где легкое сдавлено, могут проявиться бронхиальные звуки дыхания и эгофония. Большой выпот может вызвать отклонение трахеи от выпота. Систематический обзор (2009 г.), опубликованный в рамках серии Rational Clinical Examination в журнале Американской медицинской ассоциации, показал, что тупость по сравнению с обычными перкуссиями была наиболее точной для диагностики плеврального выпота.[2]
Лечение[править | править код]
Лечение зависит от первопричины плеврального выпота.
Терапевтическая аспирация может быть достаточной, однако, при больших выпотах может потребоваться введение межреберного дренажа. При работе с дренажными трубками важно убедиться, что они не закупорены или не забиты: забитая дренажная трубка, в условиях непрерывного производства организмом жидкости (выпота) приведет к тому, что после удаления дренажной трубки часть жидкости останется. Эта жидкость может привести к осложнениям, таким как гипоксия из-за коллапса легкого из-за жидкости или фибротораксу, если происходит рубцевание.
При повторных выпотах может потребоваться химический (тальк, блеомицин, тетрациклин / доксициклин) или хирургический плевродез.
Плевродез не удается в 30% случаев и, в таких случаях, альтернативой является установка плеврального катетера PleurX или дренажного катетера Aspira. Это грудная трубка 15Fr с односторонним клапаном. Каждый день пациент или медицинский персонал подключают его к простой вакуумной трубке и удаляют от 600 до 1000 мл жидкости, что можно повторять ежедневно. Когда трубка не используется, она должна быть закрыта. Это позволяет пациентам находиться вне больницы. Пациентам со злокачественными плевральными выпотами данная мера позволяет продолжать химиотерапию, если она показана. Как правило, трубка устанавливается на период около 30 дней, а затем удаляется, когда пространство подвергается спонтанному плевродезу.
Ссылки[править | править код]
- ↑ José Porcel, Richard Light. Pleural effusions due to pulmonary embolism (ENGLISH) // Current Opinion in Pulmonary Medicine. — 2008-07. — Т. 14, вып. 4. — С. 337–342. — ISSN 1070-5287. — doi:10.1097/MCP.0b013e3282fcea3c.
- ↑ Camilla L. Wong, Jayna Holroyd-Leduc, Sharon E. Straus. Does This Patient Have a Pleural Effusion? (англ.) // JAMA. — 2009-01-21. — Vol. 301, iss. 3. — P. 309–317. — ISSN 0098-7484. — doi:10.1001/jama.2008.937.
Источник
Легкие со всех сторон окружены плотной соединительной тканью, которая защищает органы дыхания, обеспечивает их движение, а также расправление во время вдоха. Это своего рода сумка, состоящая из двух листков, между которыми всегда есть небольшое количество жидкости, благодаря чему листки постоянно скользят.
При некоторых болезнях объем этой жидкости увеличивается, и образуется выпот в плевральной полости. Встречается подобное состояние довольно часто. Оно не относится к самостоятельному заболеванию, а только является осложнением патологического процесса. Поэтому обязательно требуется тщательная диагностика и лечение.
Анатомия плевральной полости
Плевральная полость представлена в виде узкой щели в двух несимметричных мешках, окружающих каждое легкое. Они изолированы друг от друга и никак между собой не соприкасаются. Состоят такие мешки из серозной ткани и представляют собой совокупность внутреннего и внешнего листков.
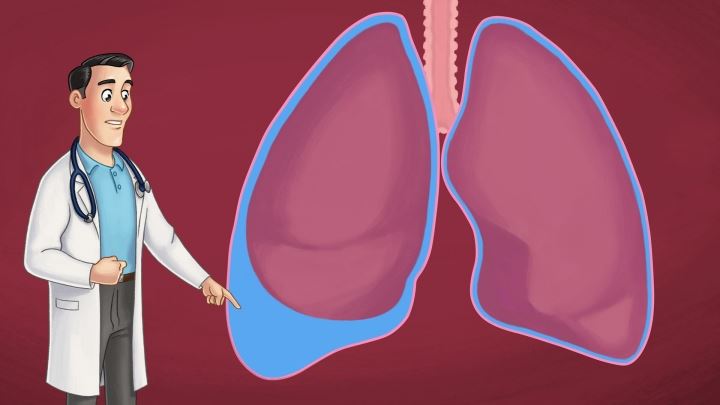
Плевра выстилает полость грудной клетки и полностью покрывает каждое легкое. Боковая ее часть плавно переходит в диафрагму. Места перехода называются синусами, и, в основном, именно в них происходит скопление жидкости.
Отрицательное давление, которое создается в плевральной полости, позволяет функционировать легким, обеспечивая их положение в грудной клетке и нормальную работу при вдохе и выдохе. Если происходит травма и задевается плевральная щель, то давление внутри и снаружи выравнивается, нарушая функционирование легких.
Жидкое содержимое плевральной полости обновляется путем ее выработки капиллярами и удаляется через лимфатическую систему. Так как мешки плевры изолированы, то жидкость из одной полости не поступает в соседнюю.
Возможные болезни
Выпот в плевральной полости зачастую образуется при протекании воспалительных и невоспалительных болезней. Среди содержимого, которое может скапливаться, доктора выделяют:
- кровь;
- транссудат;
- хилус;
- экссудат;
- гной.
Кровь образуется в результате травмы грудной клетки, в частности, сосудов оболочек плевры. При наличии крови доктора говорят о гемотораксе. Это состояние зачастую возникает после проведения операций в области грудины.
Хилус образуется в случае хилоторакса. Он представляет собой молочно-белую лимфу с высоким содержанием липидов. Хилоторакс возникает в результате закрытой травмы грудной клетки как осложнение после операции, при протекании туберкулеза, а также онкологических процессов в легких. Зачастую он становится причиной плеврального выпота у новорожденных.
Транссудат представляет собой отечную жидкость, образующуюся в результате нарушения лимфообращения и кровообращения. Это может быть в случае травмы, потери крови, ожогов, при нефротическом синдроме.
Экссудат представляет собой жидкость воспалительного характера, которая образуется мелкими кровеносными сосудами при протекании воспалительных болезней легких.
При воспалении плевры скапливается гной. Он также образуется при протекании инфекционных и опухолевых процессов, в случае травмы грудины.
Особенности плеврального выпота
Он представляет собой скопление жидкого содержимого в плевральной полости. Подобное состояние требует срочного вмешательства, так как несет прямую угрозу для здоровья и жизни человека.
Выпот в плевральной полости зачастую диагностируется у людей с болезнями легких и сердечной недостаточностью. Причиной его может стать транссудат или экссудат. Последний образуется в результате протекания воспалительных болезней, вирусных и инфекционных поражений легких, а также опухолей.
Основная классификация
Очень важно точно знать, что такое плеврит, и какими признаками он характеризуется. Это скопление жидкости в плевральной области, и симптомы подобного состояния во многом зависят от ее количества. Если ее больше нормы, то доктора говорят об экссудативной форме болезни, которая в основном возникает в самом начале протекания патологии. Постепенно жидкость рассасывается, а на поверхности листков плевры образуются наложения из белка, участвующие в процессах свертывания крови.
Состав жидкости может быть различным. Его определяют при проведении плевральной пункции. Именно поэтому выпот может быть:
- серозный – прозрачная жидкость;
- серозно-фибринозный – с примесями фибрина;
- гнойный – содержит лейкоциты;
- гнилостный – с частичками распавшихся тканей;
- хилезный – содержит жир;
- геморрагический – с примесями крови.
Выпот в плевральной полости может перемещаться свободно или быть ограниченным между листками. В зависимости от расположения патологического очага различают:
- верхушечный;
- костальный;
- диафрагмальный;
- парамедиастинальный;
- смешанный.
Кроме того, выпот может быть односторонним или поражаются сразу оба легких. В зависимости от этого различается симптоматика и подбирается лечение.
Причины возникновения
Причины выпота в плевральной полости в основном связаны с травмами грудной клетки или поражением плевры инфекцией. Зачастую накопление большого количества жидкости происходит при протекании различных болезней органов, расположенных в грудной клетке и брюшине или развивается как осложнение. Среди самых распространенных причин нужно выделить такие, как:
- сердечная недостаточность;
- туберкулез, пневмония, тромбоэмболия;
- холецистит, флегмона шеи, перитонит, панкреатит;
- метастазирование злокачественных опухолей.

Свободный выпот в плевральной полости зачастую наблюдается при раке яичников, легких и молочной железы. Если в качестве провокаторов образования чрезмерного количества жидкости выступают транссудаты, то клиническое протекание патологии не требует особых методов диагностики и лечения.
Факторы риска
Небольшой выпот в плевральной полости накапливается по причине протекания патологических процессов в кровеносной и лимфатической системах. К ним нужно отнести такие нарушения, как повышение выработки определенных веществ и недостаточность их выведения.
Основным фактором риска становится длительное пребывание пациента в стационаре, что предполагает постоянный постельный режим. Более чем у 10 % пациентов наблюдается накопление жидкости в плевральной полости. Кроме того, риск образования выпота проявляется в качестве осложнений при таких патологиях, как:
- продолжительное нарушение функционирования легких;
- воспалительные процессы;
- лейкоз и мезотелиома;
- злокачественные новообразования;
- послеоперационное состояние;
- ВИЧ-инфекция.
Своевременное выявление причины и правильно проведенное лечение способно спровоцировать активизацию чрезмерного увеличения количества жидкости в плевральной полости.
Клинические проявления
Симптомы плеврального выпота не всегда проявляются довольно ярко и выражено. Нередко признаки патологии определяются при проведении диагностического обследования. Среди первых признаков нужно выделить такие, как:
- одышка;
- боль в грудине;
- обнаружение характерных звуков при простукивании;
- шумы во время дыхания;
- сухой кашель.

Очень важно также определить признаки туберкулеза легких на ранних стадиях, так как это заболевание часто приводит к накоплению чрезмерного количества жидкости. Первым симптомом считается появление болезненных проявлений.
Проведение диагностики
Основным принципом диагностики выпота в плевральной полости является определение типа накапливаемого вещества. Это становится основным критерием выбора метода лечения. Изначально пациента осматривает доктор, а затем назначает ряд лабораторных исследований. Это анализ крови, мокроты и мочи.
Исследование мокроты позволяет определить наличие болезнетворных микроорганизмов в плевре и подобрать наиболее результативную методику терапии. Более информативными считаются инструментальные методики. Среди них нужно выделить такие, как:
- рентгенография грудной клетки;
- спирография;
- КТ и МРТ.
При помощи рентгенографии можно определить локализацию поражения и уровень жидкости в плевре. МРТ и КТ дают возможность получить более точную картину протекания патологии, а также являются обязательной процедурой при проведении операции. Спирография выполняется с целью обследования бронхов, позволяющую определить особенность патологии и степень ее распространения. Существенную роль в диагностике отводится гистологическому и цитологическому исследованию. Они позволяют:
- дифференцировать злокачественность патологии;
- определить клеточный состав жидкости;
- выявить форму и очаг раковой опухоли;
- обнаружить метастазы.
Проведение гистологии и цитологии дает наиболее полную характеристику патологии, подтвердить или опровергнуть наличие онкологии.
Особенности лечения
Важно не только знать, что такое плеврит, чем именно характеризуется подобное нарушение и как проводится лечение. Терапия во многом зависит от причины возникновения патологии. При протекании туберкулеза требуется применение противомикробных средств, а при опухоли – облучение или химиотерапия.
Если у человека сухой плеврит, то облегчить симптоматику можно путем бинтования грудной клетки эластичным бинтом. На больную сторону можно прикладывать небольшую подушечку, чтобы обездвижить раздраженные листки плевры.
При наличии выпота в плевральной полости, особенно при большом количестве, его удаляют путем плевральной пункции. При взятии жидкости на анализ всю процедуру проводят очень медленно, чтобы не спровоцировать резкого снижения давления.
Медикаментозное лечение
При наличии выпота в левой плевральной полости требуется медикаментозное лечение. Это самый результативный способ терапевтического воздействия, применяемый для купирования болезненных проявлений и стабилизации состояния пациента. Для проведения терапии назначают антибактериальные средства, анальгетики.

При разрастании патогенных микроорганизмов требуется комбинированная схема с применением «Кабапенемы», «Метронидазола» или «Клидамицина». Из антибактериальных препаратов, которые вводятся в плевральную полость, применяют «Метронидазол», «Пенициллин», «Цефтриаксон». Обязательным условием является наблюдение за пациентом на протяжении всего курса терапии и контроль за состоянием ежедневно в течение полугода.
Дренаж плевральной полости
При лечении хронического выпота с частыми рецидивами применяется дренаж плевральной полости. Если скопление жидкости незначительное, то требуется 1-2 аспирации ежедневно. При наличии большого количества гнойного выпота или его значительного сгущения применяется трубчатый сифонный дренаж.
После резекции ребра пациенту показано открытое дренирование на несколько месяцев для удаления накопленного экссудата. Дренаж – один из самых лучших способов лечения. Устойчивый дренаж обеспечивает полноценное систематическое выведение жидкости при постоянном ее накапливании.
Проведение операции
Если своевременно распознать признаки туберкулеза легких на ранних стадиях, то можно проводить лечение только медикаментозным путем. В случае возникновения осложнений или при отсутствии положительной динамики может потребоваться проведение операции.
В ходе вмешательства накопившаяся жидкость откачивается из плеврального пространства. Этот метод считается самым результативным.
Возможные осложнения
Осложнения, развивающиеся на фоне протекания плеврального выпота, отличаются разнообразием. Их проявление во многом зависит от протекания основной болезни.
Если выпот в плевральной полости начал накапливаться по причине воспаления легких или туберкулеза, то могут возникать осложнения в виде недостаточности дыхательной функции или возникновения эмфиземы легких. При нарушении сердечной деятельности может быть нестабильность сердечного ритма и тахикардия. Чрезмерное скопление выпота и осложнения могут привести к смерти больного.
Проведение профилактики
Чтобы предотвратить образование выпота, важно проводить профилактику. Она выражается в:
- своевременном лечении воспаления легких, инфекционных заболеваний органов дыхания, а также патологий сердца;
- сбалансированном питании;
- отказе от табакокурения и потребления спиртных напитков;
- полноценном сне.

Это позволит предотвратить развитие серьезных болезней, а при надобности обеспечит быстрое восстановление.
Источник
