Синдром позвоночной артерии клинические проявления

Мозг человека снабжается кислородом и питательными веществами по 4 артериям – 2 сонным и 2 позвоночным. Анатомическое расположение последних таково, что они, в силу неосторожного движения головой, травмы или патологии шейных позвонков, могут пережиматься, вызывая тем самым нарушения кровоснабжения головного мозга и соответствующие последствия. Базилярной и позвоночной артерии синдром, увы, явление, которое встречается всё чаще и чаще.

По позвоночным артериям в головной мозг поступает 20% необходимой для него крови
Информация, фото и видео в этой статье будут интересны не только зрелым и пожилым. Сегодняшняя статистика такова, что данная проблема является актуальной уже для четверти 30-летних людей.
Суть понятия
Синдром позвоночной артерии — это собирательный термин для нескольких видов симптоматических комплексов вегетативных, сосудистых или нейроцеребральных синдромов. Они проявляются из-за компрессионного сужения просвета или деформации сосудистой стенки, а также при поражении или рефлекторном спазме симпатосплетения позвоночного артериального сосуда и нерва (нерв Франка). Всё это возможно и, достаточно часто возникает, благодаря топографо-анатомическому положению этого вегетативного сплетения.
МКБ 10 (Международная классификация болезней) относит его к синдромам вертебробазилярной артериальной системы эпизодического или пароксизмального типа. Для него выделен отдельный код – М-47.0.
К сведению. Если синдром позвоночной артерии привел к развитию преходящих транзиторных церебральных ишемических приступов, то для его шифрования врач может применить код G-45.0. Статистическое соотношение между подобного рода атаками и другими проявлениями данного синдрома – 70% к 30%.
Причины и механизм образования

Резкое движение головы при стенозе позвонковой дужки может вызвать приступ ишемии
Причины нарушения кровотока в позвоночных артериях поделены на 2 группы, соответственно этому именуются и виды синдромов:
- Вертеброгенный синдром позвоночной артерии. Может быть следствием одного или нескольких нарушений в позвонках шейного отдела позвоночника:
- остеохондроз, включая все его проявления и степени, – спондилёз и стеноз, остеофиты и экзостозы, межпозвонковые протрузии и грыжи дисков;
- унковертебральный артроз костно-фиброзного канала в поперечных отростках;
- смещение тел позвонков, подвывих межпозвонковых суставов и/или переломы тел, дужек и отростков позвонков, привычная нестабильность позвоночных сегментов;
- сколиоз и/или лордоз;
- остеосклероз и другие заболевания костной ткани, вызывающее её разрастание;
- врождённые аномалии анатомического строения позвонковых дужек.

Атеросклеротическое сужение сосудистого русла позвоночной артерии
- Невертеброгенный синдром артерии позвоночной. Обычно он является следствием:
- атеросклеротических изменений сосудистых стенок (на фото вверху);
- сдавления сосудисто-нервных образований фасциями, мышцами, рубцами, опухолями;
- сосудистых болезней – тромбоза, эмболии или артериитов разного происхождения;
- состояний или патологий, вызывающих спазмирование сосудов или сдавливания вегетативных сосудисто-нервных образований, дисфункции звёздчатого узла;
- врождённых или приобретённых анатомических аномалий формы структуры и хода позвоночных артерий, гипоплазий, деформаций проксимального отдела сосудов, их высокого вхождения в позвоночный канал.
Статистика. На долю Синдрома ПА приходится около 5% от всех неврологических заболеваний, и он является характерным симптоматическим признаком у половины пациентов, страдающих от остеохондроза шеи.
В зависимости от причины возможно и другое деление патологии на такие типы:
- компрессионный – при механическом сдавливании;
- ирритативный – при рефлекторной спастике стенки артерии из-за раздражения окружающих её нервных волокон;
- ангиопластический – при сосудистом спазме из-за раздражения проприорецепторов, расположенных в двигательных шейных сегментах.
В практике чаще диагностируют комбинированные варианты – компрессионно-ирритативный и рефлекторно-ангиоспастический типы.
Разновидности синдрома и типичные для них проявления

Общий симптом для всех разновидностей СПА – транзиторное повышение АД (140/90)
Учитывая механизм образования, локализацию поражения и опираясь на клинику течения выделяют следующие разновидности синдрома позвоночной артерии:
- Синдром Баре-Льеу (заднейший спастический). Его симптомы:
- боль ощущается в затылке и может отдавать в виски или лоб;
- возникает после ночного отдыха на высокой подушке, при незначительных сотрясениях тела, резких поворотах головы;
- возможны, но необязательны проявления вестибулярных (укачивание, головокружение) и зрительных нарушений (тёмные пятна, нечёткость).
- Базилярная мигрень. При этой разновидности синдрома жалуются на:
- сильные и резкие, приступообразные затылочные боли в сопровождении классических кружений головы и рвоты;
- возможны – заплетания языка, зайчики в глазах, нарушение координации движений верхних конечностей, обмороки.
- Кохлеарный вестибулярный синдром позвоночной артерии. Главный симптом – это системные головокружения. Больному кажется или, что предметы начинают вращаться вокруг, или он сам. При этом пациент может четко обозначить вектор направления такого вращения. Обязательным «добавочным» проявлением являются снижение уровня слуха и шум в ушах (как правило, в одном). Почти всегда есть тошнотные позывы, рвота без облегчения, трудности с удержанием равновесия, «пьяная» походка, повышение ЧСС, высокая потливость, изменение цвета лица.
- Синдром вегетативных дисфункций. Ему присущи:
- ощущения жара – постоянные или в виде приливов;
- нехватка воздуха;
- чувством холодных конечностей, их повышенной потливостью, снижением чувствительности кожи;
- сложности с засыпанием, нарушение качества сна;
- периодическими приступами тревожности и ипохондрии.

Синдромный комплекс Валенберга-Захарченко
- Офтальмический синдром. В этом случае больной отмечает быструю утомляемость глаз, частые «зайчики» и «искры» из глаз, выпадение половины зрительного поля, «песок» в глазах, сухость слизистых глазных оболочек, беспрерывно преследующие конъюнктивиты.
- Транзиторная ишемическая атака. Основные признаки предынсультного состояния:
- внезапная головная боль с головокружением;
- тошнотные позывы, переходящие в рвоту без наступления облегчения;
- кратковременные нарушения зрения – пятна, потемнение, нерезкость;
- проблемы с глотанием, покалывания в горле, першение, горловой кашель;
- онемение мышц и кожи лица;
- трудности с произношением согласных звуков;
- сильная слабость и постоянная вялость;
- нарушение пространственной ориентации;
- диссекция позвоночной артерии – проникновение крови внутрь её стенки.
- Дроп-атака. При поражении базилярных сосудов, которые вызывают нарушение кровоснабжения: в зоне перехода спинного мозга в продолговатый и в каудальной (первой) части продолговатого мозга, – резкое запрокидывание головы назад приводит к внезапному падению без потери сознания. Сниженный тонус нижних конечностей или паралич мышц достаточно долго не проходит.
- Феномен Унтерхарншайта. Его главная отличительная особенность – потеря сознания во время поворота головы. Это финальная часть длительно развивающихся и «перетекающих друг в друга» разновидностей синдрома позвоночных артерий с «полным набором» практически всех перечисленных выше симптомов.
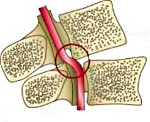
На заметку. Чаще всего смещение и компрессия позвоночной артерии происходит между V и VI позвонками шеи, а атеросклероз или другие поражения затрагивают в первую очередь левые позвонковые артерию и нерв.
Диагностика

МРТ головного мозга позволяет выявить наличие в нём морфологических изменений
Сегодня для уточнения разновидности симптомокомплексов, обусловленных нарушением кровотока возле шейных позвонков, после детального опроса и выполнения специальных физикальных тестов, рекомендован следующий алгоритм исследований, который может включать в себя:
- Лабораторные анализы:
- крови – общий развернутый анализ, общий биохимический анализ, уровень глюкозы, коагулограмма, определение время свёртываемости, наличие антител к вирусам гепатита В, присутствие антител к фосфолипидам, определение концентрации холестерина, общих липидов, триглицеридов и липопротеинов разных типов плотности, исследование уровня кислорода;
- мочи – общий анализ.
- Инструментальные методики:
- рентген шейного отдела позвоночника с функциональными пробами;
- МР-ангиография с контрастом;
- УЗИ-допплерография;
- дуплексное сканирование МАГ;
- холтеровское исследование;
- ТКДС с определением ЦВР;
- КТ и МРТ шейного отдела и головного мозга;
- АСВП с компьютерной периметрией;
- рентген лёгких;
- ЭКГ и ЭхоКГ.
При окончательной постановке диагноза и составлении схемы лечения ортопед в обязательном порядке учитывает мнение врачей – кардиолога, невролога, отоларинголога, офтальмолога, сердечно-сосудистого хирурга, диетолога, психотерапевта.
Лечение
Необходимость в хирургическом лечении, которое выполняется с помощью периартериальной симпатэктомии, удаления остеофитов, декомпрессии сосуда или его реконструкции, возникает лишь у 3% пациентов.
Для всех остальных показано консервативное лечение. При этом следует понимать, что прогнозы при Синдроме позвоночной артерии будут благоприятными лишь в случае неукоснительного соблюдения всех предписаний и рекомендаций.

Массаж и физиотерапия начинают применяться после окончания острого периода
Лечение синдрома позвоночной артерии в домашних условиях должно включать медикаментозное лечение, ЛФК и обустройство спального места.
При этом следует амбулаторно пройти:
- курс физиотерапевтических процедур, подбирается в зависимости от разновидности синдрома и тяжести его проявлений;
- аутогравитационная терапия (сухое или водное вытяжение), за исключением тех, у кого синдром обусловлен протрузией или грыжей;
- курс лечебного массажа с рефлексотерапией;
- несколько сеансов специальной психотерапии;
- лечебные блокады, при необходимости.
Многих интересует – Можно ли при синдроме позвоночной артерии делать мануальные манипуляции?
Внимание! Мануальная терапия, в количестве 2-3 сеансов, показана только тем пациентам, у которых защемление сосуда вызвано смещением позвонков. Во всех остальных случаях такое лечение запрещено!

Воротник Шанца (мягкая модель) и плоско-с-образная жёсткая ортопедическая подушка
Во исключение возникновения возможных обострений врач должен проинформировать больного о факторах, провоцирующих приступ, подсказать как вести себя на работе и в быту, а также когда и как надолго стоит надевать воротник Шанца.
Медикаментозная терапия
Синдром позвоночной артерии лечится комплексом лекарств, включающий, как копеечные препараты, так и средства цена которых достаточно высока:
- препараты от высокого давления – бета-блокаторы и/или ингибиторы АПФ;
- антиаритмические средства III класса – амиодарон, кордарон, мультак, миоритмил;
- антагонисты витамина K – варфарин, дикумарол, дифенодион, фенпрокумон;
- прямые антикоагулянты – ривароксабан, ксарелто, эликвис, прадакса, клексан;
- антиагреганты – клопидогрел, дипиридамол, аспирин;
- противоотёчные средства – троксорутин, диосмин;
- блокаторы H2-гистаминовых рецепторов – ранитидин, гистак, ринит, рантак;
- прямые ингибиторы тромбина – дабигатрана тексилат;
- средства для устранения головокружения – акувер, бетагистин, вазосерк, тагиста;
- нейропротекторы – пентоксифиллин, нимодипин, циннаризин, триметазидин;
- антигипоксанты – актовегин, альфа-липон, эспа-липон;
- электролитные растворы – хлориды калия и натрия, сульфат магния.

Диета «с оглядкой на холестерин»
На заметку. При всех разновидностях синдрома позвоночных артерий рекомендуется придерживаться антихолестериновой диеты и принимать витаминно-минеральный комплекс с содержанием всего спектра витаминов группы В.
Лечебная физкультура
ЛФК при синдроме позвоночной артерии – важная составляющая лечения. Для поддержания сердечно-сосудистой системы рекомендовано заниматься на велотренажёре (2-3 раза в неделю), а для поддержания тонуса плечевого пояса и мышц шеи нужно ежедневно, 2 раза в день, выполнять несложную универсальную гимнастику.
Она не требует детальной инструкции, и состоит всего из 7 упражнений, которые надо выполнять плавно, без рывков и дёрганий:
- Подъём/опускание плеч – 6 раз одновременно и 6 раз асинхронно.
- Разведение/сведение лопаток – 12 раз.
- Одновременные круговые движения плечами – 6 раз вперёд и 6 раз назад;
- Изометрические упражнения для мышц шеи (см. фото ниже).
Важно! Запрещённые упражнения при синдроме позвоночной артерии – это любые разновидности бега, прыжки, подскоки и движения с поворотами головы. При симптоматической картине с предобморочными состояниями и обмороками опасно посещать бассейн.
Народные способы лечения
Многие медицинские сайты утверждают, что эффективный метод лечения синдрома позвоночной артерии – это применение народных средств. Такое утверждение не сомнительно, а ложно.
Да, народное лечение может быть вспомогательной терапией, если это будет касаться поддержания силы сердечной мышцы, снижения артериального давления или разжижения крови, но фармакологические препараты справляются с этими задачами в сотни раз эффективнее и быстрее.
Помните, при отказе от назначений врача и самолечении синдрома позвоночной артерии народными рецептами, получение ишемического инсульта головного мозга становится не вероятным, а прогностически ожидаемым.
И в заключение статьи посмотрите научно-популярное видео, посвящённое нашей теме. В нём рассказывается о других вероятных причинах, которые могут быть виновниками нарушения кровообращения в позвоночных артериальных сосудах. Доктор также показывает «волшебную точку скорой помощи», массаж которой поможет снизить типичные для Синдрома позвоночных артерий симптомы и дискомфортные ощущения.
Источник
Синдром позвоночной артерии — ряд расстройств вестибулярного, сосудистого и вегетативного характера, возникающих в связи с патологическим сужением позвоночной артерии. Чаще всего имеет вертеброгенную этиологию. Клинически проявляется повторяющимися синкопальными состояниями, приступами базилярной мигрени, ТИА, синдромом Барре-Льеу, офтальмическим, вегетативным, вестибуло-кохлеарным и вестибуло-атактическим синдромами. Постановке диагноза способствует проведение рентгенографии и РЭГ с функциональными тестами, МРТ и КТ позвоночника и головного мозга, офтальмоскопии, аудиометрии и пр. Терапия включает применение венотоников, сосудистых и нейропротекторных препаратов, симптоматических средств, массажа, физиотерапии, ЛФК.
Общие сведения
Синдром позвоночной артерии (СПА) — сложный симптомокомплекс, возникающий при уменьшении просвета позвоночной артерии (ПА) и поражении ее периартериального нервного сплетения. По собранным данным, в практической неврологии СПА встречается в 25-30% случаев нарушений церебрального кровообращения и является причиной до 70% ТИА (транзиторных ишемических атак). Наиболее значимым этиопатогенетическим фактором возникновения синдрома выступает патология шейного отдела позвоночника, которая также имеет распространенный характер. Большая распространенность, частая встречаемость среди трудоспособных категорий населения делают синдром позвоночной артерии актуальной социальной и медицинской проблемой современности.
Анатомия позвоночной артерии
У человека имеется 2 позвоночные артерии. Они обеспечивают до 30% церебрального кровоснабжения. Каждая из них отходит от подключичной артерий соответствующей стороны, направляется к шейному отделу позвоночника, где идет через отверстия в поперечных отростках СVI–СII. Затем позвоночная артерия делает несколько изгибов и сквозь большое затылочное отверстие проходит в полость черепа. На уровне начала моста позвоночные артерии сливаются в одну основную артерию. Эти три артерии образуют вертебробазилярный бассейн (ВББ), кровоснабжающий шейные сегменты спинного мозга, продолговатый мозг и мозжечок. Посредством веллизиевого круга ВББ взаимодействует с каротидным бассейном, кровоснабжающим остальную часть мозга.
В соответствии с топографическими особенностями ПА выделяют ее экстра- и интракраниальные отделы. Чаще всего синдром позвоночной артерии связан с поражением экстракраниального отдела артерии. Причем он может возникать не только при сдавлении и др. изменениях самой артерии, но и при неблагоприятных воздействиях на ее вегетативное периваскулярное симпатическое сплетение.
Синдром позвоночной артерии
Причины синдрома позвоночной артерии
Синдром позвоночной артерии компрессионной этиологии встречается наиболее часто. Его причиной выступают экстравазальные факторы: остеохондроз позвоночника, нестабильность позвонков, шейный спондилоартроз, межпозвоночные грыжи, опухоли, структурные аномалии (платибазия, синдром Клиппеля-Фейля, аномалия Кимерли, аномалии строения I шейного позвонка, базилярная импрессия), тоническое напряжение шейных мышц (длинной, лестничных, нижней косой). При этом СПА зачастую развивается не вследствие сужения просвета артерии из-за ее механического сдавления, а в результате рефлекторного спазма, обусловленного сдавливающим воздействием на симпатическое периартериальное сплетение.
В других случаях синдром позвоночной артерии возникает вследствие ее деформации — аномалий строения сосудистой стенки, наличия перегибов или кинкинга (патологической извитости). Еще одной группой этиофакторов СПА выступают окклюзионные поражения ПА при атеросклерозе, системных васкулитах, эмболиях и тромбозах различного генеза. В силу существующих компенсаторных механизмов воздействие только экстравазальных факторов редко приводит к развитию СПА. Как правило, синдром наблюдается, если компрессия артерии происходит на фоне патологических изменений ее сосудистой стенки (гипоплазии или атеросклероза).
Классификация синдрома позвоночной артерии
Патогенетически СПА классифицируют по типу расстройств гемидинамики. Согласно данной классификации, синдром позвоночной артерии компрессионного типа вызван механическим сдавлением артерии. Ангиоспастический вариант возникает при рефлекторном спазме, обусловленном раздражением рецепторного аппарата в зоне пораженного позвоночного сегмента. Он проявляется преимущественно вегето-сосудистыми расстройствами, слабо зависящими от движений головой. Ирритативный СПА возникает при раздражении волокон периартериального симпатического сплетения. Наиболее часто синдром позвоночной артерии носит смешанный характер. Компрессионно-ирритативный тип СПА типичен для поражения нижне-шейного отдела, а рефлекторный ассоциируется с патологией верхне-шейных позвонков.
Клиническая классификация разделяет СПА на дистонический и ишемический, представляющие собой стадии одного патологического процесса. Дистонический вариант является функциональным. На этой стадии клиническая картина характеризуется цефалгией (головной болью), кохлео-вестибулярными и зрительными симптомами. Цефалгия пульсирующая или ноющая, сопровождается вегетативными симптомами, является постоянной с периодами усиления, часто спровоцированными движениями в шее или ее вынужденным положением.
Ишемический СПА является органической стадией, т. е. сопровождается морфологическими изменениями в церебральных тканях. Клинически проявляется ОНМК в вертебробазилярном бассейне, которые могут носить транзиторный (обратимый) характер или вызывать стойкий неврологический дефицит. В первом случае говорят о ТИА, во втором — об ишемическом инсульте. На ишемической стадии СПА наблюдается вестибулярная атаксия, тошнота с рвотой, дизартрия. Преходящая ишемия мозгового ствола ведет к возникновению дроп-атаки, аналогичный процесс в зоне ретикулярной формации — к синкопальному пароксизму.
Клинические варианты синдрома ПА
Обычно клиника СПА представляет собой сочетание нескольких из нижеуказанных вариантов, но ведущее место может занимать один конкретный синдром.
Базилярная мигрень протекает с цефалгией в затылочной области, вестибулярной атаксией, многократной рвотой, шумом в ушах, иногда — дизартрией. Часто базилярная мигрень проявляется как классическая мигрень с аурой. Аура характеризуется зрительными нарушениями: располагающимися в обоих глазах мерцающими пятнами или радужными полосами, помутнением зрения, появлением «тумана» перед глазами. По характеру ауры базилярная мигрень является офтальмической.
Синдром Барре — Льеу носит также название задне-шейный симпатический синдром. Отмечаются боли в шее и затылке, переходящие на теменные и лобные отделы головы. Цефалгия возникает и усиливается после сна (в случае неподходящей подушки), поворотов головой, тряской езды или ходьбы. Ей сопутствуют вестибуло-кохлеарные, вегетативные и офтальмические симтомы.
Вестибуло-атактический синдром — преобладают головокружения, провоцируемые поворотом головы. Отмечается рвота, эпизоды потемнения в глазах. Вестибулярная атаксия выражается в чувстве неустойчивости во время ходьбы, пошатывании, нарушении равновесия.
Офтальмический синдром включает утомляемость зрения при нагрузке, преходящие мерцающие скотомы в поле зрения, транзиторные фотопсии (кратковременные вспышки, искры в глазах и т. п.). Возможны временные частичные или полные двусторонние пароксизмальные выпадения зрительных полей. У некоторых пациентов отмечается конъюнктивит: покраснение конъюнктивы, боль в глазном яблоке, ощущение «песка в глазах».
Вестибуло-кохлеарный синдром проявляется головокружением, ощущением неустойчивости, постоянным или преходящим шумом в ушах, характер которого варьирует в зависимости от расположения головы. Может возникнуть легкая степень тугоухости с нарушением восприятия шепотной речи, что находит свое отражение в данных аудиограммы. Возможна паракузия — более лучшее восприятие звуков на фоне шума, чем в полной тишине.
Синдром вегетативных расстройств обычно сочетается с другими синдромами и всегда наблюдается в периодах обострения СПА. Для него характерны приливы жара или холода, гипергидроз, похолодание дистальных отделов конечностей, ощущение нехватки воздуха, тахикардия, перепады АД, ознобы. Могут отмечаться нарушения сна.
Транзиторные ишемические атаки характеризуют органический СПА. Наиболее типичны временные двигательные и сенсорные расстройства, гомонимная гемианопсия, головокружение с рвотой, не обусловленная головокружением вестибулярная атаксия, диплопия, дизартрия и дисфагия.
Синдром Унтерхарншайдта — кратковременное «отключение» сознания, провоцируемое резким поворотом головы или ее неудобным положением. Длительность может варьировать. После восстановления сознания некоторое время сохраняется слабость в конечностях.
Дроп-атаки — эпизоды транзиторной резкой слабости и обездвиженности всех четырех конечностей с внезапным падением. Возникают при быстром запрокидывании головы. Сознание остается сохранным.
Диагностика синдрома позвоночной артерии
Синдром позвоночной артерии диагностируется неврологом, дополнительно возможно консультирование пациента отоларингологом, офтальмологом, вестибулологом. При осмотре могут выявляться признаки вегетативных нарушений, в неврологическом статусе — неустойчивость в позе Ромберга, легкая симметричная дискоординация при выполнении координаторных проб. Рентгенография позвоночника в шейном отделе проводится с функциональными пробами в 2-х проекциях. Она определяет разнообразную вертебральную патологию: спондилез, остеохондроз, гипермобильность, подвывих суставных отростков, нестабильность, аномалии строения. При необходимости получения более точной информации проводится КТ позвоночника, для оценки состояния спинного мозга и его корешков — МРТ позвоночника.
С целью исследования сосудистых нарушений, сопровождающих СПА, выполняется реоэнцефалография с функциональными пробами. Как правило, она диагностирует снижение кровотока в ВББ, возникающее либо усиливающееся при проведении ротационных проб. В настоящее время РЭГ уступает место более современным исследованиям кровотока — дуплексному сканированию и УЗДГ сосудов головы. Установить характер морфологических изменений церебральных тканей, возникших вследствие ОНМК в органической стадии СПА, позволяет МРТ головного мозга. По показаниям проводится визиометрия, периметрия, офтальмоскопия, аудиометрия, калорическая проба и др. исследования.
Лечение синдрома позвоночной артерии
В случаях, когда синдром позвоночной артерии сопровождается ОНМК, необходима ургентная госпитализация пациента. В остальных случаях выбор режима (стационарный или амбулаторный) зависит от тяжести синдрома. С целью снижения нагрузки на шейный отдел рекомендовано ношение воротника Шанца. Для восстановления должного анатомического расположения структур шейного отдела возможно применение мягкой мануальной терапии, для снятия тонического напряжения мышц шеи — постизометрической релаксации, миофасциального массажа.
Фармакотерапия обычно имеет комбинированный характер. В первую очередь назначают препараты, уменьшающие отек, усугубляющий компрессию ПА. К ним относятся троксорутин и диосмин. С целью восстановления нормального кровотока в ПА используют пентоксифиллин, винпоцетин, нимодипин, циннаризин. Назначение нейропротекторных препаратов (гидролизата головного мозга свиньи, мельдония, этилметилгидроксипиридина, пирацетама, триметазидина) направлено на профилактику нарушений метаболизма мозговых тканей у пациентов с риском развития церебральной ишемии. Подобная терапия особенно актуальна у больных с ТИА, дроп-атаками, синдром Унтерхарншайдта.
Одновременно в зависимости от показаний осуществляется симптоматическая терапия антимигренозными препаратами, спазмолитиками, миорелаксантами, витаминами гр. В, гистаминоподобными лекарственными средствами. Положительный эффект оказывает применение в качестве дополнительных лечебных методик физиотерапии (ультрафонофореза, магнитотерапии, электрофореза, ДДТ), рефлексотерапии, массажа. Вне острой фазы СПА рекомендованы занятия ЛФК для укрепления шейных мышц.
При невозможности устранения этиологического фактора, недостаточной эффективности консервативных мероприятий, угрозе ишемического поражения головного мозга рассматривается вопрос о хирургическом лечении. Возможна хирургическая декомпрессия позвоночной артерии, удаление остеофитов, реконструкция позвоночной артерии, периартериальная симпатэктомия.
Источник
