Синдром острого живота тактика медсестры
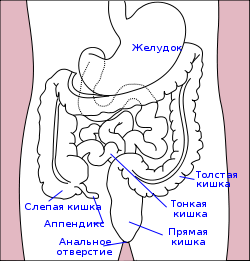
Понятие острого живота
Острый живот — это ряд острых хирургических заболеваний органов брюшной полости угрожающие развитию перитонита или уже приведший к нему, а также осложняются внутрибрюшинным кровотечением. 
Понятие собирательное, но имеет большое практическое значение, так как нацеливает врача на неотложную госпитализацию больного и операцию, чтобы предупредить развитие перитонита, производит с ним борьбу или прекращается смертью кровопотери.
Выраженность и сила симптомов не определяет диагноз острого живота
Заболевания входящие в синдром острого живота
— Аппендицит
— Флегмонозный холецистит
— Острый панкреатит
— Перфорация желчного пузыря
— Перфорационная язва желудка и двенадцатиперстной кишки
— Непроходимость кишечника
— Расслаивающая аневризма брюшного отдела аорты
— Тромбоэмболия нозотериальных сосудов
— Кровотечение в брюшную полость
— Открытые травмы живота
— Внутрибрюшной разрыв мочевого пузыря
— Разрыв селезенки
— Гинекологические заболевания такие как внематочная беременность, разрыв кисты яичника, перекрут ножки кисты яичника.
Существует ряд заболеваний в клинической картине, которой входят симптомы сходные с симптомами острого живота, то есть напоминают острый живот, но им не являются. Это симптомокомплекс острого живота его своеобразная маска называется псевдоабдоминальный синдром.
Заболевания наиболее часто симулирующие острый живот
1. Диафрагмальный плеврит
2. Нижнедолевая пневмония
3. Инфаркт миокарда, локализованный в нижней стенке (диафрагмальный инфаркт)
4. Почечная колика
5. Пиелонефрит
6. Паранефрит
7. Сердечная недостаточность
8. Забрюшинная гематома
9. Травмы ребер, позвоночника, костей таза
Принципиальное значение в диагностике острого живота и псевдоабдоминального синдрома важно для решения проблемы обезболивания и госпитализации: если есть подозрение на острый живот, то необходима госпитализация в хирургическое отделение, но обезболивание не производят до уточнения диагноза
Клиника острого живота
1. Боли в животе: тупая или острая, приступообразная, или постепенно нарастает. Неправильное мнение, что при остром животе боль всегда сильная и острая.
2. Брюшной пресс напряжен при пальпации определяется чувствительность кожи, особенно над очагом патологического процесса.
Для учета реакции раздражения брюшины используется симптом Щеткина-Блюмберга
Симптомы пареза кишечника со вздутием живота и неотхождение газов, отсутствие перистальтики при аускультации
3. При перкуссии в нижних частях живота при уже развившемся перитоните определяется притупление за счет выхода гнойного содержимого
4. Выражение лица страдальческое, осунувшиеся, заостренные черты лица (лицо Гиппократа)
6. Сухость во рту, дыхание несвободное, так как больной щадит живот, потому что глубокие вдохи усиливают боль
7. Тахикардия. В случае перфорации полого органа, например, перфорационная язва двенадцатиперстной кишки, отсутствует печеночная тупость при перкуссии печени
Обязательно надо проводить исследование через прямую кишку и влагалище. Дает возможность пальпировать инфильтрат, гематому, ущемленный участок кишки, установить локальную болезненность
Понятие острого живота свойственна известная общность и хотя он общепризнан необходимо во всех случаях на основании тщательно собранного анамнеза, объективных признаков, динамики болезни стремится к установке нозологического диагноза.
При осмотре больного обязательно исследовать дыхательную систему (хрипы в легких, обследовать сердечнососудистую систему, снять ЭКГ и так далее)
Вместе с тем необходимо понимать, что польза обобщающего понятия острого живота в том, что врач или фельдшер, не установив точного диагноза, но констатировав развитие брюшной патологии должен принять срочные меры. Временный фактор имеет важное значение, так как ранняя диагностика острого живота и соответствующая ранняя госпитализация больного позволяет предотвратить развитие осложнений таких как перитонит
Лекцию читал Гарсия Владимир Павлович
Читайте также
— Абдоминальные симптомы и синдромы в хирургии. Симптомы аппендицита. Что такое симптом Воскресенского и Кохера и другие симптомы острого живота?
— Заболевания острого живота. Какие патологии приводят к данному синдрому? Шпаргалка от работников скорой медицинской помощи
Источник
1. Неотложные состояния в хирургии.
Тактика медицинской сестры.
2. Острый живот —
Острый живот
Это клинический симптомокомплекс,
развивающийся при повреждениях и
острых хирургических заболеваниях
органов брюшной полости и
забрюшинного пространства.
3. Причины острого живота:
Острый перитонит, аппендицит,
холецистит, прободение органов
брюшной полости, нарушенная
внематочная беременность,
непроходимость кишечника, а также
воспалительные заб-ния матки и
придатков, перекрут ножки кисты
яичников и др.
4. Симптомы ОЖ:
Боли постоянные или схваткообразные
по характеру, по локализации –
Висцеральные (без точной
локализации) жгучие или режущие;
Соматические (имеют локализацию).
Может быть различная иррадиация
болей.
1.
5. Симптомы ОЖ:
2. Тошнота и рвота.
3. Задержка стула и газов.
4. Болезненность и напряжение мышц
живота.
6. Тактика медсестры:
Вызов врача (СМП) «на себя»;
Уложить больного, создать физический
покой, обеспечить психологическую
поддержку;
Не кормить, не поить, не промывать
желудок, не ставить клизму, не давать
обезболивающее;
Обеспечить срочную госпитализацию!
7. Желчнокаменная болезнь. Печёночная колика. Острый холецистит.
Желчные камни – кристаллические
структуры, образующиеся при слипании
нормальных или аномальных
компонентов желчи.
Основной механизм их образования –
усиление секреции желчью холестерина
и нерастворимого билирубина.
8. Факторы риска:
Склонность к перееданию,
ГБ и атеросклероз,
Приём пероральных контрацептивов,
Беременность,
Наследственность.
9. Печёночная колика.
Внезапная сильная боль в правом
подреберье с «правой иррадиацией»,
Беспокойство больного,
Вздутие живота,
Тошнота и рефлекторная рвота,
Приступ обрывается также внезапно,
как и начинался, длительность от 30
минут до нескольких часов.
10. Острый холецистит.
Локальная острая боль в правом подреберье
с верхней «правой иррадиацией» — симптом
Мюсси, может иррадиировать в область
сердца – холецистокоронарный синдром
Боткина.
Тошнота и рвота более 2 раз.
Метеоризм или жидкий стул.
Гипертермия.
Субиктеричность склер, изменение цвета
мочи.
11. Симптомы при ОХ:
С –м Курвуазье (пальпируется
болезненный желчный пузырь);
С – м Ортнера (болезненность при
поколачивании правой рёберной дуги);
С – м Мерфи (при глубоком вдохе боль
усиливается);
С – м Боаса (болезненность при
пальпации между 8 и 11 грудными
позвонками на 3см справа).
12. Тактика медсестры:
Анталгическое положение,
Не кормить, не поить, холод к правому
подреберью,
Вызов врача (СМП),
Венозный доступ,
Срочная госпитализация.
13. Острый панкреатит.
ОП – это воспалительно – некротическое
заб-ние поджелудочной железы,
вызываемое процессом
самопереваривания ткани железы
вырабатываемыми ею же ферментами.
14. ПЖ – экзо- и эндокринный орган.
Её вес – от 70 до 80 граммов.
Эндокринные клетки – инулин, глюкагон;
Экзокринные – расщепляют б., ж., у.
15. Классификация ОП (Атланта, 1992):
Отёчная форма,
Стерильный панкреонекроз (аутолиз
клеток без присоединения инфекции),
Инфицированный панкреонекроз,
Панкреотогенный абсцесс
(деструктивные формы).
16. Этиологические формы дестр. панкреатита:
Билиарный,
Алкогольный – до 47%,
Идиопатический,
Посттравматический,
Послеоперационный.
17. Клиника ОП:
Острое начало, резкие боли в эпигастрии
опоясывающего характера,
неоднократная рвота без облегчения.
Ранняя интоксикация (бледность кожи,
липкий пот, снижение АД, ТК, олигурия,
гипертермия. С самого начала – парез
кишечника.
18. Симптомы, характерные для ОП:
С –м Кертэ –напряжение мышц в
области эпигастрия;
С – м Мейо – Робсона –болезненность
при поколачивании в левом рёбернопозвоночном углу;
С – м Воскресенского –исчезновение
пульсации брюшной аорты в
эпигастрии;
С – м «голубого пупка».
19. Неотложная помощь до приезда СМП:
Анталгическое положение,
Холод на область эпигастрия, не
кормить, не поить,
Назогастральный зонд,
Венозный доступ,
Срочная госпитализация.
20. !!!
Выживаемость в 10 раз выше, если
диагноз установлен в первые 12
часов!
21. Острый аппендицит.
Это неспецифическое воспаление
червеобразного отростка слепой кишки,
вызванное различной гноеродной
флорой, когда происходит активизация
собственных воспалительных процессов
в организме на фоне ишемических
явлений.
22. Расположение аппендикса:
Типичное – правая подвздошная
область;
Медиальное – ближе к пупку;
Ретроцекальное – за слепой кишкой;
Тазовое – в малом тазу;
Подпечёночное – правое подреберье.
23. Классификация ОА (Савельев, 2004):
Катаральный (0 -12 ч),
Флегмонозный (через 12 -24 ч),
Гангренозный (через 24 -48 ч),
Перфоративный.
24. Клиника типичного ОА:
Боль в правой боковой области живота
постоянная ноющая, с эпизодами
схваткообразной; тошнота, может быть
однократная рвота; субфебрилитет;
сухость во рту. При пальпации
напряжение мышц в правой
подвздошной области.
25. Симптомы ОА:
С – м Кохера (из эпигастрия в правую
подвздошную область боль «опускается»
через 3 – 4 часа;
С – м «кашлевого толчка»;
С – м Воскресенского («рубашки»);
С – м Раздольского (поколачивание);
С – м Щёткина – Блюмберга;
Триада Дьелафуа (боль+болезненность при
пальпации+напряжние мышц).
26. Осложнения ОА:
Аппендикулярный инфильтрат,
Аппендикулярный абсцесс,
Перитонит.
27. Тактика до приезда СМП:
Недопустимо введение анальгетиков!
Придать анталгическое положение.
Холод на живот.
28. Острая кишечная непроходимость
Это закрытие кишечной трубки,
нарушение проходимости кишечного
содержимого.
29. ОКН:
Хроническая (наличие копростаза),
Острая (есть препятствие);
Полная,
Частичная;
Динамическая,
Механическая.
30. Динамическая КН.
Нет механического препятствия для
продвижения кишечных масс,
обусловлена замедлением
перистальтики или парезом кишечника.
При запущенном перитоните, при
переломах позвоночника и костей таза,
после операций на органах брюшной
полости. Характерен равномерно
вздутый «немой» живот!
31. Механическая КН.
Наблюдается чаще, обусловлена
наличием препятствия в том или ином
отделе ЖКТ.
Клиника зависит от вида:
1. Обтурационная,
2. Странгуляционная непроходимость.
32. Обтурационная кишечная непроходимость.
Просвет кишки закрыт, а брыжейка не
затронута – кровоснабжение кишки не
нарушено.
Клиника развивается постепенно: живот раздут,
растянутая кишка находится проксимальнее
места препятствия.
Причины: растущая в просвете кишки опухоль,
закупорка просвета кишки клубком аскарид,
каловым или желчным камнем.
33. Странгуляционная КН.
Более тяжёлое течение из-за нарушения
кровоснабжения кишки.
Причины: ущемление кишки рубцовым
тяжем (у оперированных ранее
пациентов), заворот кишки и
узлообразование.
34. !!!
Чем выше непроходимость, тем
тяжелее она протекает!
35. Механической КН характерны:
Боль,
Рвота,
Задержка стула и газов.
36. Боль
Внезапная и интенсивная.
При тонкокишечной КН –
приступообразного характера,
наблюдается ИЛЕУСНЫЙ периодический
стон, на пике боли м. б. симптомы
шока.
При толстокишечной КН – боли
нарастающего характера.
37. Рвота
Зависит от уровня препятствия:
При высокой КН – ранняя, многократная
и обильная, не приносящая облегчения,
а также икота и отрыжка;
При низкой КН рвоты может не быть.
При развитии перитонита – «каловая»
рвота (кишечным содержимым).
38. Задержка стула и газов
Наблюдается при низкой толстокишечной
непроходимости, а при высокой КН стул
м. б. самостоятельным за счёт
опорожнения нижележащего кишечного
резервуара.
39. Другие симптомы КН:
Усиление перистальтики,
Вздутие живота,
Симптом Склярова – при бимануальном
поколачивании над вздутой кишкой
определяется «шум плеска» жидкости,
Симптом Валя – пальпация раздутой
фиксированной кишки, тимпанит над
ней.
40. Другие симптомы КН:
С – м Спасо – Кукоцкого – при
аускультации «шум падающей капли»,
С – м Обуховской больницы (симптом
Грекова) – снижение тонуса ануса,
баллонообразная пустая прямая кишка,
С – м Тэвенара – болезненность при
пальпации инвагината,
С – м «могильной тишины» на стадии
перитонита.
41. Стадии ОКН:
Начальная (ишемическая) – до 12 ч,
Стадия эндотоксикоза (полиорганная
недостаточность) – от 12 ч до полутора
суток,
Терминальная – более полутора суток.
«Чем больше больной с ОКН живёт до
операции, тем меньше он будет жить
после неё».
42. Тактика до приезда СМП:
Не давать слабительные,
обезболивающие, спазмолитики!
Не промывать желудок! Не ставить
клизму!
Холод на живот, назогастральный зонд.
Обеспечение венозного доступа при
обезвоживании.
43. Прободная язва желудка и ДПК
Бывают перфорации острых и
хронических язв.
По локализации: язвы желудка,
язвы ДПК.
Прободение: типичное (в свободную
брюшную полость),
атипичное (прикрытое).
44. Типичная перфоративная язва.
1.
2.
3.
Стадия шока – в первые 6 ч «кинжальная» боль в
эпигастрии, рвота, бледность, холодный пот, живот
«как доска», перитонеальные симптомы
положительные.
Стадия мнимого благополучия – спустя 6 ч боли
уменьшаются, нарастают симптомы перитонита,
интоксикации, вздутие живота, задержка стула и
газов. При перкуссии газ и наличие жидкости в
верхних отделах живота.
Стадия перитонита – спустя 10-12 ч боли в животе
нарастают, метеоризм, резкое ослабление
перистальтики. Выраженные перитон. симптомы.
45. Прикрытая перфоративная язва.
Начало м. б. острое («кинжальные» боли, коллапс), но
по мере «прикрытия» — клиника вялотекущего
перитонита, а яркие симптомы исчезают.
Тактика медсестры до приезда СМП:
Положение пациента с поднятым головным концом и
согнутыми в коленных и т/б суставах ногами,
Холод на живот,
Назогастральный зонд с целью декомпрессии ЖКТ,
Венозный доступ.
46. Острые кровотечения из органов ЖКТ.
Причины: язвенная болезнь, варикозное
расширение вен пищевода, синдром
Мэллори – Вейса, язвенный колит,
опухоли, дивертикулы, ожоги.
Но наиболее часто – это осложнение язвы
желудка и ДПК.
47. Диагностика ГДК:
Кровотечение язвенной этиологии – ему предшествует болевой
синдром, диспепсия, затем боли стихают, ТК, тахипное,
бледность кожи, рвота «кофейной гущей» (при наполненном
желудке),мелена — не сразу;
Кровотечение из опухоли – «желудочный» анамнез, тупые боли
и тяжесть в эпигастрии, анорексия, апатия, потеря в весе, при
пальпации болезненность в эпигастрии;
Кровотечение из варикозно расширенных вен пищевода –
острое начало, обильная «кровавая» рвота фонтаном, мелена,
тяжёлое состояние из-за болезни печени, гепатита,
алкогольного цирроза печени.
48. Кишечное кровотечение.
Чем менее изменена кровь из прямой кишки,
тем ближе к анальному отверстию
располагается источник кровотечения.
«Дёгтеобразный» стул – кровотечение из
желудка или ДПК;
Вишнёво – малиновый — из нисходящей
ободочной и сигмы;
Обычная неизменённая кровь – из прямой
кишки.
49. Помощь до приезда СМП:
Больного уложить без подушки (с
опущенным головным концом – при
нарастании кровопотери);
Пузырь со льдом на область эпигастрия,
при «кровавой» рвоте дать проглотить
небольшие кусочки льда;
Контроль гемодинамики!
50. Неотложные состояния при урологических заболеваниях.
Почечная колика
на первом месте среди неотложных состояний и
заболеваний органов, расположенных вне
брюшной полости, но протекающих под
маской «острого живота».
ПК обусловлена внезапно возникшим
препятствием к оттоку мочи.
В большинстве случаев – как проявление МКБ,
также среди причин опухоли почки или
соседних органов.
51. Факторы, провоцирующие ПК:
Физическая нагрузка,
Длительная ходьба,
Тряская езда,
Приём острой пищи,
Жара (усиление потоотделения) или
холод (спазм).
52. Симптомы ПК:
1.
2.
3.
4.
Внезапная острая боль, усиливающаяся со
временем, в пояснице, в боковых или нижних
отделах живота (в зависимости от уровня
препятствия) с иррадиацией в область паха,
половых органов и в/3 бедра;
Дизурия – частое и болезненное малыми порциями
мочеиспускание, м. б. примесь крови в моче;
Тошнота и рвота без облегчения на пике боли;
Беспокойное поведение больного.
53. Симптом Пастернацкого —
Симптом Пастернацкого Резкая болезненность при пальпации и
осторожном поколачивании
соответствующей поясничной области.
Характеризует острую блокаду почки:
нарушение оттока мочи, которая
продолжает продуцироваться почкой,
вызывает набухание почки и
растяжение покрывающей её капсулы.
54. Неотложная доврачебная помощь
Направлена на снятие болевого синдрома:
Тепло на поясницу,
Цистенал 20 капель на сахар,
Баралгин (спазган) 5мл вв,
Срочная госпитализация при впервые
возникшей, некупирующейся,
рецидивирующей ПК, при
макрогематурии.
55. Острая артериальная непроходимость магистральных сосудов конечностей: эмболии и тромбозы.
Первый субъективный и главный симптом – сильная
локальная боль от места окклюзии до дистального
отдела конечности. При эмболии она внезапна и
постоянна, затем появляются парестезии,
похолодание конечности, ощущение «ползания
мурашек», позже – невозможность активного
движения пальцев и сгибания суставов.
56. При обследовании:
Отсутствие пульса в артериях дистальнее места
окклюзии;
Местная гипотермия;
Поверхностная и глубокая парестезия (по типу
чулка);
Кожа бледная, при глубокой ишемии мраморного
рисунка;
Исчезновение сухожильных рефлексов;
Болезненность мышц;
Субфасциальный отёк мышц голени;
Ишемическая мышечная контрактура.
57. Клиника ОАН зависит:
1.
2.
3.
4.
От фона, на котором развивается окклюзия –
Эмболо- и тромбогенных заб-ний,
Степени декомпенсации сердечной деятельности,
Сопутствующих радикулита, рожи, ДОА суставов,
Возраста больного (старше 60 лет);
От уровня окклюзии;
Состояния коллатерального русла;
Степени ишемии конечности;
Характера и течения ишемии.
58. Предрасполагающие факторы:
Источники эмболов – сердце на фоне
мерцательной аритмии, эндокардиты, ОИМ,
аневризмы аорты, вены БКК;
Причины тромбоза – атеросклероз, узелковый
периартериит на фоне ГБ, внешнее
травматическое воздействие, болезни крови и
ССК.
59. Неотложные мероприятия
Направлены на прерывание круга «боль –
спазм – боль».
ИТ реополиглюкином, обезболивающие,
спазмолитики, 5000 ЕД гепарина в вену,
холод, экстренная госпитализация на
носилках.
60. Флеботромбозы
Возникают вследствие нарушения
венозного оттока.
Триада Вирхова:
1. Нарушение биохимических свойств
крови,
2. Повреждение эндотелия,
3. Замедление кровотока.
61. Предрасполагающие факторы:
У молодых – беременность и роды, продолжительная
иммобилизация после травмы, полостные операции,
дегидратация, тяжёлая интоксикация, сердечная
недостаточность, септические заболевания,
онкопатология и болезни крови, вирусные и
инфекционные заболевания.
У пожилых – сердечная недостаточность, длительный
постельный режим, онкопатология.
62. Клиника тромбоза зависит:
От уровня локализации тромба,
От темпа тромбообразования,
От степени окклюзии магистральной
вены,
От наличия развитых коллатералей.
63. Тромбоз глубоких вен голени.
Нарастающая боль в икрах, отёк в области лодыжек,
гипертермия.
С –м Хоманса (1-4 дня боль в икрах при тыльном
сгибании стопы);
С – м Мозеса (болезненность при сдавливании голени в
передне-заднем направлении, отсутствие боли при
сдавливании голени с боков);
С – м Ловенберга (острая боль в икрах при нагнетании
воздуха в манжету тонометра, наложенную на с3
голени, до цифр 60 — 150 ).
64. Подвздошно – бедренный тромбоз.
Чаще слева, при беременности. Тупая боль в пояснично –
крестцовой и подвздошной области, затем острая по
передней поверхности бедра и в икрах.
Патогномоничный симптом – резкое повышение
температуры в поражённой конечности. Отёчность и
багрово-синюшный цвет, чувство одеревенения и
онемения.
Резко положительные симптомы Хоманса и Ловенберга.
При переходе тромбоза на вены таза возрастание болей и
ощущения распирания конечности. Окраска
цианотичная «пятнами», диффузное усиление
венозного рисунка.
65. Неотложная помощь:
Борьба с болью и спазмом!
Тромболитики, антикоагулянты,
противовоспалительные средства.
Возвышенное положение конечности,
наложение эластичного бинта.
Экстренная госпитализация на носилках.
Источник
