Синдром мутной брыжейки что это
КТ при помутнении брыжейки
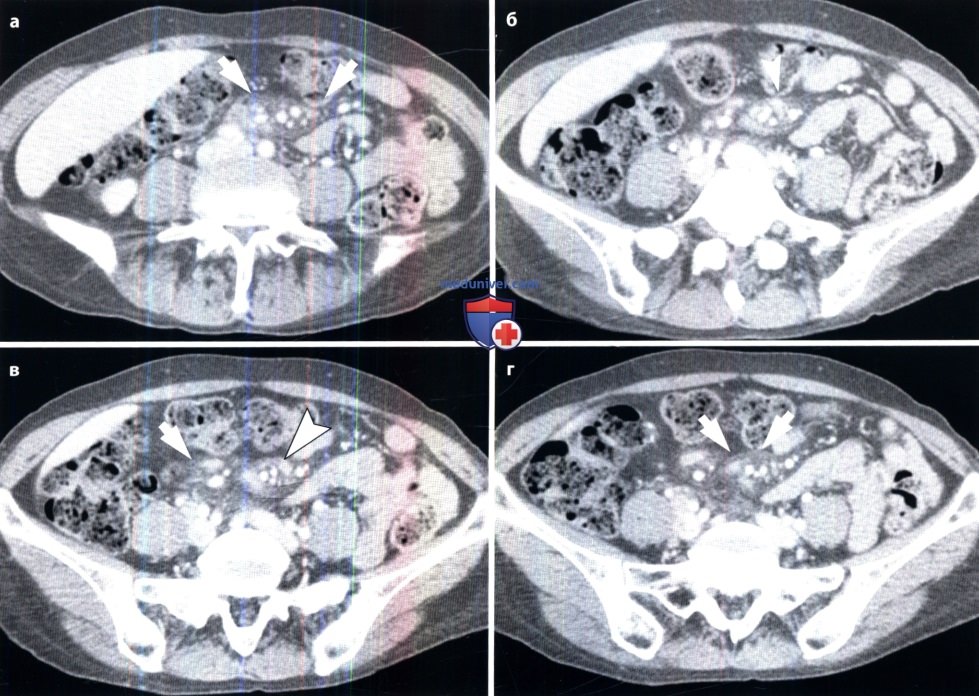
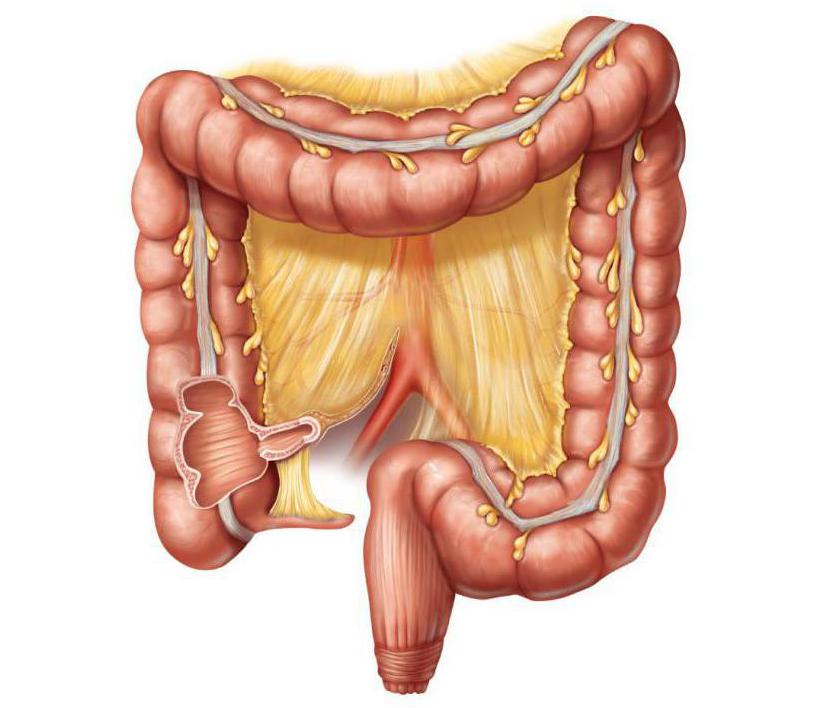
Брыжейка и большой сальник являются двумя типичными складками брюшины, содержащими жировую ткань. Брыжейка тонкой кишки, поперечной ободочной и сигмовидной кишки представляет собой складку брюшины, прикрепляющуюся к поверхности кишечника, на которой «подвешены» и тонкая, и толстая кишка. Брыжейка состоит из двух листков, содержит кровеносные и лимфатические сосуды, лимфоузлы, нервы и различное количество жировой и соединительной ткани. Большой сальник является складкой брюшины, которая имеет наибольший размер в брюшной полости. Он начинается от желудка и проксимальных отделов двенадцатиперстной кишки и протягивается в направлении передней верхней поверхности поперечной ободочной кишки. В ежедневной клинической работе приходится встречаться с различными патологическими состояниями, при которых происходит поражение брыжейки и большого сальника. Поскольку брыжейка и сальник в некоторой степени смещаемы и не имеют типичной, четко определенной формы, важно правильно определить и дать характеристику различным патологическим состояниям, затрагивающим брыжейку и большой сальник, чтобы гарантированно установить правильный диагноз и разработать как можно более эффективный план лечения. В этой статье мы рассмотрим различные патологические состояния, затрагивающие брыжейку и большой сальник. Помутнение брыжейки (Misty Mesentery), впервые описанное Mindelzun et al., в 1996 г., означает увеличение плотности брыжеечного жира, обнаруживаемое на КТ (Mindelzun et al., 1996). Помутнение брыжейки может быть обусловлено различными состояниями, включая, отек, воспаление, кровоизлияние, брыжеечный панникулит, а также новообразования. Отек брыжейки может быть спровоцирован циррозом печени, тромбозом брыжеечных вен, либо системными изменениями, в т.ч. гипопротеинемией и сердечной недостаточностью. Помутнение брыжейки, обусловленное отеком, обычно является вторичным проявлением системного заболевания и часто сочетается с распространенными отеками подкожной клетчатки и асцитом. Диффузный отек брыжейки часто возникает у пациентов, страдающих циррозом печени. У этих пациентов наиболее распространенным патогенетическим механизмом отека является повышение гидростатического давления в брыжеечных венах вследствие портальной гипертензии, что, следовательно, приводит к просачиванию жидкости в брыжейку. Поскольку к помутнению брыжейки могут приводить и доброкачественные, и злокачественные заболевания, для дифференциальной диагностики необходим точный, применимый на практике подход. Основываясь на отчетах предыдущих исследований, диффузное либо сегментарное поражение с наличием плохо очерченных краев с повышением плотности брыжейки часто наблюдается при доброкачественных заболеваниях на КТ, в то время как опухолеподобное поражение с наличием четко очерченных краев наблюдается при неопластических процессах; исключением здесь является брыжеечный панникулит. Кроме того, рентгенологи должны помнить, что обнаруженные изменения в сочетании с историей заболевания пациента способствуют более точному пониманию причин помутнения брыжейки. — Также рекомендуем «КТ при брыжеечном панникулите» Редактор: Искандер Милевски. Дата публикации: 27.5.2019 |
Источник
Одно из самых ранних упоминаний о брыжейки относится к трудам Леонардо да Винчи. В течение следующих четырех столетий медицинскими исследователями изучались ее строение и функциональность. Сама структура была изучена более детально и сейчас ученые имеют четкое представление о том, что брыжейка – это удвоенные ткани брюшины, выполняющие важнейшие функции в организме человека.
Что такое брыжейка?
Леонардо да Винчи впервые упомянул термин брыжейка, а именно: что это дефектный вспомогательный орган, который является лишь дубликатом брюшной полости. Так считали еще долгое время. Однако в ноябре 2016 года учеными Лимеринского университета установлено, что это полноценный, отдельный орган. Он выполняет определенные задачи, которые подробно рассмотрим в этой статье. Спустя год, информация о том, что это неделимая часть человеческого организма, функционирующая как отдельный орган, была внесена в анатомические учебные пособия.
Брыжейка — это более плотные складки брюшиной оболочки, которые окружают петли толстого и тонкого кишечника. Она является самостоятельным органом пищеварительной системы, который отвечает за крепление внутренних органов к задней части стенки живота.
Анатомическое строение
Брыжейка представляет собой удвоенные участки тонкой пленки, покрывающей стенки желудка — брюшины.
Кровеносные сосуды, лимфатические узлы и нервные окончания покрывают всю область органа в виде разветвленной цепи. Благодаря им, выполняется подача питательных веществ, а также осуществляется передача нервных импульсов и поддерживается иммунитет внутреннего органа.
Внутри брюшной полости, брыжейка кишки берет начало от второго поясничного позвонка по направлению к толстому кишечнику. По пути расположения она охватывает мезентеральный отдел кишечника, пересекается с аортой и полой веной, огибает правый мочеточник и прикрепляется к стенке живота нижним краем. Ее средняя длина не превышает 15-17 см.
Функции
Несмотря только на недавнее открытие и небольшой размер, переоценить роль этого органа невозможно.
Основная функция, выполняемая брыжейкой — поддержание петель тонкого кишечника и предотвращение их спадания при вертикальном расположении тела. Однако помимо данного свойства этот орган выполняет несколько важных вспомогательных функций в человеческом организме:
- Фиксация тонкой и прямой кишки мембраной брыжейки — исключает возможность их спутывание между собой.
- Стенки брыжейки оснащены огромным количеством лимфатических узлов, благодаря которым иммунитет внутренних органов и организма в целом поддерживается на высоком уровне.
- Разветвленная сеть кровеносных сосудов принимает участие в насыщении внутренних органов кислородом и питательными веществами.
- Нервные окончания поддерживают связь с головным мозгом человека, обеспечивают своевременную передачу информации о раздражителях и поддерживают контроль над нормальным функционированием.
- Брыжейка вырабатывает серозную жидкость, которая обволакивает стенки кишечника предотвращая их трение между собой.
Заболевания и патологии
Как любой самостоятельный и неделимый орган человеческого организма брыжейка тонкой кишки имеет ряд свойственных ей заболеваний и патологий. Дифференцировать их между собой можно благодаря медицинским исследованиям или согласно конкретным симптомам. Воспаления брюшины очень часто возникают из-за повреждения, травм связанных с брыжейкой. Помимо воспалительных процессов существует большое количество иных патологий этого органа.
Тромбоз и эмболия
Под действием внешних и внутренних факторов в разветвленной сети кровеносных и лимфатических узлов может образоваться закупорка сосуда, сформироваться тромб или эмбол.
Признаки данного заболевания проявляются мгновенно и резко. К симптомам тромбоза и эмболии относятся:
- резкие боли в брюшной полости;
- метеоризм;
- диарея с кровавыми вкраплениями в кале;
- тошнота и рвота;
- общая слабость организма.
При возникновении подозрения на тромбоз брыжейки, следует незамедлительно обратиться в медицинское учреждение для уточнения или опровержения диагноза. В некоторых случаях тромбоз этого органа может свидетельствовать о более серьезных заболеваниях или привести к смертельному исходу. В качестве лечения назначают срочное оперативное вмешательство.
Онкологические заболевания
Нарушение деления клеток органа приводит к возникновению раковой опухоли на мембране брыжейки. На начальных этапах протекания болезни симптомы не выражены или могут вовсе отсутствовать.
С увеличением размера опухоли у пациентов наблюдается следующая симптоматика:
- резкие болевые ощущения периодичного характера;
- похудение;
- истощение организма и повышенная утомляемость;
- слабость;
- не переваривание пищи;
- рвота и изжога;
- диарея или запоры.
Методы лечения зависят от поставленного диагноза. В случае доброкачественной или злокачественной опухоли они могут существенно отличатся. Применяется как медикаментозное, так и хирургическое лечение.
Панникулит
Панникулит — это воспалительный процесс, который приводит к уплотнению стенок, в результате чего брыжейка тонкой кишки увеличивается в размерах и вызывает неприятные ощущения в организме.
Основными симптомами выступают:
- ощущение тошноты;
- умеренные боли в области расположения брыжейки;
- похудение.
Даже современными методиками диагностировать заболевание затруднительно.
Чтобы врачу сказать, что это брыжейка является «создателем» плохой симптоматики, необходимо дополнительное обследование.
Методика лечения только разрабатывается. Зачастую она направлена только на устранение особенно ярко-проявляющихся симптомов.
Лимфаденит
Инфекции поражающие лимфоузлы брыжейки, переходят на ткани органа, из-за чего на его мембране образуется лимфаденит. Ниже представлено фото исследования лимфатических капилляров кишечника.
У пациентов наблюдается резкое проявление симптомов:
- острая боль;
- покраснения и болезненные ощущения в области пупка;
- тошнота и обильная рвота;
- покраснения и высыпания на коже;
- гиперемия зева.
Обнаружив симптомы, следует незамедлительно обратиться за медицинской помощью. Запущенные стадии лимфаденита могут привести к осложнениям и летальному исходу. Медицинская помощь заключается в комплексном лечении антибиотиками и назначении специальной диеты.
Разрыв брыжейки кишечника
Следствием полученных закрытых травм брюшной полости или проникающих ранений, может быть разрыв брыжейки.
При закрытой травме характерны обильные внутренние кровоизлияния, которые сопровождаются болевыми ощущениями и шоком, бледностью и началом перитонита. При такой симптоматике можно с точностью сказать, что это брыжейка повреждена.
Единственный возможный способ лечение — лапароскопия. В ходе операции удаляют повредившиеся сосуды, а саму брыжейку урезают и ушивают. По истечению реабилитационного периода поврежденные участки тканей брыжейки соединяются соединительной тканью и рубцуются.

Стоит отметить, что сами по себе инфекционные заболевания в клетках брыжейки возникают крайне редко. Чаще они являются пораженными вследствие протекания других воспалительных процессов в организме. Многие ученные считают, что полученные сведения, о том, что брыжейка это самостоятельный орган, улучшат качество обследования и лечений ее болезней и патологий, что позволит снизить риски осложнений при хирургическом вмешательстве, а также ускорить процесс реабилитации организма.
Источник
Кажется, что в XXI веке наш организм изучен “от” и “до” и найти в нём что-то новое невозможно. Тем не менее у учёных это периодически получается. Так, в 2017 году у людей “появился” новый орган — брыжейка. В действительности он был всегда. Да и учёные о нём знают далеко не первое столетие. Однако раньше брыжейку не рассматривали как отдельный орган.
Однако исследователи из Университета Лимерики в Ирландии в 2017 году предложили считать брыжейку новым органом. Они отметили, что это влияет на имеющиеся представления о морфологии человека. Безусловно, в анатомические атласы соответствующая информация тоже должна попасть. А ещё появление нового органа означает изменение подхода к лечению ЖКТ.
Что собой представляет брыжейка?
Брыжейка — это сдвоенный листок брюшины. Она тонкой плёнкой покрывает органы в брюшной полости, Ранее считалось, что отдельно существует брыжейка тонкой и брыжейка толстой кишки. Однако профессора хиругии провели исследование. Выяснилось, что брыжейка — это единый орган, который нельзя делить. У него есть общие функции и своя специфика. Например, заболевания тоже характерны для всего органа.
Выводы учёных были опубликованы в авторитетном медицинском журнале The Lancet Gastroenterology & Hepatology в ноябре 2016 года. Исследование построено на гистологическом исследовании. Учёные также внимательно изучили то, как именно изменяется брыжейка у эмбрионов на разных этапах развития.
Признание
Теперь брыжейку в новом качестве будут рассматривать не только учёные, но и студенты. Исследование профессоров официально признано в медицинском мире. Например, в учебнике по анатомии Gray’s Anatomy уже появилась обновлённая на этот счёт информация.
Это вопрос всего лишь терминологии или что-то большее?
Не все осознают, почему признание брыжейки новым органом имеет такое большое значение. А на самом деле это крайне важно для понимания и развития онкохирургии.
Во-первых, восприятие брыжейки как единого органа принципиально для лечения злокачественных опухолей толстой кишки. Теперь врачи намного лучше понимают, как именно возникает рецидив, как метастазы могут распространяться по брюшной полости. Во-вторых, после признания брыжейки в новом качестве во всём мире изменились стандарты проведения операций, касающихся этой части ЖКТ. В итоге увеличилась выживаемость, улучшилось восстановление пациента после подобного вмешательства.
Что ещё остаётся выяснить?
Брыжейка, по мнению учёных, является частью адаптивного механизма, который позволил человеку приспособиться к прямохождению. Однако исследователи до сих пор отводили ей вспомогательную роль и на многое попросту не обращали внимание. В итоге не до конца остаётся понятной роль брыжейки в отношении воспалительных процессов, которые затрагивают кишечник.
Ещё больше вопросов возникает в связи с раком толстой кишки. Влияет ли на это брыжейка? Если ответ утвердительный, то настолько? Каким образом новый орган участвует в рецидиве заболевания?
Врачи также отмечают, что ещё предстоит определиться с патологией органа в связи с проблемой ожирения и сахарного диабета. Однако у большинства исследователей нет сомнений по поводу того, что и в данном случае брыжейка имеет определённое значение.
Интересные факты
Любопытно, что первое изображение брыжейки сделал ещё Леонардо да Винчи. Он показал её непрерывность. Впоследствии на эту информацию опирались многие врачи. Особое внимание ей уделялось при подготовке хирургов. Однако анатом Фредерик Треверс в конце XIX века продемонстрировал другой подход к пониманию органа. Он показал, что существует брыжейка разных отделов кишечника. Что отчасти помешало её восприятию как единого органа.
В итоге такому признанию способствовало: целостность, постоянство тканевой, а также клеточной структуры. То есть в этом отношении брыжейка ничем не отличается от печени или от мозга. Она нужна, чтобы кишечник не выпадал в область прямого таза, когда мы стоим.
На взгляд одного из исследователей, Коффи, признание брыжейки новым органом — это серьёзный шаг вперёд. Сейчас учёным только предстоит разобраться в том, какое значение она имеет для нормального функционирования нашего организма. Но потом, в связи со сделанным открытием, вполне может появиться отдельная брызжеечная наука. То есть примерно как неврология или же гастроэнтерология.
Кажется невероятным, что в XXI веке в анатомических атласах может возникнуть что-то новое. Тем не менее факты — вещь упрямая: человеческое тело всё ещё может удивить учёных. И кто знает, какие открытия ждут нас в будущем. А пока что официально у человека стало на один орган больше. И учёные рассчитывают на то, что это приводит к менее травмирующим брюшную полость операциям.
Источник
А.Н. Беловол, д. мед. н., профессор, академик НАМН Украины, И.И. Князькова, д. мед. н., профессор, А.И. Корчевская, кафедра клинической фармакологии и внутренней медицины, Харьковский национальный медицинский университет
Мезентериальный панникулит является относительно редкой патологией, характеризующейся идиопатическим локальным хроническим воспалением жировой ткани, преимущественно поражающим брыжейку тонкой кишки [1]. Впервые заболевание описано в 1924 г. V. Jura как убирающийся мезентерит, а в 1960-х годах W. Odgen охарактеризовал это состояние как мезентериальный панникулит. Впоследствии были предложены такие термины, как мезентерит, брыжеечная липодистрофия, брыжеечный склероз, брыжеечный панникулит Вебера – Крисчена, липосклеротический мезентерит, липогранулематоз брыжейки [2]. В дальнейшем было установлено, что в зависимости от патоморфологических воспалительных изменений в брыжейке выделяют два варианта одного заболевания: мезентериальный панникулит, при котором воспаление и некроз жировых клеток преобладают над фиброзом, и склерозирующий мезентерит, характеризующийся фиброзом [3].
Эпидемиология. Распространенность мезентериального панникулита составляет от 0,6 до 2,4% [4]. Причем данные о распространенности варьируются от меньших значений 0,16-0,18% [1] до более высоких – 2,4-7,8% [5]. Заболевание чаще встречается у мужчин, чем у женщин (2-3:1), в возрастной группе старше 50 лет [1].
Этиология заболевания неизвестна.
Патоморфология. Согласно гистологическим изменениям при мезентериальном панникулите, выделяют 3 стадии заболевания [6]. І – мезентериальная липодистрофия, при которой слой пенистых макрофагов заменяет жировую ткань брыжейки. Признаки острого воспаления минимальны или отсутствуют, клинических симптомов нет и прогноз благоприятный. ІІ стадия – мезентериальный панникулит. На этом этапе выявляется инфильтрат, который состоит из плазматических клеток и полиморфно-ядерных лейкоцитов, а также большого количества нагруженных липидами макрофагов, находящихся среди жировых клеток. Наиболее распространенные симптомы: повышение температуры, абдоминальная боль и общая слабость. Последняя стадия – склерозирующий мезентерит. Для нее характерны отложение коллагена, фиброз и воспаление. Из-за отложения коллагена образуются рубцы, происходит ретракция брыжейки, что, в свою очередь, приводит к появлению симптомов обструкции. Диагноз выставляется при выявлении одной из трех основных патологических особенностей: фиброза, хронического воспаления или жировой инфильтрации брыжейки. В большинстве случаев в разной степени присутствуют все три компонента [1].
Общепринятая классификация панникулита не разработана.
Клинические проявления. В большинстве случаев мезентериальный панникулит протекает бессимптомно. Иногда присутствуют неспецифические симптомы патологии желудочно-кишечного тракта: абдоминальная боль, снижение аппетита, тошнота, метеоризм, потеря массы тела, запор или диарея, пальпируемое образование в брюшной полости, реже – кровотечения из прямой кишки, кишечная непроходимость, повышение температуры тела, общая слабость [1]. Кроме того, эти симптомы могут быть такими же, как симптомы сопутствующего заболевания. В клинических исследованиях зарегистрированы артериальная гипертензия, сахарный диабет, ревматические заболевания и злокачественные новообразования (грудной железы, лимфома, опухоли брюшной полости, таза и др.) с соответствующей симптоматикой [2, 4].
Анамнез заболевания. Симптоматика может манифестировать после травмы, операции, инфекции и т.п. Отмечено, что прогрессирование клинической симптоматики составляет от 2 недель до 16 лет [1].
Рассмотрим клинический случай пациента с мезентериальным панникулитом.
Клинический случай
Больной С., 60 лет, обратился к ревматологу амбулаторно с жалобами на повышение температуры тела до 37,1‑37,3°С, боль ноющего характера в эпигастральной области, усиливающуюся в ночное время суток, снижение массы тела на 15 кг за 4 месяца, отсутствие аппетита, быструю утомляемость, общую слабость.
Из анамнеза известно, что в течение 4 месяцев впервые появилась боль в эпигастральной области, пропал аппетит. Амбулаторно проходил лечение у гастроэнтеролога. Выполнена эзофагогастродуоденоскопия: выявлены признаки эритематозной гастропатии, Helicobacter pylori (–). Проведено ультразвуковое исследование (УЗИ) органов брюшной полости (ОБП), колоноскопия. Патологических изменений не выявлено. Лечение эффекта не дало: боль в эпигастральной области сохранялась, аппетит отсутствовал, появилась субфебрильная температура, отмечалась потеря массы тела. Больной самостоятельно начал принимать нимесулид, который купировал боль в эпигастральной области. При компьютерной томографии (КТ) ОБП и малого таза выявлены признаки мезентериального панникулита, после чего пациент обратился к ревматологу.
Анамнез жизни. Из перенесенных ранее заболеваний – простудные, детские инфекционные. С 2006 г. отмечается повышение артериального давления, по поводу чего пациент наблюдается у кардиолога по месту жительства. Длительное время принимает рамиприл, небиволол. В 2018 г. выявлен сахарный диабет 2 типа, в связи с чем наблюдается у эндокринолога (максимальный уровень сахара в крови 6,5 ммоль/л). Соблюдает диету, гипогликемические препараты не принимает.
Туберкулез, болезнь Боткина, аллергические реакции отрицает.
Данные объективного исследования. Общее состояние относительно удовлетворительное. Температура тела 37° С. Правильного телосложения. Индекс массы тела 24,9 кг/м2. Кожные покровы и видимые слизистые оболочки бледные, без сыпи. Щитовидная железа не увеличена. Периферические лимфоузлы не пальпируются. Грудные железы без уплотнений. Костно-суставная система без патологии. Аускультативно в легких везикулярное дыхание, хрипов нет. Частота дыхательных движений 18/мин. Границы относительной сердечной тупости расширены на 1 см кнаружи от левой среднеключичной линии. Деятельность сердца ритмичная, ослаблен I тон на верхушке. Частота сердечных сокращений (ЧСС) 74 уд./мин. АД 130/80 мм рт. ст. Язык влажный, обложен белым налетом. Живот мягкий, умеренно болезненный в эпигастрии. Печень – у края реберной дуги по правой среднеключичной линии. Селезенка не увеличена. Дефекация и диурез в норме. Пульсация на периферических сосудах удовлетворительная. Периферических отеков нет.
Данные дополнительных методов исследования. В крови: эритроциты 5,8×1012/л, гемоглобин 168 г/л, гематокрит 47,7, тромбоциты 246×109/л, лейкоциты 7,19×109/г, эозинофилы 3,5%, палочкоядерные 3%, сегментоядерные 55%, базофилы 0,5%, лимфоциты 26%, моноциты 12%, СОЭ 7 мм/ч, глюкоза 6,45 ммоль/л, С-реактивный белок 1,55 мг/мл, мочевина 7,6 ммоль/л, креатинин 0,083 мкмоль/л, мочевая кислота 206 мкмоль/л, амилаза 48 ЕД/л, общий билирубин 12,7 мкмоль/л, билирубин прямой 4,2 мкмоль/л, общий белок 68 г/л, аспартатаминотрансфераза 40 ЕД/л, аланинаминотрансфераза 31 ЕД/л, общий холестерин 5,2 ммоль/л. Антинуклеарные антитела: отрицательный результат (менее 1:100).
Моча: цвет светло-желтый, удельный вес 1010, мутность слабая, белок, глюкоза, ацетон не выявлены, лейкоциты 2-4 в поле зрения, эритроциты и соли не обнаружены, умеренное количество слизи.
ЭКГ: ритм синусовый, правильный, ЧСС 78 уд./мин, признаки гипертрофии левого желудочка.
ЭхоКГ: признаки атеросклероза аорты, гипертрофия миокарда левого желудочка. Фракция выброса 56%.
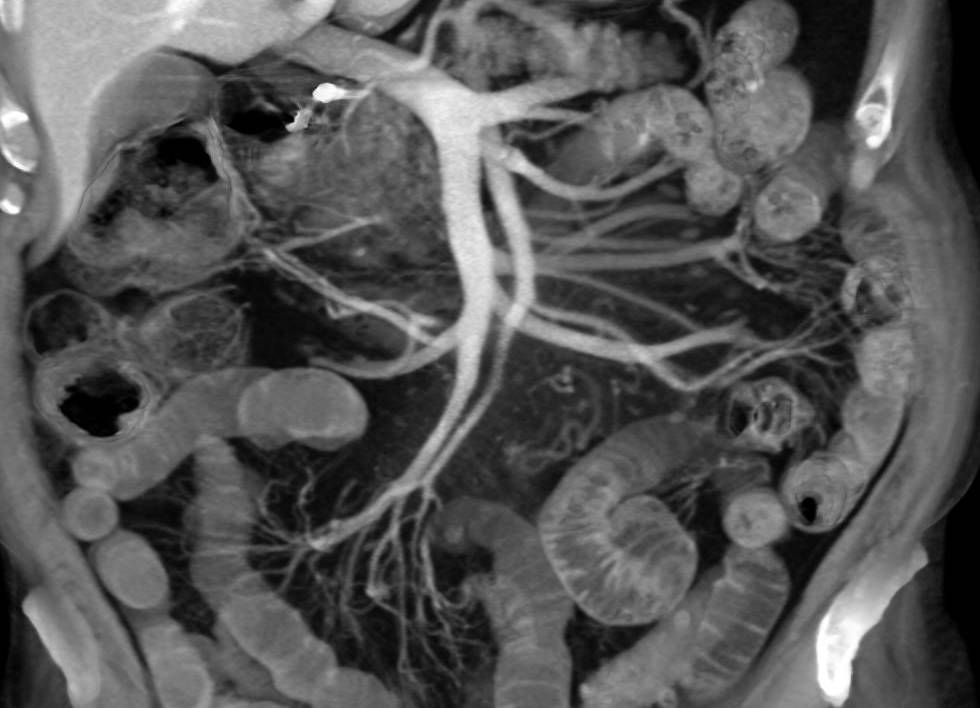
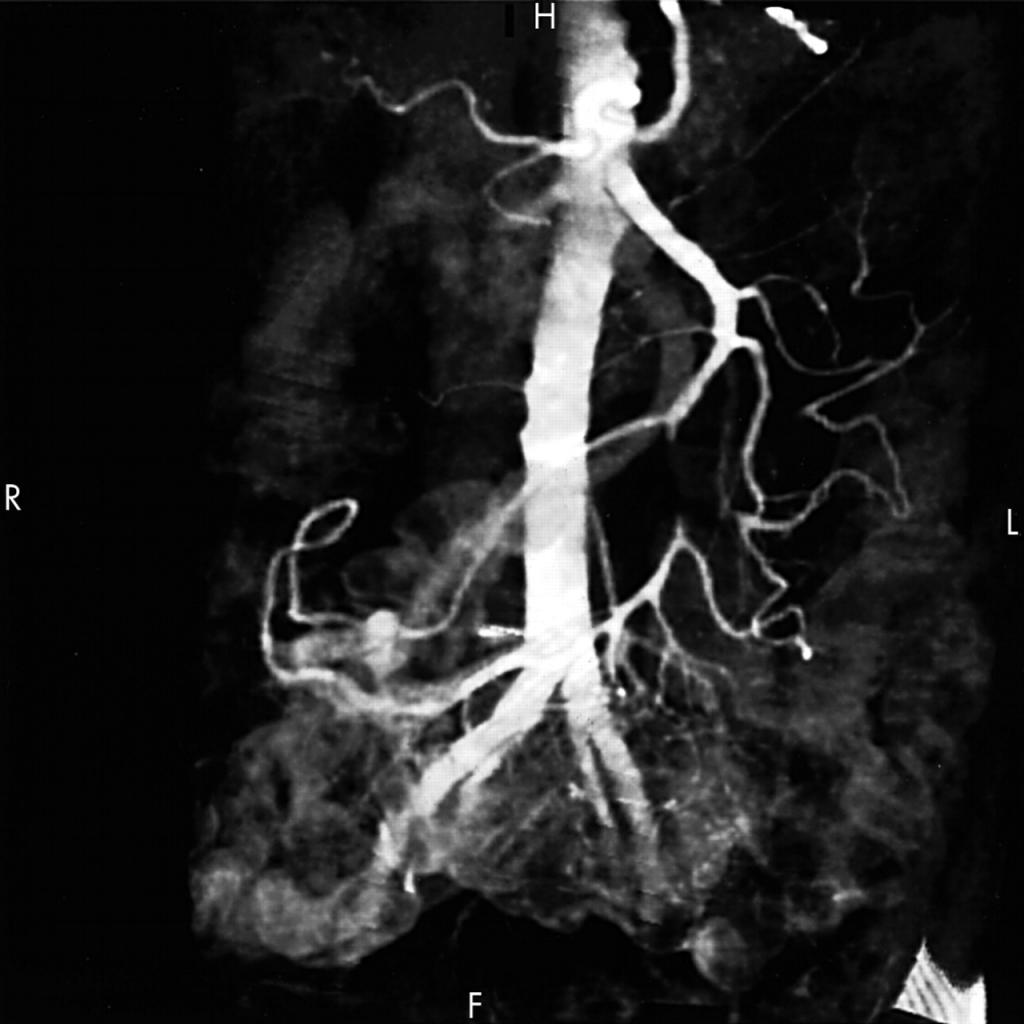
Мультиспиральная КТ ОБП и малого таза: при КТ брюшной полости, забрюшинного пространства и таза, проведенной в спиральном режиме шагом 1 мм, определяется участок уплотнения жировой клетчатки, муфтообразно обхватывающий чревный ствол и частично верхнюю брыжеечную артерию, без признаков сужения просветов, ориентировочными размерами 36×16 мм, с нечеткими контурами. На этом уровне визуализируется единичный чревный лимфоузел размером 17×9 мм. Желудок достаточно растянут жидкостью, без признаков патологического утолщения стенок. Петли тонкой кишки визуализируются в спавшемся состоянии, окружающая жировая клетчатка не изменена. Толстая кишка раздута газом, стенки петель не утолщены, параколитическая жировая клетчатка не изменена. Печень обычных размеров, структура ее однородная. Внутрипеченочные протоки не расширены. Очаговых образований в печени не выявлено. Желчный пузырь в размерах не увеличен, содержимое его однородно. Рентгенположительные конкременты не определяются, стенки желчного пузыря не изменены. Холедох не расширен. Воротная вена не расширена. Лимфоузлы области ворот печени не увеличены. Поджелудочная железа не увеличена, головка 26 мм, тело 10 мм, хвост 8 мм. Структура железы однородная, паренхима на уровне тела и хвоста атрофична. Проток поджелудочной железы не расширен. Парапанкреатическая клетчатка не изменена. Область фатерова соска без особенностей. Селезенка не увеличена, структура ее однородна, плотность обычная. Надпочечники типично расположены, однородной структуры. Почки типично расположены, обычных размеров и формы. Паренхима почек не истончена. Кортико-медуллярная дифференциация паренхимы сохранена, контрастирование ее без особенностей. Полая система почек не расширена. Брюшная аорта и подвздошные артерии атеросклеротически изменены. Забрюшинные лимфоузлы не увеличены. Предстательная железа размерами 36×44 мм, структура ее однородная, плотность обычная. Окружающая клетчатка не изменена. Семенные пузырьки без особенностей. Мочевой пузырь обычных размеров и формы, рентгенположительные конкременты в просвете не определяются. Стенки мочевого пузыря не утолщены, окружающая клетчатка не изменена. Лимфоузлы таза, паховые лимфоузлы не увеличены. Заключение: КТ‑признаки мезентериального панникулита.
С учетом перечисленных данных был поставлен клинический диагноз: мезентериальный панникулит, активность I степени, подострое течение.
Назначено: метилпреднизолон 8 мг/сут, пантопразол 40 мг/сут, продолжить прием антигипертензивных препаратов. Рекомендовано наблюдение у ревматолога, эндокринолога и кардиолога по месту жительства.
На фоне проводимой терапии через 2 месяца нормализовалась температура, улучшился аппетит, слабость стала менее выраженной. Боли в эпигастральной области нет.
Диагностика мезентериального панникулита. Лабораторные показатели обычно находятся в пределах нормы. В клинических исследованиях сообщается об анемии, незначительном увеличении количества лейкоцитов, скорости оседания эритроцитов, уровня С-реактивного белка [1, 4].
Методы визуализации играют важную роль в диагностике мезентериального панникулита. В то же время рентгенография органов брюшной полости не имеет диагностической ценности. Правильно диагностировать мезентериальный панникулит помогают УЗИ и КТ ОБП [8].
УЗИ ОБП позволяет отличить неизмененный брыжеечный жир от воспаленного; последний характеризуется гомогенной эхогенностью [9]. Возможно выявление дополнительных образований (без четких границ) различных размеров со структурой, напоминающей уплотненную жировую ткань. Брыжейка тонкой кишки гипертрофирована, в ее толще наблюдаются увеличенные лимфатические узлы и расширенные сосуды [9].
Часто мезентериальный панникулит выявляется во время компьютерной или магнитно-резонансной томографии при обследовании ОБП по другим причинам. Более того, для диагностики мезентериального панникулита достаточно наличие результатов КТ брюшной полости благодаря высокой специфичности этого метода [2].
КТ-картина отражает главные патологические компоненты: воспаление, жировой некроз или фиброз. Воспалительный компонент проявляется повышением плотности брыжейки, жировой пролиферацией и маленькими узлами [8]. Среди наиболее часто выявляемых КТ-признаков мезентериального панникулита следует отметить следующие [8]:
- повышение плотности жировой ткани брыжейки (симптом мутной брыжейки);
- мягкотканное образование в корне брыжейки;
- признак жирового кольца, основанный на сохранении нормальных денситометрических величин жира рядом с брыжеечными сосудами;
- увеличенные лимфатические узлы в брыжейке;
- псевдокапсула, представляющая собой слой мягкой ткани, который отделяет непораженную брыжейку от воспаленного жира.
В заключение необходимо подчеркнуть, что мезентериальный панникулит представляет собой мультидисциплинарную проблему и может встречаться в практике клиницистов разных специальностей (терапевтов, гастроэнтерологов, ревматологов, хирургов, гинекологов, инфекционистов и др.). Многообразие клинических проявлений означает, что для дифференциальной диагностики необходимо учитывать большое количество заболеваний. Это, в свою очередь, требует тщательного опроса и всестороннего клинико-лабораторного и инструментального обследования пациента для верификации диагноза и своевременного назначения адекватной терапии.
Список литературы находится в редакции.
Источник