Синдром грушевидной мышцы массаж видео
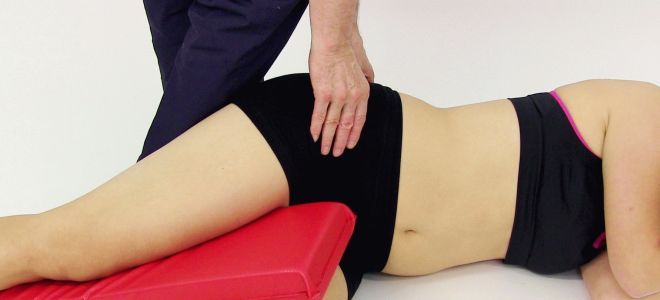
Массаж при синдроме грушевидной мышцы – это один из наиболее простых и доступных методов для того, чтобы снять сильный спазм и болевой синдром. Он назначается наряду с другими эффективными методиками борьбы с неприятными ощущениями – лечебной физкультурой, физиотерапией, приемом анальгетиков и миорелаксантов. Если курс массажа был составлен правильно, такая методика обезопасит от появления хронических болей.
Полезные свойства массаж при синдроме грушевидной мышцы
Мануальная терапия при синдроме грушевидной мышцы направлена на снятие спазма, который возникает при такой патологии, и возращение нормальной микроциркуляции. В такой ситуации существенно уменьшаются неприятные ощущения, пропадает скованность в движениях, а человек может избавиться от боли. Многое зависит от мастерства массажиста. Он должен воздействовать на организм человека исключительно с учетом обратной связи, а также контролировать многие показатели состояния тела – от давления до температуры.
Виды массажа
Воздействие на организм пациента оказывается двумя основными методами:
- Растирание. Это необходимо для приведения организма в тонус и стимуляции нормального кровообращения. Растирание продолжается до появления покраснения кожи и увеличения температуры в месте лечебного воздействия.
- Стимулирование надавливанием. Врач часто использует для разминки пораженной области не только ладони, но и локоть – видео массажа при синдроме грушевидной мышцы наглядно это показывает.
Продолжительность воздействия зависит от текущего состояния пациента и его реакции на различные виды внешнего воздействия. Если комплекс действий выбран правильно, то первые признаки улучшения состояния наступят совсем скоро – постепенно вернется подвижность, а болевой синдром будет снижен или же сойдет на нет. По мере того, как будет уходить спазм, мышца будет расслабляться.
Особенности и правила проведения массажа
Главное правило выполнения процедуры – это осторожность. Особенно на ранней стадии лечения врач должен постоянно интересоваться у пациента его ощущениями. Еще одно важное правило – любое воздействие должно быть согласовано с лечащим врачом. Причина в том, что синдром может быть не только первичным, но и вторичным, связанным с другими заболеваниями. Потому неправильное воздействие может негативно отразиться на всем организме и стимулировать сильное ухудшение состояния человека.
Противопоказания
Мануальная терапия синдром грушевидной мышцы должна проводиться с четким отслеживанием состояния человека. В этом случае метод будет эффективным и поможет снять болевой синдром, а также саму его причину. Даже если вы нашли видео массажа при синдроме грушевидной мышцы, не рекомендуем выполнять его с привлечением родственников или неквалифицированных специалистов – так можно навредить.
Период обострения
Когда у больного сильные спазмы, любое воздействие на тело противопоказано. Нужно проконсультироваться с личным врачом, чтобы он сказал, обострился ли синдром или же он находится в стабильном состоянии.
Высокая температура тела
При подъеме температуры выше 37.6 градусов воздействие также не оказывается. Причина в том, что этом может указывать на появление воспалительных процессов в тканях.
Высокое артериальное давление
Артериальное давление может указывать на то, что у человека есть сопутствующие заболевания, и ускорение кровообращения может оказать на организм негативный эффект. Перед сеансом стоит измерить давление и проверить частоту пульса.
Источник
Основу лечения синдрома грушевидной мышцы, несомненно, занимает ЛФК, специальные лечебные упражнения. В каждом посте я не устаю повторять, что лечение ЛЮБОЙ проблемы должно быть комплексное. Не болеет грушевидная мышца в гордом одиночестве! С ней в связке обычно поясница, крестцово-подвздошное сочленение, мышцы-хамстринги и т. д. Тем не менее упражнения, нацеленные на саму грушевидную — необходимы. Здесь я собрал базовые упражнения, постарался их систематизировать и дать короткие пояснения. Помните, что победив лень, и занимаясь самостоятельно — вы решите минимум 80% задачи лечения, с вытекающей от сюда экономией времени и финансов.
1. Уясните, примите и действуйте! Это единственное правило к успеху:
- Занимайтесь минимум 5 раз в неделю.
- Всегда слушайте свое тело, не форсируйте обстоятельства. У каждого различная степень заболевания, не переступайте через боль, балансируйте на грани дискомфорта, но не боли! Если появляется боль, или она стреляет — уменьшайте амплитуду, силу воздействия, но не время занятия. Принцип «не навреди» главный. Будьте терпеливы и все получится.
- Минимальное общее время занятия в день: 40 минут, можно разбить на 2 подхода по 20 минут.
2. Обязательно разминка. Произвольная. Совершайте любые движения в тазобедренных суставах, пояснице, которые не доставляют вам болезненных ощущений. Можно в положении стоя, лежа. Время 10 мин. Хорошо бы сделать массаж ягодичной области, поясницы и задней поверхности бедра.
3. Начинаем выполнять упражнения. Упражнения привожу от простых к сложному, так же каждое упражнение тоже можно выполнять слабо-сильно.

На бедра или колени набросьте резиновый жгут (эспандер). Разминайтесь до легкой усталости, это подготовительное упражнение, особо не затрагивает грушевидную мышцу.

Сядьте, что бы тело с ногами образовывало прямые углы. Положите «больную» ногу на здоровое колено (если возможно). Медленно совершайте наклон телом вперед НЕ СКРУГЛЯЯ спину.

Из положения «на четвереньках» больную ногу согнутую в колене отводим в сторону — затем выпрямляем. Возвращать можно в обратном порядке. Повторяем по силам до умеренной утомляемости.

Аналогично можно работать из положения стоя. Расположите больную ногу на столе, подоконнике, рояле и совершайте наклоны телом вперед.

Переходим в положение лежа: перекидываем колени из стороны в сторону. Это тоже разминочное упражнение. Его можно использовать для отдыха в промежутках между утомительными упражнениями.

Усложняем технику: выпрямляем больную ногу и отводим в противоположную сторону и зависаем расслабляясь. Тянем вредную мышцу. Старайтесь не ротировать таз. Если нет возможности выпрямить колено — путь остается согнутым.

Для атлетов — захватите стопу рукой, это добавит эффекта!
Доработайте предыдущее движение рукой.

Вот так!
Здесь надо подтягивать здоровое колено к груди (в данном случае правое).

Высший пилотаж: растягивание мышцы с элементом массажа. Используйте специальный бустер, теннисные мячики и все, что сгодится для этих целей.
Помните, что эти упражнения мы делаем 40 минут в день. Без фанатизма. Медленно, уверенно, но с результатом.
4. Внимание! Если при выполнении любого упражнения появляется ломота, боль в колене — немедленно сбавляйте обороты или прекращайте занятия!!! Колено реагировать не должно! В этом случае обращайтесь к специалисту. Так же помним общее правило — не работаем через боль!
Александр Пилюгин и картинки из интернета.
Ссылки по теме:
Синдром грушевидной мышцы.
Анатомия таза и бедра. Видеоатлас.
Источник
В этой публикации мы детально разберём анатомию, функцию, триггерные точки, и зоны отражённой боли, которые возникают в результате поражения грушевидной мышцы.
Грушевидную мышцу (musculus piriformis) называют “дважды дьяволом” из-за того, что она может являться источником проблем, связанных с ущемлением нервов и болезненных ощущений, отражённых из триггерных точек.
Грушевидная мышца: анатомия
Форма и размеры грушевидной мышцы могут отличаться у разных людей. У подавляющего большинства musculus piriformis широкая и массивная, у некоторых — тонкая и небольшая.
Грушевидная мышца одним своим концом (медиально) прикрепляется к передней поверхности крестца. Часть волокон может прикрепляться к краю седалищного отверстия у капсулы крестцово-подвздошного сустава, а часть мышечных пучков — к крестцово-остистой связке. Сверху она может переплетаться с волокнами средней и малой ягодичных мышц, а снизу — с верхней близнецовой мышцей.
Другим своим концом (латерально) грушевидная мышца прикрепляется округлым сухожилием к большому вертелу бедренной кости.
Рекомендуем к просмотру
Грушевидная мышца выходит из таза через большое седалищное отверстие.
Помимо седалищного нерва, через большое седалищное отверстие также проходят верхние ягодичные сосуды и нерв, срамные сосуды и нерв, нижний ягодичный нерв, задний кожный нерв бедра, а также нервы, направляющиеся к близнецовым, внутренней запирательной мышцам и квадратной мышце бедра.
Когда грушевидная мышца массивная и заполняет всё пространство отверстия, она может сдавливать сосуды и нервы, проходящие здесь же, что негативно сказывает на иннервации и кровоснабжении не только всей ноги, но также ягодичной области и переднего отдела промежности.
Другие короткие мышцы, вращающие бедро наружу (верхняя и нижняя близнецовые мышцы, внутренняя и наружная запирательная мышцы, а также квадратная мышца бедра) находятся ниже грушевидной мышцы и могут вносить свой дополнительный вклад в развитие синдрома грушевидной мышцы и ущемления седалищного и вышеперечисленных нервов.
Функции грушевидной мышцы
При весовой нагрузке грушевидная мышца участвует в контроле избыточной и/или быстрой ротации бедра, например, в фазе установки стопы во время ходьбы или бега, а также стабилизирует тазобедренный сустав, участвуя в удержании головки бедренной кости в вертлужной впадине.
Грушевидная мышца вместе с верхней и нижней близнецовой, наружной и внутренней запирательной, а также квадратной мышцей бедра участвует в наружном вращении бедра.
Грушевидная мышца также принимает участие в отведении бедра, когда оно согнуто в тазобедренном суставе под 90 градусов.
Агонистами грушевидной мышцы во вращении бедра наружу, т.е. её помощниками по выполнению функции, являются верхняя и нижняя близнецовые мышцы, внутренняя и наружная запирательная мышцы, квадратная мышца бедра, большая ягодичная мышца, длинная головка двуглавой мышцы бедра, портняжная мышца, задние волокна средней ягодичной и малой ягодичной, а также подвздошно-поясничная мышца.
Антагонистами грушевидной мышцы в наружной ротации бедра являются мышцы, вращающие бедро вовнутрь, а именно: полусухожильная и полуперепончатая мышцы, напрягатель широкой фасции, гребенчатая мышца, а также передние волокна средней и малой ягодичных мышц. Роль приводящих мышц в вопросе внутренней ротации бедра является противоречивой, однако ЭМГ-ислледования показали, что длинная и большая приводящие мышцы активируются во время внутреннего вращения бедра в тазобедренном суставе.
Триггерные точки грушевидной мышцы
Поражение грушевидной мышцы триггерными точками приводит к возникновению боли преимущественно в области крестцово-подвздошного сустава, ягодицы, позади тазобедренного сустава, а также в верхние две трети задней поверхности бедра.
Миофасциальный болевой синдром грушевидной мышцы, вызванный образованием в ней триггерных точек связан с компрессией седалищного и некоторых других нервов в месте их совместного выхода из полости таза через большое седалищное отверстие.
Боль при ущемлении нервов отличается от миофасциальной боли, исходящей из триггерных точек, однако крайне часто оба этих состояния возникают параллельно.
Боль при ущемлении седалищного нерва может уходить дальше, чем боль от триггерных точек и распространяться по всей поверхности бедра и голени, а также на подошву стопы.
Грушевидная мышца способна оказывать мощное воздействие, приводящее к смещению крестцово-подвздошного сустава, поэтому перед коррекцией положения этого сустава необходимо инактивировать триггерные точки в musculus pirifomis и добиться её расслабления.
Рекомендуем к просмотру
Активация триггерных точек в грушевидной мышце может возникнуть в результате любых непривычных нагрузок, например, при попытке предотвратить падение. От человека с данной проблемой можно услышать “Я поскользнулся, когда бежал вокруг стадиона, но удержался и не упал”. Отклонение в сторону при наклоне или быстрая ротация ноги могут также вызвать острую перегрузку мышцы. Длительное сидение на жёсткой поверхности, длительное вождение автомобиля или непосредственная травма при ударе по ягодичной мышце в области грушевидной мышцы также могут спровоцировать активацию триггерных точек. Длительная изнуряющая спортивная активность с активным включением musculus piriformis также может приводить к активации триггеров.
Следует отметить, что в грушевидной мышце не бывает сателлитных точек на фоне активных триггерных точек в других мышцах.
Наличие триггерных точек в грушевидной мышце чаще всего сочетается с триггерными точками в прилежащих мышцах-синергистах, перечисленных выше, а также в мышце, поднимающей задний проход и копчиковой мышце.
Синдром грушевидной мышцы и болевые ощущения
Синдром грушевидной мышцы может сопровождаться болью и парестезией, т.е. растройством чувствительности, например, ощущением жжения, ползанья мурашек, покалыванием в пояснице, паху, промежности, ягодице, тазобедренном суставе, по задней поверхности бедра, голени и стопы, а также в прямой кишке во время дефекации. Симптомы усиливаются в положении сидя, а также в результате избыточной активности. Кроме того могут возникать отёк поражённой конечности, половые расстройства, болезненность в области наружных половых органов, импотенция у мужчин.
Принято считать, что в возникновении синдрома грушевидной мышцы могут вносить вклад:
— миофасциальный боли, исходящие из триггерных точек в грушевидной мышце;
— ущемление нервов или сосудов в большом седалищном отверстии;
— смещение и нарушении функции крестцово-подвздошного сустава, когда стойкое напряжение мышцы, вызванное триггерными точками, может способствовать смещению крестцово-подвздошнго сустава, а нарушение функции сустава провоцирует длительное существование триггеров в грушевидной мышцы. В этой ситуации необходимо проводить коррекцию обоих состояний.
В положении сидя человек с синдромом грушевидной мышцы обычно ерзает и часто меняет позу. У него могут возникнуть трудности при попытке закинуть поражённую ногу на непоражённую.
В положении лёжа на спине, расслабившись, можно выявить стойкую наружную ротацию бедра поражённой ноги.
При попытке поднять выпрямленную ногу отмечается ограничение этой способности на поражённой стороне.
Синдром грушевидной мышцы и ущемление седалищного нерва
Существует 4 варианта выхода частей седалищного нерва из полости таза.
1. Наиболее распространённый путь прохождения седалищного нерва спереди от грушевидной мышцы и краем большого седалищного отверстия. Встречается в 85% случаев.
2. Малоберцовая часть седалищного нерва проходит сквозь грушевидную мышцу, а большеберцовая часть выходит спереди от мышцы. Встречается в 10% случаев.
3. Малоберцовая часть седалищного нерва делает петлю сверху и затем позади мышцы, а большеберцовая часть проходит впереди неё. Встречается в 2-3% случаев.
4. И малоберцовая, и большеберцовая часть седалищного нерва проходят через грушевидную мышцу. Встречается менее чем в 1% случаев.
Следует отметить, что наименее встречающиеся варианты расположения седалищного нерва, при которых одна или обе ветви проходят сквозь грушевидную мышцу являются более благоприятными в вопросе сдавления, чем наиболее распространённый путь, т.к. костные и связочные края большого седалищного отверстия оказывают более интенсивное механическое воздействие на нерв, чем более эластичные мышечные пучки.
Синдром грушевидной мышцы и лечебные упражнения
Существует простое упражнение, которое является и диагностическим для определения триггерных точек в грушевидной мышце и лечебным. В положении сидя возьмите массажный мяч и, закинув одну ногу на другую, подложите его под область грушевидной мышцы на стороне ноги, расположенной сверху.
Сделайте несколько движений тазом вправо-влево по линии расположения грушевидной мышцы от крестца до тазобедренного сустава. При наличии триггеров в грушевидной мышце вы почувствуете выраженную болезненность в этой области. Осуществляйте регулярную прокатку этой области на массажном мяче по всем направлениям, а затем выполните одно из доступных упражнений для ещё большего вытяжения грушевидной мышцы.
Самым простым и доступным каждому упражнением является положение лёжа на спине с перекинутой поражённой ногой, согнутой под 90 градусов в тазобедренном суставе. Поставив стопу поражённой ноги на колено выпрямленной ноги, необходимо положить противоположную руку на колено согнутой ноги и тянуть ногу вниз, углубляя положение с каждым очередным медленным выдохом.
Эта позиция помимо вытяжения грушевидной мышцы может быть использована для мобилизации крестцово-подвздошного сустава с характерным щелчком. После вытяжения мышцы необходимо выполнить несколько активных движений, включающих в работу грушевидную мышцу.
Ещё одним упражнением является положение лёжа на спине с заведённой голенью поражённой ноги на бедро здоровой.
И варианты этого же упражнения: сидя, который был продемонстрирован выше и стоя.
Также для вытяжения грушевидной мышцы могут быть использованы такие упражнения из хатха-йоги, как маричиасана
и ардха матсиендрасана, в которых вытяжение происходит на стороне согнутой ноги.
Одним из самых эффективных упражнений для вытяжения грушевидной мышцы, является агни стамбхасана — асана хатха-йоги. В ней происходит одновременное мощное двустороннее вытяжение грушевидных мышц.
Для устранения длительно существующих вредных факторов, вызывающих образования триггерных точек в грушевидной мышцы и развития синдрома грушевидной мышцы следует отнести:
— коррекцию функционального сколиоза, вызванного неравенством длины нижних конечностей или уменьшением размеров одной половины таза;
— коррекцию перегрузок, вызванных различными позами, например, во время сна на боку необходимо располагать подушку между ног, чтобы избежать длительного натяжения грушевидной мышцы;
— механические перегрузки в результате длительного сидения в кресле машины или возле рабочего стола а также избыточной спортивной активности во время занятий большим теннисом, длительным бегом, футболом, волейболом и другими.
Рекомендуем к просмотру
СПАСИБО ЗА ЛАЙК И ПОДПИСКУ! Подписывайтесь также на мой канал YouTubе!
Источник
От тяжелой работы, длительных тренировок, спортивных нагрузок, долгого сидения или травм возникает боль в седалищном нерве. Нередко причиной этому становится синдром грушевидной мышцы, которая проходит над нервом. Она сжимается, деформируется и давит на нерв. Возникает боль и дискомфорт при движении.
Что такое грушевидная мышца?
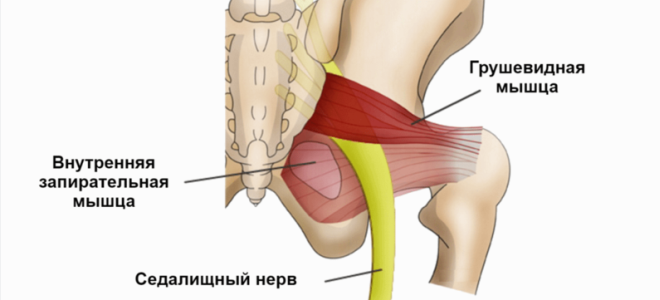
Грушевидная мышца – лат. musculus piriformis – принадлежит к внутренней группе мышц таза. По виду напоминает плоский равнобедренный треугольник. Она крепится к бедренной кости и крестцу (берет от него начало), проходит под ягодичной мышцей. Функции грушевидной мышцы невелики. Отвечая за наружную ротацию бедра и ноги, она призвана удерживать стопы и колено при ходьбе развернутыми вперед. Способна наклонять таз в свою сторону при фиксированной ноге, отводить бедро.
Что такое синдром грушевидной мышцы?
Иногда в работе мышцы возникает спазм, она укорачивается или уплотняется. Происходит защемление или сдавливание нерва в образованном мышцами канале – туннельная невропатия. Чтобы понять откуда берется синдром грушевидной мышцы, что это, нужно знать, что при напряжении, определенных действиях или заболеваниях происходит ущемление седалищного нерва. Он зажат между внутренней запирательной и грушевидной мышцей. Данный синдром, известный также как миофасциальный – самый распространенный из туннельных невропатий нижних конечностей.
Причины синдрома грушевидной мышцы
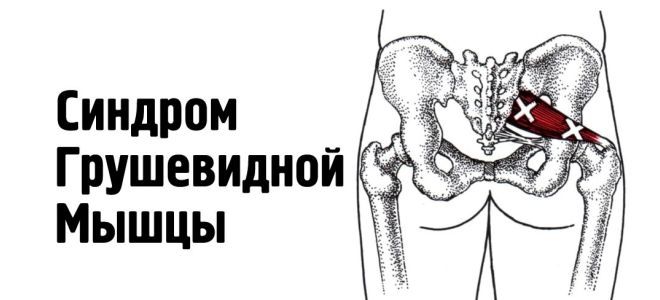
Защемление или воспаление грушевидной мышцы происходит по ряду причин и является следствием влияния различных факторов. Специалисты называют два вида провокаторов данного явления: первичные и вторичные. В первом случае на ткань мышцы оказано негативное воздействие, и связано оно может быть с:
- переохлаждением;
- травмами поясничной или ягодичной зоны;
- внутримышечной инъекцией, проведенной неправильно;
- напряжением или растяжением при резком движении и пр.
Вторичные факторы влияют на состояние мышц, но нарушения возникают в соседних тканях и органах, например, в малого таза или в соединительных структурах крестцового, подвздошного отдела. Нередко синдром – воспаление или защемление грушевидной мышцы связан с патологиями позвоночника: деструктивными изменениями, опухолями, травмами, сужением межпозвоночных отверстий и другими недугами.
Синдром грушевидной мышцы – симптомы
Пораженная грушевидная мышца напрягается, утолщается или укорачивается и ограничивает движения бедра, а наклоны вперед сопровождаются болевыми ощущениями. Они отдают в поясницу, пах, могут добраться до коленного сустава. Возникает онемение и другие неврологические признаки. При наличии подобных неприятных ощущений можно заподозрить у себя синдром грушевидной мышцы, симптомы у женщин и мужчин подразделяются на:
- Локальные – боль при ходьбе.
- Сдавливание нижней ягодичной артерии. Возникает мешающий движению спазм, кожа бледнеет.
- Поражение седалищного нерва и сжатие сосудов. Возникает тупая боль по всей ноге, и жжение. Кожный покров становится чувствительным.
Синдром грушевидной мышцы – диагностика

Патологию нелегко диагностировать, хотя она распространена, и ей подвержены люди любого возраста. Большинство больных пояснично-крестцовым радикулитом страдают от нее. Как правило, неврологам удается обнаружить синдром грушевидной мышцы, симптомы и лечение распознает и назначает терапевт или врач узкой специализации (невролог, ортопед). Для диагностирования требуется провести ряд тестов. Миофасциальный синдром грушевидной мышцы определяется такими методами, как:
- пальпация (большой бедренной кости, крестцового и подвздошного сочленения);
- наблюдение за мышцей в состоянии движения;
- простукивание молоточком по ноге и проверка реакции;
- новокаиновый укол в мышцу и последующее мануальные тесты;
- магнитно-резонансная томография;
- рентгенография поясничной области.
Синдром грушевидной мышцы – лечение
Когда диагноз подтвержден, возникает вопрос о том, как лечить синдром грушевидной мышцы. Главная рекомендация – комплексный подход к решению проблемы. Задачи врача – выявить и устранить главного провокатора недуга. Прогнозы заболевания благоприятные, если своевременно назначить правильную терапию. Вылечить состояние можно всего за несколько сеансов массажа, постизометрической релаксации (ПИР) и специальных упражнений. Как правило, врачи не назначают прием медикаментов. Но купировать болевой синдром и снять спазм можно с помощью:
- анальгетиков (Анальгин, Пенталгин, Спазмалгон);
- НПВС – таблеток и мазей (Кетанов, Кеторол, Ибупрофен);
- спазмолитиков (Но-Шпа);
- миорелаксантов (Прендерол, Баклофен).
Массаж при синдроме грушевидной мышцы
Если виновником синдрома является спазм, его необходимо остановить. Массаж грушевидной мышцы призван успокоить и расслабить пораженную зону. Манипуляции направлены на ягодично-крестцовую область. Чтобы добраться и промассировать необходимую мышцу, можно использовать теннисный мячик или специальный ролик. Необходимо сесть на него, найти болевую точку и ненадолго задержаться в таком положении.
ЛФК при синдроме грушевидной мышцы

После массажа и глубокого продавливания пораженных мышц, необходимо полученный результат закрепить, улучшить их растяжку и кровоснабжение. С этой целью успешно справляется зарядка. Укрепить мышцы помогают растяжка, беговые упражнения и гимнастика при синдроме грушевидной мышцы. В некоторых случаях домашние тренировки избавляют от недуга и полностью заменяют медикаментозную и другую терапию.
Когда диагностирован синдром грушевидной мышцы, упражнения необходимо выполнять с осторожностью, подходить к занятиям ответственно, постепенно, не допускать сильной боли во время тренировки. Виды некоторых упражнений:
- С эспандером. Здоровой ногой встать к стене (боком), эспандер прикрепить к пораженной конечности, а вторым концом – к другому неподвижному предмету. Зафиксировать его на уровне лодыжки. Ногу отвести в сторону, вернуть в исходное положение, сделать 10-15 повторов и два подхода.
- Расположившись на коврике, согнуть одну ногу, а затем медленно согнуть другую, поставив пятку к противоположному колену. Неприятные ощущения в коленном суставе необходимо избегать, двигаться медленно. Ладони поставить за спину и продвигаться ко второй ноге грудной клеткой.
- Планка боковая. В положении лежа на боку выстроить в одну линию плечи, голень и бедра. Приподнять бедра от пола, балансируя на одном локте, и постараться удержать положение 10-15 секунд. Медленно опустить бедра на пол. Повторить на другой стороне.
- Полное расслабление. Необходимо лечь на спину, конечности вытянуть вдоль туловища, следить за дыханием.
Физиотерапия при синдроме грушевидной мышцы
Некоторые физиотерапевтические процедуры помогают расслабить мышцы, снять спазм и остановить воспаление. Их успешно сочетают с приемом медикаментов и массажем. Неплохие результаты дают диадинамометрия (воздействие диадинамических токов) и магнитолазерная терапия. Чтобы устранить синдром грушевидной мышцы, лечение теплом, холодом, током и т.п. подбирает доктор. Помимо представленных практикуют такие методы, как:
- лазерная терапия;
- ультразвук;
- фонофорез;
- вакуумный массаж;
- Увч-терапия;
- парафиновые аппликации;
- амплипульс.
Какой бы способ не был выбран, важно следовать выбранному пути лечения, при необходимости дополнять его приемом лекарств. Синдром грушевидной мышцы редко требует серьезного вмешательства, лишь когда причиной его становятся травмы и опухоли. С патологией успешно борются в домашних условиях под контролем врача.
Источник
