Пемфигоид левера код мкб
Рубрика МКБ-10: L12.0
МКБ-10 / L00-L99 КЛАСС XII Болезни кожи и подкожной клетчатки / L10-L14 Буллезные нарушения / L12 Пемфигоид
Определение и общие сведения[править]
Буллезный пемфигоид
Из группы истинной пузырчатки был выделен буллезный неакантолитический дерматоз, который был назван буллезным пемфигоидом. Буллезный пемфигоид является наиболее распространенной формой аутоиммунного буллезного дерматоза.
Эпидемиология
Неакантолитическая пузырчатка (парапемфигус) с субэпидермальным расположением пузырей в подавляющем большинстве случаев развивается у лиц пожилого и преклонного возраста, что дало основание называть ее геронтологическим дерматозом. С меньшей частотой заболевание наблюдают в других возрастных группах, очень редко у детей. Расовой предрасположенности нет. Буллезный пемфигоид имеет предполагаемую распространенность 1/40 000, ежегодная заболеваемость в Европе составляет 1/150 000 случаев.
Этиология и патогенез[править]
Этиология буллезного пемфигоида остается невыясненной. В патогенезе важную роль играют аутоиммунные реакции, что позволило некоторым авторам отнести буллезный пемфигоид в группу аутоиммунных заболеваний.
Патогенез
Установлено, что IgG и C3 повреждают базальную мембрану в местах фиксации иммунных комплексов, участвующих в образовании пузырей.
У 10-20% пациентов поражаются слизистые оболочки. Покрышка пузыря в начале заболевания выполнена неизмененным эпидермисом. Дно пузыря выстилает базальная мембрана, из-за чего этот дерматоз относят в группу заболеваний с интраэпидермальным расположением пузыря. В полости пузыря обнаруживают нейтрофилы и эозинофилы.
Анализ электронограмм базальной мембраны позволил выделить четыре ее компонента: плазматическая мембрана базальных клеток с полудесмосомами; электронно-прозрачная зона (lamina lucida); электронно-плотная зона (lamina densa); суббазальная мембрана (lamina basale).
Было установлено, что отложение комплемента соответствует локализации иммуноглобулинов, фиксированных в lamina lucida, т.е. между плазматической мембраной базальных клеток и lamina densa. Три компонента базальной мембраны, прилегающие к эпидермису, имеют эктодермальное происхождение, а четвертая суббазальная мембрана — мезенхимальное.
Высказано мнение, что буллезный пемфигоид — модель развития аутоиммунной реакции, опосредованной Т-лимфоцитами, которые активируют B-лимфоциты. В сыворотке крови у 80% пациентов с активным течением процесса выявляют IgG анти-BMZ (антитела к базальной мембране). Установлено, что у 70% больных в сыворотке крови повышена концентрация IgE. Под влиянием терапии титр сывороточных IgE-антител снижается приблизительно в 10 раз. С помощью иммунологических и радиоизотопных методов исследования в сыворотке крови у 20% больных выявлено повышение активности иммунных комплексов C1qBA.
В пузырной жидкости идентифицирован специфический белок с высокой молекулярной массой (31 тыс. Да), обладающий хемотаксической активностью к нейтрофилам, эозинофилам и, возможно, играющий роль антигена. Выделенный в пузырной жидкости второй белок протеин 180 является основным аутоантигеном, который образуется вследствие дермо-эпидермальной адгезии под действием аутоантител класса IgG и выявляется в 37,1-82,8% случаев, тогда как протеин 230 обнаруживается лишь в 31,3-37,5% случаев. Высокий титр аутоантител к протеину 180 и антигену BP говорит о манифестации патологического процесса. Это происходит под влиянием ФНО-α, активирующего антигенную аутореактивность B-лимфоцитов.
Клинические проявления[править]
Для пемфигоида характерно появление уртикарно-эритематозно-буллезных элементов, локализованных на коже верхнего плечевого пояса и туловища, в зоне локтевых сгибов, вокруг пупка. В дальнейшем высыпания распространяются в паховобедренную и межъягодичную области.
Пузыри могут быть единичными или множественными с прозрачным или геморрагическим содержимым, расположены на туловище и конечностях. Эрозии, образуемые после вскрытия покрышек пузырей, не имеют тенденции к периферическому росту. Различают три варианта течения буллезного пемфигоида: локализованный, везикулезный и вегетирующий.
При локализованном буллезном пемфигоиде высыпания чаще образуются на нижних конечностях. Пузыри при везикулезном пемфигоиде более мелкие, расположены герпетиформно. При вегетирующем пемфигоиде на дне эрозивных участков в подмышечных и паховых складках появляются вегетирующие разрастания. Эрозии могут самопроизвольно эпителизироваться, но чаще процесс приобретает генерализованный характер, высыпания образуют пеструю картину: очаги ограниченной эритемы, свежие пузыри и эрозивные участки с частичной эпителизацией.
Высыпания на слизистой оболочке рта или гениталий иногда герпетиформны.
Буллезный пемфигоид: Диагностика[править]
Диагностика буллезного пемфигоида в амбулаторных условиях, как правило, затруднительна. Важный клинический симптом — возникновение, как правило, в пожилом возрасте; пузыри чаще крупные, напряженные, с плотной покрышкой; возникают на конечностях. Общее состояние средней тяжести или тяжелое за счет соматической отягощенности. Симптом Никольского отрицателен.
Акантолитические клетки отсутствуют. Субэпидермальное расположение пузырей. Дно пузыря выстилается базальной мембраной.
Буллезный пемфигоид иммунологически характеризуется наличием аутоантител, направленных против двух структурных белков, обнаруженных в гемидмосомах дермально-эпидермального перехода. Эти белки, называемые BP-антиген 1 (BPAG1 или AgBP230) и BP-антиген 2 (BPAG2, AgBP180 или коллаген XVII), имеют соответственно молекулярные массы 230 и 180 кДа.
Дифференциальный диагноз[править]
Буллезный пемфигоид дифференцируют с обыкновенной пузырчаткой, буллезной формой дерматита Дюринга, буллезной формой экссудативной многоформной эритемы, буллезным вариантом токсикодермии, буллезной формой СКВ (системная красная волчанка), линеарным IgA-дерматозом.
Буллезный пемфигоид: Лечение[править]
Основные препараты для лечения пемфигоида — преднизолон, дексаметазон, триамцинолон и дипроспан. Средняя суточная доза глюкокортикоидов составляет 40-60 мг преднизолонового эквивалента, она зависит от возраста и состояния больного. Для ускорения терапевтического эффекта добавляют цитостатические препараты (азатиоприн, циклофосфамид или метотрексат). Препараты назначают в суточной дозе 100-150 мг в пересчете на азатиоприн (50 мг 3 раза в день) в течение 10-15 сут. По достижении эффекта цитостатики отменяют, а дозу глюкокортикоидов снижают по схеме (аналогично лечению больных обыкновенной пузырчаткой). У отдельных пациентов эффективен дапсон, назначаемый в дозе 50 мг 2 раза в день. На фоне приема данного препарата титруют поддерживающую дозу гормонов. Учитывая возраст больных и соматическую отягощенность, необходимо назначать препараты, направленные на устранение выявленных отклонений. Рационально применение витаминов групп B, A и E, сосудистых и антигистаминных средств. Ослабленным больным показаны дробное переливание крови или плазмы, антибиотики широкого спектра действия. Необходимо полноценное питание, обследование у смежных специалистов, включая хирургаонколога, терапевта-кардиолога, эндокринолога и др.
Профилактика[править]
Санация очагов инфекции, поддерживающие дозы глюкокортикоидов с постепенным их снижением и отменой при наличии клинической ремиссии.
Прочее[править]
Прогноз
Благоприятный.
Источники (ссылки)[править]
Дерматовенерология [Электронный ресурс] / под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970427101.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Дапсон
Источник
Рубрика МКБ-10: L12.1
МКБ-10 / L00-L99 КЛАСС XII Болезни кожи и подкожной клетчатки / L10-L14 Буллезные нарушения / L12 Пемфигоид
Определение и общие сведения[править]
Рубцующий пемфигоид
Синонимы: мукосинехиальный пемфигоид, пемфигоид слизистых оболочек, мукозный пемфигоид
Рубцующий пемфигоид представляет собой буллезный дерматоз, который клинически характеризуется образованием пузырей слизистых оболочек с их последующим рубцеванием, а также отложениями IgG, IgA и / или C3 на базальной мембране эпидермиса.
Распространенность пемфигоида слизистых оболочек не известна.
Этиология и патогенез[править]
При рубцующем пемфигоиде происходит разрушение десмосом между эпителиальными клетками и формирование субэпителиальных везикул. Разрыв везикул приводит к разрастанию соединительной ткани и сосудов, тяжелому повреждению роговицы, фиброзу, сухости глаз и в конечном счете — к слепоте. Может развиться симблефарон — сращение глазного яблока с веком, при котором становится невозможным полное смыкание век и нарушается функция бокаловидных клеток, вырабатывающих слизь. В патогенезе играют роль аутоантитела IgG к компонентам внеклеточного матрикса. Эти антитела вызывают акантоз и образование внутриэпителиальных везикул в коже, слизистой рта и конъюнктиве.
Клинические проявления[править]
Средний возраст начала рубцующего пемфигоида составляет 60-70 лет, заболевание, по-видимому, чаще встречается у женщин, чем у мужчин. Пемфигоид слизистых оболочек — хроническое заболевание с периодами более быстрого развития патологии. Рубцующий пемфигоид проявляется буллезными поражениями, которые уступают место поверхностным эрозиям.
Основными локализациями поражений являются полость рта (80-90% случаев), конъюнктива (50-70% случаев), гортань и трахея (8-20% случаев), гениталии (15% случаев) и слизистая пищевода. Некоторые формы затрагивают слизистую оболочку только одной локализации, например, эрозивный гингивит или конъюнктиву. В некоторых случаях наблюдалась исключительно кожная локализация.
Поражение глаз начинается с гиперемии, отека конъюнктивы, болезненности и светобоязни. На конъюнктиве образуются подконъюнктивальные пузыри и эрозии. На их месте возникают сначала нежные, а затем более грубые рубцы, которые приводят к сморщиванию конъюнктивы, сращению конъюнктивального мешка (симблефарон), ограничению подвижности глазного яблока. Развивается заворот век (эктропион) с последующим трихиазом, рубцовой деформацией слезных каналов, изъязвлением роговой оболочки и формированием бельма. При распространении процесса на слизистые пищевода и органов урогенитального тракта завершается формирование стриктур, создавая угрозу тяжелых осложнений.
Обычно пузыри залегают глубоко, напряжены, покрышка плотная, при ее разрыве образуются эрозии мясо-красного цвета, не склонные к периферическому росту, покрытые плотным серовато-белым налетом. Одна из особенностей рубцующего пемфигоида — возникновение пузырей и эрозий на одних и тех же местах, что приводит к развитию рубцовых изменений, формированию спаек и стриктур на слизистой оболочке глотки, пищевода, заднего прохода и мочеиспускательного канала. У некоторых больных в дальнейшем в патологический процесс вовлекается и кожа.
Рубцующий пемфигоид: Диагностика[править]
Иммунологические исследования выявляют наличие аутоантител к нескольким антигенам, таких как PB180, альфа-субъединицы ламинина-5 и бета-субъединицы интегрина альфа-6 бета-4 комплекса. Гистологически, пузыри кожи или слизистых являются субэпителиальными, без признаков акантолиза и неотличимы от таковых при буллезном пемфигоиде. Диагноз может быть подтвержден прямым или косвенным иммунофлуоресцентным анализом.
Дифференциальный диагноз[править]
Рубцующий пемфигоид дифференцируют с обыкновенной пузырчаткой, себорейной пузырчаткой, буллезным пемфигоидом, синдромом Стивенса-Джонсона, болезнью Бехчета.
Рубцующий пемфигоид: Лечение[править]
Выбор терапевтической стратегии (противовоспалительные препараты, иммуносупрессивная терапия, внутривенные иммуноглобулины или местные методы лечения) зависит от тяжести поражения глаз.
Профилактика[править]
Прочее[править]
Прогноз
Прогноз зависит от степени тяжести осложнений со стороны органа зрения, которые могут приводить к слепоте из-за рубцевания конъюнктивы и метаплазии роговицы.
Источники (ссылки)[править]
Дерматовенерология [Электронный ресурс] / под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970427101.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Буллёзный пемфигоид (пузырчатка неакантолитическая, буллёзный пемфигоид Левера) — хроническое воспалительное аутоиммунное заболевание кожи, характеризующееся появлением субэпидермальных пузырей в результате выработки IgG-аутоантител к компонентам полудесмосом[3]. Заболевание впервые было описано в 1953 г. Левером.
Эпидемиология[править | править код]
В Российской Федерации, по данным на 2014 год, заболеваемость составила 1,1 случая на 100 тыс. взрослого населения, а распространенность — 2,6 на 100 тыс. взрослого населения. В Европе буллёзный пемфигоид встречается в 6,6-7 случаях на 1 млн жителей. Заболевание встречается чаще, чем истинная акантолитическая пузырчатка. Мужчины и женщины болеют одинаково часто, обычно после 60 лет, но могут заболеть и дети. Среди людей в возрасте старше 80 лет заболеваемость БП достигает 15-33 случаев на 100 тыс. соответствующего населения в год[4].
Этиология и патогенез[править | править код]
Точной теории возникновения данного заболевания нет. В настоящее время склоняются к вирусной теории возникновения буллезного пемфигоида. Буллёзный пемфигоид как паранеопластический процесс — явление нередкое, но наблюдается не у всех пациентов.
Основным триггерным механизмом для возникновении буллезного пемфигоида являются лекарственные препараты: производные пенициллина, ибупрофена, эналаприла, фуросемида, нейролептиков, пеницилламина. Однако, стоит отметить, что установить связь между буллезным пемфигоидом и их приемом удается не всегда.
Сегодня ведущей патогенетической теорией буллезного пемфигоида признана аутоиммунная. Она основывается на выработке антител класса IgG к трансмембранному антигену, ассоциированному с lamina lucida и гемидесмосомами базальных кератиноцитов (буллёзный пемфигоидный антиген). В связи с таким расположением иммуноглобулина пузырь локализуется субэпидермально[5].
Клиническая картина[править | править код]
Для клинической картины буллёзного пемфигоида характерно генерализованность, однако, бывают случаи, когда процесс остается локализованным. В 10-25 % случаях возможно поражение слизистых оболочек полости рта, другие слизистые оболочки вовлекаются очень редко. Первичным элементом при буллезном пемфигоиде является крупный пузырь полусферической формы, с плотной, гладкой, напряженной покрышкой, серозным или серозно-геморрагическим содержимым. Пузыри возникают на фоне эритемы. Пузырные высыпания появляются на любом участке кожного покрова, но преимущественно на сгибательных поверхностях. При вскрытии пузырей образуются обширные болезненные эрозивные поверхности[5].
Диагностика[править | править код]
Гистологически буллёзный пемфигоид характеризуется субэпидермальными пузырями и воспалительным инфильтратом, состоящим преимущественно из эозинофилов, но может содержать также лимфоциты, гистиоциты и нейтрофилы[5].
Диагноз буллезного пемфигоида ставится на основании следующих клинических проявлений и результатов лабораторных исследований:
- пузырей и эрозий на эритематозном фоне;
- обнаружении субэпидермального пузыря при гистологическом исследовании;
- линейной фиксации IgG и C3 на базальной мембране при прямой РИФ;
- выявлении IgG в сыворотке крови при непрямой РИФ;
- отрицательном феномене Никольского.
Дифференциальный диагноз[править | править код]
Дифференциальный диагноз рекомендуется проводить со следующими заболеваниями:
- пузырчаткой;
- герпетиформным дерматитом Дюринга;
- буллезной формой токсидермии.
Лечение[править | править код]
Для лечения буллёзного пемфигоида наиболее эффективно применение системных ГКС в средних дозах — 40-80 мг/сут в преднизолоновом эквиваленте.
Наряду с системными ГКС применяются цитостатические препараты, в частности азатиоприн, циклофосфамид, метотрексат, хлорамбуцил. Монотерапия цитостатическими средствами неэффективна, поэтому их рекомендуется принимать в сочетании с системными ГКС при стероидной резистентности, а также для ускорения снижения суточной дозы системных ГКС.
В сочетании с системными ГКС применяют иммунодепрессанты (циклоспорин А, мофетил микофенолат), внутривенно — γ-глобулин, иммуноглобулин, плазмаферез.
При локализованных процессах применяют наружные ГКС[5].
Прогноз[править | править код]
Прогноз при буллёзном пемфигоиде благоприятный. После начала курса системных ГКС у 75 % пациентов отмечается ремиссия длительностью от 2,5 до 6 лет. Сам процесс может сохранятся в течение 10 лет.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Дрождина М. Б., Кошкин С. В. Буллезный пемфигоид. Клиника, диагностика
и лечение // Вестник дерматологии и венерологии. 2017;(6):47–52. DOI: 10.25208/0042-4609-2017-93-6-47-52. — 2017. - ↑ Буллезный пемфигоид — Дерматологическая патология. Справочник MSD Профессиональная версия. Дата обращения 21 октября 2019.
- ↑ 1 2 3 4 Под редакцией О.Ю. Олисовой. КОЖНЫЕ
И ВЕНЕРИЧЕСКИЕ
БОЛЕЗНИ. — 1. — Практическая медицина, 2015. — С. 208—210. — 288 с. — ISBN 978-5-98811-337-9.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Рубцующий пемфигоид конъюнктивы.

Рубцующий пемфигоид конъюнктивы
Описание
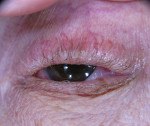
Рубцующий пемфигоид конъюнктивы. Хроническое заболевание глаз аутоиммунного генеза, характеризующееся длительно протекающими воспалительными процессами с последующим склерозированием. Симптомами являются покраснение и отек слизистой оболочки глаз, появление пузырьков и эрозий на поверхности роговицы и склеры, ограничение подвижности глазных яблок, в тяжелых случаях – слепота и симблефарон. Диагностика основывается на результатах офтальмологического осмотра, биомикроскопии конъюнктивы и гистологического изучения тканей слизистой. Лечение многокомпонентное, включающее местное и системное применение кортикостероидов, противовоспалительных и рассасывающих средств.
Дополнительные факты
Рубцующий пемфигоид конъюнктивы является изолированной формой хронического аутоиммунного заболевания, поражающего преимущественно кожные покровы и слизистые оболочки. Доказательством этого служит частое выявление отдельных поражений слизистых ротовой полости, носовых ходов, кожи наряду с глазными проявлениями. Частота встречаемости колеблется в пределах 1:11 000-1:60 000 населения Земли, женщины страдают от данного заболевания в среднем в два раза чаще мужчин. Рубцующийся пемфигоид считается патологией старшего возраста – почти 85% больных старше 55 лет. В некоторых регионах он является одной из основных причин приобретенной слепоты.
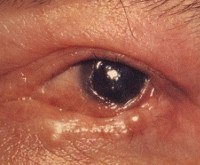
Рубцующий пемфигоид конъюнктивы
Причины
Как и в случае других форм рубцующего пемфигоида, этиология этого состояния изучена недостаточно, причины, по которым возникает заболевание, неизвестны. Существуют гипотезы о влиянии ряда эндо- и экзогенных факторов на развитие патологии, однако ни одна из них не является общепринятой. В настоящее время известны лишь предрасполагающие состояния и факторы риска, при наличии которых вероятность поражения глаз увеличивается. Их список постоянно пополняется, производится дальнейшее изучение болезни. Конъюнктивальная форма пемфигоида возникает при наличии следующих обстоятельств:
• Генетические факторы. У значительного процента больных обнаруживается особая разновидность гена главного комплекса гистосовместимости (ГКГС или HLA) — DQB1*0301. Поскольку этот белковый антиген участвует в распознавании «своих» клеток и препятствует развитию аутоиммунных реакций, предполагается, что данный тип гена повышает риск развития заболевания.
• Возрастные факторы. Подавляющее большинство больных с рубцующимся поражением конъюнктивы – пожилые лица в возрасте от 55 до 90 лет. Причина в том, что с возрастом увеличивается риск иммунологических нарушений, проявлением которых выступает данное состояние.
• Внешние факторы. Замечена взаимосвязь между развитием пемфигоида конъюнктивы и некоторыми профессиональными патологиями, связанными с воздействием органической пыли или солнечного излучения на глаза. Предполагается, что хроническое раздражение слизистых оболочек глаз повышает вероятность возникновения болезни.
• Сопутствующие заболевания. В анамнезе многих больных определяются частые поллинозы, конъюнктивиты, иридоциклиты, другие аллергические и офтальмологические заболевания. Они способствуют раздражению тканей глаз, облегчая развитие пемфигоида.
Патогенез
Достоверно доказано, что основную роль в развитии пемфигоида конъюнктивы играют аутоиммунные патологические процессы. Определенное влияние может оказывать попадание на слизистые экзогенных антигенов, способных селективно прикрепляться к элементам прозрачной зоны – одного из слоев конъюнктивальной оболочки. При их достаточном накоплении возникает иммунологическая реакция, характеризующаяся повреждением межклеточных элементов. В более распространенном варианте объектом атаки иммунной системы становятся собственные антигены организма (аутоантигены) – белковые комплексы в составе десмосом (структур, обеспечивающих соединение клеток между собой).
Сенсибилизация организма в случае рубцующего пемфигоида ведет к образованию ряда антител классов G и M, которые проникают в межклеточное пространство конъюнктивы, связывают белки десмосом и межклеточного матрикса. Иммунные комплексы способны активировать систему комплемента и Т-лимфоциты, из-за чего возникает ряд цитотоксических реакций, разрушающих межклеточное соединение с образованием сначала микроскопических, а затем и заметных пузырьков. Продолжительное воспаление провоцирует фибробласты – клетки-предшественники соединительной рубцовой ткани. На месте иммунологической реакции возникают участки склероза, которые клинически определяются как рубцы, снижающие прозрачность конъюнктивальной оболочки и приводящие к ее деформации.
Симптомы
Заболевание практически всегда имеет двухсторонний характер, но поражение глаз возникает не одновременно – срок между появлением признаков патологии на одном, а потом на другом органе зрения может составлять месяцы и даже годы. Примерно у трети больных за несколько месяцев до развития глазных нарушений отмечаются эрозивные поражения губ, слизистой полости рта, часто ошибочно определяемые как герпетические высыпания или стоматит. Первоначальные проявления пемфигоида конъюнктивы сходны с обычным конъюнктивитом – наблюдается покраснение, наличие слизистого, а в последующем слизисто-гнойного отделяемого, зуд и жжение. Течение заболевания принимает хронический характер, лечение традиционными противовоспалительными препаратами не оказывает клинически значимого эффекта.
Неспецифические воспалительные проявления сменяются появлением буллезных и эрозивных образований, которые достаточно быстро исчезают и поэтому не всегда регистрируются врачом-офтальмологом. Возникают разрастания соединительной ткани, вызывающей склерозирование конъюнктивы, образование спаек между веками и глазным яблоком. Подвижность глаз ограничивается, движения становятся болезненными, при одностороннем поражении это может провоцировать косоглазие. Прогрессирование пемфигоида приводит к полному сращиванию конъюнктивального мешка (симблефарон), резкому сужению глазной щели и практически полной неподвижности глаз. Деформация краев век становится причиной трихиазиса – неправильного направления роста ресниц, которые, разрастаясь в сторону глазного яблока, дополнительно раздражают его оболочки.
Возможные осложнения
Наиболее серьезным осложнением пемфигоида конъюнктивы является слепота, возникающая из-за дистрофических процессов в роговице, сращения глазного яблока с веками и общих трофических нарушений органов зрения. Некоторые исследователи рассматривают симблефарон, заворот век и ксерофтальмию как осложнения данного состояния, однако, по мнению большинства специалистов, развитие аутоиммунного процесса всегда ведет к таким последствиям при отсутствии лечения. Другим осложнением могут выступать вторичные инфекции глаз, занесенные при расчесывании. Как отделенное последствие поражения конъюнктивы иногда рассматривают развитие пемфигоида на коже, слизистых оболочках рта, носа, половых органов.
Диагностика
Определение заболевания при качественной диагностике не составляет труда из-за специфичности проявлений. Обычно применяют общий и офтальмологический осмотр, биомикроскопию конъюнктивы, взятие мазка-отпечатка для последующего гистологического и гистохимического изучения. В ряде случаев сбор анамнеза позволяет уточнить диагноз посредством выявления предвестников рубцующего пемфигоида или особенностей течения поражения глаз. Диагностический алгоритм включает следующие компоненты:
• Осмотр и сбор анамнеза. Общий осмотр обычно без особенностей, лишь у 30% больных определяются язвенно-эрозивные поражения полости рта, слизистых оболочек половых органов, кожи. У некоторых пациентов такие состояния, уже исчезнувшие на момент осмотра, могут быть выявлены в ходе составления анамнеза. Специалист уточняет длительность воспалительного поражения глаз, сопоставляет ее с имеющейся клинической картиной.
• Офтальмологический осмотр. Врач-офтальмолог выявляет одно- или двустороннее поражение (зависит от длительности течения патологии) глаз в виде воспаленной конъюнктивы с серозно-гнойным отделяемым. В запущенных случаях обнаруживаются признаки рубцевания, наличие спаек между глазным яблоком и слизистой век. При тяжелом течении выявляется ксерофтальмия, помутнение роговицы, симблефарон и снижение остроты зрения вплоть до слепоты.
• Биомикроскопия конъюнктивы. При внимательном изучении слизистой глаз обнаруживают ее раздражение, наличие в конъюнктивальной полости слизистого секрета, иногда – сращения. В роговице в зависимости от стадии процесса патологические изменения отсутствуют либо выявляются признаки дистрофии – наличие помутнений, неоваскуляризации и других нарушений.
• Гистологическое исследование. Изучение мазка-отпечатка с пораженного глаза указывает на наличие пузырей под эпителиальным покровом, в их полости находится жидкость с примесью эозинофилов, акантолиз отсутствует. В подслизистом слое развивается лимфоцитарная инфильтрация различной степени выраженности. При гистохимическом исследовании в биоптате определяются иммунные комплексы на основе IgG и IgM.
Дифференциальная диагностика
Дифференциальную диагностику пемфигоида конъюнктивы проводят с традиционным конъюнктивитом, глазными проявлениями буллезного пемфигоида, пузырчатки, синдрома Стивенса-Джонсона. Для этого используют данные анамнеза (обычный конъюнктивит длится не более нескольких недель) и общего осмотра – наличия или отсутствия кожных проявлений, по характеристикам которых определяют основное заболевание.
Лечение
Специфическая терапия пемфигоида и, в частности, его глазных проявлений, пока не разработана, поэтому лечение направлено на уменьшение симптомов и предотвращение тяжелых осложнений. Его принципами является снижение активности воспалительных процессов в конъюнктиве, уменьшение выраженности рубцевания и склерозирующих явлений, устранение уже имеющихся нарушений. С этой целью используют несколько групп препаратов, которые могут назначаться как местно, так системно. Лечение сначала производится в условиях стационара. После стабилизации состояния и уменьшения выраженности симптомов переходят на амбулаторную терапию. В ходе лечебных мероприятий используют следующие группы препаратов:
• Противовоспалительные средства. Глюкокортикостероиды (преднизолон) обладают выраженным противовоспалительным действием, их назначают местно (в виде капель, мазей), в случаях тяжелого течения – системно. Отличительной особенностью применения кортикостероидов при пемфигоиде являются повышенные дозы и длительные курсы лечения. Вспомогательную роль могут играть нестероидные противовоспалительные средства.
• Цитостатические препараты. Цитостатики используют в сложных случаях для быстрого и надежного уменьшения иммунных реакций и процессов склерозирования. Во многих случаях только их назначение позволяет избежать таких тяжелых осложнений, как симблефарон или слепота.
• Рассасывающие средства. При наличии имеющихся спаек возможно их устранение с использованием рассасывающих препаратов на основе некоторых ферментов (например, гиалуронидазы). Медикаменты расщепляют макромолекулы, входящие в состав рубцовой ткани, облегчая ее разрушение.
Терапия рубцующего пемфигоида обязательно должна быть комплексной, помимо вышеперечисленных средств она может включать в себя слезозамещающие растворы (для профилактики и лечения ксерофтальмии), противогрибковые и антибактериальные препараты (против вторичной инфекции). Внутрь показано употребление витаминов А, Е, группы В, возможно использование биогенных стимуляторов (сок алое по Филатову). Иногда для устранения спаек, коррекции зрения и век требуется хирургическое вмешательство.
Прогноз
Прогноз рубцующего пемфигоида конъюнктивы всегда серьезный, поскольку при неправильном подходе к лечению или его отсутствии возможно развитие тяжелых осложнений – например, слепоты. Комплексная терапия, включающая противовоспалительные средства, цитостатики и вспомогательные препараты, позволяет значительно ослабить симптомы заболевания и практически полностью остановить его прогрессирование. Немаловажное влияние на прогноз оказывает срок обращения больного к специалисту – ранняя диагностика дает возможность начать лечение до развития рубцовых изменений, которые влекут за собой ухудшение зрения.
Профилактика
Методов эффективной профилактики глазных форм пемфигоида на сегодняшний день не существует.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
