Синдром раздраженного кишечника после лучевой терапии
Лучевой проктит после лучевой терапии представляет собой воспаление слизистых оболочек прямой кишки, развивающееся под воздействием ионизирующего излучения. Основными его признаками являются болевые ощущения внизу живота, выделения из заднего прохода с кровью или слизью.
Помимо местных проявлений, могут возникать и симптомы интоксикации организма: общая слабость, повышенная температура тела, головные боли. Для выявления заболевания используют ректороманоскопию, анализ мазков и общий анализ крови.
При лечении первоначальной считается противовоспалительная терапия, затем назначаются антибактериальные и антигистаминные препараты.

Постлучевой проктит является воспалительным процессом в кишечнике. Основной причиной его возникновения считается негативное влияние радиации на клетки. Проктит считается наиболее частым осложнением лечения злокачественных новообразований органов малого таза.
Около 60% пациентов, имеющих подобные заболевания, получают высокие дозы облучения, что способствует возникновению стриктур (сужений и непроходимости) прямой кишки, требующих хирургического лечения.
Причины возникновения заболевания
Лучевой проктит в большинстве случаев становится осложнением лечения злокачественных опухолей. Чаще всего он возникает при выполнении контактной радиотерапии раковых опухолей матки с использованием тория (Th) или радия (Ra).
Лучевой проктит может развиться и при дистанционных методах лечения. Воспалительный процесс в тканях прямой кишки развивается тогда, когда общая доза облучения превышает 65 гр. Вероятность развития осложнений полностью зависит от мощности излучения.
Радиация губительно действует на здоровые клетки, нарушая процессы созревания и деления элементов эпителиальной выстилки. В последующем воспалительный процесс способен затрагивать более глубокие слои — подслизистый и мышечный.
Через несколько недель после завершения терапии появляются патологические изменения в мелких сосудах прямой кишки, что способствует нарушению кровообращения. Именно это становится основной причиной формирования язв и стриктур, развития кишечных кровотечений и перитонита.
В зависимости от времени возникновения, заболевание подразделяют на раннее и позднее. В первом случае признаки проктита появляются в первые месяцы после завершения лечения, во втором — позднее.
По характеру патологических изменений, появляющихся в тканях прямой кишки, выделяют формы заболевания:
- катаральную;
- некротическую;
- инфильтративную;
- язвенную.
В отдельную категорию входят последствия проктита — сужение прямой кишки, свищи и рубцевание тканей.
Клиническая картина заболевания
Основными симптомами ранней стадии лучевого проктита можно назвать ложные позывы и боли во время дефекации.
Они имеют приступообразный характер и становятся более интенсивными после выведения каловых масс. Также может появляться зуд и жжение в области анального отверстия, что связано с постоянным выделением слизи.
В тяжелых случаях выделения приобретают кровянистый характер. Помимо локальных проявлений, наблюдаются и общие: слабость, высокая температура,
потеря аппетита.
Все признаки раннего проктита исчезают через некоторое время после завершения радиотерапии. Однако в дальнейшем заболевание может возникнуть повторно, все признаки проявляются в том же объеме
Поздние формы заболевания развиваются у 10% пациентов. Скрытый период длится от нескольких дней до 3-5 лет. Боли в анальной области приобретают постоянный характер, в дальнейшем появляются рубцы и стриктуры.
Возможно бессимптомное течение проктита на поздней его стадии. Наличие заболевания можно заподозрить при появлении примесей слизи в каловых массах, а также тупых болей в кишечнике.
На фоне длительного течения заболевания могут возникать следующие осложнения:
- кишечные кровотечения;
- изъязвление слизистых оболочек;
- сужение органа и его непроходимость (стриктуры).
Именно стриктуры являются наиболее опасным последствием радиотерапии. Если на фоне облучения наблюдаются кровянистые выделения и боли во время дефекации, можно заподозрить наличие данного заболевания.
При появлении симптомов проктита во время лечения рака пациент должен незамедлительно обратиться к проктологу.
Методы исследования
Для выявления заболевания применяются как лабораторные, так и аппаратные методы исследования. Начинают диагностику с осмотра заболевшего и анализа имеющихся у него симптомов. Всегда обнаруживается связь проктита с облучением.
Общий анализ крови отражает признаки наличия воспалительного процесса — лейкоцитоз, увеличение СОЭ, сдвиг формулы влево. Этот способ помогает оценить степень тяжести заболевания, однако для постановки окончательного диагноза его использовать нельзя.
Наиболее информативным способом исследования считается ректороманоскопия.
При осмотре стенок прямой кишки обнаруживается:
- гиперемия;
- отечность слизистых оболочек;
- наличие в просвете крови и слизи.
Кроме того, этот способ позволяет определить наличие таких осложнений, как стриктуры, язвы, абсцесс и прободение стенки органа. Эрозии чаще всего обнаруживаются на передней части кишки, в некоторых случаях они приводят к образованию свищей. Осмотр должен сочетаться с выполнением биопсии слизистых.
Гистологическое исследование помогает оценить степень тяжести патологических изменений в тканях. Для выявления возбудителя инфекции выполняется бактериологический анализ мазка из анального отверстия.
Так как заболевание определяется по тем же симптомам, что и язвенный колит, необходимо уметь различать эти патологии. В пользу первого свидетельствует перенесенная ранее лучевая терапия и наличие язвенных дефектов в передней части прямой кишки. При колите патологические изменения имеют распространенный характер, они поражают все слизистые оболочки органа.
Способы лечения заболевания
 Терапевтические мероприятия необходимо начинать со снижения отрицательного воздействия ионизирующих лучей на здоровые ткани.
Терапевтические мероприятия необходимо начинать со снижения отрицательного воздействия ионизирующих лучей на здоровые ткани.
Лечение лучевого проктита включает прием:
- витаминов;
- антигистаминных препаратов;
- противовоспалительных средств;
- антибактериальная терапия (при обнаружении возбудителя инфекции).
Средства местного действия являются неотъемлемой частью курса лечения проктита. Они очищают прямую кишку и устраняют признаки воспаления.
Основные препараты
- Для периода обострения подойдут клизмы с Колларголом или настоями лекарственных растений.
- От болевых ощущений избавляют суппозитории на основе мази винилина, а также акульего жира. Их вводят после очищения кишечника с помощью клизмы или слабительных препаратов.
- Не менее действенными для избавления от болезни считаются теплые ванны с раствором марганцовки.
- В тяжелых случаях применяются препараты местного действия на основе глюкокортикостероидов и анестетиков.
Быстрому выздоровлению способствует специальная диета. Из рациона необходимо исключить острую и жирную пищу, алкоголь. Ограничить необходимо количество растительных продуктов, кондитерских изделий, соли.
В рацион должно входить постное мясо, супы, каши и кисломолочные продукты. Если при длительном лечении симптомы проктита не исчезают, врач может посоветовать соблюдение строгой диеты.
При наличии свищей, стриктур и стеноза кишечника проводятся восстановительные хирургические вмешательства.
Прогноз в большинстве случаев оказывается благоприятным. Тяжелую форму заболевание принимает при поражении сразу нескольких отделов кишечника, возникновении кровотечений и язв.
Своевременно начатое лечение способствует снижению числа обострений. Профилактика заключается в применении безопасных методов и протоколов лучевой терапии, которые оказывают щадящее воздействие на здоровые ткани при онкологии органов малого таза.
Загрузка…
Источник
Кишечная непроходимость у женщины после лучевой терапииПрактически у всех больных, подвергающихся внешнему облучению органов таза, развивается в будущем лучевой проктит или энтерит и связанная с ними диарея. Эти осложнения обычно возникают после 2 нед. применения ЛТ и, как правило, успешно лечатся изменением режима питания и препаратами против диареи (дифеноксилат [Ломотил]). Диарея обычно исчезает через 7—10 дней после завершения лучевой терапии (ЛТ). Преходящими бывают такие симптомами, как тенезмы, выделение слизи и даже крови из прямой кишки. При облучении тонкой кишки характерны диарея и абдоминальные спазмы. Эта проблема часто встречается и проявляется в более тяжелой форме при фиксации участка тонкой кишки в полости таза вследствие спаечного процесса или других патологических состояний. Во время лучевой терапии (ЛТ) может также развиваться анорексия. Если появляется тошнота и рвота, следует оценить степень обезвоживания. Наиболее часто такое состояние развивается при одновременном проведении ЛТ и XT. Иногда требуется в/в гидратация и коррекция баланса электролитов. Если состояние тяжелое, рекомендуется прервать ЛТ до тех пор, пока острые побочные эффекты не будут устранены. Во время ЛТ следует еженедельно выполнять клинический анализ крови. Если гемоглобин снижается до менее 100 г/л, показано переливание эритроцитной массы, чтобы добиться более эффективного разрушения опухоли. Редко облучение костного мозга таза приводит к нейтропении или тромбоцитопении. В тяжелых случаях ЛТ следует временно прервать. Практически всегда острые побочные эффекты ЛТ устраняются после завершения курса лечения.
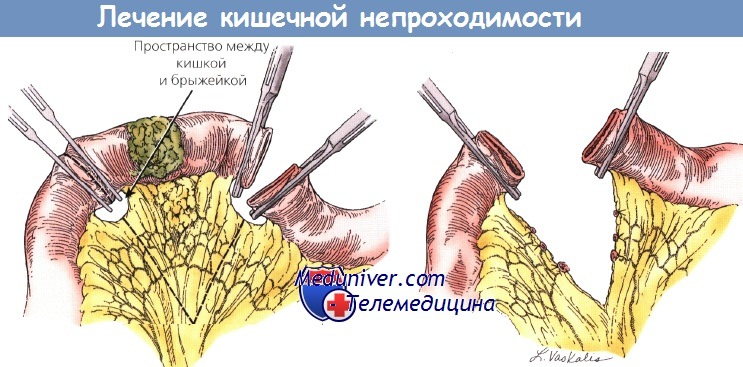
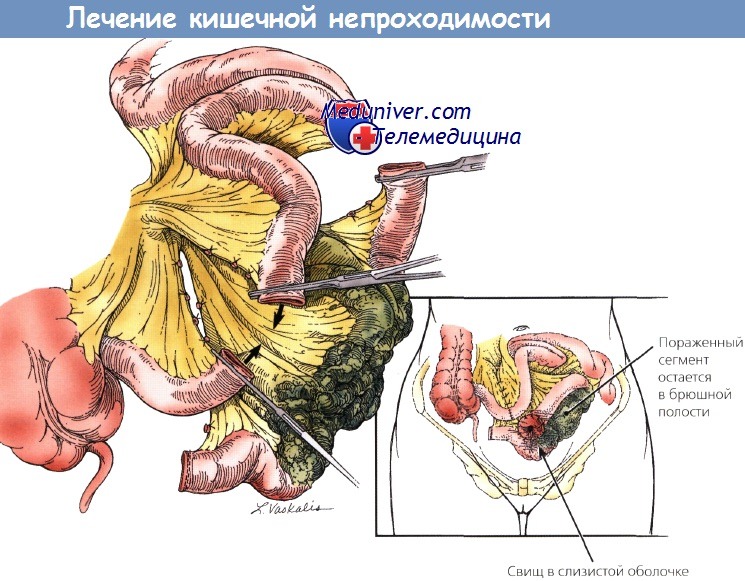
Повреждения, вызванные облучением тонкой кишки, по истечении времени после терапии проявляются диареей или потерей массы тела, вплоть до тонкокишечной непроходимости или образования свища. Вначале у больной возникают абдоминальные спазмы и боль после приема пищи, анорексия и диарея. Примерно половина повреждений тонкой кишки выявляется в течение 1-го года после облучения, 3/4 случаев — в течение 2 лет. Эти симптомы наиболее часто встречаются у больных, которым ранее проводили лапаротомию. При первичном консервативном лечении рекомендуют изменить характер питания (избегать растительной пищи, богатой клетчаткой, молочных продуктов и жареной пищи). При лечении часто используют препараты против диареи и пероральные холестирамины (которые связывают желчные кислоты). Поскольку повреждение тонкой кишки прогрессирует, развивается фиброз ее стенки, что приводит к сужению просвета кишки и к частичной или полной непроходимости. У больных, как правило, усиливаются абдоминальные боль и спазмы, диарея и рвота. Иногда невозможно распознать интермиттирующую кишечную непроходимость, пока не будет регистрироваться значительная потеря массы тела. Трудно принять решение о хирургическом вмешательстве при интермиттирующей непроходимости. До операции необходимо провести подготовку, корректировать состояние пациентки с помощью ППП.
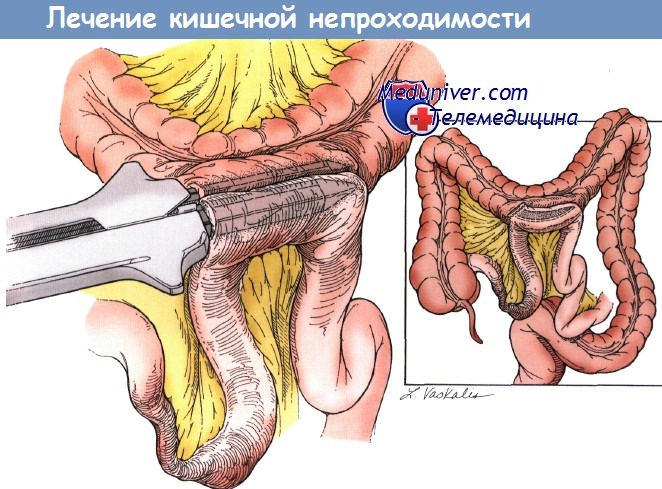
Механическая подготовка кишечника обязательна, хотя иногда должна ограничиваться только очистительной клизмой, т. к. больным с тонкокишечной непроходимостью нельзя принимать пероральные слабительные. Необходимо выполнить декомпрессию расширенных петель кишечника до операции с помощью назогастральной аспирации. Хирургическая коррекция проводится в зависимости от ситуации, которая возникает во время диагностической операции. Участок непроходимости, как правило, находится в припаянной кишке в полости таза, подвергнутой облучению. Кишка обычно утолщается, воспаляется и образуется фиброз. Первичные хирургические методы лечения — резекция петель кишки с образованием реанастомоза или обходного анастомоза. В обоих случаях предпочтительно выполнять анастомозы в кишечных сегментах, которые не были облучены, для того чтобы иметь максимальный шанс на полное излечение. Необходимо следить за тем, чтобы было адекватное кровоснабжение и не было никакого давления на анастомоз.
— Также рекомендуем «Свищи после лучевой терапии — причины, лечение» Оглавление темы «Осложнения в онкогинекологии»:
|
Источник