Отличие феномена впв от синдрома впв

Синдром WPW — что это?
Синдром Вольфа-Паркинсона-Вайта (он же синдром WPW) — это врожденная аномалия строения сердца, характеризующаяся наличием дополнительного проводящего пути (пучка Кента), который нарушает сердечный ритм. При данном заболевании сердечные импульсы проводятся по пучку Кента, соединяющему желудочки и предсердия. В результате происходит предвозбуждение желудочков.
Согласно статистическим данным, нарушение ритма сердца из-за синдрома WPW выявляется только в 0,15–2 % случаев. Чаще болезнь встречается среди мужчин, обычно проявляется в 10–20 лет. Она приводит к тяжелым нарушениям сердечного ритма, требует особого подхода к диагностике и лечению, может представлять угрозу для жизни больного.
Классификация синдрома WPW
В кардиологии различают феномен ВПВ и синдром ВПВ. Для первого характерны электрокардиографические признаки проведения сердечного импульса по дополнительным соединениям и перевозбуждения желудочков. При этом клинические проявления АВ реципрокной тахикардии отсутствуют. Синдром сердца WPW — это сочетание перевозбуждения желудочков с симптомами тахикардии.
С учетом морфологического субстрата ученые выделяют следующие анатомические виды синдрома ВПВ:
1. С добавочными мышечными АВ-волокнами. Мышечные волокна могут:
- проходить через добавочное правое/левое париетальное АВ-соединение;
- идти от ушка правого/левого предсердия;
- быть связанными ваневризмой синуса Вальсальвы/средней вены сердца;
- идти через фиброзное аортально-митральное соединение;
- быть парасептальными, септальными верхними/нижними.
2. С пучками Кента (мышечные АВ-волокна), происходящими из рудиментарной ткани:
- и входящими в миокард правого желудочка;
- и входящими в правую ножку пучка Гиса (атрио-фасцикулярные).
По характеру проявления классифицируют:
- Манифестирующий синдром WPW. Характеризуется постоянным наличием дельта-волны, эпизодами атриовентрикулярной реципрокной тахикардии и синусовым ритмом;
- Преходящий синдром WPW (он же интермиттирующий синдромWPW). На ЭКГ диагностируется синусовый ритм, преходящеепредвозбуждение желудочков, верифицированная атриовентрикулярная реципрокная тахикардия;
- Скрытый синдром WPW. Описывается ретроградным проведением по пучку Кента. На ЭКГ выявляются эпизоды атриовентрикулярной реципрокной тахикардии (в состоянии покоя аномалия с помощью ЭКГ не диагностируется). Проявляется приступами тахикардии.
По расположению пучки Кета могут быть:
- левосторонними (идут от левого предсердия к левому желудочку);
- правосторонними (идут от правого предсердия к правому желудочку);
- парасептальными (идут около сердечной перегородки).
Расположение дополнительного проводящего пути учитывается кардиологами-аритмологами при выборе наиболее эффективной техники операционного доступа (через вену либо через бедренную артерию).
Синдром ВПВ и беременность
Синдром ВПВ, клинически себя никак не проявляющий, не требует дополнительного лечения. Но во время беременности заболевание может заявить о себе пароксизмальными нарушениями сердечного ритма. Тогда необходима консультация кардиолога и подбор эффективного лечения.
При очень частых приступах тахикардии на фоне синдрома WPW беременность противопоказана. Это объясняет тем, что болезнь в любой период может перейти в опасное для жизни нарушение ритма. К тому же тахикардия часто провоцирует недостаточное кровообращение в органах и тканях, что негативно отражается не только на состоянии матери, но и на развитии плода.
Причины синдрома WPW
Синдром ВПВ — это врожденное заболевание. Причина его возникновения состоит в мутации генов, из-за чего при закладке и формировании сердца во внутриутробном периоде образуются мостики между желудочком и предсердием. Вырастает пучок Кента.
У больных синдромом WPW распространение возбуждения от предсердий к желудочкам идет по аномальным путям проведения. Как результат, миокард желудочков возбуждается раньше, чем если бы импульс распространялся обычным путем (АВ-узел, пучок и ветви Гиса). На ЭКГ перевозбуждение желудочков отражается в виде дельта-волны (дополнительная волна деполяризации). При этом длительность QRS увеличивается, а интервал P-Q(R), напротив, укорачивается.
В момент поступления в желудочки основной волны деполяризации их столкновение в сердечной мышце фиксируется в виде немного уширенного и деформированного сливного комплекса QRS.
Аномальное возбуждение желудочков провоцирует нарушение последовательности реполяризационных процессов. На ЭКГ это выглядит как дискордантный комплекс QRS, смещение RS-T сегмента и изменение полярности зубца T.
Развитие мерцания и трепетания предсердий, суправентрикулярной тахикардии при синдроме WPW объясняется формированием круговой волны возбуждения. Импульс движется по узлу АВ в направлении от предсердий к желудочкам, а по дополнительным путям — от желудочков к предсердиям.
Симптомы синдрома WPW
Симптомы синдрома ВПВ обычно слабо выраженные. К ним относятся нарушения сердечного ритма:
- трепетание предсердий;
- фибрилляция предсердий;
- реципрокная наджелудочковая тахикардия;
- желудочковая тахикардия;
- желудочковая/предсердная экстрасистолия.
В свою очередь приступы учащенного ритмичного/неритмичного сердцебиения сопровождаются:
- «трепыханием»/замиранием сердца;
- приступами удушья (чувство нехватки воздуха);
- головокружениями;
- учащением пульса;
- артериальной гипотензией;
- слабостью, потерей сознания.
Ухудшение состояния больного может возникать после употребления спиртного, эмоционального либо физического перенапряжения.
В большинстве случаев пароксизм аритмии при синдроме ВПВ можно прекратить, глубоко вдохнув и задержав воздух. Затяжные приступы требуют экстренной госпитализации и лечения под наблюдением кардиолога.
Если Вы обнаружили у себя схожие симптомы, незамедлительно
обратитесь к врачу. Легче предупредить болезнь,
чем бороться с последствиями.
Диагностика синдрома WPW
Диагностика синдрома ВПВ у детей и взрослых включает проведение комплексного клинико-инструментального обследования. Проводятся:
- Регистрация ЭКГ в 12 отведениях;
- Мониторирование ЭКГ по Холтеру. На область сердца крепятся электроды, идущие к портативному аппарату-рекордеру. С ними больной ходит от одних суток и более. При этом он ведет обычный образ жизни, все свои действия и ощущения записывает в дневник;
- Трансторакальная эхокардиография. Современный метод неинвазивной визуализации сердца с помощью отражаемых ультразвуковых сигналов. Позволяет оценить морфологические и функциональные структуры органа;
- Чреспищеводная электрокардиостимуляция. Включает введение в пищевод электрода, подачу стимулирующих электрических импульсов, определение пороговых значений стимуляции, интерпретацию информационных показаний ЭКГ;
- Эндокардиальное электрофизиологическое исследование сердца. Направлено на регистрацию и мониторирование разных показателей работы сердца с помощью регистрационной аппаратуры и специальных датчиков. Дает возможность максимально точно определить количество и расположение дополнительных путей (пучков Кена), верифицировать клиническую форму заболевания и оценить эффективность лекарственной терапии или ранее проведенной радиочастотной катетерной абляции;
- Ультразвуковая диагностика. Позволяет выявить сопутствующие патологии пороки сердца, кардиомиопатию.
К электрокардиографическим признакам синдрома сердца ВПВ относятся:
- укороченный PQ-интервал (не превышает 0,12 с);
- дельта-волна;
- деформированный сливной QRS-комплекс.
В ходе постановки диагноза обязательно проводится дифференциальная диагностика синдрома ВПВ с блокадами ножек пучка Гиса.
Лечение синдрома ВПВ сердца
Если пароксизмы аритмии отсутствуют, синдром ВПВ не требует специального лечения. При ярко выраженных приступах, сопровождающихся гипотензией, симптомами сердечной недостаточности, стенокардией, синкопэ, встает вопрос о проведении консервативного либо хирургического лечения.
Консервативные методы направлены на предупреждение приступов учащенного сердцебиения (тахикардии). Больному назначаются:
- Профилактические антиаритмические препараты (Амиодарон, Флекаинид, Пропафенон, Аденозин и др.);
- Бета-адреноблокаторы — препятствуют стимуляции рецепторов к норадреналину и адреналину (Эсмолол);
- Блокаторы медленных кальциевых каналов — оказывают воздействие на клетки сосудов и сердца, снижают частоту сердечных сокращений, уменьшают тонус сосудов;
- Сердечные гликозиды — увеличивают силу сердечных сокращений.
С целью прекращения приступов тахикардии используется внутривенное введение антиаритмических лекарственных препаратов.
В некоторых случаях купировать пароксизмы аритмий помогают:
- проба Вальсавы;
- массаж каротидного синуса;
- внутривенное введение АТФ.
Если консервативная терапия не способствует улучшению состояния больного и симптомы тахикардии не исчезают, проводится хирургическое лечение синдрома WPW. Показаниями к нему также служат:
- противопоказания к длительной лекарственной терапии;
- частые приступы фибрилляции предсердий;
- наличие приступов тахиаритмии, осложненных гемодинамическими нарушениями.
Операция носит название радиочастотной катетерной абляции. Проводится под местной анестезией. Во время нее к сердцу через бедренные сосуды подводится специальная тонкая трубочка — проводник. По ней подается импульс, который разрушает пучок Кента. Эффективность радиочастотной абляции по статистическим данным составляет 95 %. В 2 % случаев возможны рецидивы заболевания — ткани, подвергшиеся абляции, самовосстанавливаются. Тогда требуется повторная операция.
Важно знать, что при синдроме ВПВ противопоказаны занятия спортом.
Опасность синдрома ВПВ
Синдром ВПВ, проявляющийся приступами тахикардии, снижает качество жизни больного. К серьезным травмам и несчастным случаям могут привести потери сознания во время пароксизмов.
Помимо этого реципрокные АВ-тахикардии при WPW синдроме относятся к категории предфибрилляторных аритмий. Это значит, что частые приступы заболевания способны привести к более опасной и сложной фибрилляции предсердий, которая в свою очередь может трансформироваться в фибрилляцию желудочков и привести к летальному исходу.
Профилактика синдрома WPW
Специфической профилактики заболевания не существует. Если в результате ЭКГ у пациента выявлен синдром ВПВ, он должен регулярно обследоваться у кардиолога (даже если симптомы его не беспокоят). При проявлении признаков патологии нужно незамедлительно подобрать грамотное лечение.
Лицам, состоящим в родственных связях с больным синдромом WPW, рекомендуется пройти плановое обследование, чтобы исключить развитие данной патологии у себя. Диагностика должна включать: суточное мониторирование электрокардиограммы, электрокардиограмму, электрофизиологические методы.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
2446 врачей лечащих синдром wpw
Кардиолог
Стаж
37
лет
г. Москва, Зубовский б-р, д. 35, стр. 1
В клинике
2340
63% пациентов
рекомендует врача
на основе
137
отзывов
Всего было 1697 записей
Кардиолог
Врач высшей категории
Кандидат медицинских наук
Стаж
32
года
г. Москва, ул. Ярославская, д. 4, корп. 2
В клинике
2600
90% пациентов
рекомендует врача
на основе
33
отзыва
На прошлой неделе записалось 3 человека
Кардиолог
Врач высшей категории
Кандидат медицинских наук
Стаж
36
лет
г. Москва, Волгоградский пр-т, д. 42, стр. 12
В клинике
2600
82% пациентов
рекомендует врача
на основе
46
отзывов
Всего записалось 346 человек
Кардиолог
Доктор медицинских наук
Академик
Стаж
26
лет
г. Москва, Старопетровский проезд, д. 7А, стр. 22
В клинике
1950
83% пациентов
рекомендует врача
на основе
48
отзывов
За последний месяц опубликовано 2 отзыва
Кардиолог
Врач высшей категории
Кандидат медицинских наук
Стаж
11
лет
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
В клинике
1580
95% пациентов
рекомендует врача
на основе
80
отзывов
Последняя запись к этому врачу была 2 часа назад
Кардиолог
Врач высшей категории
Стаж
31
год
г. Москва, Школьная, д. 46
г. Москва, ул. Угрешская, д. 2, стр. 7
В клинике
1800
91% пациентов
рекомендует врача
на основе
12
отзывов
Последняя запись к этому врачу была 1 час назад
Кардиолог
Врач высшей категории
Стаж
26
лет
г. Москва, ул. Летчика Бабушкина, д. 48Б
В клинике
1750
96% пациентов
рекомендует врача
на основе
30
отзывов
Всего записалось 204 человека
Кардиолог
Врач высшей категории
Стаж
12
лет
г. Москва, Сиреневый бульвар, д. 32а
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
В клинике
1580
75% пациентов
рекомендует врача
на основе
76
отзывов
Последняя запись к этому врачу была 3 часа назад
Кардиолог
Врач высшей категории
Кандидат медицинских наук
Стаж
37
лет
г. Москва, ул. Герасима Курина, д. 16
В клинике
2218
100% пациентов
рекомендует врача
на основе
20
отзывов
На прошлой неделе записалось 2 человека
Кардиолог
Кандидат медицинских наук
Стаж
17
лет
г. Москва, Ленинский пр-т, д. 90
В клинике
2050
92% пациентов
рекомендует врача
на основе
28
отзывов
На прошлой неделе записалось 2 человека
1
2
3
4
5
…
245
Источник
Âñåì ïðèâåò. Ðåøèë ïî÷òè ñïóñòÿ ãîä âûïóñòèòü ïðîäîëæåíèå ñ ñèíäðîìîì wpw. Äëÿ ËË (ñèíäðîì ïðåæäåâðåìåííîãî âîçáóæäåíèÿ æåëóäî÷êîâ, îáóñëîâëåííûé ïðîâåäåíèåì èìïóëüñîâ ïî äîáàâî÷íûì àíîìàëüíûì ïðîâîäÿùèì ïó÷êàì).
Åñëè êîðîòêî îõàðàêòåðèçîâàòü ñèòóàöèþ. ìíå 22 ãîäà. 60 êã ðîñò 170. íîðìàëüíûå ðàáî÷åå äàâëåíèå äëÿ ìåíÿ ïðè äàííîì çàáîëåâàíèè âàðüèðóåòñÿ îò 140 äî 160. Ïðè ïðèìåíåíèè ëåêàðñòâ ñíèæàþùèõ äàâëåíèå ïîêàçàòåëè âûðàâíèâàþòñÿ. Êàñàòåëüíî ïóëüñà, ó îáû÷íîãî ÷åëîâåêà îí áåç íàãðóçêè äîëæåí áûòü â ïðåäåëàõ 60-90, â ìîåì æå ñëó÷àå íîðìà äëÿ ìåíÿ â ðàéîíå 100-120. Ïðè ïðåâûøåíèè ïóëüñà ðåçêî ìîæåò íà÷àòü êðóæèòüñÿ ãîëîâà è ïîòèõîíüêó òóõíóòü ñâåò. Íå ðàç âûçûâàë ñêîðóþ, íî îíè ðàáîòàþò òîëüêî ïî ñèìïòîìàì- ïî äàâëåíèþ. ×òî æå èç ñåáÿ ïðåäñòàâëÿåò ìîé äåíü? Âðîäå âñå êàê ó âñåõ, ñîí çàâòðàê, ó÷åáà, è òï, íî åñòü íåáîëüøèå îòëè÷èÿ â ìîåì ñëó÷àå.Ïðèñòóïû ñòàëè ïîÿâëÿòüñÿ ÷àùå â îáåäåííîå âðåìÿ â ïðîìåæóòêå ñ 12 äî 16 ÷àñîâ. Íåðâíûå ñëó÷àè, ôèç-íàãðóçêà, âûïèòü èëè ñúåñòü êîôå, êîðèöó, øîêîëàä, êàêàî, ìîãóò âûçâàòü ïðèñòóï, íó èëè áàíàëüíî íåïðàâèëüíîå ïîëîæåíèå è âñå ïîøëî ïîåõàëî.Âûíóæäàåò äåðæàòü íàãðóçêè ïîä êîíòðîëåì, ñëåäèòü çà ïèòàíèåì è ïîêàçàòåëÿìè äàâëåíèå è ïóëüñà.
Åñëè ïðîéòèñü ïî âñåì ïðèçíàêàì çàáîëåâàíèÿ òî ìîæíî âûäåëèòü: Ãîëîâîêðóæåíèå
Ñîííîñòü(÷àùå ðåçêàÿ)
Îòäûøêà
Ðåçêèå ïåðåïàäû äàâëåíèÿ(îò 110 äî 190) .
Òóïàÿ íîþùàÿ èëè îñòðàÿ áîëü ñî ñòîðîíû ñåðäöà â ïðåäåëàõ 5 ìèíóò(íåäîñòàòîê êèñëîðîäà)
Ñêà÷êè ïóëüñà îò 90 äî 150+ â ìîåì ñëó÷àå. Ïðè íàãðóçêå äîõîäèò äî 187 óäàðîâ â ìèíóòó.
Íåäàâíî ñäåëàë Õîëòåð ïîâòîðíî. ïîäíèìàëñÿ ñ 0 ïî 15 ýòàæ, 4 ðàçà â òå÷åíèè äíÿ.  ïðåäûäóùåì Õîëòåðå ó ìåíÿ ñòîèò ñèíäðîì âïâ ïîñòîÿííàÿ ôîðìà, ïðèñòóï äëèëñÿ 22 ÷àñà èç 23 ñ êîïåéêàìè. Ñåé÷àñ æå ó ìåíÿ ïîëó÷èëîñü ÷òî çàðåãèñòðèðîâàí ôåíîìåí âïâ ïðîäîëæèòåëüíîñòüþ 40 ìèíóò, íî åñòü 6 ýïèçîäîâ èøåìèè è òàõèêàðäèÿ ïðîäîëæèòåëüíîñòüþ 13 ÷àñîâ. Åñëè âíà÷àëå ïðîøëîãî ãîäà ìíå ïîìîãàë Òðèìåòàçèäèí ñ Ýòàöèçèíîì, òî â ýòîì ãîäó ìåíÿ ñïàñàþò ïîêà òîëüêî òàáëåòêè îò äàâëåíèÿ, äà ðåäêî àíòèàðåòìèê(Ýòàöèçèí). Òðèìåòàçèäèí ïðèøëîñü èñêëþ÷èòü, â ñâÿçêå ñ Ýòàöèçèíîì âûçûâàåò ñèëüíûé ïðèñòóï. Ïîçæå ïðèøëîñü îòêàçàòüñÿ îò ïðèåìà Ýòàöèçèíà â óòðåííåå âðåìÿ, ïîíèæàåòñÿ êðîâîòîê ê ãîëîâå, âûçûâàåò ãîëîâîêðóæåíèå, ïðèõîäèòñÿ æèòü ñ âûñîêèì ïóëüñîì äî 120 è ñíèæàòü äàâëåíèå äî íîðìàëüíûõ ïîêàçàòåëåé â ìîåì ñëó÷àå 130-140. Êîãî ìîæåò çàèíòåðåñîâàëî êàê ýòî âûãëÿäèò ïðèêðåïëÿþ ôîòî ýêã.
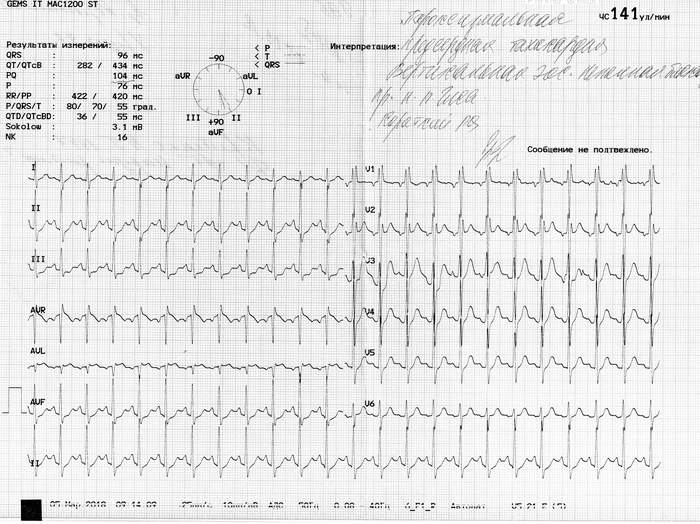
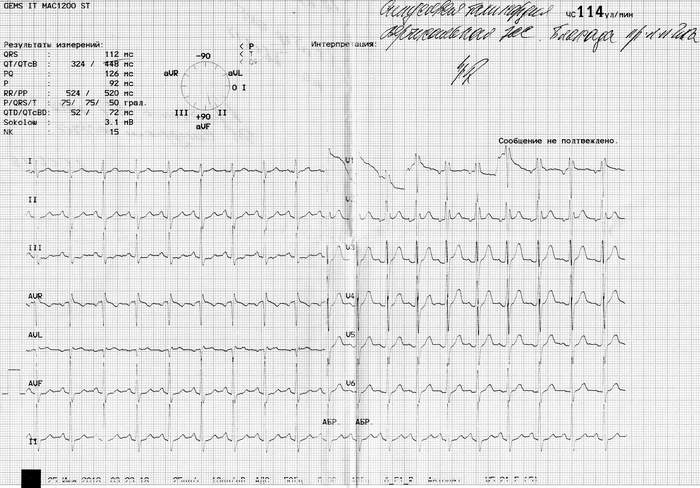
Äëÿ íàãëÿäíîñòè íà 1 ôîòî ïðèñòóï, íà 2 ôîòî ìîé ïîâñåäíåâíûé ïóëüñ.
Êàñàòåëüíî äèàãíîñòèêè è ïðîÿâëåíèÿ è ÷àñòîòû ïîÿâëåíèÿ, 4-5 ÷åëîâåê íà 1000 íàñåëåíèÿ ÿâíî ïðîÿâëÿåòñÿ â 60% ñëó÷àåâ, ÷àñòî â ðàéîíå 10-20 ëåò. Ïåðâûé ïðèñòóï ïðèïîìèíàþ â âîçðàñòå 8-9 ëåò. Ñèëüíîå ãîëîâîêðóæåíèå, ðîäèòåëÿì ïðèøëîñü íåñòè ìåíÿ êàêîå-òî ðàññòîÿíèå äî êâàðòèðû, áëàãî âåñèë êèëîãðàìì 25 íà òîò ìîìåíò.  øêîëå ïðîÿâëÿëîñü ñåðäöåáèåíèåì, îòäûøêîé. Äèàãíîñòèðóåòñÿ 3 ñïîñîáàìè: ýêã èëè õîëòåð 12 îòâåäåíèé, âåëîýíåðãîìåòðèÿ. Ìîæåò ïðîÿâèòñÿ íå ñðàçó, ðàç íà ðàç íå ïîêàçûâàåòñÿ.
Ëå÷åíèå.
Ëå÷åíèå òîëüêî 1 ïî ôàêòó, ïðèæèãàíèå ïó÷êà, ýòî îïåðàöèÿ, â ðô îíà äåëàåòñÿ ïî êâîòå. Ìåäèêàìåíòîçíî ïîêà íå ëå÷èòñÿ ñîâñåì, òîëüêî êóïèðîâàíèå ïîñëåäñòâèé(ïóëüñ è äàâëåíèå, âåíîçíîå íàïîëíåíèå ãîëîâû).
Êàñàòåëüíî âðà÷åé, òî èùèòå ñ áîëüøèì îïûòîì, èëè íåñêîëüêî âðà÷åé ïðîéäèòå, ÷òîáû óäîñòîâåðèòüñÿ ñ ñâîèì çàáîëåâàíèåì.
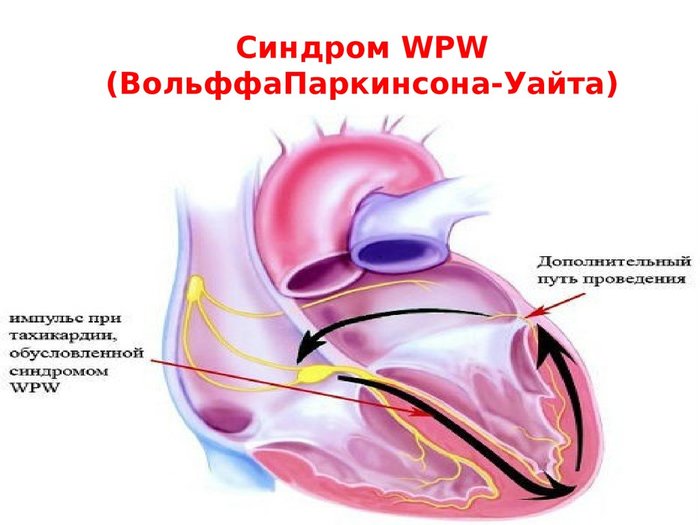
 ïîñëåäíåå âðåìÿ ïðèñòóïû ó÷àñòèëèñü. Ïîêà îòäûõàþ, åñòü âîçìîæíîñòü êîíòðîëèðîâàòü ýòî. Êàñàòåëüíî îïåðàöèè, ëåòîì ïëàíèðóþ â Ìîñêâå ïðîéòè îáñëåäîâàíèå, îñåíüþ ïðîéòè ÂÌÊ äëÿ àðìèè è ïîëó÷èòü ñâîé âîåííèê, ïîñëå óæå ëîæèòüñÿ íà îïåðàöèþ(îò íà÷àëà äî îïåðàöèè ñðîê ïðèìåðíî 4-8 ìåñ). Ïèøèòå â êîììåíòàðèè åñëè ÷òî íå ïîíÿòíî èëè èíòåðåñóåò, ïîäåëþñü.
Источник

Синдром ВПВ (WPW, Вольфа-Паркинсона-Уайта) — совокупность клинических признаков, возникающих у лиц с врожденной сердечной патологией, при которой появляется дополнительный, аномальный, «лишний» мышечный пучок или атриовентрикулярный путь, расположенный между предсердным и желудочковым отделами сердца. В основе патологии лежит ускоренное проведение импульсов по сердечной мышце и преждевременное сокращение желудочков. Синдром был открыт в 1930 году Вольфом, Паркинсоном и Уайтом, благодаря которым он получил свое название. Синдром ВПВ — достаточно редкая болезнь, обнаруживаемая у детей и молодых людей преимущественно мужского пола. У зрелых и пожилых лиц недуг не регистрируется.
Синдром Вольфа-Паркинсона-Уайта — термин, которым обозначают приступы нарушения сердечного ритма. Патология проявляется диспноэ, колебанием давления, цефалгией, головокружением, кардиалгией, обмороками. Больным кажется, что в груди что-то замирает, булькает, переворачивается. Сердце как будто пропускает удары, а потом его работа усиливается. Такая неравномерная деятельность миокарда является причиной ощущаемых больными перебоев. Синдром может протекать без выраженной клинической картины. При этом больные не имеют признаков заболевания, не знают о наличии расстройства, врачей не посещают и не лечатся. Проблема обнаруживается случайно при проведении плановой кардиографии.
Лечением больных занимаются аритмологи и кардиохирурги. Диагностика синдрома ВПВ заключается в выполнении кардиографии, ультразвукового исследования и ЭФИ сердца. Лечебная тактика кардиологов — назначение антиаритмических средств и проведение радиоволновой катетерной абляции сердца. Полностью устранить патологию можно только оперативным путем.
В настоящее время сердечная патология занимает ведущее место среди заболеваний, приводящих к летальному исходу. Синдром ВПВ — не исключение. Он долгое время протекает бессимптомно. В организме формируется стойкое нарушение сердечного ритма. Часто пациенты, узнав о своей болезни, оказываются на операционном столе. Консервативная терапия не в силах справиться со сложной сердечной дисфункцией.
Причинные факторы
Синдром ВПВ — врожденная патология, сформировавшаяся в результате неполноценного внутриутробного развития сердца. Добавочные мышечные волокна между желудочковой и предсердной частями имеются у всех эмбрионов. К двадцатой неделе эмбриогенеза они самопроизвольно пропадают. Это нормальный процесс формирования органа. При его нарушении у плода останавливается регрессия волокон миокарда и сохраняются добавочные предсердно-желудочковые пучки. Нервный импульс по этим волокнам проходит намного быстрее, чем по нормальному пути, поэтому желудочек начинает сокращаться раньше времени.
Врожденные нарушения в проводящей системе сердца приводят к развитию опасных приступов тахикардии. Патологический путь, приводящий к синдрому ВПВ принято называть пучком Кента.

проводящая система сердца у человека с синдромом ВПВ
Факторы, способствующие нарушению кардиогенеза:
- Наследственность — наличие синдрома у близких родственников,
- Курение и прием алкоголя будущей матерью,
- Негативные эмоции и стрессы при беременности,
- Гипоксия плода,
- Вирусная инфекция,
- Возраст беременной женщины более 40 лет,
- Неблагополучная экологическая обстановка.
Синдром ВПВ редко развивается самостоятельно. Обычно он сочетается с врожденными пороками сердца, заболеваниями соединительной ткани или наследственной кардиомиопатией.
Симптомы
Синдром долгое время протекает бессимптомно. Появление его первых клинических признаков могут спровоцировать неблагоприятные факторы: всплеск эмоций, стресс, физическое перенапряжение, прием больших доз алкоголя. У больных возможно самопроизвольное появление приступа аритмии. Врачи чаще всего диагностируют весьма опасные формы наджелудочковой тахиаритмии, которые нередко приводят к инвалидности.

Симптомы пароксизма имеют неспецифический характер. Они практически бесполезны при диагностики недуга. К ним относятся:
- Нарушение регулярности и частоты сокращений сердца — ощущение, что сердце работает неправильно, пропускает удары и замирает, а затем его ритм резко учащается,
- Кардиалгия и дискомфортные ощущения за грудиной,
- Приступы удушья,
- Сильное дрожание в груди, от которого перехватывает дыхание, и возникает кашель,
- Головокружение,
- Резкая слабость,
- Предобморочное состояние,
- Диспноэ – изменение частоты и глубины дыхания,
- Снижение давления,
- Панические атаки.
Приступы аритмии имеют различную выраженность и длительность — от нескольких секунд до часа. Иногда они проходят самостоятельно. Больных с затяжными пароксизмами, не проходящими и сохраняющимися дольше часа, госпитализируют в кардиологический стационар для проведения неотложного лечения.
Диагностика
Любое диагностическое обследование начинается с общения врача и пациента. Во время беседы специалисты-медики выясняют общее состояние больного, выслушивают жалобы и анализируют полученную информацию. Затем они собирают анамнестические данные: узнают профессию, образ жизни, наличие сердечных патологий у родственников и прочие факторы риска, способные спровоцировать проявления синдрома. Физикальное обследование — очень важный этап диагностики практически любого недуга. Врачи оценивают состояние кожи, измеряют пульс и давление, проводят аускультацию сердца и легких.
Электрокардиография — основа диагностики синдрома. На ЭКГ обнаруживают следующие патологические изменения:
- относительно короткий интервал PQ,
- расширенный и измененный комплекс QRS,
- дельта-волны, отображающие предвозбуждение желудочков,
- смещения RS-T сегмента относительно комплекса QRS,
- инверсия зубца Т – смена его положения относительно изолинии.

Чтобы узнать, как изменяется ритм сердца в течение суток, проводят ЭКГ- мониторирование. Холтеровский мониторинг выявляет приступы тахикардии.
Кроме электрокардиографического исследования применяют дополнительные инструментальные методики, составляющие комплекс диагностических мероприятий. К ним относятся:
- Трансторакальная эхокардиография – выявление имеющихся дефектов в структуре сердца и крупных сосудов, присутствующих с рождения.
- Чреспищеводная стимуляция сердца – запись биопотенциалов с внешней поверхности сердца с помощью специального пищеводного электрода и регистрирующего прибора. Эта методика позволяет изучить характер и механизм нарушения сердечного ритма, диагностировать скрытую коронарную недостаточность и купировать приступы тахиаритмий.
- ЭФИ сердца – определение локализации и количества добавочных пучков, выявление скрыто протекающего синдрома, верификация клинической формы патологии, оценка эффективности проводимой терапии.
К лабораторным методам исследования относятся: гемограмма, биохимия крови с определением основных показателей – холестерина, глюкозы, калия, а также определение уровня гормонов в крови.
Такое комплексное обследование пациента позволяет поставить точный диагноз и приступить к лечению патологии.
Лечебный процесс
При отсутствии приступов аритмии и бессимптомном течении синдрома лечебные мероприятия не проводятся. При наличии тахикардии, кардиалгии, гипотонии и прочих признаков дисфункции сердца показано комплексное терапевтическое лечение.
Существует два способа снятия приступа аритмии консервативным путем — вагусный и лекарственный. К первой группе относятся методы стимуляции блуждающего нерва, позволяющие нормализовать ритм сердца. Это умывание ледяной водой, резкий вдох с закрытым носом, натуживание при попытке задержать дыхание на вдохе полной грудью.

Если вагусные пробы оказываются неэффективными, используют антиаритмические препараты: «Этацизин», «Ритмонорм», «Пропанорм», «Амиодарон». Восстановить ритм сердца в запущенных случаях позволяет электрокардиоверсия или электростимуляция сердца через пищевод.
В межприступный период больным назначают медикаментозное лечение противоаритмическими препаратами, предупреждающее новый аритмический пароксизм. Длительный прием таких лекарств оказывает негативное воздействие на организм и существенно повышает риск развития тяжелых осложнений. Поэтому современные кардиологи все чаще прибегают к оперативному вмешательству.
Радиоволновая катетерная абляция – операция, разрушающая аномальный мышечный пучок. Она показана лицам, страдающим частыми пароксизмами, которые нарушают гемоциркуляторные процессы и могут привести к прекращению эффективной деятельности сердца. Под местной анестезией или общим наркозом через крупные кровеносные сосуды бедра вводят тонкий зонд с датчиком. С помощью ЭФИ определяют участок миокарда, из которого исходит патологическая импульсация и который требует разрушения. После абляции добавочных волокон записывают ЭКГ. Операция считается успешной, если на кардиограмме начинает регистрироваться нормальный сердечный ритм. Весь ход оперативного вмешательства отслеживается врачами на мониторе современного медицинского оборудования.

Операция является практически безболезненной и малоинвазивной. Она дает хорошие результаты в плане полного выздоровления и не сопровождается послеоперационными осложнениями. Пациенты после вмешательства чувствуют себя удовлетворительно и не испытывают симптомов болезни.
Видео: личный опыт операции при синдроме ВПВ
Прогнозирование
Синдром Вольфа-Паркинсона-Уайта встречается довольно редко. Его этиопатогенетические особенности и патоморфологические изменения, происходящие в организме, до конца не изучены. Диагностика недуга затруднена, эффективная терапия все еще находится на стадии разработки, а прогноз остается неоднозначным.

У лиц, перенесших радиочастотную абляцию «лишних» мышечных пучков, состояние стремительно улучшается, рецидивы не возникают. При отсутствии эффекта от консервативного лечения или отказе от операции возможно развитие опасных осложнений. Несмотря на это, статистические данные говорят о низких показателях летальности от патологии.
Поскольку синдром является врожденным, и точные причины его не определены, предотвратить появление аномальных мышечных волокон невозможно. Существуют мероприятия, которые снижают риск развития патологии, но не защищают от нее полностью:
- Ежегодное посещение кардиолога и прохождение электрокардиографии,
- Посильная физическая активность – гимнастика, пешие прогулки, пробежки, кардиотренировки,
- Борьба с табакокурением и алкоголизмом,
- Правильное питание,
- Беременным женщинам — защита организма от воздействия агрессивных химических средств, вирусов, стрессов.
Пациенты с синдромом ВПВ находятся на диспансерном учете у кардиолога и принимают противоаритмические препараты для предупреждения новых приступов аритмии.
Синдром ВПВ – хроническая патология. При малейших жалобах на работу сердца или появлении характерных симптомов необходимо обратить к врачу. Лечение, проведенное в полном объеме, а также выполнение всех врачебных рекомендаций позволят больному рассчитывать на полноценную и долгую жизнь.
Видео: специалист о синдроме ВПВ
Источник
