Невропатия седалищного нерва синдром грушевидной мышцы
Симптомы компрессии седалищного нерва в подгрушевидном пространстве зависят от его топографо-анатомических взаимоотношения с окружающими структурами в том или ином месте «компрессии». Основным и самым ярким симптомом раздражения седалищного нерва является боль, которая характеризуется как интенсивная, глубинная и локализуется в области ягодицы, задней поверхности бедра, подколенной ямки, стопы. Как правило, боль имеет выраженную вегетативную окраску, сочетается с ощущением жжения или зябкости. Боли усиливаются при ходьбе, перемене погоды, волнении. Тяжелые поражения седалищного нерва обычно сопровождаются выраженными парезами или параличами мышц голени. В одних случаях поражаются преимущественно разгибатели стопы и пальцев: больные не могут стоять на пятках, стопа свисает («конская стопа»), в других — больше поражены сгибатели стопы и пальцев, невозможны сгибание стопы и пальцев, стояние на носках («пяточная стопа»). У некоторых больных поражаются все мышцы голени, поэтому они не могут стоять ни на носках, ни на пятках («болтающаяся стопа»). Лечебные мероприятия для больных с синдромом грушевидной мышцы и седалищной нейропатией должны определяться в первую очередь ведущим патогенетическим механизмом развития синдрома грушевидной мышцы и нейропатии седалищного нерва.
Учитывая потенциально возможные уровни «компрессии-ирритации» седалищного нерва представляется целесообразным выделять пять групп больных с синдромом грушевидной мышцы и/или подгрушевидной седалищной нейропатией:
- 1-я группа — больные с преимущественно значимым поражением поясничного отдела позвоночника с неврологическими проявлениями поясничного остеохондроза и синдромом грушевидной мышцы, без клинических проявлений седалищной нейропатии;
- 2-я группа — больные с подгрушевидной седалищной нейропатией;
- 3-я группа — больные с подгрушевидной седалищной нейропатией с преимущественным поражением волокон малоберцового нерва;
- 4-я группа — больные с подгрушевидной седалищной нейропатией с преимущественным поражением волокон большеберцового нерва;
- 5-я группа — больные с подгрушевидной седалищной нейропатией с преимущественным поражением нижней ягодичной артерии.
Лечение (по схеме разработанной Г.М. АХМЕДОВОЙ и Т.В. ЗИМАКОВОЙ [Казанская государственная медицинская академия], 2012) больных 1-ой группы включает вертебро-неврологическую коррекцию с основным лечебным воздействием на очаг поражения в ПДС с целью ликвидации локальных перегрузок в поясничном отделе позвоночника; с целью прекращения патологической афферентации, ликвидации отека, восстановления микроциркуляции, нормализации мышечного и сосудистого тонуса применяется лечебно-медикаментозные пара-вертебральные блокады 0,5%-ным раствором новокаина; наряду с применением классической схемы терапии с включением нестероидных противовоспалительных препаратов (НПВП) во 2-ой подгруппе больных широко применяются методы немедикаментозного воздействия: для восстановления кровообращения, нарушенного в зоне пораженного отдела позвоночника, уменьшения боли и мышечного гипертонуса, восстановления нормального объема движений в поясничном отделе позвоночника применяются: комплекс лечебной физкультуры (ЛФК), методы мануальной терапии и массажа паравертебральных мышц, также проводят аппликации димексида с новокаином на ягодичную область и по ходу седалищного нерва; для снятия напряжения грушевидной мышцы проводятся новокаиновая блокада грушевидной мышцы и постизометрическая релаксация (ПИР) грушевидной мышцы, также применяют миорелаксант центрального действия, например, тизанидин (2 — 4 мг 2 — 3 раза в сутки); для больных с подгрушевидной седалищной нейропатией основное терапевтическое воздействие направлено на ягодичную область, грушевидную мышцу и седалищный нерв. Лекарственная терапия расширяется за счет включения в терапию антиконвульсанта второго поколения, к примеру, прегабалин; применяют венотонизирующие средство для улучшения венозного оттока и уменьшения отечности тканей (например, троксевазин); активизация трофических процессов достигается с помощью активатора аксонального транспорта альва-липоевой кислоты (например, берлитион в/в затем в таб.), биогенных стимуляторов (алое, ФИБС); проводится также коррекция сопутствующих пограничных нервно-психических расстройств, которые часто возникают при длительно существующих сильных болях: транквилизаторы, трициклические (амитриптилин и др.) и тетрациклические (леривон, феварин) антидепрессанты; транквилизаторы также способствовуют миорелаксации при выраженных болевых мышечных спазмах; из физических факторов при наличии резко выраженного болевого синдрома, в острый период, во 2-ой подгруппе больных проводят магнито-лазерное воздействие на аппарате «МИЛТА» (воздействие проводят на дистрофически измененные ткани позвоночника, крестцово-подвздошный сустав, тазобедренный сустав, т.е. на места прикрепления грушевидной мышцы); у пациентов 2-ой и 4-ой групп достаточно сложной задачей является купирование болевого синдрома, который резко выражен (каузалгические боли) и имеет характер нейропатической боли; обычно применяемые ненаркотические анальгетики и НПВС слабо купируют болевой синдром, поэтому в состав комплексной терапии, в соответствие с принципами лечения невропатических болей включают антидепрессанты (амитриптилин в малых дозировках до75 мг на ночь) и антиконвульсанты, в частности габапентин300 — 900 мг 3 раза в день, что позволяет уменьшить интенсивность боли; также проводят комплексную реабилитацию, включающую в себя физиотерапевтические методы: магнитолазерную терапию с акцентом на ягодичную область и на мышцы, иннервируемые большеберцовым и малоберцовым нервами, после стихания болевого синдрома присоединяют электростимуляцию большеберцового нерва и иннервируемых им мышц в 4-ой группе и на мышцы иннервируемые большеберцовым и малоберцовым нервами в 3-ой группе; перед электростимуляцией (за полчаса) целесообразно применение средств для улучшения нервно-мышечной передачи — антихолинэстеразные (неостигмина метилсульфат по 0,1 мл 0,005%-ного раствора, на курс 10 — 15 инъекций), бензадол (5 мг 3 — 4 раза в сутки 15 — 20 дней); также проводят массаж ягодичной области, задней поверхности бедра и голени, ЛФК и акупунктуру; пациентам 3-й группы после прохождения курса магнито-лазерной терапии и стихания болевого синдрома проводят электростимуляцию малоберцового нерва и иннервируемых им мышц и применяют лекарственные средства улучшающих нервно-мышечную проводимость (анти-холинэстеразные) в сочетании с массажем ягодичной области, задней поверхности бедра и наружной поверхности голени; лечение больных 5-ой группы включает в себя еще и усиленную сосудистую терапию (аминофиллин 10 мл 2,4%-ного раствора в 200 мл 0,9%-ного р-ра натрия хлорида внутривенно капельно, 7 — 10 дней) или пентоксифиллин (5 — 10 мл 2%-ного раствора в 200 мл 0,9%-ного раствора натрия хлорида внутривенно-капельно, 7 — 10 дней) и физиотерапию сосудо-расширяющими методами: лекарственный электрофорез с вазодилятаторами; проводят новокаиновую блокаду грушевидной мышцы и ПИР грушевидной мышцы; также проводят аппликации димексида с новокаином на ягодичную область, область грушевидной мышцы и по проекции седалищного нерва по задней поверхности бедра.
Источник
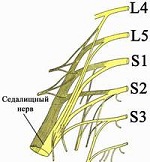
Седалищный нерв — наиболее протяженный нерв в человеческом организме. Всего в теле человека насчитывается 2 седалищных нерва, каждый из которых образуется путем объединения волокон последних двух поясничных (L4 и L5) и первых трех крестцовых (S1, S2 и S3) нервных корешков спинного мозга. Проще говоря, седалищный нерв берет свое начало на пяти разных уровнях спинного мозга в пояснично-крестцовом отделе позвоночника, который принимает на себя основную осевую нагрузку в процессе жизнедеятельности человека.
Радикулопатия — это поражение корешков пояснично-крестцового отдела позвоночника, которое проявляется болями и нарушением чувствительности, а также снижением мышечной силы.
Радикулит, ишиас — устаревшие термины, применявшиеся ранее относительно понятия радикулопатии. Ишиас имеет и другое название, полностью сходное по своему значению, — нейропатия седалищного нерва.
Причины нейропатии седалищного нерва
Причиной поражения седалищного нерва может выступать ущемление (сдавливание, раздражение) межпозвонковой грыжей, спазмом грушевидной мышцы, большой ягодичной мышцы.
Основными причинами воспаления седалищного нерва могут являться переохлаждение, заболевания позвоночника, травмы позвоночника, воспаления суставов, сахарный диабет, тяжелые физические нагрузки, различные инфекции.
Синдром грушевидной мышцы
В некоторых случаях первопричиной нейропатии седалищного нерва может служить синдром грушевидной мышцы. Эта мышца располагается под большой ягодичной мышцей, а седалищный нерв проходит под ней или через нее. При данном синдроме характерно растяжение или раздражение седалищного нерва грушевидной мышцей. Боль чаще всего связанна с рефлекторным спазмом грушевидной мышцы, в результате которого может произойти растяжение или раздражение седалищного нерва. Причин спазма грушевидной мышцы много, одной из которых может быть поясничный остеохондроз (пояснично-крестцовый остеохондроз).
Симптомы радикулопатии:
-
 Поражение L4 – боли в передних отделах бедра, по внутренней поверхности коленного сустава и голени, гиперестезия по передней поверхности бедра и голени, слабость сгибателей голени и приведения бедра, коленный рефлекс снижается, ахиллов сохранен.
Поражение L4 – боли в передних отделах бедра, по внутренней поверхности коленного сустава и голени, гиперестезия по передней поверхности бедра и голени, слабость сгибателей голени и приведения бедра, коленный рефлекс снижается, ахиллов сохранен. - Поражение L5 – боли по ходу седалищного нерва с иррадиацией в первый палец стопы, гипестезия на тыле большого пальца стопы, по передненаружной поверхности голени, слабость тыльного сгибания основной фаланги 1 пальца – невозможно стать на пятку.
- S1 – боль по ходу седалищного нерва, иррадиируют в пятку и 3 – 5 пальцы, гипестезия по задне-наружной поверхности голени, слабость пальцев и всей стопы, угасает ахиллов рефлекс.
Диагностика нейропатии седалищного нерва
Диагноз ставят на основании характерных признаков заболевания, рентгенологических исследований – рентгенографии, компьютерной томографии, магнитно-резонансной томографии.
Лечение нейропатии седалищного нерва
В острой стадии назначают нестероидные противовоспалительные препараты – иньекционно (внутривенно, внутримышечно), блокады, аналгетические смеси капельно, габапентины, антиоксиданты, сосудистую терапию, витамины группы В, миорелаксанты, антихолинэстеразные препараты, используют наружно мази, гели, сухое тепло, корсетирование. Применяют также физиотерапевтические процедуры – диадинамические токи, электрофорез, магнитотерапию, дарсонваль, миотон, амплипульс, рефлексотерапию, лазеротерапию, водолечение, гимнастику, массаж, мануальную терапию. При неэффективности консервативного лечения и наличия грыжи диска с компремацией корешка проводится нейрохирургическое лечение. Объем оперативного лечения – индивидуален. Очень большое значение имеют лечебная физкультура, массаж, аквааэробика, подводное вытяжение, плавание. Эти мероприятия важны в целях предупреждения осложнений (особенно при длительном заболевании) в виде мышечных и сухожильных контрактур, а также развития тугоподвижности в суставах.
Профилактика
Профилактика радикулопатии заключается в укреплении мышц спины. Для того, чтобы предупредить ишиас, нужно:
- держать спину прямо: ходить с прямой спиной, не сидеть, сильно наклонившись вперед;
- при сидячей работе часто вставать и ходить по комнате;
- регулярно делать физические упражнения для укрепления мышц спины;
- не поднимать тяжестей;
- не переохлаждаться;
- женщинам, особенно, уже имеющим периодически возникающие боли в спине, не стоит носить обувь на высоких каблуках.
Неврология цены
| Приемы и консультации | |
| Прием врача-невролога первичный | 2 000 |
| Прием врача-невролога повторный | 1 815 |
| Прием врача-невролога по результатам исследования с составлением схемы лечения | 2 300 |
| Прием врача-невролога, к.м.н., первичный | 2 300 |
| Прием врача-невролога, к.м.н., повторный | 1 980 |
| Прием врача-невролога, к.м.н. по результатам исследования с составлением схемы лечения | 2 550 |
| Прием врача-невролога, д.м.н., первичный | 2 700 |
| Прием врача-невролога, д.м.н., повторный | 2 310 |
| Прием врача-невролога, д.м.н. по результатам исследования с составлением схемы лечения | 3 000 |
Источник
Невропатия седалищного нерва — поражение n. ischiadicus, проявляющееся острой стреляющей или жгучей болью по задней поверхности бедра, слабостью сгибания ноги в колене, онемением стопы и голени, парестезиями, парезами мышц стопы, трофическими и вазомоторными отклонениями на голени и стопе. Заболевание диагностируется преимущественно по результатам неврологического осмотра, электрофизиологических исследований, КТ, рентгенографии и МРТ позвоночника. В терапии седалищной невропатии, наряду с устранением ее этиологического фактора, проводят медикаментозное и физиотерапевтическое лечение, дополняемое массажем и лечебной физкультурой (в т. ч. постизометрической релаксацией).
Общие сведения
Невропатия седалищного нерва — одна из самых часто встречаемых мононевропатий, по своей частоте уступает лишь невропатии малоберцового нерва. В большинстве случаев имеет односторонний характер. Наблюдается преимущественно у людей среднего возраста. Заболеваемость среди возрастной группы 40-60 лет составляет 25 случаев на 100 тыс. населения. Одинаково часто встречается у лиц женского и мужского пола. Нередки случаи, когда седалищная невропатия серьезно и надолго снижает трудоспособность пациента и даже приводит к инвалидности. В связи с этим, патология седалищного нерва представляется социально значимым вопросом, разрешение медицинских аспектов которого находится в ведении практической неврологии и вертебрологии.
Невропатия седалищного нерва
Анатомия седалищного нерва
Седалищный нерв (n. ischiadicus) является самым крупным периферическим нервным стволом человека, его диаметр достигает 1 см. Образован вентральными ветвями поясничных L4-L5 и крестцовых S1-S3 спинномозговых нервов. Пройдя таз по внутренней его стенке, седалищный нерв через одноименную вырезку выходит на заднюю поверхность таза. Далее он идет между большим вертелом бедра и седалищным бугром под грушевидной мышцей, выходит на бедро и выше подколенной ямки разделяется на малоберцовый и большеберцовый нервы. Седалищный нерв не дает сенсорных ветвей. Он иннервирует двуглавую, полуперепончатую и полусухожильную мышцы бедра, отвечающие за сгибание в коленном суставе.
В соответствии с анатомией n. ischiadicus выделяют несколько топических уровней его поражения: в малом тазу, в области грушевидной мышцы (т. н. синдром грушевидной мышцы) и на бедре. Патология конечных ветвей седалищного нерва подробно описана в статьях «Невропатия малоберцового нерва» и «Невропатия большеберцового нерва» и не будет рассматриваться в данном обзоре.
Причины невропатии седалищного нерва
Большое число седалищных невропатий связано с повреждением нерва. Травмирование n. ischiadicus возможно при переломе костей таза, вывихе и переломе бедра, огнестрельных, рваных или резаных ранах бедра. Отмечается тенденция к увеличению количества компрессионных невропатий седалищного нерва. Компрессия может быть обусловлена опухолью, аневризмой позвздошной артерии, гематомой, длительной иммобилизацией, но чаще всего она вызвана сдавлением нерва в подгрушевидном пространстве. Последнее обычно связано с вертеброгенными изменениями, происходящими в грушевидной мышце по рефлекторному мышечно-тоническому механизму при различной патологии позвоночника, как то: сколиоз, поясничный гиперлордоз, остеохондроз позвоночника, поясничный спондилоартроз, грыжа межпозвонкового диска и др.
По некоторым данным примерно 50% пациентов с дискогенным поясничным радикулитом имеют клинику синдрома грушевидной мышцы. Однако, следует отметить, что невропатия седалищного нерва вертеброгенного генеза может быть связана с непосредственным сдавлением волокон нерва при их выходе из позвоночного столба в составе спинномозговых корешков. В отдельных случаях патология седалищного нерва на уровне грушевидной мышцы бывает спровоцирована неудачно проведенной инъекцией в ягодицу.
Воспаление (неврит) n. ischiadicus может наблюдаться при инфекционных заболеваниях (герпетической инфекции, кори, туберкулезе, скарлатине, ВИЧ-инфекции). Токсическое поражение возможно как при экзогенных интоксикациях (отравлении мышьяком, наркомании, алкоголизме), так и при накоплении токсинов в связи с дисметаболическими процессами в организме (сахарным диабетом, подагрой, диспротеинемией и пр.).
Симптомы невропатии седалищного нерва
Патогномоничным симптомом невропатии n. ischiadicus выступает боль по ходу пораженного нервного ствола, именуемая ишиалгией. Она может локализоваться в области ягодицы, распространяться сверху вниз по задней поверхности бедра и иррадиировать по задне-наружной поверхности голени и стопы, доходя до самых кончиков пальцев. Зачастую пациенты характеризуют ишиалгию как «жгучую», «простреливающую» или «пронизывающую, как удар кинжалом». Болевой синдром может быть настолько интенсивным, что не дает пациенту самостоятельно передвигаться. Кроме того, пациенты отмечают чувство онемения или парестезии на задне-латеральной поверхности голени и некоторых участках стопы.
Объективно выявляется парез (снижение мышечной силы) двуглавой, полуперепончатой и полусухожильной мышц, приводящий к затрудненному сгибанию колена. При этом преобладание тонуса мышцы-антагониста, в роли которой выступает четырехглавая мышца бедра, приводит к положению ноги в состоянии разогнутого коленного сустава. Типична ходьба с выпрямленной ногой — при переносе ноги вперед для очередного шага она не сгибается в колене. Отмечается также парез стопы и пальцев, снижение или отсутствие подошвенного и ахиллова сухожильных рефлексов. При достаточно длительном течении заболевания наблюдается атрофия паретичных мышечных групп.
Расстройства болевой чувствительности охватывают латеральную и заднюю поверхность голени и практически всю стопу. В области латеральной лодыжки отмечается выпадение вибрационной чувствительности, в межфаланговых суставах стопы и голеностопе — ослабление мышечно-суставного чувства. Типична болезненность при надавливании крестцово-ягодичной точки — места выхода n. ischiadicus на бедро, а также других триггерных точек Валле и Гара. Характерным признаком седалищной невропатии является положительные симптомы натяжения Бонне (простреливающая боль у лежащего на спине больного при пассивном отведении ноги, согнутой в тазобедренном суставе и колене) и Лассега (боль при попытке поднять прямую ногу из положения лежа на спине).
В некоторых случаях невропатия седалищного нерва сопровождается трофическими и вазомоторными изменениями. Наиболее выраженные трофические расстройства локализуются на латеральной стороне стопы, пятке и тыле пальцев. На подошве возможен гиперкератоз, ангидроз или гипергидроз. На задне-латеральной поверхности голени выявляется гипотрихоз. Вследствие вазомоторных нарушений возникает цианоз и похолодание стопы.
Диагностика невропатии седалищного нерва
Диагностический поиск проводится в основном в рамках неврологического осмотра пациента. Особое внимание невролог обращает на характер болевого синдрома, зоны гипестезии, снижение мышечной силы и выпадение рефлексов. Анализ этих данных позволяет установить топику поражения. Ее подтверждение проводится при помощи электронейрографии и электромиографии, которые позволяют дифференцировать седалищную мононевропатию от пояснично-крестцовой плексопатии и радикулопатий уровня L5-S2.
Последнее время для оценки состояния ствола нерва и окружающих его анатомических образований используют методику УЗИ, способную дать информацию о наличии опухоли нерва, его сдавлении, дегенеративных изменениях и т. п. Определение генеза невропатии может проводиться с использованием рентгенографии позвоночника (в некоторых случаях — КТ или МРТ позвоночника), рентгенографии таза, УЗИ малого таза, УЗИ и рентгенографии тазобедренного сустава, КТ сустава, анализа сахара крови и пр.
Лечение невропатии седалищного нерва
Первоочередным является устранение причинных факторов. При травмах и ранениях проводится пластика или шов нерва, репозиция костных отломков и иммобилизация, удаление гематом. При объемных образованиях решается вопрос об их удалении, при наличии грыжи диска — о дискэктомии. Параллельно проводится консервативная терапия, направленная на купирование воспаления и болевой реакции, улучшение кровоснабжения и метаболизма пораженного нерва.
Как правило, фармакотерапия включает нестероидные противовоспалительные (ибупрофен, лорноксикам, нимесулид, диклофенак), препараты, улучшающие кровообращение (пентоксифиллин, никотиновая кислота, бенциклан), метаболиты (гидрализат из крови телят, тиоктовая кислота, витамины гр. В). Возможно применение лечебных блокад — локального введения препаратов в триггерные точки по ходу седалищного нерва.
Из методов немедикаментозного воздействия успешно применяются физиотерапия (СМТ, УВЧ, диадинамотерапия, локальное УФО), массаж, постизометрическая релаксация; в восстановительном периоде — лечебная физкультура.
Источник
