Нагрубание грудных желез у новорожденных код по мкб
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Мастит новорожденных.

Мастит новорожденных
Описание
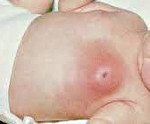
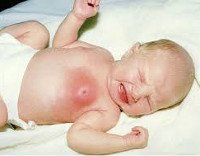
Мастит новорожденных. Острое инфекционно — воспалительное заболевание молочной железы у детей в первые недели жизни. Проявляется внешними изменениями области молочной железы в виде нагрубания, синюшно-багрового оттенка кожи над пораженной областью и местной гипертермии. Всегда отмечается общее повышение температуры до 39С° и более, возможно отделение гноя через центральный проток молочной железы. Мастит новорожденных диагностируется клинически и лабораторно. Проводится консервативное и хирургическое лечение, тактика определяется стадией формирования абсцесса.
Дополнительные факты
Мастит новорожденных встречается достаточно редко. К данному состоянию в ряде случаев ошибочно относят мастопатию новорожденных с отчасти похожими клиническими симптомами, однако причины последней являются гормональными и не связаны с инфекцией. Мастит новорожденных одинаково часто встречается у девочек и мальчиков. Актуальность заболевания в педиатрии связана с общими анатомическими особенностями детей данного возраста, тяжестью патологического процесса, его опасностью для жизни и здоровья больных. Возможна быстрая генерализация инфекции с развитием сепсиса, что значительно повышает риск для жизни малыша. Со стороны родителей часто имеет место гипердиагностика, связанная с физиологическим нагрубанием молочных желез (мастопатия новорожденного), и последующее самолечение, способное серьезно ухудшить состояние ребенка и негативно повлиять на его здоровье.
Мастит новорожденных
Симптомы
Мастит новорожденных развивается вследствие инфицирования тканей передней грудной стенки. Основными возбудителями являются стафилококк и стрептококк. Предрасполагает к развитию инфекции, как правило, нарушение норм ухода за новорожденными, приводящее к появлению опрелостей, в области которых обнаруживается возбудитель. Определенную роль играют микротрещины и травмы в области молочных желез, где и происходит формирование первичного очага инфекции. Мастит новорожденных чаще всего развивается в период физиологического нагрубания молочных желез малыша, которое имеет место в первые две недели жизни.
Мастит новорожденных проявляется обычно на 7-10 день жизни ребенка. Характерно развитие типичных признаков воспалительного процесса. Сначала обращает на себя внимание уплотнение в области молочной железы, обычно одностороннее. Одновременно отмечается повышение температуры тела, чаще значительное, до 39С° и выше. Пальпация болезненна, при этом область над пораженной железой на начальных этапах не изменена. Позже кожа над очагом инфекции приобретает синюшно-багровый оттенок, зона инфильтрации сменяется очагом флюктуации. Это означает, что гнойник в данной области уже сформировался. Гипертермия продолжает нарастать, вследствие интоксикации страдает общее состояние ребенка. При пальпации возможно незначительное выделение гноя, иногда гной выделяется спонтанно.
Лейкоцитоз.
Диагностика
Основа диагностики – физикальное обследование и сбор анамнеза. При осмотре педиатр обнаруживает инфильтрат либо зону флюктуации, местное и общее повышение температуры. При пальпации можно заметить гнойное отделяемое. В общем анализе крови выявляется лейкоцитоз со сдвигом влево и другие признаки инфекции. Возбудитель достоверно определяется после исследования содержимого абсцесса. Обязательно проведение дифференциальной диагностики мастита новорожденных с мастопатией, которая имеет место практически у всех детей после рождения. Данное состояние также проявляется нагрубанием молочных желез и гиперемией (присутствуют некоторые признаки воспаления). Главным отличием является отсутствие инфекции как таковой.
Лечение
В фазу инфильтрации проводится консервативная терапия. Показано физиолечение методами УВЧ и УФО, лечение местными средствами. Уже на данном этапе начинается антибиотикотерапия, препарат подбирается эмпирически. После формирования очага инфекции осуществляется хирургическое лечение мастита новорожденных. Вскрытие мастита проводится радиальными разрезами, не затрагивающими ареолу. Чаще используется несколько разрезов. После вскрытия происходит отделение гноя. Разрезы дренируются на несколько дней, к лечению добавляются повязки с гипертоническим раствором для более быстрой санации очага инфекции. Продолжается антибиотикотерапия, при этом возможен подбор препарата с учетом чувствительности возбудителя, установленной при исследовании гнойного отделяемого.
Прогноз
Прогноз мастита новорожденных благоприятный. Исходом обычно становится полное излечение. В отдельных случаях возможно распространение инфекции по мягким тканям с формированием флегмоны. Данное осложнение представляет угрозу для жизни ввиду быстрого развития сепсиса с полиорганной недостаточностью. Лечение только хирургическое, ребенок наблюдается в палате интенсивной терапии и реанимации. Осложнения мастита новорожденных встречаются редко и, как правило, становятся следствием несвоевременной диагностики, а значит, невнимательности или неопытности родителей, поскольку инфекция чаще развивается уже после выписки из роддома.
Профилактика
Профилактическими мерами являются соблюдение правил ухода за новорожденным и регулярные осмотры тела ребенка.
Источник
Период новорожденности – важный этап в развитии ребенка, который является основой для дальнейшего формирования организма. Сразу после появления на свет отдельные системы организма только начинают функционировать, происходит их активация и дальнейшая дифференцировка для стабильной работы, другие органы и системы начинают свою работу еще во внутриутробном периоде. Конечно возникают сбои, проявляются различные пугающие родителей симптомы, которые часто требуют разъяснения их природы и постоянного наблюдения до нормализации состояния крохи.
В период новорожденности такими тревожными симптомами для родителей чаще всего являются различные транзиторные состояния ребенка — физиологическая желтуха, милии, половой криз, мочекислый диатез, физиологическая диспепсия и другие.
Много вопросов вызывает именно половой криз, который может проявляться физиологической мастопатией (нагрубанием или увеличением молочных желез) как у девочек, так и у мальчиков, и различными выделениями у новорожденных девочек — в виде слизистых серовато-белых или кровянистых выделений из влагалища.
Сегодня я хочу рассказать о природе физиологической мастопатии, уходом и наблюдением при этом состоянии и ее отличием от мастита, который редко, но все же может возникать у новорожденных при этом состоянии.
Итак:
Почему возникает физиологическая мастопатия
Все органы и системы организма малыша в утробе матери развиваются постепенно, а формирование анатомических структур репродуктивной системы и грудных желез начинается примерно на 9 -10-й неделе под воздействием эстрогенов и прогестерона при этом «используются» материнские гормоны, ведь до рождения его эндокринная система практически не включается в работу.
Сразу после рождения организм ребенка старается адаптироваться к новому миру, все его системы перестраиваются к условиям внешней среды. Это момент стресса для новорожденного, в который все силы его организма включаются в работу и становятся активными в том числе и эндокринная система. Но физиологическая мастопатия чаще всего возникает в связи с тем, что до момента рождения в материнской утробе ребенок получал большое количество женских гормонов, они помогали ему нормально расти и развиваться. А после рождения такое активное получение материнских гормонов прекращается, что влечет за собой перестройку организма. Как правило, первые симптомы данного состояния появляются на 3-5-е сутки жизни. Пик криза наблюдается на 7-11-й день – ребенок еще окончательно не адаптирован, а остался минимум материнского гормона (эстрогена). Кроме этого в этот период наблюдается повышение уровня гормонов гипофиза в крови малыша — в том числе и пролактина, который и усиливает нагрубание и увеличение молочных желез и девочек и грудных желез у мальчиков.
У некоторых детей процесс адаптации происходит физиологично, у других могут возникнуть проблемы. К примеру, при проникновении в организм инфекции возможно развитие мастита у новорожденных.
Кроме этого нужно помнить, что существует еще понятие как минипубертат — активация выработки гормонов аденогипофиза, продукции гонадотропинов. И у девочек при минипубертате наблюдается увеличение грудных желез — изолированное телархе, которое не сопровождается системным действием половых гормонов, а у мальчиков увеличивается продукция тестостерона.
Минипуберт возникает:
— с 1,5 – 6 месяцев – у мальчиков;
— с 3 месяцев до 1,5 лет – у девочек.
Это значит, что повторное увеличение молочных желез у девочек с трех месяцев до 1,5 лет может быть как вариант физиологической нормы, так и симптомом преждевременного полового созревания, которое нужно исключать.
Мастопатия у новорожденных, которая проходит до 10-й недели жизни, является вариантом нормы и не требует специальных лечебных мер.
Во всех остальных случаях увеличения молочных желез у девочек и грудных желез у мальчиков необходима консультация педиатра, а возможно и эндокринолога.
Что именно происходит в период гормонального криза?
- половые органы могут слегка краснеть и отекать;
- из половых путей могут появляться выделения кровянистого или гнойного состава;
- в грудных железах также происходят изменения: они слегка набухают из-за отека подкожной клетчатки, что может доставлять ребенку дискомфорт, а иногда – боль; этот процесс называется физиологическая мастопатия. Такое состояние является естественным и лечить его не следует — через 5 — 7 дней мастопатия пройдет самостоятельно.
Внешне мастопатия у детей проявляется:
- Набуханием груди (сосков и немного околососковых тканей). Нормальным являются припухлости диаметром не более 30 мм.
- Небольшое покраснение вокруг соска (без выраженной болезненности).
- Могут присутствовать незначительные выделения из сосков. Ни в коем случае нельзя специально или нечаянно сдавливать грудь, это может привести к травмированию тканей или инфицированию.
- Сопутствующим признаком может быть небольшая припухлость половых органов.
- Редко наблюдаются высыпания на коже.
Почему развивается мастит новорожденного?
Если во время развития физиологической мастопатии в организм ребенка попадает инфекция (как правило, стафилококковая или стрептококковая), возникает риск мастита новорожденного: причем, он может возникнуть и у новорожденных девочек, и у новорожденных мальчиков.
Стафилококковые или стрептококковые бактерии могут жить в организме матери (к примеру, на поверхности ее кожи или на слизистой носоглотки), а также находиться на поверхности в туалетах и ванных комнатах.
Чаще всего мастит у новорожденного развивается уже после выписки из роддома — примерно на 10-м дне жизни малыша. К этому моменту молочные железы ребенка должны прийти в норму. И если мама видит, что этого не произошло — необходимо срочно проконсультироваться с педиатром.
Микроорганизмы проникают в организм при определенных условиях, как правило — когда родители неправильно ухаживают за ребенком, не учитывая особые свойства его кожи:
- в ней очень много микрососудов;
- она обладает большой проницаемостью, поэтому любые вещества с ее поверхности тут же попадают внутрь организма и в кровоток;
- жировая клетчатка под кожей очень толстая и рыхлая;
- потовые и сальные железы пока еще не могут нормально функционировать и создавать антибактериальную защиту; и если материнский иммунитет не смог защитить ребенка от бактерий (ведь кожа малыша не сразу принимает от матери все ее микроорганизмы — процесс этого заселения происходит постепенно), они тут же вызывают в организме инфекционную патологию;
- процесс терморегуляции еще не отлажен;
- кожа очень насыщена жидкостью.
Как и почему может присоединиться инфекция?
- если ребенок одет без учета температуры воздуха, и на его коже возникают опрелости;
- если на одежде малыша присутствуют грубые швы или края, которые травмируют нежную кожу;
- если во время обработки кожи ребенка мама случайно царапает или повреждает покров (к примеру, маникюром).
Признаки мастита у новорожденных
Если есть подозрение на инфекционное воспаление, обследовать ребенка должен хирург. В большинстве случаев воспалительный процесс в груди развивается на фоне попадания в организм золотистого стафилококка. Проникнуть он может сквозь выводные протоки в грудных железах или через поврежденный верхний слой эпидермиса при неправильном уходе за ним. Эти факторы провоцируют развитие мастита.
Симптомы мастита:
- во время прикосновения к грудным железам малыш плачет;
- как правило инфекция проникает в одну из желез (гораздо реже она поражает обе), из-за чего грудная железа становится более плотной, у малыша появляется сильная боль при прикосновении;
- в области заражения кожа краснеет;
- температура тела малыша поднимается до отметки 39 °С;
- ребенок плачет, когда его пеленают или переодевают;
- малыш отказывается от груди, становится вялым;
- позже в очаге инфекции скапливается гной, при надавливании на эту область ребенок очень сильно кричит, испытывая боль;
- при гнойном мастите из сосков новорожденного может самопроизвольно (без надавливания) выделяться гной.
Такое состояние является для ребенка чрезвычайно опасным
Поэтому уже при первых симптомах мастита следует обратиться к педиатру или вызвать скорую помощь.
Если помощь не оказать вовремя — гной может расплавить находящиеся рядом с грудной железой ткани и проникнуть в другие ее отделы. Такое состояние способно привести к диагнозу флегмоны грудной стенки — гнойного воспаления жировой клетчатки.
Более серьезные состояния, к которым может привести мастит новорожденного – сепсис и генерализованная инфекция (распространение инфекции по всему организму), что угрожает жизни ребенка.
Для новорожденной девочки мастит более опасен, чем для мальчика: если в процессе болезни гибнут ацинусы (составные части молочной железы), на их месте появляется соединительная ткань. В таком случае, когда девушка повзрослеет, ее грудь скорее всего будет развиваться асимметрично.
Как лечат мастит у новорожденных
В клинических рекомендациях по лечению мастита новорожденных говорится о том, что перед назначением терапии необходимо установить стадию развития болезни.
Если это начальная (инфильтративная) стадия, то лечение мастита у новорожденного рекомендуется проводить:
- специальными мазями, нанесенными на повязку;
- ультрафиолетовым облучением или УВЧ, которые губительно действуют на бактерии;
- компрессами с магнезией для снятия отека и боли;
- компрессами димексида с физраствором в качестве антисептика;
- спиртовыми компрессами;
- мазью Вишневского;
- суппозиториями или сиропом с парацетамолом для снятия боли и температуры;
- лечение мастита новорожденных может быть усилено антибиотиками широкого спектра действия.
Но все это должен назначить и контролировать только врач — педиатр или хирург.
Однако все эти назначения могут быть эффективны, пока в железе не сформировался гнойный очаг. Если он возник — новорожденному скорее всего потребуется хирургическая операция, во время которой будет удален гной и промыта полость. После операции на рану будет наложена повязка с гипертоническим раствором. В дополнение назначается курс антибиотиков.
Как не допустить мастит новорожденного
- ухаживайте за кожей малыша правильно, заранее подготовьте ребенку его первую одежду: выстирайте ее специальным детским порошком и обязательно прогладьте утюгом (это также необходимо делать в течение всего первого месяца после выписки из роддома);
- когда в результате гормонального криза у ребенка будут нагрубать молочные железы, не трогайте и не давите на них, ни в коем случае не выдавливайте их содержимое;
- одевайте ребенка в соответствии с температурным режимом, не перегревайте его тело;
- накануне родов избавьтесь от длинного маникюра и тщательно обрабатывайте свои ногти.
Источник
Все материалы
Клинические протоколы МЗ РК
ҚР ДСӘДМ клиникалық хаттамалар
Клинические рекомендации МЗ РФ
Клинические протоколы МЗ РБ
Международные клинические руководства
Обзорные статьи по заболеваниям
- Ещё
Клинические протоколы МЗ РК — 2020
Клинические протоколы МЗ РК — 2019
Клинические протоколы МЗ РК — 2018
Клинические протоколы МЗ РК — 2017
ҚР ДСӘДМ клиникалық хаттамалар — 2017
Клинические протоколы МЗ РК — 2016
Клинические протоколы МЗ РК — 2015
Клинические протоколы МЗ РК — 2014
ҚР ДСӘДМ клиникалық хаттамалар — 2014
Клинические протоколы МЗ РК — 2013
Архив — Клинические протоколы МЗ РК — 2012 (Приказы №883, №165)
Архив — Клинические протоколы МЗ РК (Протокол №8 от 17.04.2012 г., Экспертный совет МЗ РК)
Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Архив — Аурулардың диагностикасы және емдеу хаттамалары (Приказ №764, 2007, №165, 2012)
Архив — Протоколы диагностики и лечения Министерства здравоохранения Республики Казахстан (2006, устар.)
Клинические протоколы (Беларусь)
Клинические рекомендации РФ (Россия) 2013-2017
Клинические рекомендации РФ (Россия) 2018-2020
Международные клинические руководства для использования в РК
Источник
