Снижение овариального резерва код мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Диагностика
- Прогноз
- Профилактика
- Список литературы
Другие названия и синонимы
Снижение фолликулярного резерва.
Названия
Название: Снижение овариального резерва.
Снижение овариального резерва
Синонимы диагноза
Снижение фолликулярного резерва.
Описание
Уменьшенный резерв яичников. Это снижение способности яичников реагировать на гормональную стимуляцию с ростом фолликула, в то же время ухудшая качество яиц. Недостаточный репродуктивный потенциал приводит к постоянному бесплодию, которое не поддается лечению. На ранних стадиях укорочение менструального цикла может быть разрушительным. Для диагностики используется анализ антимуллерного гормона (АМГ), УЗИ фолликулярного резерва яичников. Не существует конкретных способов увеличения резерва яичников. Пациентам, которые планируют забеременеть, предлагается использовать современные репродуктивные технологии.

Снижение овариального резерва
Дополнительные факты
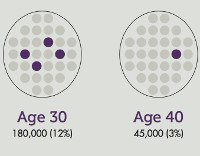
Уменьшение яичникового или фолликулярного резерва является физиологическим процессом у женщин старше 35 лет. Исследования показали, что он уменьшается в два раза с 37 лет, и 45-летние дети обычно имеют тенденцию к зачатию. Преждевременное истощение яичников встречается у 1-3% населения в целом и у 4-18% при наличии первичной аменореи. Не всегда возможно определить руководящие факторы, поэтому он считается идиопатическим у половины пациентов со сниженными резервами. У женщин, которые родились недоношенными, высокий уровень фолликулов наблюдается в молодом возрасте.
Причины
Сокращение яичникового резерва является естественным процессом, который обычно становится заметным через 35 лет. Он может ускоряться под воздействием внешних и внутренних факторов, тогда у яичников появляются признаки недостаточности яичников. Основными причинами низкого фолликулярного резерва являются:
• Синдром поликистозных яичников. Нейроэндокринное расстройство, которое не овулирует, образовано маленькими фолликулярными кистами под плотной капсулой, которая покрывает яичники.
• Генитальный эндометриоз. Поражение половых желез связано с образованием эндометриоидных кист, развитием иммунных и воспалительных реакций в очаге. Уменьшение резерва фолликула заметно при 3-4 степени эндометриоза.
• Хирургические операции. При резекции яичников количество здоровых тканей уменьшается, ухудшается кровоснабжение оставшейся области, поэтому способность к созреванию фолликулов снижается на 50-73%. Никаких изменений в резерве яичников не наблюдается при коагуляции эндометриоза яичников или открытии капсулы кисты.
• Токсичный урон. Комбинированное лечение рака вызывает повреждение половых желез. Цитостатики вызывают деструктивные процессы в клетках гранулезы, фолликулярную атрезию. Аналогичный эффект оказывает курение более 10 сигарет в день.
• Воспалительные заболевания. Хронический офорит, повреждение кортикального слоя условно-патогенными и патогенными микроорганизмами уменьшает запас ооцитов. В тканях яичника остается небольшое количество первичных фолликулов, способных к созреванию.
Патогенез
К моменту полового созревания в организме женщины находится 400-500 тысяч незрелых фолликулов. Во время каждой овуляции один ооцит теряется и несколько сотен умирают каждый месяц под воздействием различных факторов. В возрасте 35 лет остается около 25 000 человек, но процесс деградации ускоряется. Обычно в менструальном цикле происходят изменения, которые служат предвестниками приближающейся менопаузы.
Механизм сокращения яичникового резерва зависит от причин этого состояния. Было установлено, что при эндометриозе количество фолликулов уменьшается на всех этапах развития. В 2007 году М. Долманс и группа ученых из Католического университета в Лувене предложили теорию «выгорания», согласно которой ооциты созревают быстрее при эндометриозе, поэтому их запасы заранее истощаются. Это подтверждается дистрофическими процессами в гранулемах, изменением состава фолликулярной жидкости и ускорением апоптоза.
У девочек, родившихся в период от 27 до 36 недель, внутриутробный процесс созревания половых органов не заканчивается, а грудное вскармливание ребенка не создает нормальных условий для его завершения. Следовательно, они обычно имеют нарушения развития, снижение репродуктивной функции и высокую частоту поликистозных яичников. При СПКЯ происходят гормональные и овуляторные изменения, приводящие к быстрому истощению яичников и нарушению репродуктивной функции.
Уменьшение яичникового резерва проявляется снижением синтеза АМГ. Этот гормон секретируется клетками гранулезы и поддерживается в постоянной концентрации в течение всего менструального цикла. При разрушении гранулы ее количество уменьшается пропорционально. Позже происходят изменения в синтезе эстрогена, ановуляторных циклов. По механизму обратной связи наблюдается повышение уровня ФСГ. Но нет ответа на его стимулирующий эффект, ткани яичников постепенно гипопластичны, наступает менопауза.
Симптомы
В начальный период снижение функции яичников не вызывает симптомов. Позже женщина может заметить, что менструальный цикл сокращен до 24-26 дней и ниже. На продвинутой стадии появляются сбои в цикле, он теряет регулярность. Зачатие у пациентов со снижением резерва ооцитов естественным образом невозможно, но использование вспомогательных технологий не всегда дает ожидаемый результат.
При уменьшении резерва ооцитов признаки основной патологии появляются первыми. Воспалительные процессы сопровождаются ноющими болями в области живота, профузной лейкореей. Эндометриоз характеризуется нарушениями цикла. PCOS часто сопровождается ожирением, гирсутизмом, прыщами и аменореей. На более поздних стадиях, когда дефицит эстрогена присоединяется к дефициту яичникового резерва, становятся очевидными вегетативные симптомы: приливы, потливость, тахикардия. Появляются нарушения сна, эмоциональная лабильность и другие признаки приближающейся пременопаузы.
Диагностика
Критерии.
Чтобы подтвердить уменьшение овариального резерва, они опираются на определенные критерии. Они включают в себя:
• старше 35 лет.
• время цикла менее 26 дней.
• увеличение ФСГ более 10 МЕ / мл.
• наличие менее 5 фолликулов диаметром до 10 мм в течение 2-3 дней цикла в яичнике.
• уменьшение объема яичника до 8 см3 или менее.
Прогноз
При уменьшении резерва яичника репродуктивный прогноз неблагоприятный. Невозможно остановить ухудшение функции яичников. Профилактика заключается в том, чтобы бросить курить, предотвратить половые инфекции и быстро лечить воспалительные заболевания органов малого таза. При эндометриозе или СПКЯ разрушение патологических очагов предпочтительнее резекции.
Профилактика
Женщинам, которые должны пройти химиотерапию или лучевую терапию, рекомендуется делать яйцеклетку яйцеклеткой. У молодых женщин и девочек-подростков может быть проведена криоконсервация ткани яичника для последующего восстановления репродуктивной функции. После курса онкологического лечения выполняется аутотрансплантация кортикального слоя яичников, менструальный цикл и способность к зачатию восстанавливаются в течение нескольких месяцев.
Список литературы
1. Оценка факторов, определяющих овариальный резерв у женщин с нарушенной репродуктивной функцией/ В. А Гурьева В. А Куракина// Журнал акушерства и женских болезней. – Т. LXI, выпуск 6. — 2012.
2. Сравнительный анализ овариального резерва у женщин с ожирением в репродуктивном периоде/ О. Р. Григорян, Р. К. Михеев и тд;// Терапевтический архив. — №10 — 2018.
3. Состояние овариального резерва при некоторых формах бесплодия. Диссертация/ Жорданидзе Р. О. — 2011.
4. Антимюллеров гормон как показатель фертильности женщин позднего репродуктивного возраста/ А. И. Королькова, Н. Г, Мишиева и тд;// Проблемы репродукции. — №2 — 2018.
Источник

Снижение овариального резерва – это уменьшение способности яичников отвечать на гормональную стимуляцию ростом фолликулов с одновременным ухудшением качества яйцеклеток. Недостаточный репродуктивный потенциал становится причиной стойкого бесплодия, не поддающегося лечению. На начальном этапе может беспокоить укорочение менструального цикла. Для диагностики используют анализ на антимюллеров гормон (АМГ), УЗИ фолликулярного резерва яичников. Специфических способов повысить овариальный резерв не существует. Пациенткам, которые планируют беременность, предлагают прибегнуть к современным репродуктивным технологиям.
МКБ-10

Общие сведения
Снижение овариального, или фолликулярного, резерва является физиологическим процессом у женщин старше 35 лет. По данным исследований, он уменьшается в 2 раза с 37 лет, а у 45-летних способность к естественному зачатию стремится к нулю. Преждевременное истощение яичников встречается у 1-3% в общей популяции и в 4-18% при имеющейся первичной аменорее. Установить ведущие факторы не всегда удается, поэтому у половины пациенток со сниженным резервом его считают идиопатическим. Высокая частота недостаточного количества фолликулов в молодом возрасте отмечается у женщин, которые были рождены недоношенными.

Снижение овариального резерва
Причины
Снижение овариального резерва является естественным процессом, который в норме становится заметным после 35 лет. Под влиянием внешних и внутренних факторов оно может ускориться, тогда признаки недостаточности яичниковой функции появляются у более молодых пациенток. Основными причинами низкого фолликулярного резерва являются:
- Синдром поликистозных яичников. Нейроэндокринное заболевание, при котором не происходит овуляция, формируют мелкие фолликулярные кисты под плотной капсулой, покрывающей яичники.
- Генитальный эндометриоз. Поражение половых желез сопровождается образованием эндометриоидных кист, развитием иммунных и воспалительных реакций в очаге. Снижение резерва фолликулов становится заметным при 3-4 степени эндометриоза.
- Хирургические операции. При резекции яичника уменьшается количество здоровой ткани, ухудшается кровоснабжение оставшегося участка, поэтому происходит снижение способности к созреванию фолликулов на 50-73%. Изменений овариального резерва не наблюдается при проведении коагуляции эндометриоза яичников или вскрытии капсулы кисты.
- Токсическое поражение. Комбинированное лечение онкологических заболеваний ведет к повреждению половых желез. Цитостатики вызывают деструктивные процессы в клетках гранулезы, атрезию фолликулов. Аналогичное влияние оказывает курение более 10 сигарет в день.
- Воспалительные заболевания. Хронический оофорит, поражение коркового слоя условно-патогенными и патогенными микроорганизмами снижает резерв ооцитов. В овариальных тканях остается небольшое количество примордиальных фолликулов, способных к созреванию.
Патогенез
К моменту полового созревания в организме женщины насчитывается 400-500 тысяч незрелых фолликулов. Во время каждой овуляции теряется по 1 ооциту, и ежемесячно под действием различных факторов гибнет несколько сотен. К 35 годам их остается около 25 тыс., но процесс деградации ускоряется. В норме появляются изменения менструального цикла, которые служат предвестниками приближения климакса.
Механизм снижения овариального резерва зависит от причин этого состояния. Установлено, что при эндометриозе уменьшается количество фолликулов на всех стадиях развития. В 2007 г. М. Долманс и группа исследователей Католического университета Лувена предложили теорию «выгорания», согласно которой при эндометриозе происходит усиленное созревание ооцитов, поэтому их запас истощается раньше времени. Это подтверждается дистрофическими процессами в гранулезных клетках, изменением состава фолликулярной жидкости и ускорением апоптоза.
У девочек, родившихся в сроке 27-36 недель, не завершается внутриутробный процесс созревания половых органов, а выхаживание ребенка не создает нормальных условий для его завершения. Поэтому у них часто отмечаются аномалии развития, снижение репродуктивной функции и высокая частота поликистозных яичников. При СПКЯ возникают гормональные и овуляторные изменения, ведущие к быстрому истощению яичников и репродуктивной дисфункции.
Снижение овариального резерва проявляется уменьшением синтеза АМГ. Этот гормон секретируется гранулезными клетками и поддерживается в постоянной концентрации на протяжении менструального цикла. При деструкции гранулезы его количество пропорционально уменьшается. Позже появляются изменения в синтезе эстрогенов, ановуляторные циклы. По механизму обратной связи отмечается увеличение уровня ФСГ. Но на его стимулирующее действие нет ответа, овариальные ткани постепенно гипоплазируются, наступает климакс.
Симптомы
В начальном периоде снижение функции яичников не дает симптомов. Позже женщина может заметить, что менструальный цикл сокращается до 24-26 дней и ниже. В запущенной стадии появляются сбои в цикле, он теряет регулярность. Зачатие у пациенток со снижением резерва ооцитов невозможно естественным путем, но и использование вспомогательных технологий не всегда дает ожидаемый результат.
При снижении резерва ооцитов на первое место выходят признаки основной патологии. Воспалительные процессы сопровождаются ноющей болью в животе, обильными белями. Для эндометриоза характерны нарушения цикла. СПКЯ часто сопутствует ожирение, гирсутизм, акне и аменорея. На поздних стадиях, когда к недостаточности овариального резерва присоединяется дефицит эстрогенов, становятся выраженными вегетативные симптомы: приливы, потливость, тахикардия. Появляются нарушения сна, эмоциональная лабильность и другие признаки приближения пременопаузы.
Диагностика
Критерии
Чтобы подтвердить снижение овариального резерва, опираются на определенные критерии. Они включают:
- возраст больше 35 лет
- продолжительность цикла меньше 26 дней
- повышенный ФСГ более 10 МЕ/мл
- наличие менее 5 фолликулов диаметром до 10 мм на 2-3 день цикла в яичнике
- снижение объема яичников до 8 см3 и меньше.
Методы
Для исследования используют следующие методы:
- Гинекологический осмотр. Репродуктивные органы обычных размеров, но при эндометриоидных кистах яичники могут быть увеличены. После присоединения дефицита эстрогена отмечается сухость влагалища.
- Кровь на АМГ. Анализ можно сдавать в любой день цикла, при сниженном резерве его показатель 0,5-1,1 нг/мл. Но при СПКЯ показатель может повышаться из-за одновременного созревания большого количества ооцитов.
- Гормональный профиль. Необходим для комплексной оценки состояния пациентки. Включает ФСГ, ЛГ, эстрадиол, прогестерон, пролактин, тестостерон. Снижение яичникового резерва сопровождается уменьшением эстрадиола и увеличением ФСГ.
- Сонография. УЗИ-оценку фолликулярного резерва проводят в начале менструального цикла. Отмечают недостаток количества антральных фолликулов, гипоплазию яичников. Иногда визуально заметны характерные для основной патологии изменения – поликистоз, очаги эндометриоза.
Лечение снижения овариального резерва
Восстановить сниженный фолликулярный резерв невозможно. Продолжительный прием комбинированных оральных контрацептивов, других гормональных препаратов не может остановить этот процесс. Поэтому используются методики, которые направлены на сохранение генеративной функции. Это могут быть следующие варианты репродуктивных технологий:
- Стимуляция овуляции. При помощи комбинации гонадотропинов с начала менструального цикла у пациентки стимулируют созревание нескольких десятков яйцеклеток. Но методика не может применяться в случае, если уже были попытки симуляции с недостаточным ответом.
- Использование донорских яйцеклеток. При сохраненной репродуктивной функции, но значительном снижении овариального резерва проводят оплодотворение донорскими свежими или криоконсервированными яйцеклетками. В этом случае требуется только гормональная поддержка для сохранения беременности.
- Использование собственных замороженных ооцитов. Женщинам, которым проводится химиотерапия, предлагают предварительно законсервировать яйцеклетки, чтобы позже использовать их для ЭКО.
- Суррогатное материнство. К этому методу могут прибегнуть пациентки с низкой овариальной функцией и неудачными попытками ЭКО. Ребенка вынашивает другая женщина, которая не является биологической матерью.
Прогноз и профилактика
При снижении овариального резерва репродуктивный прогноз неблагоприятный. Остановить ухудшение функции яичников невозможно. Профилактика заключается в отказе от курения, предотвращении заражения половыми инфекции и своевременном лечении воспалительных заболеваний малого таза. При эндометриозе или СПКЯ отдают предпочтение деструкции патологических очагов, а не резекции.
Женщинам, которым предстоит химиотерапия или лучевое лечение, рекомендуется провести ветрификацию яйцеклеток. У молодых женщин и девочек-подростков для последующего восстановления репродуктивной функции может проводиться криоконсервация овариальной ткани. После курса лечения онкологии выполняется аутотрансплантация кортикального слоя яичников, в течение нескольких месяцев восстанавливается менструальный цикл и способность к зачатию.
Литература 1. Оценка факторов, определяющих овариальный резерв у женщин с нарушенной репродуктивной функцией/ В.А Гурьева В.А Куракина// Журнал акушерства и женских болезней. – Т. LXI, выпуск 6. — 2012. 2. Сравнительный анализ овариального резерва у женщин с ожирением в репродуктивном периоде/ О.Р. Григорян, Р.К. Михеев и др.// Терапевтический архив. — №10 — 2018. 3. Состояние овариального резерва при некоторых формах бесплодия. Диссертация/ Жорданидзе Р.О. — 2011. 4. Антимюллеров гормон как показатель фертильности женщин позднего репродуктивного возраста/ А.И. Королькова, Н.Г, Мишиева и др.// Проблемы репродукции. — №2 — 2018. | Код МКБ-10 E28.2 E28.3 E28.8 |
Снижение овариального резерва — лечение в Москве
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Дисфункция яичников.
Дисфункция яичников
Описание
Дисфункция яичников. Расстройство гормональной функции яичников вследствие воспалительного процесса или эндокринных расстройств, проявляющееся целым рядом патологических состояний. Характеризуется нарушениями менструального цикла: его чрезмерным удлинением (более 35 дней), либо укорочением (менее 21 дня), сопровождающимися последующим дисфункциональным маточным кровотечением. Также может проявляться симптомокомплексом предменструального синдрома. Может повлечь за собой развитие эндометриоза, миомы матки, мастопатии, рака молочных желез, бесплодия.
Дополнительные факты
Под дисфункцией яичников понимается расстройство гормонообразующей функции яичников, ведущее к отсутствию овуляции и нарушению менструального цикла. Проявлениями дисфункции яичников служат дисфункциональные маточные кровотечения, т. Е. Кровотечения продолжительностью свыше 7 дней после задержки менструации дольше 35 дней, или частые, нерегулярные, беспорядочные менструации, приходящие через разные интервалы времени (но менее 21 дня).
Нормальный менструальный цикл длится от 21 до 35 дней с менструальным кровотечением продолжительностью 3-7 дней. Физиологическая норма кровопотери при менструации обычно не превышает 100-150 мл. Поэтому, любые отклонения в ритмичности, длительности менструального цикла и объеме кровопотери расцениваются как проявление дисфункции яичников.
Дисфункция яичников и планирование беременности.
Подготовку и осуществление беременности при дисфункции яичников необходимо проводить под контролем и при помощи гинеколога-эндокринолога. Для этого необходимо пройти курс терапии, направленной на восстановление овуляторного менструального цикла. При дисфункции яичников с этой целью назначается гормональное лечение препаратами хорионического гонадотропина, кломифена, менотропина, которые применяются, начиная с 5 дня менструального цикла по 9 день включительно.
В течение курса приема назначенного препарата с помощью УЗИ-контроля фиксируется скорость и степень созревания фолликула. При достижении фолликулом необходимой степени зрелости и размера 18 мм и толщины эндометрия 8-10 мм пациентке вводится хорионический гонадотропин человека (ХГЧ), вызывающий овуляцию. Подобная стимуляционная терапия проводится обычно в течение еще трех последующих менструальных циклов. Затем еще в течение трех циклов применяются препараты прогестерона с 16 по 26 день менструального цикла. Контроль наступления овуляции осуществляется с помощью измерения базальной (ректальной температуры) и контрольными ультразвуковыми исследованиями.
Методы лечения дисфункции яичников, которые применяет современная гинекология, во многих случаях позволяют добиться стабилизации менструального цикла и регулярного наступления овуляции. Благодаря этому женщина может забеременеть и выносить ребенка. Если, несмотря на лечение, беременность не наступает, необходима консультация репродуктолога для решения вопроса о целесообразности искусственного оплодотворения с последующей подсадкой эмбрионов в полость матки. По показаниям для ЭКО могут использоваться донорская яйцеклетка или донорский эмбрион. Репродуктивные технологии также предусматривают криоконсервацию эмбрионов, не подвергшихся переносу в матку, для их использования при необходимости повторного ЭКО. У женщин с дисфункцией яичников ведение беременности должно проводиться с ранних сроков и с повышенным вниманием.
Женская репродуктивная система — это зеркало, в котором отражается общее здоровье организма, и она первой реагирует на возникающие патологические состояния нарушением менструальной и детородной функций. Ответ на вопрос: лечить или не лечить дисфункцию яичников в том случае, если общее самочувствие при этом страдает несильно – однозначен: лечить и как можно раньше! Дисфункция яичников иногда страшна не столько своими проявлениями, сколько отдаленными последствиями, среди которых самые частые — это бесплодие, мастопатия, миома матки, злокачественные новообразования половой системы и молочных желез, тяжелые эндокринные поражения.
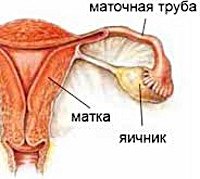
Дисфункция яичников
Симптомы
Регуляцию деятельности яичников осуществляют гормоны передней доли гипофиза: лютеинизирующий (ЛГ), фолликулостимулирующий (ФСГ) и пролактин. Определенное соотношение данных гормонов на каждом этапе менструального цикла обеспечивает нормальный яичниковый цикл, во время которого происходит овуляция. Поэтому в основе дисфункции яичников лежат регуляторные нарушения со стороны гипоталамо-гипофизарной системы, приводящие к ановуляции (отсутствию овуляции) в процессе менструального цикла.
При дисфункции яичников отсутствие овуляции и фазы желтого тела вызывает различные менструальные расстройства, связанные с недостаточным уровнем прогестерона и избытком эстрогенов. О дисфункции яичников могут свидетельствовать:
• Нерегулярные менструации, их скудость или, напротив, интенсивность, кровотечения в межменструальные периоды;
• Невынашивание беременности или бесплодие в результате нарушения процессов созревания яйцеклетки и овуляции;
• Тянущие, схваткообразные или тупые боли внизу живота и в пояснице в предменструальные и менструальные дни, а также в дни предполагаемой овуляции;
• Тяжело протекающий предменструальный синдром, проявляющийся вялостью, плаксивостью апатией, либо, напротив, раздражительностью;
• Ациклические (дисфункциональные) маточные кровотечения: частые (с перерывом менее 21 дня), редкие (с перерывом свыше 35 дней), обильные (с кровопотерей более 150 мл), длительные (более недели);
• Аменорея – ненаступление менструации в срок более 6 месяцев.
Таким образом, каждый из симптомов дисфункции яичников по отдельности является серьезным поводом для консультации гинеколога и обследования, так как ведет к бесплодию и невынашиванию плода. Кроме того, дисфункция яичников может свидетельствовать о злокачественных опухолевых заболеваниях, внематочной беременности, а также послужить толчком к развитию, в особенности у женщин старше 40 лет, миомы матки, эндометриоза, мастопатии, рака молочной железы.
Вялость. Плаксивость. Раздражительность. Редкие месячные. Увеличение веса.
Причины
Причинами дисфункции яичников служат факторы, ведущие к нарушению гормональной функции яичников и менструального цикла:
• Воспалительные процессы в яичниках (оофорит), придатках (сальпингоофорит или аднексит) и матке – (эндометрит, цервицит). Эти заболевания могут возникать в результате несоблюдения гигиены половых органов, заноса возбудителей с кровотоком и лимфотоком из других органов брюшной полости и кишечника, переохлаждения, простуды, нарушения правильной техники спринцевания влагалища.
• Заболевания яичников и матки (опухоли яичников, аденомиоз, эндометриоз, фибромиома матки, рак шейки и тела матки).
• Наличие сопутствующих эндокринных расстройств, как приобретенных, так и врожденных: ожирения, сахарного диабета, болезней щитовидной железы и надпочечников. Гормональный дисбаланс, вызываемый в организме данными заболеваниями, отражается и на репродуктивной сфере, вызывая дисфункцию яичников.
• Нервное перенапряжение и истощение в результате стрессов, физического и психологического переутомления, нерационального режима труда и отдыха.
• Самопроизвольное и искусственное прерывание беременности. Особенно опасен медицинский аборт или миниаборт при первой беременности, когда перестройка нацеленного на вынашивание беременности организма, резко обрывается. Это может вызвать устойчивую дисфункцию яичников, в будущем грозящую бесплодием.
• Неправильное расположение в полости матки внутриматочной спирали. Постановка внутриматочной спирали проводится строго при отсутствии противопоказаний с последующими регулярными контрольными обследованиями.
• Внешние факторы: смена климата, излишняя инсоляция, лучевые повреждения, прием некоторых лекарственных препаратов.
Иногда бывает достаточно даже единичного нарушения менструального цикла для того, чтобы развилась стойкая дисфункция яичников.
Диагностика
Обследованием и лечением дисфункции яичников занимается специалист гинеколог-эндокринолог. При подозрении на дисфункцию яичников врач, прежде всего, исключит хирургическую патологию: внематочную беременность и опухолевые процессы, проведет анализ менструального календаря женщины, выслушает жалобы, проведет гинекологический осмотр и составит план дальнейшей диагностики. Комплекс диагностических процедур, направленный на выявлении причин дисфункции яичников, может включать в себя:
• Ультразвуковые исследования органов малого таза, УЗИ надпочечников и щитовидной железы;
• Микроскопию и бакпосев секрета влагалища на флору, ПЦР-диагностику для исключения половых инфекций (кандидоза, уреаплазмоза, микоплазмоза, хламидиоз, трихомоноза и тд );
• Определение уровня содержания половых гормонов (пролактина, фолликулостимулирующего и лютеинизирующего гормонов, прогестерона, эстрогенов) в моче и крови;
• Анализ крови на содержание гормонов надпочечников и щитовидной железы;
• Рентгенографическое исследование черепа, МРТ и КТ головного мозга – для исключения поражений гипофиза;
• ЭЭГ головного мозга – для исключения локальных патологических изменений в нем;
• Гистероскопию с прицельной биопсией шейки матки или диагностическое выскабливание полости и канала шейки матки для последующего гистологического исследования кусочков эндометрия;
Схема обследования пациентки, страдающей дисфункцией яичников, составляется индивидуально в каждой конкретной ситуации и не обязательно включает в себя все выше перечисленные процедуры. Успех коррекции дисфункции яичников во многом определяется степенью выраженности расстройств, поэтому любые нарушения менструального цикла должны насторожить женщину и заставить ее пройти диагностику. Пациенткам с хронической дисфункцией яичников во избежание серьезных осложнений рекомендуется динамическое наблюдение и обследование у гинеколога-эндокринолога не реже 2-4 раз в году, даже при отсутствии субъективных изменений в состоянии.
Лечение
Комплекс лечебных мероприятий при дисфункции яичников преследует следующие цели: коррекцию неотложных состояний (остановку кровотечения), устранение причины дисфункции яичников, восстановление гормональной функции яичников и нормализацию менструального цикла. Лечение дисфункции яичников может осуществляться стационарно либо амбулаторно (при легком течении дисфункции яичников). На этапе остановки кровотечения назначается гормональная гемостатическая терапия, а в случае ее неэффективности проводится раздельное выскабливание слизистой оболочки полости матки с лечебно-диагностической целью. В зависимости от результата гистологического анализа назначается дальнейшее лечение.
Дальнейшее лечение дисфункции яичников зависит от причин, вызвавших заболевание. При выявлении хронических воспалительных процессов проводят лечение вызвавших их инфекций, в том числе и передающихся половым путем. Коррекция эндокринных нарушений, вызвавших дисфункцию яичников, проводится назначением гормонотерапии. Для стимуляции иммунитета при дисфункции яичников показано назначение витаминных комплексов, гомеопатических препаратов, БАДов. Важное значение в общем лечении дисфункции яичников отводится нормализации режима и образа жизни, питания и физической активности, а также физиотерапии, рефлексотерапии и психотерапевтической помощи.
С целью дальнейшей профилактики повторных маточных кровотечений и восстановления регулярного менструального цикла при дисфункции яичников применяют терапию препаратами прогестерона с 16 по 26 день цикла. После этого курса в течение семи дней начинается менструация, и ее начало расценивается как начало нового цикла. В последующем назначаются гормональные комбинированные контрацептивы для нормализации менструального цикла. Женщинам, у которых ранее наблюдалась дисфункция яичников, установка внутриматочной спирали (ВМС) противопоказана.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
|
