Может ли синдром патау повториться

Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 1 мая 2019;
проверки требуют 7 правок.
Синдром Пата́у (трисомия 13) — генетическое заболевание человека, которое характеризуется возникновением геномной мутации, а именно трисомией по 13-й хромосоме.
История
Трисомия 13 впервые описана Эразмусом Бартолином в 1657 году. Хромосомную природу заболевания выявил доктор Клаус Патау в 1960 году. Заболевание названо в его честь. Синдром Патау также был описан для племён с островов Тихого океана. Считается, что эти случаи были вызваны радиационным заражением, появившимся в результате испытаний ядерного оружия в регионе.
Этиология и эпидемиология
Встречается с частотой 1:7000-1:14000. Имеются два цитогенетических варианта синдрома Патау: простая трисомия и робертсоновская транслокация. Другие цитогенетические варианты (мозаицизм, изохромосома, неробертсоновские транслокации) обнаружены, но они встречаются крайне редко. Клиническая и патологоанатомическая картины простых трисомных форм и транслокационных не различается. 75 % случаев трисомии хромосомы 13 обусловлено появлением дополнительной хромосомы 13. Между частотой возникновения синдрома Патау и возрастом матери прослеживается зависимость, хотя и менее строгая, чем в случае синдрома Дауна. 25 % случаев СП — следствие транслокации с вовлечением хромосом 13-й пары, в том числе в трёх из четырёх таких случаев мутация de novo. В четверти случаев транслокация с вовлечением хромосом 13-й пары имеет наследственный характер с возвратным риском 14 %.
Соотношение полов при синдроме Патау близко к 1:1. Дети с синдромом Патау рождаются с истинной пренатальной гипоплазией (на 25 — 30 % ниже средних величин), которую нельзя объяснить небольшой недоношенностью (средний срок беременности 38,5 недель). Риск возникновения этого синдрома у потомства увеличивается с возрастом матери, достигая пика в среднем к 31 году[2].
Проявления заболевания
Характерным осложнением беременности при вынашивании плода с синдромом Патау является многоводие: оно встречается почти в 50 % случаев Синдрома Патау.
При синдроме Патау наблюдаются тяжёлые врождённые пороки. Дети с синдромом Патау рождаются с массой тела ниже нормы (2500 г). У них выявляются умеренная микроцефалия, нарушение развития различных отделов ЦНС, низкий скошенный лоб, суженные глазные щели, расстояние между которыми уменьшено, микрофтальмия и колобома, помутнение роговицы, запавшая переносица, широкое основание носа, деформированные ушные раковины, расщелина верхней губы и нёба, полидактилия, флексорное положение кистей, короткая шея. У 80 % новорождённых встречаются пороки развития сердца: дефекты межжелудочковой и межпредсердной перегородок, транспозиции сосудов и др. Наблюдаются фиброкистозные изменения поджелудочной железы, добавочные селезёнки, эмбриональная пупочная грыжа. Почки увеличены, имеют повышенную дольчатость и кисты в корковом слое, выявляются пороки развития половых органов. Для СП характерна задержка умственного развития.
В связи с тяжёлыми врождёнными пороками развития большинство детей с синдромом Патау умирают в первые недели или месяцы (95 % — до 1 года).
Однако некоторые больные живут в течение нескольких лет. Более того, в развитых странах отмечается тенденция увеличения продолжительности жизни больных синдромом Патау до 5 лет (около 15 % детей) и даже до 10 лет (2 — 3 % детей).
Оставшиеся в живых страдают глубокой идиотией.
Другие синдромы врождённых пороков развития (синдромы Меккеля и Мора, тригоноцефалия Опитца) по отдельным признакам совпадают с синдромом Патау. Решающим фактором в диагностике является исследование хромосом. Цитогенетическое исследование показано во всех случаях, в том числе у умерших детей. Точный цитогенетический диагноз необходим для прогноза здоровья будущих детей.
Лечение
Исправить хромосомные нарушения невозможно. Комплексная работа группы различных специалистов заключается в постоянном контроле за состоянием здоровья больного и поддержке семьи.
См. также
- Хромосомные заболевания
- Синдром Дауна
- Синдром Эдвардса
Примечания
Ссылки
- https://web.archive.org/web/20070929094344/https://schools.keldysh.ru/school1413/pro_2005/z/hrbol.htm
- https://www.medkurs.ru/lecture2k/genetics/gl19/4288.html
- https://rh-conflict.narod.ru/student/lectures/hrombol.htm
Источник
Вчера мы узнали пол ребенка! И то, что у нашей дочери хромосомные аномалии.
Несколько недель назад во время первого скрининга врач сказал нам, что с точки зрения УЗИ, все идеально, но анализ крови вернулся с повышенным риском развития синдрома Дауна (1 из 77). И она рекомендует сделать неинвазивный тест. Мы согласились.
Тест должен был занять 1 неделю, но прошло полторы, а новостей все не было. Я начала чувствовать, что что-то не так. Вчера днем мне позвонили… Слушая доктора, я едва сдерживала слезы, а когда повесила трубку, то разрыдалась.
Слезы текли быстрее, чем я успевала их вытирать. Моя 2,5-летняя дочка забралась ко мне на колени и начала утешать: «Все хорошо, мама. Что случилось, мама?». Новость, которую я услышала, была шокирующей:
– Тест дал отрицательный результат на синдром Дауна, но положительный на синдром Патау. У вашего ребенка в клетках дополнительная 13-ая хромосома.
Еще врач сказал, что это может быть ложноположительный результат, и мы должны сделать амниоцентез. Мой разум лихорадочно работал. Я позвонила мужу и рассказала ему, а утром записалась на процедуру.
Врач снова посмотрел на УЗИ и не нашел у ребенка никаких отклонений. Значит, у нас есть 50% шанс, что наша девочка в порядке. Следующий шаг – амниоцентез. Это было не больно, и Эйприл отлично справилась. Она все время двигалась, сердцебиение оставалось ровным.
В оболочке после прокола был небольшой разрыв, поэтому врач хотел, чтобы я немного задержалась и сделала еще одно УЗИ через 10-20 минут. Второй ультразвук выглядел великолепно. Мне сказали отдохнуть и полежать следующие 48 часов.
Врач записал номер моего телефона и сказал, что позвонит, как только получит результаты. Сейчас вечер четверга. Я устала, но не сплю. Мое тело болит от стресса. Мое лицо распухло от слез. Я не верю, что у моей дочери трисомия 13. Я считаю, что она в порядке и здорова.
В понедельник мне позвонил генетик. Он сказал, что амниоцентез дал положительный результат на трисомию 13 (исследование показало аномалию в 97,5% ее клеток). После этого я пошла на форумы родителей таких же детей, чтобы узнать у них ответ на один-единственный вопрос:
«Ваши дети выжили после рождения…Я знаю, что они – любовь всей вашей жизни. Я знаю, что вы на 100% рады, чтобы они родились, но мне нужна конкретика. Сколько лет вашему ребенку? Через сколько операций ему пришлось пройти? Какие у него проблемы со здоровьем? Каково качество его жизни?»
Мне нужна была правда.
Не та, где мама фотографирует ребенка-инвалида красиво, а затем выкладывает его снимки в социальные сети и радостно пишет, что он дожил до 3-6 лет и это чудо и такое счастье. Для меня эти вдохновляющие посты дают ложную надежду, и прививают чувство вины любому, кто отказывается бороться.
Ответы, которые я получила в группе родителей, были поверхностными. Очень мало кто рассказал мне о реальности, все говорили о любви и благословении.
Почему я рассматривала аборт по медицинским показаниям?
Я не хотела, чтобы мой ребенок страдал. Я не хотела, чтобы мой ребенок жил в больницах. Да, я люблю свою дочь, но я лучше отпущу ее, чем увижу, как она проходит через эти страдания.
Однако меня мучило чувство вины, потому что все, что я находила по теме, это были эти «вдохновляющие» истории. Ни одна мама не написала, что решилась на аборт или доносила ребенка до срока, но отказалась от реанимации и медицинских процедур.
Вчера вечером я наконец-то успокоилась. Я вспомнила о своем дяде, когда у него был рак. Он испытывал самую невыразимую боль, которую я когда-либо видела. Я бы все отдала, чтобы положить конец его боли – отпустить его.
В 2018 году у Катрин и ее мужа родился здоровый мальчик
И как только я поняла это, то смирилась с неизбежным: моя дочь смертельно больна. Но я могу отпустить ее быстро и безболезненно, если выберу аборт по медицинским показаниям.
Я бы все отдала, чтобы вылечить свою дочь. Однако спасение ее жизни — это не то же самое, что исцеление. Спасти ее жизнь на несколько дней или даже лет было бы возможно. Но она не будет здорова. Это дорога, которая не подходит нашей семье.
Катрина
Подписывайтесь на нас, если вы — мама и вам интересно читать о материнстве! Больше интересного в нашей группе Вконтакте.
ЧИТАЙТЕ ТАКЖЕ: У моего ребенка после родов нашли синдром «кошачьего крика»
Источник

Синдром Патау – хромосомное заболевание, обусловленное наличием дополнительной копии 13-ой хромосомы (трисомия по 13-ой хромосоме). В структуру синдрома Патау входят множественные дефекты нервной системы (микроцефалия, голопрозэнцефалия), глаз (микрофтальмия, катаракта), костно-мышечной системы (полидактилия, расщелины губы и нёба, омфалоцеле), сердца, урогенитальной системы и др. Для выявления и подтверждения синдрома Патау проводится пренатальный скрининг, исследование кариотипа ребенка после рождения. Детям с синдромом Патау необходима общеукрепляющая терапия; по показаниям – коррекция врожденных пороков развития.
Общие сведения
Синдром Патау — хромосомная аномалия, представляющая собой трисомию по 13-ой паре аутосом. Синдрома Патау также встречается в литературе под названиями трисомия D и трисомия 13. Частота рождения детей с синдромом Патау составляет 1:7000-10000; соотношение полов примерно одинаковое. Клинический симптомокомплекс был описан еще в XVII веке; связь же заболевания с увеличением количества хромосом 13-ой пары была установлена в 1960 г. К. Патау, по имени которого данный синдром и получил свое название. При синдроме Патау у ребенка имеются множественные и крайне тяжелые аномалии развития, определяющие частые случаи внутриутробной гибели плода и малую продолжительность жизни детей с данной патологией.
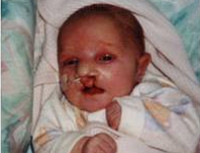
Синдром Патау
Причины синдрома Патау
Основой для развития синдрома Патау служит присутствие в кариотипе дополнительной копии 13-ой хромосомы. В большинстве случаев (75-80%) имеет место простая полная трисомия, связанная с нерасхождением 13-ой хромосомы в мейозе у одного из родителей (чаще у матери). При этом все без исключения клетки плода имеют кариотип 47,XX 13+ или 47,XY 13+. Меньшая часть случаев синдрома Патау представлена несбалансированными транслокациями хромосом 13-й пары, мозаичными формами, изохромосомой.
Точные причины утроения 13-ой хромосомы не установлены. Известно лишь, что генетический сбой может произойти во время формирования гамет или уже на этапе образования зиготы. Прослеживается связь между частотой развития синдрома Патау у плода и возрастом матери, хотя эта зависимость менее выражена, чем при синдроме Дауна. Роль других факторов (инфекций, соматических заболеваний матери, вредных привычек, экологического неблагополучия и пр.) достоверно не определена.
Генетическая мутация в гаметогенезе или зародышевой клетке в основном возникает de novo, как случайное событие. Наследственные формы синдрома Патау связаны с наличием робертсоновской (сбалансированной) транслокации у родителей. Вновь возникшая робертсоновская транслокация может наследоваться, не вызывая синдром Патау у ребенка, но увеличивая риск рождения детей с данной аномалией в последующих поколениях.
Симптомы синдрома Патау
Синдром Патау сопровождается формированием множественных тяжелых пороков, нередко приводящих к внутриутробной гибели плода. Почти в половине случаев беременность плодом с синдромом Патау осложняется многоводием.
Дети обычно рождаются в срок, но с маленьким по отношению к сроку гестации весом — около 2500 г (т. н. пренатальной гипотрофией). Роды нередко осложняются асфиксией новорожденного. У ребенка с синдромом Патау выявляются врожденные аномалии развития головного мозга, лицевой и мозговой части черепа, глазных яблок. Новорожденные с синдромом Патау имеют характерный внешний вид: небольшую окружность головы (микроцефалию), нередко – тригоноцефалию; низкий, скошенный лоб, узкие глазные щели; плоскую, запавшую переносицу. Для детей с синдромом Патау типичны двусторонние расщелины лица («волчья пасть» и «заячья губа»), низкое расположение и деформация ушных раковин.
Нарушения со стороны ЦНС включают голопрозэнцефалию, гипоплазию мозжечка, гидроцефалию, дисгенезию мозолистого тела, спинномозговые грыжи (менингомиелоцеле). Частыми проявлениями синдрома Патау служат глухота, микрофтальмия, врожденная катаракта, колобомы, дисплазия сетчатки, гипоплазия зрительного нерва.
Аномалии внутренних органов при синдроме Патау могут быть представлены различными комбинациями:
- врожденными пороками сердца (коарктацией аорты, открытым артериальным протоком, дефектами перегородок, декстрокардией),
- аномалиями почек (поликистозом, гидронефрозом, подковообразной почкой),
- пороками развития пищеварительной системы (незавершенным поворотом кишечника, кистозными изменениями поджелудочной железы, дивертикулом Меккеля) и др.;
- аномалиями половой системы: у мальчиков наблюдается крипторхизм, гипоспадия; у девочек — гипертрофия клитора и половых губ, удвоение матки и влагалища, двурогая матка;
- нарушением развития костно-мышечной системы: полидактилией кистей и стоп, синдактилией, флексорным положением кистей, «стопой-качалкой», наличием эмбриональной пупочной грыжи.
Дети с синдромом Патау всегда имеют глубокую умственную отсталость в степени идиотии , значительно отстают от сверстников в физическом и психическом развитии. Наличие у детей с синдромом Патау тяжелых множественных пороков развития обусловливает неблагоприятный прогноз: 95% больных умирает на первом году жизни. В развитых странах количество детей, доживающих до 5 лет, не превышает 15%, до 10 лет – 2-3%.
Диагностика синдрома Патау
Пренатальная диагностика хромосомных болезней плода (синдрома Патау, синдрома Дауна, синдрома Эдвардса) одинакова. На первом этапе скрининга производится определение биохимических маркеров (бета-ХГЧ, РАРР-А и др.) и УЗИ-исследование, на основании которых рассчитывается риск рождения больного ребенка для данной женщины.
Женщинам, попавшим в группы риска, предлагается проведение инвазивной пренатальной диагностики:
- биопсии ворсин хориона (8-12 недели)
- амниоцентеза (14-18 недели)
- кордоцентеза (после 20-й недели гестации)
В полученных образцах материала плода проводится поиск трисомии по 13-ой хромосоме методом кариотипирования с дифференциальной окраской хромосом или КФ-ПЦР.
Если дородовая диагностика синдрома Патау по каким-либо причинам не проводилась, хромосомная аномалия может быть заподозрена у новорожденного неонатологом на основании ярких клинических признаков и дерматографических изменений. Однако цитогенетический диагноз трисомии 13 может быть получен только после определения хромосомного набора ребенка.
Новорожденные с предполагаемым или установленным диагнозом синдрома Патау нуждаются в углубленном комплексном обследовании для выявления тяжелых пороков развития:
- эхокардиографии
- УЗИ органов брюшной полости и почек
- нейросонографии
- КТ головного мозга и др.
Для определения показаний к оперативному лечению, в первую очередь, необходимы консультации детского кардиохирурга и детского хирурга общего профиля.
Лечение синдрома Патау
Возможности медицинской помощи детям с синдромом Патау ограничены и сводятся, главным образом, к организации хорошего ухода, полноценного питания, профилактике инфекций, общеукрепляющей и симптоматической терапии. Хирургическая помощь может потребоваться для устранения врожденных пороков сердца, расщелин лица и др.
Дети с синдромом Патау находятся под наблюдением педиатра, детского генетика, детского невролога, детского кардиолога, детского офтальмолога, детского травматолога-ортопеда, детского отоларинголога, детского гастроэнтеролога, детского уролога и других специалистов.
Прогноз и профилактика синдрома Патау
В большинстве случаев плод синдромом Патау погибает антенатально или рождается мертвыми. Живорожденные дети также имеют неблагоприятный прогноз для жизни. В большинстве случаев продолжительность их жизни не превышает одного года.
Специфические методы профилактики синдрома Патау не разработаны. При наличии хромосомных заболеваний в предыдущих поколениях или случаев мертворождения перед планированием беременности родителям необходимо пройти медико-генетического консультирование.
Источник
Синдром Патау или синдром трисомии 13 хромосомы – тяжелая генетическая аномалия, связанная с присутствием в хромосомном наборе лишней копии (трисомии) 13 хромосомы.
Эта болезнь приводит к сбою работу центральной нервной системы, зрения, мышечной ткани и требует серьёзного лечения.
По статистике ВОЗ, ежегодно в мире рождается 1 новорожденный с синдромом Патау на 7000-10000 детей.
Причины
Главной причиной развития синдрома Патау является дополнительная третья копия 13-й хромосомы в генетическом коде ребенка.
Врачи-генетики ещё не установили точное происхождение трисомии хромосомы, но в данный момент уже установлено, что нарушение происходит во время формирования гамет, то есть репродуктивных клеток.
В медицине возникновение этого синдрома относят к случайным событиям.
Провоцирующие факторы возникновения заболевания
На данный момент не определено, что синдром Патау является наследственным заболеванием. Также неизвестно, влияет ли на возникновение заболевания образ жизни матери и её возраст.
Во многих случаях у родителей ребенка наблюдается простая трисомия в наборе хромосом.
Неизвестно и о влиянии на формирование у плода трисомии 13-й хромосомы:
- плохой экологии;
- вредных привычек матери;
- инфекций и заболеваний родителей во время зачатия.
Симптомы трисомии 13 хромосомы
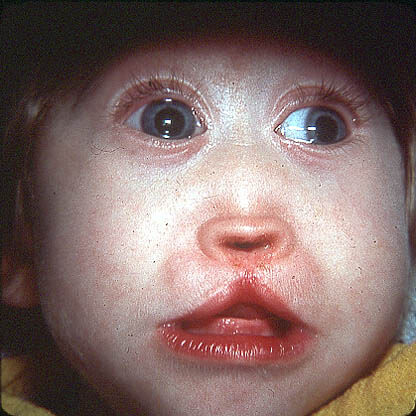
У детей с синдромом Патау отмечается ряд внешних отклонений и различных систем организма (см. фото новорожденных). Аномалии органов сильно взаимосвязаны между собой.
Врачи разделяют характерные признаки заболевания на внешние и внутренние патологии.
К внешним признакам синдрома Патау относятся:
- Недовес
Вес новорожденного ребенка не превышает 2-3 кг.
- Нарушение зрения и физиологически плохо развитые глаза
Дети имеют нарушение зрения или полную слепоту.
- Асфиксия в результате родовой деятельности
- Многоводие и преждевременные роды
Многоводие – серьезная проблема, которая в большинстве случаев указывает на отклонения у плода. Такой диагноз ставят на основании проведенного ультразвукового исследования.
- Микроцефалия
Этот диагноз означает нарушение строения костей черепа (см. фото ниже).

У таких больных голова сильно меньше относительно здоровых детей. Данная патология не корректируется, так как череп ребенка формируется на ранних сроках беременности.
- Искаженная форма носа и ушей
- Глаза сильно отдалены друг от друга
- Плоская переносица
- Волчья пасть и заячья губа
Расщелина нёба (заячья губа), возникает вследствие искаженной формы черепа. Данная патология может сделать процесс кормления малыша более трудоемким.
- Пальцы ребенка сжаты в кулак, возможны лишние пальцы

Эта проблема возникает из-за искажения строения позвоночника, у больных детей он часто бывает укороченным. Руки всегда напряжены и сжаты в кулак. Достаточно редко, но были зафиксированы случаи рождения детей с аномалией количества пальцев.
Внешние признаки трисомии 13 хромосомы не так страшны и губительны, как нарушение работы внутренних систем организма.
Настоящую опасность представляют нарушения работы внутренних органов, которые могут существенно усложнить хоть и не длинную, но всё таки жизнь больного ребенка.
К патологиям внутренних органов относятся:
- Порок сердца
Частая патология, которая сопровождает детей с синдромом Патау. Отсутствует связь между малым и большим кругом кровообращения.
- Дефекты сердечных перегородок
- Артериальный проток
- Нарушение работы поджелудочной железы
- Поликистоз
- Кистозные образования на поджелудочной железе (кисты)
- Пупочная грыжа
- Отсутствие репродуктивной способности
- Аномалии половых органов
Девочки с трисомией 13 хромосомы могут появиться на свет с удвоением влагалища или гипертрофией клитора.
- Лейкоз (лейкемия)
Лейкоз является заболеванием кровеносной системы. Медики относят его к тяжелым раковым заболеваниям. Характеризуется неконтролируемым размножением лейкоцитов.
- Тяжёлое нарушение умственного развития
Все дети с этим недугом рождаются умственно отсталыми. Это происходит из-за микроцефалии, то есть деформации костей черепа.
Все вышеперечисленные отклонения могут как присутствовать, так и отсутствовать. Это лишь перечень самых частых зафиксированных симптомов синдрома Патау.
Диагностика
Диагностика генетических патологий проводится при риске угрозы для плода. Такие исследования назначаются будущей матери заранее, то есть во время беременности. Диагностировать генетические отклонения необходимо, чтобы предупредить о последствиях и угрозах рождения ребенка с генным отклонением.
Методы и средства диагностирование генетических заболеваний разделяют на инвазивные и неинвазивные.
Инвазивный метод диагностики проводится с 8 по 12 неделю беременности. Эффективность этого метода заключается в анализе слоя плодной оболочки. Процедура осуществляется с помощью аппарата с игловидным наконечником, который проникает в брюшную область.
Ткани плодной оболочки для анализа берется незначительное количество, поэтому на развитие ребенка данный метод диагностики не оказывает негативного влияния. К инвазивным методам относят следующие процедуры:
Амниоцентез
Данная процедура заключается в прокалывании брюшной области и взятии на анализ амниотической жидкости. Амниоцентез назначается на 14-18 неделе беременности. Диагностика проходит под наблюдением специалиста ультразвукового исследования.
Кордоцентез
Метод инвазивной пренатальной диагностики, при котором происходит анализ крови плода из пуповины для последующего исследования. Данная процедура является сложной для проведения, потому что несёт угрозу и для ребенка, и для матери.
Хорионбиопсия
Трисомия 13 хромосомы у ребенка также выявляется с помощью анализа ворсин хориона (плацентарной ткани). Данная процедура проводится на 10-12 неделе беременности. Как и многие инвазивные способы диагностики, биопсия ворсин хориона предполагает проникновение специальной иглой в брюшную полость и несёт некоторую опасность.
Чаще всего, данная процедура угрожает здоровью малыша в случае её неправильного проведения, в остальном же, статистика негативных исходов крайне мала.
Неинвазивный метод диагностики генетических заболеваний, представляет собой исследование материала анализа матери, а именно крови, в лаборатории. Кровь, как правило, содержит фрагменты генетического строения будущего ребенка.
Стоит заметить, что неинвазивный метод диагностики абсолютно безопасен для будущей матери и ребенка, так как не требует генетического материала плода для исследования.
Используются следующие неинвазивные методы:
УЗИ
Такое исследование помогает выявить нарушения и отклонения у ребенка еще в утробе матери. Обычно, синдром Патау можно выявить этим способом уже с 12 недели.
Скрининг
Данный метод отличается от ультразвукового исследования тем, что является комплексным и имеет четкие цели. За всю беременность скрининг проводится три раза на следующих сроках:
- 11-14 неделя
- 18-21 неделя
- 30-34 неделя
Генетическое исследование
Чтобы полностью исключить трисомию 13 хромосомы у новорожденных и после рождения ребенка на свет, его не одолевали все признаки и симптомы этого страшного недуга, можно прибегнуть к генетическому тестированию.
Данное исследование проводят еще на стадии планирования желаемой беременности или же в первом триместре.
Генетический тест показывает 100% результат наличия или склонности к тому или иному хромосомному заболеванию.
Лечение синдрома Патау

Трисомия 13 хромосомы неизлечима.
Синдром Патау характеризируется множественными отклонениями в развитии и строении внутренних органов.
Эту болезнь можно лишь скорректировать следующими операциями:
- пластическая операция по коррекции внешнего вида лица;
- операция по коррекции строения внутренних органов;
- удаление дополнительной матки у девочек.
Комплексная терапия способна лишь увеличить срок жизни ребенка, но обеспечить полноценную жизнь ему, к сожалению, будет невозможно.
Профилактика
Синдром Патау – болезнь, которая возникает непредсказуемо. На данный момент времени, медики не разработали определенные рекомендации, соблюдая которые, можно было бы избежать это заболевание у новорожденных.
Доподлинно можно утверждать лишь то, что при наследственных или генетических заболеваниях в семье, а также зрелом возрасте родителей, надлежит проконсультироваться со специалистом, пройти все необходимые обследования и сдать анализы на лабораторные генетические исследования.
Прогноз
Дети с синдромом Патау, к сожалению, не способны прожить долгую и полноценную жизнь. Малыши с этим недугом погибают сразу после рождения или в течение первого года жизни. Симптомы страшного недуга исключают возможность излечения, а генетические заболевания сильно влияют на функционирование внутренних органов.
Тем не менее, в странах с высоким уровнем медицины есть дети с трисомией 13 хромосомы, которые прожили до 10 лет. Однако, сильная умственная отсталость, операции и сложнейшее лечение не дадут эффективного результата, а лишь продлят срок жизни.
Ребенок с этим заболеванием никогда не будет полностью самостоятельным и независимым. Из-за сильной умственной отсталости детям с синдромом Патау сложно адаптироваться в обществе, строить взаимоотношения.
Активное лечение, любовь и забота, безусловно, положительно повлияют на малыша с таким недугом, но нужно понимать, что такой ребенок никогда не сможет получать все радости жизни.
Источник
