Мочевой синдром при гломерулонефрите это
Инфекционно-аллергическое, или аутоиммунное, заболевание почек называется гломерулонефрит. Данная патология часто появляется после недавно перенесённой (2-3 недели назад) простудной инфекции, назофарингита, повторной ангины.
Переохлаждение в сочетании с хроническими очагами инфекции, такими как: хронический тонзиллит, кариес, гайморит, в значительной мере (на 60%), повышают риск возникновения острого гломерулонефрита.
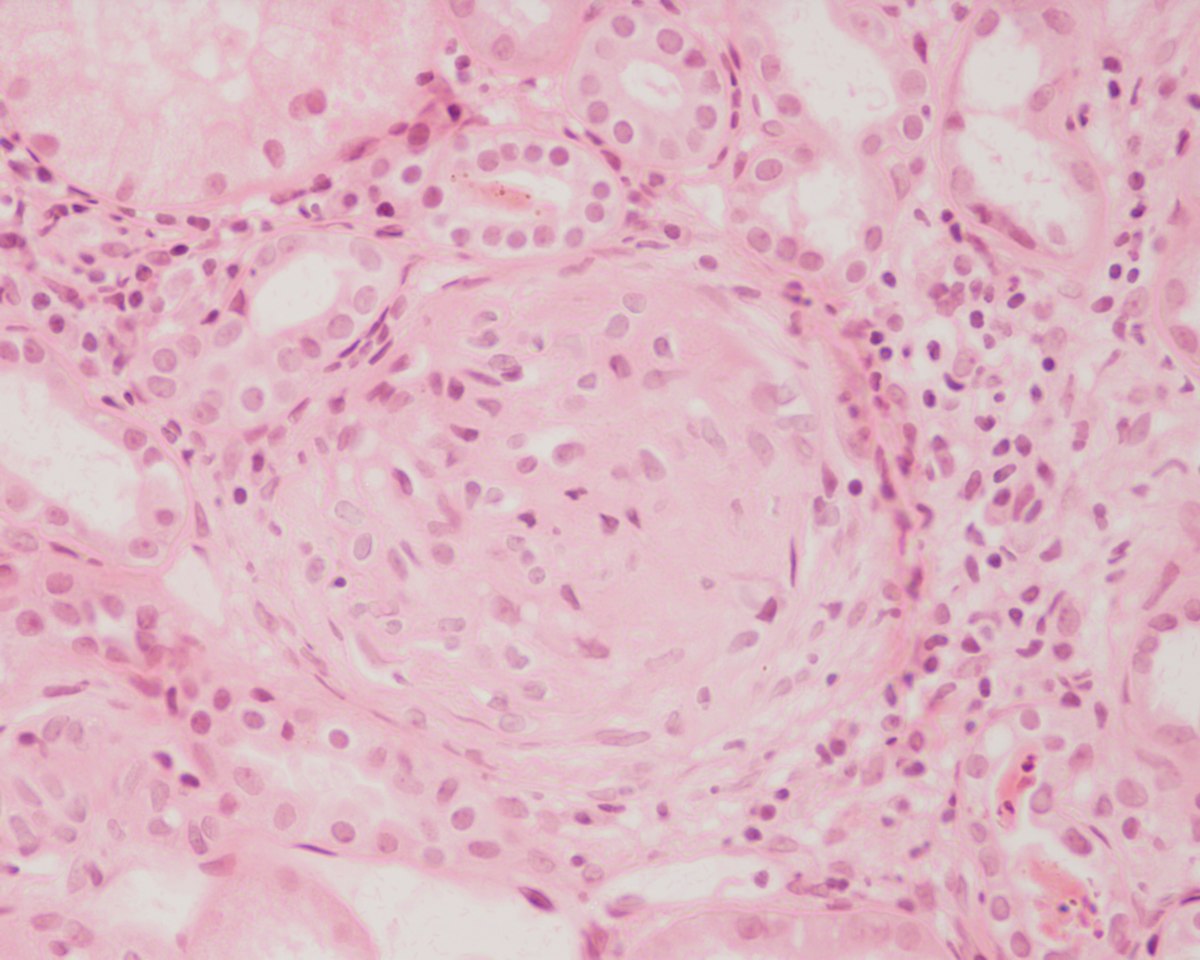
При гломерулонефрите наблюдается обширное воспаление почек с поражением главного фильтрационного устройства – гломерул, почечных клубочков. Именно благодаря клубочковому аппарату осуществляется очистка крови, с последующим выделением в мочу «шлаков», то есть не нужных организму веществ. При гломерулонефрите гломерулы страдают сильнее всего, что сразу сказывается на характеристиках и показателях анализа мочи.
Мочевой синдром
Для клинической картины заболеваний характерно наличие совокупности симптомов, то есть синдром.
Мочевой синдром — это признак нарастающей воспалительной реакции гломерул (почечных клубочков), то есть признак нарушения работы почечных клубочков и функций почек соответственно. Для синдрома характерно наличие основной триады симптомов:
- Снижение количества выделяемой мочи (олигоурия). При развитии острого гломерулонефрита, в первые 3 суток, отмечается резкое снижение количества суточного диуреза (до 500 мл/сут). То есть, пациент реже посещает туалет, а во время опорожнения мочевого пузыря, выделяется, относительно, небольшое количество мочи. При проведении исследования мочи (общий анализ), в период олигоурии, отмечается увеличение удельного веса (свыше 1,040). По истечении 3 суток появляется обратный симптом, то есть полиурия (увеличение объёма сточного диуреза). При этом, плотность мочи снижается (ниже 1,010). Длительный период олигоурии, который продолжается более 3-4 суток, является опасным симптомом, говорящим о высокой вероятности развития острой почечной недостаточности (ОПН).
- Появление белка в моче (протеинурия). Подобный симптом говорит о нарушении работы почечных клубочков и канальцев. Спутником протеинурии является появление в анализе мочи гиалиновых цилиндров. При гломерулонефрите, чаще наблюдается незначительное (до 1 г/л) или умеренное (до 3 г/л) количество белка в моче. Однако при тяжёлой, нефротической форме заболевание, может развиться протеинурия массивного типа (свыше 3-4 г/л). Пик повышения белка в урине приходится на первые 2 недели, с момента развития гломерулонефрита. При правильном лечении. наблюдается постепенное снижение уровня протеинурии, а последние следы белка исчезают к 6-8 неделе, с момента заболевания.
- Кровь в моче (гематурия). Эритроциты в моче при гломерулонефрите, присутствуют в единичном, от 5 до 99 в поле зрения, количестве. При этом, видимых изменений цвета урины не происходит. Однако существует вероятность развития макрогематурии, то есть появления большого количества кровяных телец в моче. При этом, урина приобретает характерный цвет «мясных помоев», мутно-красный оттенок — достаточно классический признак острого гломерулонефрита. Появление крови в урине связано с повышением проницаемости и увеличением диаметра пор базальных мембран, гломерул (перегородок и сосудов почечных клубочков). Уровень эритроцитов в моче при гломерулонефрите достигает пика в первые дни заболевания, постепенно снижаясь и полностью исчезая к 2-6 неделе.
Следует отметить, что уровень лейкоцитов в моче при гломерулонефрите, повышается незначительно, достигая 12-25 единиц в поле зрения. Лейкоцитурия является типичным симптомом пиелонефрита, в то время как гематурия – гломерулонефрита.
Мочевой синдром, при типичном протекании патологии, сопровождается отёками и повышением артериального давления (гипертензия). Развитие подобной симптоматики находится в прямой зависимости с собственно мочевым синдромом.
- Отёки, раньше всего, появляются на веках, а кожа приобретает выраженную бледность (типичное лицо «нефротика»). Постепенно, отёки могут захватить всю область лица, перейти на конечности. При тяжёлых формах патологии возможно скопление жидкости в естественных полостях организма (брюшной, плевральной и т.д.).
- Артериальное давление повышается умеренно, реже очень сильно. При своевременном обращении и лечении, отмечается нормализация АД к 10 дню, от начала развития заболевания. Кроме того, возможно кратковременное, одно-, двухдневное или же однократное, повышение артериального давления.
В некоторых случаях, возможно развитие изолированного мочевого синдрома, то есть присутствуют изменения со стороны мочи, которые не сопровождаются появлением отёков и повышением показателей артериального давления.
Уровень креатинина
Креатинин — это продукт, появляющийся вследствие энергетического обмена тканей организма, в том числе мышечной. Норма его содержания в организме зависит от пола, возраста, мышечной массы пациента, физической нагрузки и типа питания. Соответственно, у мужчины, который занимается спортом или работает на производстве, уровень креатинина будет выше, нежели у женщины или ребёнка.
Выводится креатинин почками, то есть, с мочой.
Рис. — Медицинские нормы креатинина в крови
Рис. — Нормы креатинина в суточной моче
Анализ крови или мочи, нередко, назначают для проведения оценки работы почек, в целом и клубочковой фильтрации, в частности. Такого рода исследования позволяют обнаружить даже латентно протекающие патологии почек (хронические процессы и пр.), заболевания мышечной системы.
Определение уровня креатинина имеет важное значение при наличии хронического гломерулонефрита, позволяет выявить развитие ХПН (хронической почечной недостаточности) на ранних сроках.
Для исследования подходит как кровь (биохимический анализ, проба Реберга), так и моча (проба Реберга). Проба Реберга, или клиренс креатинина, необходима для более точного определения уровня креатинина в биологических жидкостях человека.
Креатинин не перерабатывается в организме, а выводится из него с мочой! Поэтому малейшие нарушения в работе фильтрационных систем (почки, печень) приводят к накоплению креатинина, который, по мере концентрирования, усугубляет протекание основного заболевания.
Увеличение уровня креатинина в крови, наблюдается при хроническом протекании гломерулонефрита. Подобная симптоматика может свидетельствовать о развитии ХПН. Очень высокий уровень креатинина (более 180 ммоль/л) говорит о необходимости принудительной очистки организма – процедуре гемодиализа.
Погрешностями, приводящими к недостоверному результату исследования, могут стать:
- Большое количество белка в рационе.
- Возраст.
- Физические нагрузки (в течение суток и/или, непосредственно, в день сдачи анализа).
- Недостаточное употребление жидкости и другое.
В связи с тем, что на достоверность исследования оказывают влияние различные факторы, разрабатываются более совершенные методы обследования. Одним из наиболее точных считается исследование белка Цистатина С (цистатин 3). По уровню данного белка в исследуемом биоматериале, можно с точностью определить нарушения в работе клубочковой фильтрации. На уровень Цистатина С не влияет пол, возраст, объём мышечной массы, наличие воспалительных реакций, тип питания или физической нагрузки, что является значительным преимуществом. Из минусов исследования – достаточно высокая цена.
Изменения в моче
При гломерулонефрите присутствуют видимые невооружённым глазом изменения со стороны урины.
- Прозрачность. Из-за протеинурии в моче появляется муть, осадок, хлопья. Моча теряет прозрачность. Возможно присутствие пены в моче.
- Цвет. Моча при остром гломерулонефрите приобретает характерный «цвет мясных помоев», то есть воды, в которой помыли красное мясо. Это специфический красно-бурый оттенок. При хроническом процессе отмечаются периодические рецидивы, соответственно, моча, в этот период, имеет подобный цвет. Моча может иметь тёмный, насыщенно-жёлтый или мутно-розовый оттенок.
Изменения в лабораторных исследованиях:
- Эритроциты: от 5 до 100 и более единиц, в поле зрения.
- Лейкоциты: от 12-до 25 единиц, в поле зрения (лейкоцитов всегда меньше, чем эритроцитов).
- Белок: от 0, 033 до 3 г/л (в тяжёлых случаях: более 3 г/л).
- Удельный вес: в начале заболевания отмечается увеличение (свыше 1,040), затем — снижение показателей (менее 1,010).
- Цилиндры: гиалиновые, эритроцитарные (острый гломерулонефрит). При хроническом процессе чаще появляются зернистые, восковидные цилиндрические клетки. В норме, содержание цилиндрических клеток единичное, при развитии острого или хронического гломерулонефрита, показатели превышают 20 единиц, в поле зрения.
Результаты исследований зависят от формы гломерулонефрита (острый, хронический), типа клинического синдрома (нефритический, нефротический, смешанный, гематурический), тяжести протекания патологии.
Заключение
Изменения в моче при гломерулонефритах могут быть видны невооружённым взглядом. Однако, более точные данные можно получить только при исследовании биоматериала человека (кровь, моча).
Поделиться:
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 12 августа 2019;
проверки требуют 30 правок.
Гломерулонефри́т (также клубо́чковый нефри́т, сокращённо ГН) — заболевание почек, характеризующееся поражением гломерул (клубочков почек). Это состояние может быть представлено изолированной гематурией и/или протеинурией;
или как нефритический синдром (не путать с нефротическим синдромом), острая почечная недостаточность, или хроническая почечная недостаточность. Они собраны в несколько различных групп — непролиферативные или пролиферативные типы.
Диагностирование образца ГН важно, потому что тактика и лечение отличаются в зависимости от типа.
Первичные ГН — те, которые развиваются непосредственно из-за нарушения морфологии почек, вторичные ГН связаны с определёнными инфекциями
(бактериальные, вирусные или паразитные микроорганизмы такие как стрептококк группы А), наркотиками, системными заболеваниями (СКВ, васкулиты) или раковыми образованиями можно разделить на острый, хронический и быстропрогрессирующий. Основная причина острого гломерулонефрита – это стрептококк бета-гемолитический, проникший в организм в момент, когда иммунная система ослаблена или не смогла создать сильный барьер для необходимой защиты.[2]
Хронический диффузный гломерулонефрит[править | править код]
Хронический диффузный гломерулонефрит — это хронический воспалительный процесс в клубочках почек, приводящий к постепенному отмиранию воспалённых клубочков с замещением их соединительной тканью. При этом страдают также и канальцы, в которых развивается воспалительный процесс и некроз с образованием рубцовой ткани, затем происходит замещение почечной ткани соединительной. У 10-20 % больных причиной заболевания является острый гломерулонефрит. Но у 80-90 % наблюдается медленное, постепенное, латентное начало со случайным выявлением изменений в анализе мочи.
Патогенез[править | править код]
Это аутоиммунное заболевание, при котором в клубочки почек приносятся из крови иммунные комплексы, которые повреждают клубочки, вызывая в них воспаление. Хронический гломерулонефрит является наиболее частой причиной хронической почечной недостаточности. Ввиду того, что процесс аутоиммунный, заболевание неуклонно прогрессирует. Чаще встречается у мужчин до 40 лет.
В детском возрасте может сопровождаться повышением АД до 130/90, носовыми кровотечениями и болями в спине.
Патанатомия[править | править код]
Процесс всегда двусторонний; почки уменьшены в размерах, вся поверхность покрыта рубчиками, почечная ткань плотная — это называется вторично сморщенная почка. На разрезе много соединительной ткани, которая замещает почечную. Функционирующих клубочков очень мало. Граница между корковым и мозговым слоем стёрта.
Клиническая картина[править | править код]
Существует 5 вариантов хронического диффузного гломерулонефрита.
- Гипертонический (20 % случаев) выраженная гипертензия — диастолическое давление выше, чем 95 мм рт. ст.
- Нефротический (20 %) — большая потеря белка с мочой до 10-20 граммов в сутки, в крови гипоальбуминемия, выраженные отеки конечностей, гидроторакс, асцит, анасарка.
- Сочетанная форма. Наиболее типичная комбинация двух предыдущих, неуклонное, прогрессирующее течение. Во всех трех формах болезни обязательно имеются изменения в анализе мочи (гематурия и протеинурия).
- Гематурическая форма. Болезнь Берже, IgA-нефрит (рецидивирующая гематурия, отеки и АГ).
- Латентная или мочевая форма. Самая частая форма. Проявляется лишь в изменении анализа мочи — микрогематурия, умеренная протеинурия —небольшое количество белка.
Течение длительное — более 15 лет. При этом варианте отёков нет, повышение артериального давления незначительное. В среднем 10-25 лет сохраняется функция почек, но всегда неуклонно прогрессирует и приводит к хронической почечной недостаточности. Течёт циклически с периодами обострений, ремиссий. В периоде ремиссии больные не предъявляют никаких жалоб, и только артериальная гипертензия, изменения в анализе мочи позволяет говорить о болезни. Изменения в анализе мочи остаются всегда, только в период ремиссии они меньше. Обострения вызываются переохлаждениями, инфекцией, употреблением алкогольных напитков. Во время обострений клиника такая же, как при остром гломерулонефрите. У больного с хроническим гломерулонефритом кожа сухая.
Стадии хронического гломерулонефрита[править | править код]
Стадия сохранной функции почек[править | править код]
Стадия компенсации. Больной чувствует себя удовлетворительно, но заболевание течёт прогрессивно, постепенно почечная ткань замещается рубцовой тканью, функция почек нарушается. Почки неспособны концентрировать мочу. Удельный вес мочи равен удельному весу плазмы. Можно диагностировать по анализу мочи: сбор мочи по Зимницкому — если удельный вес не меняется, то это начальный признак хронической почечной недостаточности.
Стадия с нарушением функции почек и развитием хронической почечной недостаточности[править | править код]
Стадия декомпенсации. В крови накапливаются мочевина, креатинин, которые почки не могут выделить, так как функция почек нарушена. В результате этого возникает интоксикация. Это называется уремия (азотемия, мочекровие (устаревшее понятие)). Появляются признаки интоксикации: нарастает слабость, головная боль, тошнота, рвота, жажда, язык сухой, кожа сухая, потрескивается, поносы, быстрое похудение, развивается дистрофия внутренних органов, кахексия за счёт того, что почки не могут выводить вредные вещества и организм пытается выводить их другими путями: через кожу, через кишечник. В тяжёлых случаях запах аммиака изо рта. В терминальных стадиях наступает уремическая кома.
Уремия[править | править код]
Уремия — это клинический синдром, развивается у больных с нарушением азотовыделительных функций почек — это конечная стадия хронической почечной недостаточности, когда в крови накапливается много мочевины, креатинина, остаточного азота, наступает интоксикация.
Конечная стадия уремии — уремическая кома. Возникает нарушение дыхания (дыхание Чейн-Стокса), периоды резкой заторможенности сменяются периодами возбуждения — галлюцинации, бред. Изо рта резкий уренозный или аммиачный запах. На сухой коже беловатый налёт из кристалликов мочевины, АД высокое, в крови анемия, лейкоцитоз.
Другие болезни, которые вызывают уремию: хронический пиелонефрит, сосудистые поражения почек, диабетическая нефропатия.
Профилактика[править | править код]
Диагностика и лечение острого гломерулонефрита, выявление изменений в анализах мочи при хорошем самочувствии больного.
Лечение хронического гломерулонефрита и хронической почечной недостаточности. Радикальное лечение невозможно, так как процесс аутоиммунный. Вне обострения, в большинстве случаев, показана нефропротекция. Длительное пребывание в постели, противопоказана физическая нагрузка, избегание переохлаждений, работа в сухом теплом помещении, желательно сидя, диета, ограничение соли до 2-3 грамм в сутки, белка, пищи, богатой витаминами. Санация очагов хронической инфекции. В тяжёлых случаях глюкокортикостероиды (дексаметазон, гидрокортизон), цитостатики (меркаптопурин, азатиоприн, циклофосфан), курантил. Санаторно-курортное лечение в сухом жарком климате. Лечение в период обострения: госпитализация. Ухудшение в анализе мочи следует рассматривать как обострение. Лечение в период обострения такое же, как и при остром гломерулонефрите.
Противопоказания для лечения глюкокортикостероидами: язва желудка, сахарный диабет, почечная недостаточность, первые 15 недель беременности, хронический гломерулонефрит с очень высокой гипертонией.
Хронический ГН делится на мембранозный, мембранозно-пролиферативный, мезангиопролиферативный (IgA-нефропатия), фокально-сегментарный гломерулосклероз.
Гломерулонефрит у животных[править | править код]
В отличие от человека, у животных преобладает очаговый нефрит. При острой стадии болезни в клубочках наблюдается экстракапиллярный экссудативный процесс, вследствие чего клубочки увеличены, сосуды их переполнены кровью, полость капсулы Шумлянского-Боумена содержит серозно-фибринозный экссудат. Набухает эндотелий капилляров, в их просветах-значительное количество лейкоцитов, а в просветах канальцев видны гомогенные или зернистые белковые цилиндры. При чуме и роже свиней воспаление развивается по типу геморрагического и в капсуле Шумлянского-Боумена и канальцах преобладают эритроциты.[3]
См. также[править | править код]
- Уремия
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Острый гломерулонефрит. Дата обращения 12 ноября 2018.
- ↑ А.В.Жаров, В.П.Шишков и др. Патологическая анатомия сельскохозяйственных животных. — М.: Колос, 1995. — 543 с.
Источник
