Мкб 10 коды болезней болезнь крона
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Лечение
Названия
Болезнь Крона.
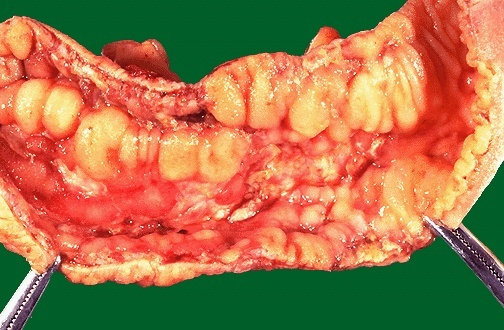
Поражение слизистой оболочки кишки при болезни Крона
Описание
Болезнь Крона является хроническим заболеванием, которое может привести к воспалению в любом месте желудочно-кишечного тракта от рта до ануса. В отличие от язвенного колита, который влияет только на внутреннюю оболочку желудочно-кишечного тракта, болезнь Крона обычно поражает все слои кишечной стенки. Болезнь Крона и неспецифический язвенный колит объединены в группу воспалительных заболеваний кишечника (ВЗК).
Причины
Есть теории о причинах болезни Крона и группы ВЗК в целом, но ВЗК являются идиопатическими, т. Е. Их причины доподлинно неизвестны. Болезнь Крона – часто семейное заболевание, особенно часто встречается в семьях еврейского происхождения (евреи-ашкенази, в частности), хотя многие пациенты и не отмечаютсемейных случаев ВЗК.
Одна из теорий о причинах ВЗК гласит об аллергической природе этой патологии. Эта теория во многом основана на том, что ВЗК являются аутоиммунными заболеваниями. Экологические факторы также могут быть причастны, но нет единого мнения среди ученых относительно того, какие именно факторы могут повлиять на развитие ВЗК. Истинной причиной ВЗК может быть любая комбинация из приведенных факторов.
Слизистая оболочка кишки при болезни Крона на эндоскопическом обследовании
Симптомы
В зависимости от того, какая часть пищеварительного тракта страдает, существуют различные варианты болезни Крона. Наиболее распространенной формой болезни Крона является илеоколит, который распространяется на подвздошную кишку (нижняя часть тонкой кишки) и толстую кишку. Илеит захватывает лишь подвздошную кишку. Болезнь Крона гастродуоденальной области охватывает желудок и двенадцатиперстную кишку (начальный отдел тонкой кишки). Еюноилеит характеризуется очагом воспаления в тощей кишке (средней части тонкой кишки). Колит Крона, иногда называемый гранулематозным колитом, влияет только на толстую кишку. Данный вариант болезни Крона часто путают с язвенным колитом.
Врач может заподозрить болезнь Крона, если пациент предъявляет жалобы на боль в животе, диарею, необоснованную потерю веса, наличие крови в стуле. Для постановки диагноза так же могут быть использованы дополнительные диагностические методы.
Колоноскопия может быть использована с целью обследованиявнутренней слизистой оболочки толстой кишки, визуализировать очаги воспаления в ней. При подозрении на поражение верхних отделов ЖКТ так же используются эндоскопические диагностические методы. Ряд других исследований, таких как рентгенография, в том числе контрастная, могут быть использованы с этой целью. Иногда применяется ректороманоскопия.
В анализе крови обращают внимание на эритроциты и лейкоциты. Так же исследуют электролитический баланс, уровни ионов натрия и калия, которые могут быть нарушены в результате длительной диареи.
Высокая температура тела. Запор при беременности. Изменение веса. Истощение. Кал зеленого цвета. Кал красного цвета. Кал серовато-белого цвета. Каловая рвота. Кашицеобразный стул. Кишечные тенезмы. Лимфоцитопения. Ломота в суставах. Нейтрофилез. Отрыжка при беременности. Пенистый стул. Понос (диарея). Потеря веса. Разбитость. Субфебрильная температура. Тромбоцитоз. Увеличение СОЭ.
Лечение
Для лечения болезни Крона могут быть использованыразличные препараты. Лекарства обычно делятся на две категории: препараты, которые принимаются с целью профилактики обострения заболевания, и лекарственные средства, принимаемые для купирования уже развившегося обострения.
При болезни Крона часто используются такие препараты, как: Azulfidine (сульфасалазин); Asacol и Pentasa (мезаламин); Imuran (азатиоприн); пуринетол (6-MP, меркаптопурин); циклоспорин; Rheumatrex (метотрексат); Ремикейд (инфликсимаб); Humira (адалимумаб), а также кортикостероиды (например, преднизолон и Entocort EC (будесонид)).
Для лечения болезни Крона так же применяют хирургические методы. Около 70% людей с болезнью Крона оперируютсяв первые 10 лет после установления диагноза. Около 50% больных из их числа нуждаются в оперативном лечении уже в первые 3-4 года болезни. Резекция части пораженной кишки является наиболее распространенным типом операции. Однако хирургическое лечение не является абсолютным лекарством от болезни Крона.
Все большей популярностью среди больных воспалительными заболеваниями кишечника пользуются альтернативные и дополнительные процедуры. В настоящее время проводится научное исследование этих методов с целью доказать их эффективность и безопасность.
Источник
Некоторые особенности болезни Крона характерны для наследственных заболеваний: начало болезни в детском и молодом возрасте, семейная отягощенность, сходство клинического течения заболевания внутри одной семьи, при этом дети заболевают раньше, чем родители. Обнаружено множество мутаций, чаще встречающихся при болезни Крона и неспецифическом язвенном колите, чем в среднем в популяции. В 1996 г. Дж.П. Хугот (с соавт.) впервые опубликовали результаты обнаружения участка генома в 16-й хромосоме, названного IBD1 и определяющего предрасположенность к болезни Крона.
Большинство генетических факторов, потенциально связанных с патогенезом заболевания, участвуют в механизмах иммунной защиты слизистой оболочки.
В настоящее время рабочей гипотезой патогенеза болезни Крона, является предположение о нарушении иммунного ответа на предрасполагающие факторы, в том числе на кишечную микрофлору у генетически предрасположенных лиц. Роль кишечной микрофлоры подтверждают исследования на мышах, у которых в стерильном состоянии болезнь Крона не развивалась, но признаки заболевания возникали при попадании в кишку обычных непатогенных микроорганизмов.
Болезнь Крона характеризуется иммунным ответом по Th1 типу (Т-хелперы — CD4+ клетки — 1-го типа), свойственному клеточному иммунному ответу, что ведёт к повышению продукции ИЛ-12, ФНО (фактора некроза опухоли) и ИФН-γ (интерферон-гамма). Было показано, что ФНО играет основную роль в воспалении при данном заболевании. Повышенная продукция ФНО макрофагами приводит к повышению уровней данного цитокина в кале, крови и слизистой оболочке.
У больных болезнью Крона могут выявляться антитела к клеткам кишки, бактериальным и вирусным антигенам, кишечной палочке и вирусу кори класса IgМ, к полисахаридам и чужеродному белку.
Кроме того, сообщается о сочетании болезни Крона с дефицитом IgА. Иммунные комплексы также можно считать входящими в группу факторов, ответственных за внекишечные проявления болезни Крона. Многие из иммунных нарушений исчезают в неактивном периоде болезни, что свидетельствует об их вторичности и неспецифичности.
- Патоморфология при болезни Крона
Патологический процесс при болезни Крона может локализоваться в любом отделе (от ротовой полости до анального отверстия) пищеварительного тракта. В большинстве случаев процесс начинается в терминальном отделе подвздошной кишки (терминальный илеит). Протяженность поражения пищеварительного тракта при болезни Крона может быть различной: от 3-4 см до 1 м и более.
При макроскопическом осмотре стенка кишки отечна, утолщена, с наличием белесоватых бугорков под серозным покровом. Брыжейка кишки утолщена за счет отложения жира и разрастания соединительной ткани. Регионарные лимфатические узлы увеличены. В зоне поражения слизистая оболочка имеет вид «булыжной мостовой», где участки сохраненной слизистой чередуются с глубокими щелевидными язвами, проникающими в подслизистый и мышечный слои. Здесь же выявляются свищи, абсцессы и стриктуры кишки. Между пораженными и здоровыми отделами кишки имеется четкая граница.
Свищи могут быть кишечно-кишечными, кишечно-мочепузырными, кишечно-влагалищными и кишечно-кожными.
При микроскопическом исследовании выявляется поражение всех слоев кишечной стенки, при этом на ранних стадиях развития заболевания возникают отек и инфильтрация лимфоидными и плазматическими клетками подслизистого слоя пораженного отдела кишки, гиперплазия лимфатических фолликулов и пейеровых бляшек, формирование гранулем, состоящих из гигантских эпителиоидных клеток (гранулематозный колит). В дальнейшем происходит нагноение и изъязвление измененных лимфоидных фолликулов, распространение инфильтрации на все слои кишечной стенки, гиалиновое перерождение гранулем.
Патологоанатомические изменения при болезни Крона:
- Значительное утолщение пораженной стенки кишечника с трансмуральным воспалением.
- Увеличенные брыжеечные лимфатические узлы.
- Очаговые гранулемы.
- Глубокие извитые и линейные изъязвления (придают стенке кишки вид «булыжной мостовой»), иногда с формированием свищей.
- Вторичные стриктуры при рубцевании.
- Чередование участков нормальной и пораженной слизистой оболочки.
Источник
Болезнь Крона – по МКБ 10 входит в раздел поражений пищеварительной системы. Она имеет свою маркировку. Это необходимо для систематизации, удобства проведения достоверной диагностики, выбора адекватного лечения и рекомендаций в соответствии с современной классификацией.
Болезнь Крона по МКБ 10
Кодировка болезни Крона МКБ (международная классификация) 10 пересмотра – К 50. Это хроническое воспалительное изменение, которое характеризуется тяжелым прогрессирующим течением и образованием специфических гранулем (очаги воспалительной реакции, которые находятся в состоянии разрушения тканей), проходящих через всю толщу стенки. Патологический процесс преимущественно локализуется в дистальном отделе тонкого и в толстом кишечнике.
Единой теории возникновения и прогрессирования изменений сегодня нет. Существует несколько наиболее распространенных гипотез:
- Генетическая предрасположенность (чаще регистрируется у ребенка) – мутации в генетическом материале приводят к нарушению функциональной активности различных структур, в результате чего постепенно развиваются язвы и эрозии в слизистой оболочке и других слоях полых органов пищеварительной системы.
- Сбой в работе иммунитета – аутоиммунное нарушение, которое сопровождается «ошибочной» продукцией антител к собственным тканям. Это приводит к длительному воспалению и постепенному разрушению пораженных структур.
- Хронический инфекционный процесс (преимущественно бывает у взрослых людей) – некоторые возбудители изменяют антигенные свойства клеток организма, вследствие чего иммунокомпетентные структуры распознают их как чужеродные элементы и начинают вырабатывать соответствующие антитела.
В зависимости от преимущественной локализации патологии, а также характера течения в современной систематизации выделяется несколько разновидностей:
- Энтерит.
- Колит.
- Неуточненный процесс.
- Иные разновидности и вариации.
Каждая разновидность имеет свой код.
Болезнь Крона тонкой кишки
Заболевание имеет шифр К 50.0, оно характеризуется повреждением стенок тонкого кишечника (регионарный энтерит). Воспаление с гранулемами поражает всю толщу полого органа. Часто развивается реактивный лимфаденит с воспалением регионарных лимфатических узлов брыжейки.
Дальнейшее прогрессирование приводит к образованию стенозов (сужение) или пенетрации (формирование отверстия в области локализации гранулемы). К основным проявлениям относится диспепсический и болевой синдром.
Болезнь Крона толстой кишки
Наиболее распространенная форма заболевания, которая по международной классификации имеет шифр К 50.1. Она сопровождается воспалительным поражением слизистой оболочки толстого кишечника, которое распространяется на всю толщу стенки. По мере прогрессирования образуются гранулемы. Они разрушаются с образованием отверстий (перфорация), через которые в полость брюшины попадает содержимое, приводя к развитию перитонита. Также формируются соединительно-тканные рубцы (фиброз), вызывающие сужение просвета. В результате развивается кишечная непроходимость, являющаяся одним из осложнений заболевания.
Неуточненная болезнь Крона
Вид патологии, при развитии которой достоверно установить характер патологического процесса, а также его локализацию установить не удалось. Она маркируется – К 50.9, характеризуется сложностями в диагностике и последующем лечении.
Иные разновидности и вариации
Другие вариации кодируются К 50.8. Они включают одновременное воспаление тонкой и толстой кишки. Чаще поражается дистальный отдел подвздошной кишки и начальные отделы толстого кишечника. Ввиду большой площади воспалительного поражения другие вариации течения характеризуются тяжелой степенью. Они плохо поддаются лечению и сопровождаются неблагоприятным прогнозом.
Максимальное количество осложнений, включая стеноз или образование фистулы (канал или отверстие в стенке полого органа), регистрируется при развитии этой формы заболевания.
Международная систематизация 10 пересмотра включает систематизацию, основанную на современных представлениях. Она содержит подрубрики по органам и происхождению. Работающие пациенты молодого возраста, которые проходили лечение у врача проктолога, имеют право просить не указывать название в листке нетрудоспособности. В этом случае в графе «Диагноз» вносится соответствующая маркировка.
Источник
Рубрика МКБ-10: K50.9
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K50-K52 Неинфекционный энтерит и колит / K50 Болезнь Крона (регионарный энтерит)
Определение и общие сведения[править]
Болезнь Крона — хронический
воспалительный процесс, который может возникать
в любом отделе ЖКТ, от пищевода до прямой кишки.
Воспаление преимущественно захватывает
подслизистый слой, но может распространяться и
на все слои кишечной стенки. Чаще всего
поражаются дистальный отдел подвздошной кишки и
толстая кишка.
Этиология и патогенез[править]
Этиология неизвестна.
Клинические проявления[править]
Болезнь Крона отличается не только большим морфологическим, но и клиническим разнообразием. Клинические проявления широко варьируют в зависимости от локализации и протяжённости поражения, стадии заболевания, наличия или отсутствия осложнений. В клинической картине болезни Крона можно выделить местные и общие симптомы, а также внекишечные проявления заболевания.
Местные симптомы — боли в животе, диарея, кровотечение — обусловлены поражением желудочно-кишечного тракта. В качестве местных осложнений болезни Крона рассматривают анальные и перианальные поражения (свищи прямой кишки, абсцессы в параректальной клетчатке, анальные трещины), стриктуры различных отделов кишечника, инфильтраты и абсцессы в брюшной полости, наружные и внутренние свищи. К осложнениям, связанным с патологическим процессом в кишечнике, относят также токсическую дилатацию толстой кишки, перфорацию и массивное кишечное кровотечение. Осложнения болезни Крона обусловлены трансмуральным характером поражения стенки кишки и анального канала.
Боль в животе — классический симптом при болезни Крона — встречается у 85-90% больных. Характерна рецидивирующая боль в нижнем правом квадранте живота, причём она может симулировать картину острого аппендицита или непроходимости кишечника. В то же время у многих больных резкой боли может не быть, а основные проявления болезни — ощущение дискомфорта, тяжести в животе, вздутие и умеренные по интенсивности схваткообразные боли, усиливающиеся при нарушении диеты.
Диарею отмечают 90% больных. При вовлечении в процесс только тонкой кишки частота стула колеблется от 2 до 5 раз, а при энтероколитах от 3 до 10 раз в сутки. Консистенция кала чаще кашицеобразная, чем жидкая.
Общие симптомы при болезни Крона возникают из-за воспалительного процесса в кишечнике или иммунопатологических реакций. К ним относятся лихорадка, слабость, уменьшение массы тела.
Болезнь Крона неуточненная: Диагностика[править]
Обследование
1) В
анамнезе отмечаются задержка физического
развития, приступы лихорадки, боль в животе.
Понос встречается реже, чем при неспецифическом
язвенном колите. К системным проявлениям болезни
относятся артрит, узловатая эритема, увеит,
афтозный стоматит.
2) При
физикальном исследовании обнаруживают
истощение, болезненность при пальпации живота и
объемное образование в брюшной полости; при
пальцевом ректальном исследовании — трещины
заднего прохода и параректальные свищи, кровь и
слизь в отделяемом из прямой кишки.
3) Лабораторные и инструментальные исследования включают
анализ кала; общий анализ крови; определение
уровней сывороточных белков, электролитов,
железа, фолиевой кислоты и железосвязывающей
способности сыворотки; ректороманоскопию,
ирригоскопию, рентгенографию верхних отделов
ЖКТ.
Диагностика
1) Результаты
посева и исследования кала на паразитов
отрицательны. В кале присутствуют лейкоциты, а
при колите — кровь.
2) Отмечаются
анемия, лейкоцитоз со сдвигом влево, тромбоцитоз,
повышение СОЭ.
3) Туберкулиновая
кожная проба отрицательна.
4) Уровни
сывороточного железа и фолиевой кислоты снижены,
железосвязывающая способность сыворотки
повышена.
5) Иногда
снижен уровень сывороточного альбумина.
6) Ирригоскопия,
рентгенография верхних отделов ЖКТ и
ректороманоскопия позволяют диагностировать
поражение ЖКТ.
7) У
30% больных имеется тяжелая задержка физического
развития, хотя нарушение всасывания наблюдается
менее чем в 5% случаев. По-видимому, задержка
развития обусловлена недостаточным
поступлением калорий и высокой активностью
воспалительного процесса.
8) Типичны
периоды обострений и ремиссий.
9) Возможно
нарушение всасывания витамина B12,
которое выявляют с помощью пробы Шиллинга.
Дифференциальный диагноз[править]
Болезнь Крона неуточненная: Лечение[править]
1) При
колите назначают сульфасалазин
и кортикостероиды (см. гл. 10, п. II.И.1.г).
2) При
илеите средством выбора служат кортикостероиды; сульфасалазин
неэффективен. Если кортикостероиды вызывают
выраженные побочные эффекты или развивается
стероидная зависимость, используют азатиоприн и меркаптопурин.
3) При
свище применяют метронидазол,
250 мг внутрь 3 раза в сутки.
4) Антидиарейные
средства (дезодорированная настойка опия, дифеноксилат, лоперамид)
рекомендуют только при хронической форме
болезни Крона, протекающей с поносом и тенезмами.
5) При
задержке физического развития показано питание
элементными смесями.
6) Если
кортикостероиды неэффективны, в препубертатном
периоде для ускорения физического и полового
развития назначают полное парентеральное
питание.
7) Консультация
психиатра помогает больному и семье
адаптироваться к хронической инвалидизирующей
болезни.
8) Показания к хирургическому вмешательству
а) перфорация;
б) кишечная
непроходимость;
в) обширное
поражение области заднего прохода или прямой
кишки, не поддающееся консервативному лечению;
г) тяжелая
задержка физического развития (операцию
проводят в том случае, если можно удалить
пораженный участок кишки).
В табл. 10.7 приведена
сравнительная характеристика неспецифического язвенного колита и болезни Крона.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
«Клиническая хирургия. В 3 т. Том 2 [Электронный ресурс] / Под ред. В.С. Савельева, А.И. Кириенко — М. : ГЭОТАР-Медиа, 2013. — (Серия «Национальные руководства»).» — https://www.rosmedlib.ru/book/ISBN9785970425725.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Ведолизумаб
- Инфликсимаб
- Месалазин
- Сульфасалазин
- Цертолизумаба пэгол
Источник
