Мальт лимфома код мкб

MALT-лимфома (синоним: мальтома) – особый подтип неходжкинской лимфомы. Локализация мальтомы ограничена областями слизистой оболочки организма. Наиболее распространенным местом возникновения MALT-лимфомы является слизистая оболочка желудка. В некоторых случаях заболевание поражает глаза, нос, слюнные железы и горло. Прогноз во многом зависит от местонахождения лимфомы, данных физического осмотра и истории болезни. Для лечения мальтомы используют как хирургические, так и консервативные методы.
Что такое MALT-лимфома?
Слизистая оболочка желудка – наиболее распространенное место возникновения MALT-лимфом
MALT – связанная со слизистыми оболочками лимфоидная ткань, которая защищает организм от огромного количества и разнообразия антигенов. Примером MALT являются миндалины и пятна Пейера в тонком кишечнике.
Хроническое воспаление MALT вследствие инфекционных или аутоиммунных заболеваний может привести к развитию экстранодальной B-клеточной лимфомы маргинальной зоны. Желудок является наиболее распространенным местом возникновения МАЛЬТ-лимфом. Менее распространенные места возникновения мальтомы:
- Слюнные железы;
- Кожа;
- Конъюнктива;
- Легкое;
- Щитовидная железа;
- Верхние дыхательные пути;
- Грудь;
- Печень.
Лечение может включать применение ингибиторов протонной помпы, антибиотиков, химиотерапию, лучевую терапию и, в некоторых случаях, хирургическое вмешательство.
Неходжкинские лимфомы (НХЛ) составляют 2-3% всех злокачественных новообразований, а мальтомы – около 5% НХЛ, диагностированных ежегодно. Неходжкинские лимфомы представляют собой только 4% злокачественных новообразований, не связанных с раком кожи. Хотя обширные исследования не проводились, ни одна конкретная этническая группа или географическая область не имеет высокой распространенности мальтом.
Пиковая заболеваемость MALT-лимфом наблюдается в течение 7 и 8 десятилетий жизни. Мальтомы могут также возникать у детей, подростков и молодых людей. Никаких различий в распределении MALT-лимфом, связанных с полом, не существует, но мужчины обычно имеют более обширное распределение лимфоидной ткани; некоторые исследования показывают, что мальтомы несколько чаще встречаются у женщин, чем у мужчин. Никаких существенных расовых различий не выявлено; некоторые исследования показывают, что заболевание несколько чаще встречается у белокожих, чем у чернокожих людей.
Справка. В международной классификации болезней 10-го пересмотра (МКБ-10) МАЛЬТ-лимфома обозначается кодом C85.
Классификация
Классификация MALT осуществляется по местоположению; поэтому термин включает связанную с кишечником (GALT), бронхами и трахеями (BALT), носом (NALT) или вульвой (VALT) лимфоидную ткань. Дополнительная MALT присутствует во вспомогательных органах пищеварительного тракта и околоушной железе.
Для определения стадии мальтомы используется классификация Анн-Арбор:
- IE стадия – лимфома присутствует только в 1 области или органе вне лимфатических узлов;
- IIE стадия – злокачественное новообразование присутствует только в 1 области или органе вне лимфатических узлов. Другие лимфатические узлы на одной и той же стороне диафрагмы также могут быть задействованы;
- IIIE стадия – лимфома присутствует с обеих сторон диафрагмы и может также распространиться на область или орган вблизи лимфатических узлов или селезенки;
- IV стадия – лимфома широко распространена в нескольких органах с вовлечением лимфатических узлов или без них.
Причины

Гастрит может легко спровоцировать развитие MALT-лимфомы
Хотя причина мальтомы и большинства других опухолей пока неизвестна, накопленные данные свидетельствуют о сильной связи с аутоиммунными заболеваниями. Гипотеза о массивной антигенной стимуляции представляет собой важный шаг в изучении и создании новых методов лечения мальтомы.
Мальтомы слюнных желез часто связаны с синдромом Шегрена. MALT-лимфомы щитовидной железы связаны с тиреоидитом Хашимото. Болезнь Крона или брюшнополостная болезнь могут быть вовлечены в развитие кишечных MALT-лимфом.
Четкая причинно-следственная связь между хеликобактер пилори и желудочной мальтомой была окончательно установлена в рандомизированных исследованиях. Гастрит вследствие бактериальной инфекции может троекратно увеличивать риск развития желудочной лимфомы.
Симптомы и клиническая картина
Симптомы мальтомы неспецифичны и связаны с вовлеченными органами. Большинство пациентов не имеют физических симптомов; лимфаденопатия встречается редко. Расстройства желудочно-кишечного тракта (ЖКТ) – боль в животе, тошнота, рвота – встречаются редко и появляются на последней стадии болезни.
Если мальтома локализуется в глазах, пациент может потерять зрение в течение 2 – 5 лет. Поэтому рекомендуется проходить постоянные офтальмологические обследования. Если состояние прогрессирует и ухудшается, может потребоваться офтальмологическая хирургическая процедура.
Прогноз
Пациентам с ранней стадией мальтомы (MALT-лимфомы) может помочь химиотерапия
Заболеваемость и смертность зависят от скорости распространения и стадии мальтомы. Большинство новообразований реагируют на доступные методы лечения, включая радио- и химиотерапию. Кроме того, опосредованные бактериями опухоли могут хорошо реагировать на антибиотики.
Прогноз зависит от степени распространенности и стадии развития опухоли. 10-летняя выживаемость у пациентов с низкосортными опухолями составляет 55% при своевременно начатом лечении. На поздних стадиях мальтома с трудом поддается лечению, поэтому в большинстве случаев пациенты погибают.
Низкосортные мальтомы являются медленнорастущими новообразованиями с достаточно хорошим прогнозом. Хотя диффузные В-крупноклеточные мальтомы являются более агрессивными злокачественными новообразованиями, шансы на выздоровление при своевременно начатом лечении могут составлять до 90% на II стадии.
Показатель выживаемости для I стадии составляет 93% через 5 лет и 58% – через 10 лет. Ретроспективное исследование из Китая показало, что транслокация t (11; 18) (q21; q21) может быть важным прогностическим фактором для пациентов с MALT-лимфомами в области желудка.
Использование Международного прогностического индекса, учитывающего возраст, стадию Анн-Арбор, уровень лактатдегидрогеназы, количество экстранодальных инвазий и состояние здоровья пациента, помогает лучше оценить долгосрочную выживаемость больного. Показатели пятилетней выживаемости классифицируются следующим образом:
- Низкий риск – 99%;
- Промежуточный риск – 85-88%;
- Высокий риск – 72%.
Пациенты с ранней стадией мальтомы могут быть излечены с помощью химиотерапии. Риски и преимущества хирургической или лучевой терапии для мальтомы следует рассмотреть до принятия решения о продолжении такого лечения.
Диагностика
Вначале проводится физический осмотр и собирается анамнез. Врач прощупывает различные части тела – селезенку, печень – для исключения или подтверждения патологического состояния. Затем назначают физические обследования, которые помогают более точно выявить локализацию новообразования и спланировать дальнейшее лечение пациента.
Подтверждение диагноза может быть сложной задачей даже для квалифицированного специалиста. Методы визуализации – магнитно-резонансная томография, рентгенография, ультразвуковое исследование – не помогают точно выявить мальтому. Эндоскопия может быть полезна для выявления признаков опухоли.
Общий анализ крови может предоставить важную информацию о тканях и органах. Нередко у пациентов выявляются маркеры воспаления – повышенная скорость оседания эритроцитов и увеличенная концентрация С-реактивного белка.
Иммунологическое фенотипирование циркулирующих лимфоцитов можно определить с помощью проточной цитометрии. Мальтомы имеют иммунофенотип, напоминающий лимфомы из клеток маргинальной зоны.
Лечение
Лучевая терапия является эффективным методом лечения MALT- лимфомы
Желудочные мальтомы являются наиболее распространенными и хорошо изученными лимфомами. Эти новообразования тесно связаны с хеликобактер пилори, которые присутствуют в более чем 90% патологических образцах мальтом. С точки зрения качества жизни консервативное лечение предпочтительнее хирургической терапии или лучевой терапии у пациентов с этими поражениями.
При желудочных MALT-лимфомах в первую очередь назначают антибактериальную терапию, которая длится от 12 до 20 дней. Продолжительность лечения определяется врачом. Вместе с антибиотикотерапией назначают радиотерапию. В редких случаях требуется системная химиотерапия, которая может вызывать значительные побочные эффекты.
Нежелудочные мальтомы чаще всего встречаются в области головы, шеи, легких и глаз. Эти неагрессивные новообразования не связаны с хеликобактер пилори и лечатся с помощью стандартных процедур, включая лучевую терапию, химиотерапию и введение моноклональных антител. В целом, пациентов со стадией IE-II заболевания можно лечить с помощью локальной лучевой терапии или хирургии.
Пациенты, состояние которых впоследствии рецидивируют, лечатся схемами, которые обычно используются для фолликулярной лимфомы. Тем не менее, пациентов, у которых есть неагрессивная мальтома, следует лечить так же, как и диффузную В-крупноклеточную лимфому.
Совет! При возникновении изжоги, тошноты, боли в животе, рвоты и других желудочных расстройств рекомендуется обращаться к гастроэнтерологу. Своевременное лечение хеликобактер пилори помогает предотвратить не только мальтому, но и язву желудка или двенадцатиперстной кишки.
Источник
C81
C81.0
C81.1
C81.2
C81.3
C81.7
C81.9
C82
C82.0
C82.1
C82.2
C82.7
C82.9
C83
C83.0
C83.1
C83.2
C83.3
- ретикулосаркома
C83.4
C83.5
C83.6
C83.7
C83.8
C83.9
C84
C84.0
C84.1
C84.2
C84.3
C84.4
C84.5
C85
C85.0
C85.1
C85.7
C85.9
C88
C88.0
C88.1
C88.2
C88.3
C88.7
C88.9
C90
C90.0
C90.1
C90.2
C91
C91.0
C91.1
C91.2
C91.3
C91.4
- лейкемический ретикулоэндотелиоз
C91.5
C91.7
C91.9
C92
C92.0
C92.1
C92.2
C92.3
- хлорома
- гранулоцитарная саркома
C92.4
C92.5
C92.7
C92.9
C93
C93.0
C93.1
C93.2
C93.7
C93.9
C94
C94.0
C94.1
C94.2
C94.3
C94.4
C94.5
C94.7
C95
C95.0
C95.1
C95.2
C95.7
C95.9
C96
C96.0
- нелипидный ретикулоэндотелиоз
- ретикулез
C96.1
C96.2
C96.3
C96.7
C96.9
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Лимфома желудка.
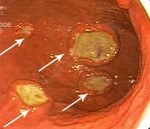
Лимфома желудка
Описание
Лимфома желудка. Редкая, потенциально злокачественная или злокачественная опухоль, происходящая из лимфоидной ткани, расположенной в стенке желудка. Метастазирование наблюдается редко. Лимфома желудка проявляется преждевременным насыщением, болями в эпигастральной области, тошнотой, рвотой, нарушениями аппетита, снижением массы тела и повышением температуры. Диагностируется на основании истории болезни, клинических симптомов, данных осмотра, рентгенографии, КТ, МРТ, гастроскопии, биопсии, анализов крови на маркеры рака и других исследований. Лечение – антихеликобактерная терапия, резекция желудка или гастрэктомия, химиотерапия, диетотерапия.
Дополнительные факты
Лимфома желудка – злокачественное нелейкемическое новообразование, происходящее из лимфоидных клеток в стенке органа. Обычно отличается относительно благоприятным течением, медленным ростом и редким метастазированием, однако степень злокачественности опухоли может различаться. Чаще располагается в дистальной части желудка. Не связана с поражением периферических лимфоузлов и костного мозга. Лимфомы желудка составляют от 1 до 5% от общего количества неоплазий данного органа. Обычно развиваются в возрасте старше 50 лет. Мужчины страдают чаще женщин. На начальных стадиях прогноз благоприятный. Средняя пятилетняя выживаемость при лимфомах желудка всех стадий колеблется от 34 до 50%. Лечение проводят специалисты в области онкологии, гастроэнтерологии и абдоминальной хирургии.
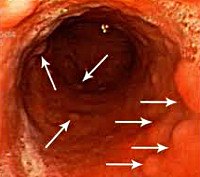
Лимфома желудка
Причины
Предшественницей данного новообразования является лимфоидная ткань, расположенная в слизистой оболочке в виде отдельных лимфоцитов и скоплений клеток. При определенных условиях (например, при хроническом гастрите, возникшем на фоне инфицирования Helicobacter pylori) такие скопления образуют лимфоидные фолликулы, в которых могут возникать участки атипии. С учетом того, что у 95% пациентов с лимфомой желудка при проведении обследования обнаруживаются различные штаммы Helicobacter pylori, эта инфекция рассматривается, как одна из основных причин возникновения данной патологии.
Наряду с Helicobacter pylori, развитие различных типов лимфом желудка может провоцироваться другими факторами, в том числе – контактом с канцерогенными веществами, длительным пребыванием в зонах с повышенным уровнем радиации, предшествующей лучевой терапией, приемом некоторых лекарственных препаратов, избытком ультрафиолетового излучения, неспецифическим снижением иммунитета, иммунными нарушениями при СПИДе, аутоиммунными заболеваниями и искусственным подавлением иммунитета после операций по трансплантации органов.
Классификация
С учетом происхождения и особенностей клинического течения различают следующие виды лимфом желудка:
• MALT. Лимфома (сокращение происходит от латинского mucosa — associated lymphoid tissue). Входит в группу неходжкинских лимфом. Эта лимфома желудка развивается из лимфоидной ткани, ассоциированной со слизистой оболочкой желудка. Обычно возникает на фоне хронического гастрита. Не сопровождается первичным поражением периферических лимфоузлов и костного мозга. Степень злокачественности различается. Может метастазировать в лимфатические узлы.
• В. Клеточная лимфома. Образуется из низкодифференцированных В-клеток. Предположительно возникает в результате прогрессии MALT-лимфом, косвенным подтверждением этой гипотезы является частое сочетание двух перечисленных видов лимфом желудка. Обладает высокой степенью злокачественности.
• Псевдолимфома. Характеризуется лимфоидной инфильтрацией слизистой оболочки и подслизистого слоя желудка. Протекает доброкачественно, в некоторых случаях наблюдается малигнизация.
С учетом особенностей роста выделяют следующие разновидности лимфом желудка:
• С экзофитным ростом. Новообразования растут в просвет желудка, представляют собой полипы, бляшки или выступающие узлы.
• С инфильтративным ростом. Неоплазии образуют узлы в толще слизистой желудка. В зависимости от особенностей узлов в этой группе выделяют бугристо-инфильтративную, плоско-инфильтративную, гигантоскладочную и инфильтративно-язвенную формы лимфомы желудка.
• Язвенную. Лимфомы желудка представляют собой язвы различной глубины. Отличаются наиболее агрессивным течением.
• Смешанную. При исследовании новообразования обнаруживаются признаки нескольких (чаще – двух) перечисленных выше типов опухоли.
С учетом глубины поражения, определяемой при проведении эндоскопического УЗИ, различают следующие стадии лимфом желудка:
• 1а – с поражением поверхностного слоя слизистой оболочки.
• 1б – с поражением глубоких слоев слизистой оболочки.
• 2 – с поражением подслизистого слоя.
• 3 – с поражением мышечного и серозного слоя.
Наряду с приведенной выше классификацией для определения распространенности лимфомы желудка используют стандартную четырехстадийную классификацию онкологических заболеваний.
Симптомы
Специфические признаки отсутствуют, по своим клиническим проявлениям лимфома желудка может напоминать рак желудка, реже – язвенную болезнь желудка или хронический гастрит. Наиболее распространенным симптомом является боль в области эпигастрия, нередко усиливающаяся после приема пищи. Многие больные лимфомой желудка отмечают ощущение преждевременного насыщения. У некоторых пациентов развивается отвращение к определенным видам пищи. Характерно похудание, обусловленное чувством переполнения желудка и снижением аппетита. Возможно критическое снижение массы тела вплоть до кахексии.
Гиперкальциемия. Изменение веса. Лимфоцитопения. Нейтрофилез. Ночная потливость у мужчин. Потеря веса. Рвота. Тошнота.
Диагностика
Диагноз устанавливается с учетом жалоб, истории заболевания, внешнего осмотра, пальпации живота, лабораторных и инструментальных исследований. Из-за неспецифичности симптоматики возможно позднее выявление лимфомы желудка, в литературе описаны случаи, когда временной период между появлением болей в эпигастрии и постановкой диагноза составлял около 3 лет. Основным способом инструментальной диагностики является гастроскопия, позволяющая определить расположение и тип роста опухоли. При проведении эндоскопического исследования лимфому желудка может быть трудно дифференцировать с раком, гастритом и немалигнизированной язвой.
Для уточнения диагноза эндоскопист осуществляет забор материала для последующего гистологического и цитологического исследования. Отличительной особенностью взятия эндоскопической биопсии при лимфомах желудка является необходимость забора ткани с нескольких участков (множественная или петлевая биопсия). Для определения распространенности онкологического процесса осуществляют эндоскопическое УЗИ и КТ брюшной полости. Для выявления метастазов назначают МРТ грудной клетки и МРТ брюшной полости. Несмотря на диагностические затруднения, из-за медленного роста большинство лимфом желудка выявляются на первой или второй стадии, что увеличивает вероятность благополучного исхода при данной патологии.
Лечение
При локализованных, благоприятно протекающих MALT-лимфомах осуществляют эррадикационную антихеликобактерную терапию. Допустимо использование любых схем лечения с доказанной эффективностью. При отсутствии результата после применения одной из стандартных схем больным лимфомой желудка назначают усложненную трехкомпонентную или четырехкомпонентную терапию, включающую в себя введение ингибиторов протонного насоса и нескольких антибактериальных средств (метронидазола, тетрациклина, амоксициллина, кларитромицина ). При неэффективности усложненных схем в зависимости от стадии лимфомы желудка проводят химиотерапию или системную терапию.
При других формах лимфомы желудка и MALT-лимфомах, распространяющихся за пределы подслизистого слоя, показано хирургическое вмешательство. В зависимости от распространенности процесса осуществляют резекцию желудка или гастрэктомию. В послеоперационном периоде всем пациентам с лимфомой желудка назначают химиопрепараты. В запущенных случаях применяют химиотерапию или лучевую терапию. Химиотерапия может провоцировать изъязвление и перфорацию стенки желудка (в том числе – бессимптомную), поэтому при использовании данной методики регулярно проводят КТ для выявления свободных жидкости и газа в брюшной полости. На поздних этапах лимфомы желудка существует угроза развития стеноза желудка, перфорации желудка или желудочного кровотечения, поэтому операции рекомендуется проводить даже при опухолях III и IV стадии.
Благодаря медленному росту, поздней инвазии в глубокие слои стенки желудка и достаточно редкому метастазированию прогноз при лимфомах желудка относительно благоприятный. Применение эррадикационной терапии на ранних стадиях MALT-лимфом обеспечивает полную ремиссию у 81% больных и частичную – у 9% больных. Радикальные хирургические вмешательства возможны в 75% случаев. Средняя пятилетняя выживаемость при лимфоме желудка I стадии составляет 95%. На II стадии этот показатель снижается до 78%, на IV – до 25%.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
