Корешковый синдром поясничного отдела и беременность
Здравствуйте! Лечение болей в спине при беременности должно проходить под наблюдением врача. Беременной женщине следует помнить, что применение любых медикаментозных средств возможно только после консультации с акушером- гинекологом и выяснения безопасности их применения. Кроме того, существует немало различных немедикаментозных методик, способных избавить женщину от такого неприятного «симптома» беременности, как боли в спине.
В США распространена особая методика лечения болей в спине у беременных, называемая кайропрактикой. Она включает в себя массаж мышц спины, снимающий их излишнее напряжение, мягкую мануальную коррекцию позвоночного столба, а также занятия лечебной физкультурой. Комплекс упражнений, специально разработанный для беременных, способствует укреплению мышц спины и брюшного пресса. Как показали исследования, подобная методика позволяет не только избавить женщину от мучающих ее болей в спине и пояснице, но и нормализовать физиологические функции нервной системы, что положительно сказывается на развитии плода. По данным американских врачей, женщины, проходившие подобные курсы лечения, были лучше подготовлены к родовой деятельности, роды у них протекали быстрее, а процент осложнений заметно снижался.
Для снятия болей в спине у беременных женщин может применяться и иглоукалывание. Аккупунктурное воздействие хорошо купирует выраженность болевого синдрома, особенно на поздних сроках беременности. При этом оно не оказывает патологического влияния на здоровье матери или развитие плода, поэтому может быть рекомендовано для применения у беременных женщин.
Облегчить боли в спине Вам могут помочь и несколько простых приемов:
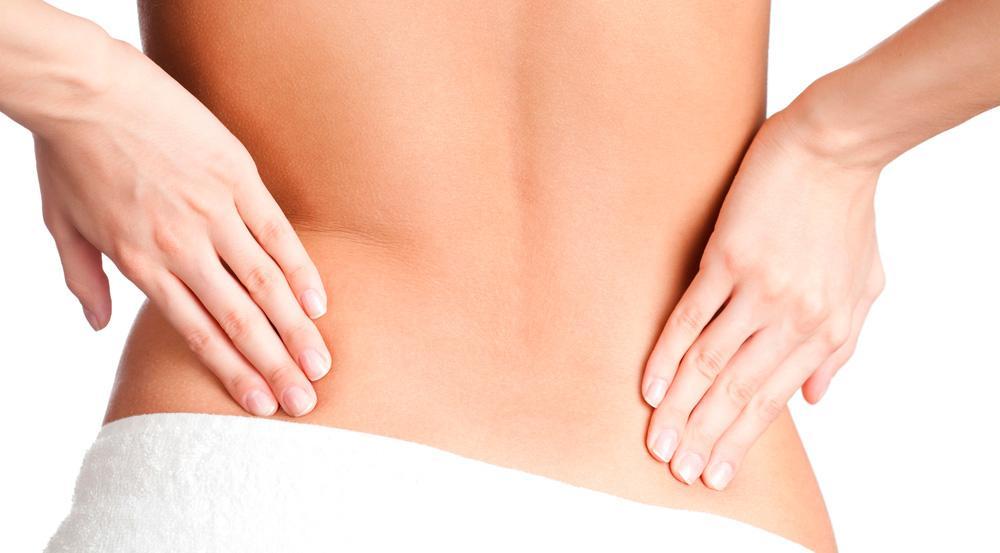
1. Легкий массаж спины, способствующий релаксации напряженных мышц. Его можно проводить и самостоятельно. Для этого следует сесть или лечь на бок и двумя руками массировать нижнюю часть спины вдоль позвоночника. Но если есть возможность, то лучше чтобы массаж выполнял специалист, который при помощи специальных методик может обеспечить лучшее расслабление мышц, снять с них накопившуюся усталость.
2. Снятию боли в области спины помогает теплый душ или теплая ванна.
3. Ношение специального бандажа для беременных способствует поддержанию живота и уменьшает нагрузку на мышцы спины.
4. Можно использовать специальные ортопедические подушки для беременных, которые подкладывают под живот, во время сна на боку.
5. Регулярно следует выполнять гимнастические упражнения, способствующие укреплению мышц, повышающие их выносливость к физическим нагрузкам.
6. Необходимо следить за правильной осанкой, нарушение которой часто провоцирует развитие болей в области крестца или копчика. Держите спину ровно, не сутультесь и не выгибайтесь сильно назад. Если приходится долго сидеть, то желательно использовать ортопедические сиденья или маленькие подушки под спину.
7. Если нет противопоказаний, то помочь снять боли в спине может посещение бассейна. Во время плавания происходит расслабление мышц спины, увеличивается расстояние между телами позвонков (доказано, что после занятий в бассейне рост человека увеличивается на 3-4 см!, правда, спустя несколько часов, возвращается снова к «нормальным» показателям). Также занятия плаванием способствуют улучшению дыхания, усилению кровообращения и повышению обмена веществ.
Источник
Грыжа межпозвоночного диска и беременность – состояния, требующие повышенного внимания пациентки. Планируя ребенка, нужно обязательно пройти полное обследование у специалистов. Ведь грыжа может осложниться в любой из триместров, во время родов и даже иметь отдаленные последствия.
Как влияет грыжа на зачатие
Для того чтобы зачать и выносить малыша, организм женщины должен быть здоров. Это касается не только внутренних болезней, но, прежде всего, спины и позвоночника. Так как именно на эту область приходится максимальная нагрузка при вынашивании. На фоне измененного кровообращения, перераспределения питательных веществ в пользу развивающегося плода, повышенной нагрузки страдают дистрофически измененные позвонки.
Течение грыжи на фоне беременности может протекать с осложнениями. Поэтому к зачатию необходимо готовиться заранее. За 2–3 месяца до зачатия необходимо:
- пройти консультации узких специалистов;
- выполнить рентген и МРТ, так как при беременности эти методы противопоказаны;
- вылечить хроническую патологию;
- нормализовать режим дня;
- пройти курс лечебного массажа;
- мануальной коррекции;
- заняться плаванием или легкой ходьбой;
- разнообразить рацион.
Важное значение уделяют упражнениям на укрепление прямых мышц спины, формирование корсета, поскольку это поможет справиться с испытаниями.
Видео «Симптомы межпозвоночной грыжи поясничного отдела»
Из этого видео вы узнаете о симптомах межпозвоночной грыжи поясничного отдела и упражнениях для ее лечения.
Грыжа при беременности
Беременность при межпозвоночной грыже поясничного отдела – неблагоприятное состояние, требующее особого контроля и специализированного наблюдения вертебролога. Повышенная нагрузка на позвоночный столб, которую женщина испытывает постоянно, повышает риск смещения пульпозного ядра диска. По мере развития плода и увеличения размеров матки грыжа создает серьезные препятствия для физиологичного вынашивания младенца.
Серьезную проблему, такую как грыжа, можно преодолевать правильно, если своевременно выполнять рекомендации лечащего врача. Лишь в этом случае возможно избежать дальнейших осложнений, таких как секвестрация.
Беременность на фоне грыжевого выпячивания имеет ряд особенностей:
- в период вынашивания будущего наследника резко возрастает нагрузка на поясничный отдел, на который приходится основной центр тяжести. Растущая матка давит не только на внутренние органы живота и таза, но и на поясницу. Это приводит к более частым болевым приступам, болезненности в нижней части спины. Из-за ущемления нервных окончаний развивается корешковый синдром;
- интенсивно идет синтез гормона прогестерона, способствующего сохранению беременности. Из-за этого резко возрастает кровообращение в нижней части туловища. В месте грыжи нарастают воспалительные проявления, развивается отек. Грыжевое образование еще больше ущемляет нервные стволы;
- по мере роста матки давление в брюшной полости повышается. Происходит значительное сдавливание корешков. Симптомы прогрессируют. И если в 1-м триместре беременная женщина испытывает дискомфорт, то во 2-м и 3-м периоде присоединяются приступы боли, прострелы;
- под действием гормона релаксина, интенсивно продуцируемого на поздних сроках, расслабляются мышечные и связочные структуры таза, как следствие ослабляется корсет из мышц в поясничной области. Это негативно сказывается на позвоночнике с дефектом в виде грыжевого образования;
- особенное положение будущих мам сопровождается формированием «осанки беременных», для которой характерен еще больший прогиб. Для здорового позвоночного столба – это физиологическое состояние, но при наличии грыжи значительно повышается риск секвестрации и разрыва ядра;
- поврежденные позвонки недополучают питательные вещества, минералы, поскольку все уходит на построение тельца малыша. Из-за этого деструктивные процессы нарастают, деформация усиливается, состояние грыжи неизбежно ухудшается.
Влияние на родовой процесс
Каждая представительница прекрасного пола с патологией позвоночника обеспокоена тем, как будут протекать межпозвоночная грыжа и беременность: чего нужно опасаться при родах, можно ли рожать самостоятельно или потребуется кесарево сечение.
На начальных стадиях допустимы естественные роды. Нейрохирурги при межпозвонковой грыже II, III и IV степени рекомендуют проводить оперативное родовспоможение, даже при компенсированном и неосложненном процессе. Это снизит нагрузку на позвоночник, позволяя предотвратить осложнения.
Выбор родов при протрузии зависит от размеров и решается в каждом конкретном случае индивидуально. При первых степенях протрузии проводят вертикальные роды под эпидуральной анестезией.
Как снизить риски
К процессу зачатия и вынашивания всегда следует подходить с максимальной ответственностью. Как будет протекать процесс вынашивания нормально или неблагоприятно, зависит от женщины и созданных для нее условий.
Беременных с межпозвоночной грыжей нужно максимально оберегать от любых нагрузок, создавать благоприятное окружение. Поэтому эффективными будут следующие рекомендации:
- При появлении дискомфорта в проблемной зоне нужно сразу же обращаться к врачу.
- При сидячей работе раз в час прерываться и понемногу ходить. Делать легкую разминку.
- Необходимо носить бандаж, он распределит равномерно вес и поможет разгрузить позвоночник.
- Вводят в рацион много свежих овощей и фруктов, свежевыжатых соков, смузи, проростков.
- Желательно не стоять подолгу.
- На позвоночник ограничивают все нагрузки, резкие движения и повороты.
- В последние месяцы необходимо меньше лежать на спине, а больше на боку.
- Лучше спать на латексном или умном ортопедическом матрасе, он поможет по-настоящему снять напряжение с мышц и придаст позвоночнику физиологичную позу.
- Под наблюдением врача выполняют легкий комплекс упражнений на растяжение позвоночника и укрепление мышечного корсета.
Загрузка…
Источник

Корешковый синдром поясничного отдела позвоночника – распространенное осложнение разнообразных дегенеративных дистрофических патологий. Поражаются корешковые нервы – волокна, отходящие от структуры спинного мозга через фораминальные отверстия. Они отвечают за иннервацию определённых участков тела. При компрессии воспаляются и дают выраженный болевой синдром, который сопровождается характерной неврологической клиникой. Это может быть онемение, ощущение ползающих мурашек, парестезии, иррадиация боли по ходу иннервации защемленной ветви.
Диагностикой и лечением корешкового синдрома занимается исключительно врач невролог. Поэтому при появлении характерных симптомов корешкового синдрома поясничного отдела, для лечения необходимо как можно быстрее обратиться к этому доктору. Участковый врач терапевт не обладает достаточной компетенцией для того, чтобы проводить эффективное и безопасное лечение. Обычно терапевт при появлении характерных клинических признаков все равно устанавливает диагноз остеохондроз и назначает соответствующую противовоспалительную нестероидную терапию. Это мало чем помогает пациенту. По мере того, как защемленное нервное волокно атрофируется, боль действительно становится меньше по интенсивности. Но это не имеет ничего общего с полноценным лечением.
После подобного лечения корешкового синдрома симптомы действительно проходят, однако сохраняются неврологические признаки неблагополучия. С течением времени они могут привести к нарушению функции внутренних органов брюшной полости и малого таза, развитию варикозного расширения вен нижних конечностей, утрате способности самостоятельно передвигаться и т.д.
Корешковый синдром поясничного отдела не является самостоятельным заболеванием, поэтому проводить его изолированное лечение невозможно. Есть патологические изменения в тканях позвоночного столба, которые провоцируют компрессию и воспаление корешков. Только после устранения этих патологических изменений возможно избавление от корешкового синдрома.
Причины корешкового синдрома позвоночника
Разбирать потенциальные причины синдрома корешков позвоночника необходимо с экскурса в азы анатомии и физиологии. Позвоночный столб – это центральная опора всего тела, на неё приходится максимальная амортизационная и физическая нагрузка. Помимо этого позвоночник человека является защитой и проводником для спинного мозга. Спинномозговой канал надежно защищен от механического повреждения костными структурами тел позвонков и их дугообразных отростков.
От спинного мозга через фораминальные отверстия отходят корешковые нервы, которые разветвляясь, обеспечивают иннервацию отдельных участков тела. Они же регулируют работу внутренних органов.
Безопасность от сдавливания телами соседних позвонков корешковым нервам обеспечивают в большей мере межпозвоночные хрящевые диски. Они принимают на себя 90 % амортизационной нагрузки и эффективно распределяют её по всему позвоночному столбу. Межпозвоночные диски состоят из внешнего фиброзного кольца и внутреннего пульпозного ядра. Эти ткани не имеют собственной кровеносной сети капилляров. Поступление в них жидкости и питательных веществ может осуществляться только при диффузном обмене с окружающими мышцами. Если на спину человека не оказывается достаточной физической нагрузки, то диффузный обмен останавливается.
Происходят следующие дегенеративные изменения в тканях:
- хрящевая ткань фиброзного кольца обезвоживается и утрачивает свою эластичность;
- при движении она не справляется с задачей перераспределения амортизационной нагрузки и покрывается сеточкой мелких трещин;
- они заполняются солями кальция, формируются остеофиты;
- утрачивается способность полноценно усваивать жидкость, выделяемую мышцами при физической нагрузке;
- фиброзное кольцо начинает забирать жидкость из расположенного внутри него студенистого тела пульпозного ядра;
- пульпозное ядро уменьшается в объёме и утрачивает возможность распределения амортизационной нагрузки;
- межпозвоночный диск утрачивает свою физиологическую высоту и увеличивается по площади (стадия протрузии);
- при чрезмерной физической нагрузке происходит разрыв фиброзного кольца, но пульпозное ядро через него не проходит (стадия экструзии);
- при дальнейшем разрушении фиброзного кольца происходит выход пульпозного ядра за пределы фиброзного кольца полностью или частично (стадия межпозвоночной грыжи).
Все эти негативные изменения приводят неизбежно к тому, что развивается корешковый синдром позвоночника. Впрочем, не только остеохондроз вызывает корешковый синдром, существуют и другие вероятные причины появления данного состояния. К ним можно отнести следующие заболевания:
- болезнь Бехтерева или анкилозирующий спондилит;
- системная красная волчанка и склеродермия, ревматоидный спондилоартрит;
- спондилолистез (смещение тел позвонков);
- рубцовая деформация связочного и сухожильного аппарата после перенесенных травм позвоночного столба;
- компрессионный перелом позвоночника;
- подвывих позвонка;
- искривление позвоночника и нарушение осанки;
- опухоли, расположенные в местах выхода корешковых нервов через фораминальные отверстия в позвонках;
- туберкулез, полиомиелит, сифилис и другие опасные заболевания позвоночника и спинного мозга.
Провокационными факторами являются:
- избыточная масса тела – увеличивается амортизационная нагрузка на межпозвоночные диски и увеличивается их истираемость;
- неправильная постановка стопы в виде косолапости или плоскостопия – происходит неправильное распределение нагрузки, что провоцирует быстрое разрушение отдельных межпозвоночных дисков;
- ведение малоподвижного образа жизни с преимущественно сидячей работой – при отсутствии регулярных физических нагрузок, оказываемых на мышечный каркас спины нарушается процесс диффузного питания хрящевых тканей межпозвоночных дисков, что становится непосредственной причиной развития остеохондроза и его последствий;
- курение и употребление алкогольных напитков – способствует изменению процесса микроциркуляции крови, что негативно сказывается на диффузном питании межпозвоночных дисков;
- тяжелый физический труд, связанный с подъемом и переносом значительных тяжестей (возможна механическая травма межпозвоночных дисков).
При обследовании доктор должен попытаться обнаружить потенциальную причину развития корешкового синдрома. Только при её успешном устранении возможно полное восстановление здоровья позвоночного столба.
Чем опасен вертеброгенный корешковый синдром поясницы?
Корешковый болевой синдром не только значительно снижает качество жизни пациента, лишая его привычной мобильности и способности к выполнению разных движений. Он опасен тем, что нарушает процессы микроциркуляции крови и лимфатической жидкости, способствует накоплению в очаге поражения токсинов и продуктов распада клеток.
При отсутствии современного эффективного лечения синдром компрессии корешков приводит к тому, что начинается их атрофия. Они утрачивают свою способность иннервировать ткани человеческого тела. Осложнениями этого процесса могут стать как полный паралич нижних конечностей, так и неправильное функционирование органов желудочно-кишечного тракта. В частности, вертеброгенный корешковый синдром провоцирует повышенное газообразование в толстом кишечнике, запоры и диареи. У женщин эта патология часто приводит к развитию синдрома гиперактивного мочевого пузыря и опущению органов малого таза. У мужчин корешковый синдром поясницы является ведущей причиной эректильной дисфункции и нарушения процессов микроциркуляции жидкости в предстательной железе, что неизбежно приводит к появлению клинических симптомов острого или хронического простатита.
Также корешковый синдром поясницы может спровоцировать развитие сосудистых патологий. Чаще всего разрушается система клапанов вен. Это влечет за собой появление варикозного расширения вен нижних конечностей. Это связано с тем, что регулирование работы венозного кровеносного русла также производится за счет корешковых нервов, отходящих от поясничного отдела спинного мозга.
Симптомы корешкового синдрома поясничного отдела позвоночника
Не заметить симптомы корешкового синдрома довольно сложно, поскольку у человека могут нарушаться двигательная и сенсорная функции той части тела, за иннервацию которой отвечает поврежденное нервное волокно. Как правило, именно симптомы корешкового синдрома поясничного отдела позвоночника вынуждают обратиться за медицинской помощью.
Они подразделяются на две группы: признаки воспаления и нарушения иннервации. К первой группе симптомов корешкового синдрома поясничного отдела относятся:
- напряжение мышц в области повреждения межпозвоночного диска (симптом натяжения);
- ограничение подвижности;
- сильная боль стреляющего, режущего или колющего характера;
- отек тканей, покраснение, болезненность при пальпации.
К неврологическим признакам можно отнести:
- ощущение онемения в области иннервации повреждённого корешкового нерва (часто выпадает чувствительность в области ягодицы, передней или боковой поверхности бедра, голени);
- ощущение ползающих мурашек по передней брюшной стенке, бедрам, ягодицам, голени;
- боль в области пятки или пальцев стопы;
- мышечная слабость в ноге на стороне поражения;
- быстрая утомляемость мышц ноги;
- бледность кожных покровов в области нижней конечности.
При появлении подобных симптомов следует немедленно обратиться на прием к врачу неврологу. В Москве можно записаться на прием к этому специалисту в клинике «Свободное движение». Так первый прием каждого пациента проводится совершенно бесплатно.
Лечение корешкового синдрома поясничного отдела позвоночника
Начинать лечение поясничного корешкового синдрома необходимо с проведения тщательной диагностики и выявления потенциальной причины компрессии корешка. Если это остеохондроз или другое подобное заболевание, которое провоцирует снижение высоты межпозвоночного диска, то первая помощь может быть оказана с помощью метода тракционного вытяжения позвоночного столба. В ходе процедуры увеличиваются межпозвоночные промежутки, восстанавливается нормальная высота межпозвоночного диска, устраняется компрессия корешкового нерва. Как правило, болевые ощущения проходят после 2-3 процедуры.
На этом лечение корешкового синдрома поясничного отдела не заканчивается. В дальнейшем необходимо проводить комплексную терапию того заболевания, которое спровоцировало появление данного состояния. Для лечения корешкового синдрома могут применяться фармаколочгеиские препараты. Но вот эффективность их действия крайне низкая. Как вы помните из теста этой статьи, питание (поступление жидкости) хрящевой ткани межпозвоночного диска возможно только с помощью диффузного обмена с окружающими паравертебральными мышцами. А оно в большинстве случаев полностью нарушено. Соответственно, вводимые фармакологические препараты не будут доставляться в очаг патологии. Их применение в большинстве случаев оказывается бесполезным.
Самое эффективное и безопасное лечение корешкового синдрома поясничного отдела позвоночника – это применение комплексного подхода. В него включается мануальная терапия, лечебная гимнастика, физиотерапия. Так, с помощью массажа и остеопатии можно быстро и безопасно восстановить микроциркуляцию крови и лимфатической жидкости в очаге патологического изменения тканей. Тракционное вытяжение позвоночного столба создаст необходимые условия для полного восстановления фиброзного кольца межпозвоночного диска. Кинезиотерапия и лечебная гимнастика укрепят мышечный каркас спины запустят процесс диффузного питания хрящевой ткани фиброзного кольца межпозвоночного диска. Лазерное лечение позвоночника позволяет устранять рубцовые деформации, активизировать процессы регенерации тканей. Также могут применяться физиотерапия, иглоукалывание и т.д.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(4) чел. ответили полезен
Источник
