Компьютерный синдром глаз у детей

«Современная оптометрия», №9 (ноябрь) 2012 г.
Е. Ю. Маркова,
доктор медицинских наук, профессор кафедры офтальмологии педиатрического факультета РНИМУ (Москва) Н. В. Куренкова, аспирант кафедры офтальмологии педиатрического факультета РНИМУ (Москва)
А. В. Матвеев,
врач- офтальмолог Морозовской детской городской клинической больницы (Москва) Л. В. Ульшина, аспирант кафедры офтальмологии педиатрического факультета РНИМУ (Москва)
Л. В. Венидиктова,
врач- офтальмолог Детской городской поликлиники № 107 (Москва)
А н н о т а ц и я
Авторами были проведены обследование и лечение 62 детей в возрасте от 8 до 14 лет, ежедневно находившихся за экранами мониторов более 2 ч. Участники исследования были поделены на две группы: в I группу были включены дети (31 ребенок), проводившие перед мониторами от 2 до 4 ч, во II группу – дети, у кого это время составляло от 4 до 6 ч. Изучены жалобы, общая слезопродукция, стабильность прероговичной слезной пленки, измерена высота слезного мениска в зависимости от времени пребывания за компьютером. Отмечено снижение стабильности прероговичной слезной пленки и уменьшение высоты слезного мениска у детей со зрительной нагрузкой свыше 2 ч, однако эти изменения были более выражены у детей II группы. Все дети получали лечение в виде слезозаместительной терапии препаратом «Офтолик» в сочетании с препаратом «Ирифрин» (2,5 %). В результате лечения отмечено увеличение стабильности прероговичной слезной пленки, общей слезопродукции и высоты слезного мениска в обоих группах без существенных различий.
К л ю ч е в ы е с л о в а: Ирифрин, компьютерный зрительный синдром, Офтолик, синдром «сухого глаза»
Ни для кого не секрет, что в настоящее время количество детей, пользующихся персональными компьютерами, растет в геометрической прогрессии. Уже сложно найти хотя бы одного школьника, который не имел бы доступа к компьютеру. В связи с этим мы все чаще сталкиваемся с патологическим состоянием, связанным с использованием монитора, – с так называемым компьютерным зрительным синдромом (КЗС). Этот термин был введен Американской ассоциацией оптометристов в 1998 году. При работе с монитором изменяется одно из важных свойств человеческого глаза – моргание. В норме количество моргательных движений должно составлять 12–20 морганий в минуту [7, 8, 10]. Однако при работе за монитором и при повышенной зрительной нагрузке человек моргает реже. По данным многих источников количество морганий при работе за компьютером уменьшается в 3–5 раз [4, 8, 9]. Как следствие – начинает страдать передняя поверхность глаза: происходит испарение прекорнеальной слезной пленки, высыхание роговицы и развитие синдрома «сухого глаза» [2, 6].
Компьютерный зрительный синдром характеризуется комплексом жалоб, которые условно можно разделить на зрительные и глазные. К первым относятся жалобы на астенопию, затуманивание зрения, диплопию, а ко вторым – чувство жжения или песка в глазах, боли в области глаз или лба, покраснение век и глазных яблок, боли при движении глаз [5].
Цель исследования – изучение эффективности использования препаратов «Офтолик» и «Ирифрин» (2,5 %) для профилактики и лечения компьютерного зрительного синдрома у детей и подростков.
В условиях поликлинического приема нами были проведены обследование и лечение 62 детей (из них 36 мальчиков и 26 девочек) в возрасте от 8 до 14 лет (в среднем 11,37 года). Пациенты жаловались на покраснение глаз (45 детей), резь в глазах (15 детей), ощущение инородного тела в конъюнктивальном мешке (18 детей) (рис. 1). Практически все дети испытывали зрительное утомление к вечеру. Длительность пребывания перед экраном монитора компьютера составляла у всех детей более 2 ч в день. Все обследованные пациенты не получали местной медикаментозной терапии в виде капель в течение как минимум 1 месяца до проведения исследования.
Пациентам было проведено стандартное офтальмологическое обследование, включающее в себя визометрию, авторефрактометрию, биомикроскопию, скиаскопию и офтальмоскопию. Помимо этого мы провели дополнительные исследования:
1. Определение стабильности прероговичной слезной пленки с применением витального красителя флюоресцеина натрия (0,1 %) (проба Норна).
2. Проведение биометрии слезного мениска (использовалась шкала делений в окуляре щелевой лампы).
3. Оценка общей слезопродукции с помощью теста Ширмера.
Участники исследования были разделены на две группы: в I группу вошли дети, находящиеся перед экраном монитора от 2 до 4 ч в сутки (31 ребенок), во II группу – дети, ежедневно проводящие за компьютером от 4 до 6 ч (31 ребенок). Все дети получали лечение в виде медикаментозной терапии, в качестве препаратов были выбраны «Офтолик» и 2,5 %- й раствор «Ирифрина».
Активными веществами препарата «Офтолик» являются поливиниловый спирт (1,4 %) и повидон (0,6 %). Оба полимера обладают свойствами лубриканта, уменьшают раздражение и покраснение глаза. Также есть данные о том, что поливиниловый спирт содействует процессам регенерации эпителия роговицы и конъюнктивы [1]. Повидон улучшает смачиваемость эпителия роговицы. Комбинация этих двух компонентов обеспечивает долговременное увлажнение глазной поверхности. Назначался «Офтолик» по 1 капле 3 раза в день в течение 1 месяца, по прошествии которого снова проводилось обследование.


Действующим веществом препарата «Ирифрин» является фенилэфрина гидрохлорид – симпатомиметик; кроме того, «Ирифрин» содержит гипромеллозу – протектор эпителия роговицы, оказывающий смазывающее, смягчающее действие. Назначался препарат по 1 капле 1 раз в день (на ночь) в течение 1 месяца. Результат оценивался через 1 месяц. В ходе исследования всем детям также рекомендовалось уменьшить длительность пребывания за компьютером до 1 ч в день.
Результаты и обсуждение
Через 1 месяц лечения в I группе все жалобы исчезли у 28 пациентов, двое детей по- прежнему жаловались на резь в глазах и один ребенок – на ощущение инородного тела; во II группе не было никаких жалоб у 27 детей, жалобы на ощущение инородного тела сохранялись у четырех пациентов. Жалобы на покраснение глаз дети обеих групп не предъявляли. У 45 детей уменьшились жалобы на зрительное утомление глаз к вечеру (оценка состояния аккомодации глаза в данном исследовании не проводилась, так как нашей задачей было оценить состояние передней поверхности глаза при КЗС).
Результаты теста Ширмера были следующими: в I группе до лечения величина слезопродукции составила (10,3 ± 1,6) мм, после лечения – (15,6 ± 1,9) мм, во II группе данные показатели были (10,3 ± 2,0) мм и (14,60 ± 1,61) мм соответственно. Согласно показателям пробы Норна время разрыва слезной пленки у детей I группы до лечения составила в среднем (11,20 ± 2,04) с, после лечения – (20,33 ± 1,44) с, у детей II группы – (8,66 ± 1,39) с и (17,6 ± 1,38) с соответственно (см. таблицу).
Высота слезного мениска до лечения в I группе оказалась в пределах возрастной нормы (250–400 мкм [3]) у 12 детей; меньше нормы (150–200 мкм) – у 19 детей; во II группе этот показатель составил 250–400 мкм у 7 детей и 150–200 мкм у 24 детей. После лечения высота слезного мениска составила: в I группе – 250–400 мкм у 27 детей и 150–200 мкм у 4 детей (рис. 2); во II группе – 250–400 мкм у 17 детей и 150–200 мкм у 14 детей (рис. 3). Разность показателей была статистически достоверной.

Функциональная диагностика детей до лечения выявила значимое различие показателей пробы Норна между I и II группами (показатели теста Ширмера были близки), что говорит о более выраженном нарушении стабильности прероговичной слезной пленки у детей, ежедневно проводивших за экраном монитора от 4 до 6 ч, по сравнению с группой детей, у которых это время составляло от 2 до 4 ч. Через месяц после назначения лечения все дети обеих групп отмечали отсутствие красноты глаз (рис. 4), что, скорее всего, связано с симпатомиметическим действием препарата «Ирифрин» (2,5 %). Повышение стабильности прероговичной слезной пленки в результате лечения обусловлено действием препарата «Офтолик» и, по всей видимости, действием гипромеллозы, входящей в состав 2,5 %- го раствора «Ирифрин».
Выводы
1. Синдром «сухого глаза» как проявление КЗС у детей является актуальной проблемой амбулаторно- поликлинического звена оказания офтальмологической помощи. У большинства детей с характерными жалобами на зрительное утомление к вечеру и на покраснение глаз наблюдаются признаки синдрома «сухого глаза»: резь в глазах, ощущение в них инородного тела, песка, чувство жжения в глазах.
2. У детей, проводивших за монитором более 2 ч в день, регистрируется уменьшение высотыслезного мениска, а также снижаются показатели функциональных проб, оценивающих общую слезопродукцию и стабильность прероговичной слезной пленки, что может свидетельствовать о формировании начальных морфологических проявлений синдрома «сухого глаза».
3. Изменения передней поверхности глазного яблока (нарушение стабильности прероговичной слезной пленки) при работе за компьютером более выражены у детей, проводивших у экрана монитора от 4 до 6 ч в день, по сравнению с детьми, у которых это время составляло от 2 до 4 ч; при этом не обнаружено существенной разницы в показателях общей слезопродукции между двумя группами пациентов.
4. Отмечены хорошая переносимость препаратов «Офтолик» и «Ирифрин» (2,5 %) и их значимое положительное влияние на состояние прероговичной слезной пленки после лечения у пациентов обеих групп.

Cписок литературы
1. Бржеский, В. В. Новый препарат «искусственной слезы» Офтолик в лечении больных с синдромом «сухого глаза» различного генеза / В. В. Бржеский, Л. П. Прозорная // Офтальмологические ведомости. 2009. Т. 2, № 1.
С. 63–68.
2. Бржеский, В. В. Роговично- конъюнктивальный ксероз (диагностика, клиника, лечение) / В. В. Бржеский, Е. Е. Сомов. СПб. : Сага, 2002. 142 с.
3. Кугоева, Е. Э. К методике исследования базальной секреции слезы / Е. Э. Кугоева, Г. А. Соколовский // Вестник офтальмологии. 1996. № 1. С. 15–17.
4. Сидоренко, Е. И. Компьютерный зрительный синдром / Е. И. Сидоренко, Е. Ю. Маркова, А. В. Матвеев // Российская педиатрическая офтальмология. 2009. № 2. С. 31–33.
5. Тарутта, Е. П. Возможности профилактики прогрессирующей и осложненной миопии в свете современных знаний о ее патогенезе // Вестник офтальмологии. 2006. № 1. С. 43–46.
6. Abelson, M. B. A tentative mechanism for inferior punctuate keratopathy / M. B. Abelson, F. J. Holly // American Journal of Ophthalmology. 1977. Vol. 83. P. 866–869.
7. Collins, M. Blinking and corneal sensitivity / M. Collins [et al.] // Acta Ophthalmologica. 1989. Vol. 67. P. 525–531.
8. Doughty, M. J. Consideration of three types of spontaneous eye blink activity in normal humans: during reading and video display terminal use, in primary gaze, and while in conversation / M. J. Doughty // Optometry & Vision Science. 2001. Vol. 78, N 10. P. 712–725.
9. Freudenthaler, N. Characteristics of spontaneous eyeblink activity during video display terminal use in healthy volunteers / N. Freudenthaler [et al.] // Graefe’s Archives of Clinical Experimental Ophthalmology. 2003. Vol. 241. P. 914–920.
10. Tsubota, K. Tear dynamics and dry eye / K. Tsubota // Progress in Retinal and Eye Research. 1998. Vol. 17. P. 565–596.
Computer Vision Syndrom among children The authors examined and treated 62 children, spending over 2 hours at the monitor screens. In the first group included 31 children have vision load from 2 hours to 4 hours, in second group included 31 children have vision load from 4 hours to 6 hours. We studied complaints, general tear production, stability tear film, measure height of lachrymal meniscus depending on spending time at the computer. We noted reduction of stability children’s tear film and decrease height of lachrymal meniscus, children have vision load over 2 hours, this sings more expressed in second group. All children received treatment with tearsubstitutive therapy Ophtholique and Irifrin (2.5 %) solution. As result of treatment increase general tear production, stability tear film and measure height of lachrymal meniscus in both groups.
Елена Юрьевна Маркова,
доктор медицинских наук, профессор кафедры офтальмологии педиатрического факультета Российского национального исследовательского медицинского университета им. Н. И. Пирогова (РНИМУ)
117997, Москва, ул. Островитянова, д. 1
E- mail: markova_ej@mail.ru
Наталья Валериевна Куренкова,
аспирант кафедры офтальмологии педиатрического факультета РНИМУ 117997, Москва, ул. Островитянова, д. 1
E- mail: kurnaval@yandex.ru
Артем Владимирович Матвеев,
врач- офтальмолог Морозовской детской городской клинической больницы 117049, Москва, 4- й Добрынинский пер., д. 1
E- mail: dr.matveev@mail.ru
Людмила Владимировна Ульшина,
аспирант кафедры офтальмологии педиатрического факультета РНИМУ
117997, Москва, ул. Островитянова, д. 1
E- mail: Ljudmilaulshina@rambler.ru
Любовь Владимировна Венидиктова,
врач- офтальмолог Детской городской поликлиники № 107
115583, Москва, Елецкая ул., д. 35, корп. 1
Тел.: (495) 399- 50- 95
Источник
Авторами было обследовано 30 детей в возрасте от 8 до 14 лет, проводивших за монитором более 2 часов. Проведен анализ жалоб, параметров общей слезопродукции, стабильности прероговичной слезной пленки. Отмечено снижение стабильности прероговичной слезной пленки, что позволило сделать вывод о наличии у этих детей развивающегося синдрома сухого глаза.
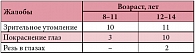
Таблица 1. Жалобы пациентов в зависимости от возраста
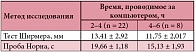
Таблица 2. Результаты функциональных исследований в зависимости от длительности работы за компьютером
Одна из актуальных проблем последнего времени – отрицательное влияние компьютеризации на здоровье населения, причем эта проблема касается не только взрослых, но и детей, которые проводят за компьютером все больше и больше времени. Впервые проблемой компьютерного зрительного синдрома (КЗС, Computer Vision Syndrome – CVS) озаботились американцы. Термин «компьютерный зрительный синдром» был введен Американской ассоциацией оптометристов в 1998 г. КЗС – новая форма глазной патологии, совокупность негативных ощущений, испытываемых пользователями ПК, мобильных телефонов, игровых приставок и др.
Вначале нарушения носят временный характер, но регулярные нагрузки на орган зрения могут привести к развитию роговично-конъюнктивального ксероза. Дополнительный фактор риска – сухой кондиционированный воздух в офисных помещениях (так называемый офисный синдром). К другим проявлениям отрицательного воздействия компьютеров на здоровье относятся жалобы на головную боль, появление симптомов сердечно-сосудистых, желудочно-кишечных заболеваний, нервных расстройств. Отрицательное воздействие монитора на орган зрения и, следовательно, развитие КЗС связано с тем, что зрительная система человека не приспособлена к работе с дисплеем. Кроме того, при работе за компьютером пользователи часто выбирают неправильное расстояние до экрана монитора [3].
При многочасовой работе на компьютере отсутствуют необходимые фазы расслабления глаз, развивается перенапряжение глаз, работоспособность снижается. Большую нагрузку орган зрения испытывает при вводе информации, так как пользователь вынужден часто переводить взгляд с экрана на текст и клавиатуру, находящиеся на разном расстоянии и по-разному освещенные. Кроме того, при работе за компьютером количество морганий сокращается в 3 раза, глаза раскрываются шире, чем обычно. Это приводит к увеличению скорости испарения слезы с поверхности глаза, нарушается стабильность прероговичной слезной пленки.
В последние годы в офтальмологической практике все чаще встречается синдром сухого глаза (ССГ) – составляющая КЗС. ССГ нередко является причиной хронического раздражения глаз, воспалительной инъекции сосудов конъюнктивы и, соответственно, «красного глаза». За последние 30 лет частота выявления синдрома сухого глаза возросла в 4,5 раза, причем все чаще ССГ страдают дети. Под ССГ понимают комплекс признаков высыхания (ксероза) поверхности роговицы и конъюнктивы вследствие длительного нарушения стабильности слезной пленки, покрывающей роговицу [2]. В зависимости от этиологии ксеротического процесса выделяют 2 клинические группы синдрома сухого глаза:
- синдромальный ССГ обусловлен снижением выделительной функции слезных желез и бокаловидных клеток на фоне некоторых иммунных, эндокринных заболеваний и коллагенозов;
- симптоматический ССГ связан с высыханием тканей переднего отдела глаза вследствие разнообразных причин (лагофтальм, экзофтальм, дистрофии роговицы различного генеза, авитаминоз А, вредное воздействие внешних факторов на покровные ткани глаза) [2, 5, 6]. Симптоматический ССГ является неотъемлемой частью компьютерного зрительного синдрома.
Для КЗС, сопровождающегося синдромом сухого глаза, характерны следующие жалобы:
- резь в глазах;
- ощущение «инородного тела»;
- светобоязнь и слезотечение;
- покраснение глаз;
- зрительное утомление, ухудшение зрительной работоспособности к вечеру,
- плохая переносимость ветра, кондиционируемого воздуха, дыма;
- появление светобоязни,
- ощутимое колебание остроты зрения в течение рабочего дня.
К клиническим признакам можно отнести слезостояние, локальный отек бульбарной конъюнктивы с «наползанием» ее на свободный край, «вялую» гиперемию конъюнктивы, наличие включений, «загрязняющих» слезную пленку. При работе с монитором ресничная мышца постоянно находится в напряженном состоянии, что приводит к зрительному утомлению (астенопия, спазм аккомодации) [4]. Под нашим динамическим наблюдением находились 30 детей, которые проводили за экранами мониторов более 2 часов. Первую группу исследования составили 15 пациентов в возрасте от 8 до 11 лет (11 мальчиков, 4 девочки), вторую группу – 15 пациентов в возрасте от 12 до 14 лет (8 мальчиков, 7 девочек). Всем пациентам было проведено стандартное офтальмологическое обследование, включающее визометрию, скиаскопию, биомикроскопию, офтальмоскопию, авторефрактометрию. Кроме того, учитывались жалобы пациентов, общая слезопродукция (тест Ширмера), стабильность прероговичной слезной пленки (проба Норна).
Две трети детей (21 человек) жаловались на зрительное утомление к вечеру. Покраснение глаз отмечалось у 13 детей, 2 пациента имели жалобы на резь в глазах (табл. 1). У 24 детей была выявлена близорукость или спазм аккомодации. Из группы детей 8–11 лет все дети проводили за компьютером 2–4 часа в сутки, из группы детей 12–14 лет 7 детей проводили за компьютером 2–4 часа в сутки, 8 детей – 4–6 часов в сутки. Были проанализированы результаты функциональных методов исследования (табл. 2). Показатель общей слезопродукции у детей (тест Ширмера), проводивших за компьютером 2–4 часа в сутки, составил 13,41 ± 2,92 мм, а у детей, проводивших за компьютером 4–6 часов в сутки, – 11,75 ± 2,017 мм. Эти результаты оказались статистически недостоверными по сравнению с нормой (по данным В.В. Бржеского [5], норма – 15 мм). Снижение стабильности слезной пленки было отмечено у 7 детей из 8, проводивших за компьютером 4–6 часов в сутки, и в среднем составило 14,57 ± 1,28 с. Отмечены следующие показатели общей слезопродукции и стабильности прероговичной слезной пленки: первая группа – 13,17 ± 2,55 мм и 19,7 ± 1,15 с; вторая группа – 12,77 ± 3,04 мм и 17,2 ± 2,78 с соответственно.
Результаты исследования позволяют сделать вывод о том, что у детей, проводивших за монитором более 2 часов, имеются изменения глазной поверхности, снижение стабильности прероговичной слезной пленки, что говорит о развивающемся синдроме сухого глаза. В связи с вышеизложенным особое значение приобретает профилактика КЗС. Прежде всего, необходимо соблюдать рациональный режим зрительной нагрузки. Крайне важно регулярно обследоваться у офтальмолога для выявления и коррекции аномалий рефракции (очковой или контактной), назначения витаминотерапии (препараты черники, антиоксиданты) и адренергической терапии для стимуляции дезаккомодационных мышц. В период вынужденной зрительной нагрузки (подготовка к экзаменам) студентам для облегчения симптомов КЗС можно рекомендовать слезозаместительную терапию увлажняющими глазными каплями Систейн Ультра. Препарат предназначен для профилактики и лечения синдрома сухого глаза.
При закапывании Систейн Ультра не вызывает затуманивания зрения. Взаимодействуя с компонентами слезы, Систейн Ультра образует более прочное структурированное покрытие, которое удерживает активные смягчающие ингредиенты препарата, что способствует длительной защите и увлажнению роговицы, а также естественным процессам заживления. Кроме того, Систейн Ультра обеспечивает клинически доказанное улучшение качества зрения. Систейн Ультра обеспечивает длительный комфорт в течение дня и предохраняет глаза от сухости, раздражения, жжения, ощущения «инородного тела» и других, вызванных пылью, дымом, ультрафиолетовым излучением, сухим жаром (радиатор, сауна), кондиционированным воздухом, ветром, использованием косметических средств, ношением контактных линз, напряжением внимания и, как следствие, снижением частоты мигания в результате длительного просмотра телепередач или работы за компьютером. Систейн Ультра может применяться по мере необходимости на протяжении дня для увлажнения и улучшения качества зрения.
Источник
