Код по мкб ретинобластома
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Течение и стадии
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Ретинобластома.

Ретинобластома
Описание
Ретинобластома (рак сетчатки) – злокачественная опухоль глаза, развивающаяся преимущественно в детском возрасте из тканей эмбрионального происхождения. Пик заболевания приходится на 2 года. Почти все случаи заболевания выявляются до 5-летнего возраста.
Симптомы
Клиническая картина ретинобластомы определяется типом опухолевого роста: эндофитным или экзофитным. При эндофитном росте ретинобластома развивается из клеток, расположенных на внутренней поверхности сетчатки. При экзофитном варианте — из клеток наружного слоя сетчатки.
Большинство опухолей диагностируется, когда процесс еще не вышел за пределы глаза. Признаки и симптомы внутриглазной опухоли зависят от её размера и расположения.
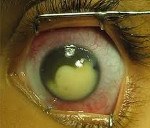
Одним из первых симптомов опухоли является лейкокория (белый зрачковый рефлекс) или симптом «кошачьего глаза», который нередко описывается родителями ребенка, как какое-то необычное свечение в одном или обоих глазах. Этот симптом появляется тогда, когда опухоль уже достаточно большая или в случаях опухолевого расслоения сетчатки, что приводит к выпячиванию опухолевой массы за хрусталиком, которые и видны через зрачок. До появления лейкокории небольшие опухоли, расположенные близко к fovea (ямка) и macula (пятно) приводят к потере центрального зрения, затем и к потере бинокулярного зрения, следствием чего нередко является косоглазие.
Потеря зрения — один из ранних симптомов ретинобластомы, который редко выявляется, так как маленькие дети не в состоянии оценить его развитие. Косоглазие — второй по частоте симптом развития опухоли. Он выявляется чаще, так как его замечают окружающие.
Внутриглазные опухоли безболезненны до тех пор, пока не разовьются вторичная глаукома или воспаление. Боли, вызванные повышением внутриглазного давления, — третий по частоте симптом ретинобластомы.
При поздней диагностике, когда уже имеет место экстраглазная стадия болезни, выявляется распространение процесса на орбиту и признаки диссеминации процесса (отдаленные метастазы).
Билатеральные наследственные опухоли в большинстве случаев имеют мультифокальное поражение с несколькими опухолевыми образованиями в каждом глазу, тогда как при спорадических случаях обычно имеется одиночный опухолевый узел.
Изменение аппетита. Изменение веса. Истощение. Ломота в мышцах. Нарушение терморегуляции. Отсутствие аппетита. Потеря веса. Рвота. Слабость. Тошнота.

Ретинобластома
Течение и стадии
Внутриглазная стадия ретинобластомы угрожает зрению. Опухоль становится видимой офтальмоскопически, когда ее размеры достигают 0,25 мм в диаметре. Опухоль этого размера заключена внутри сетчатки и представлена в виде полупрозрачной полусферической массы, которая затемняет офтальмоскопический вид подлежащей сосудистой оболочки.
Опухоль растет и становится более непроницаемой, нередко она слаборозового цвета из-за сосудов, которые могут быть на ее поверхности. Опухоль может расти внутрь (эндофитный тип роста) в стекловидное тело. Эндофитные ретинобластомы обычно рыхлые, они как бы метастазируют внутри стекловидного тела, могут распространяться в переднюю камеру глаза. В период внутриглазной фазы болезни часто развивается глаукома. Глаукома развивается в тех случаях, когда опухоль достигает больших размеров, заполняя глазное яблоко или опухоль вызывает отслоение сетчатки. Такие опухоли провоцируют усиление васкуляризации радужной оболочки, что, не исключено, является результатом ответа на первичную ишемию. Это усиление васкуляризации приводит к постоянно повышенному внутриглазному давлению, которое обычно у ребенка вызывает увеличение глазного яблока. Глаз становится слепым, развивается болевой синдром, рвота, анорексия. Рост опухоли может идти наружу за сетчатую оболочку. Опухоли с этими признаками роста называются экзофитными. В одном глазу могут наблюдаться опухоли обоих типов роста.
Экстраокулярная стадия ретинобластомы угрожает не только зрению, но и жизни больного из-за непосредственного распространения на центральную нервную систему. Распространение опухоли по цнс обычно идет по мягкой мозговой оболочке через lamina cribrosa, которая отграничивает глаз от головного мозга, а также опухоль может распространяться по зрительному нерву, особенно часто — по его интракраниальной части. Распространение опухоли на сосудистую оболочку приводит к гематогенному метастазированию. Опухоль может прорастать и склеру. В поздних стадиях болезни поражаются региональные лимфоузлы и появляются отдаленные метастазы.
Причины
Чаще всего ретинобластома обусловлена генетически (если ребёнок наследует мутантный аллель гена Rb, то вторая мутация, происходящая уже в ретинобласте, ведёт к образованию опухоли). Случаи, когда у родителей, переболевших ретинобластомой рождаются здоровые дети, имеют довольно небольшой процент от общего количества детей в таких семьях.
Лечение
В настоящее время в лечении ретинобластом используются: оперативный метод, лучевой и химиотерапия. Правильное сочетание предложенных методов дает возможность получения хороших результатов. Поэтому при планировании лечения следующие принципиальные моменты имеют огромное значение:
• поражение одностороннее или двухстороннее;
• зрение сохранено и имеется возможность его сохранения;
• поражение только внутриглазное или процесс уже распространился на зрительный нерв;
• имеет ли место распространение процесса на орбиту, на цнс, наличие отдаленных метастазов.
В настоящее время существует тенденция к максимально возможному консервативному лечению. Криотерапия и фотокоагуляция — два прекрасных метода лечения ретинобластом, позволяющие сохранить глаз и зрение и практически не дающие осложнений. В случае рецидива заболевания возможно повторение лечения. Однако консервативное лечение эффективно только при небольших опухолях. Криотерапия показана при поражении переднего отдела сетчатки, фотокоагуляция — при поражении заднего отдела сетчатки.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Ретинобластома (от лат. retina — сетчатка) — злокачественная опухоль сетчатки глаза у детей.
Описание[править | править код]
Ретинобластома — злокачественная опухоль глаза, развивающаяся преимущественно в детском возрасте из тканей эмбрионального происхождения. Пик заболевания приходится на 2 года. Почти все случаи заболевания выявляются до 5-летнего возраста.
Чаще всего ретинобластома обусловлена генетически (если ребёнок наследует мутантный аллель гена Rb1,по аутосомно-доминантному типу, то вторая мутация, происходящая уже в ретинобласте, ведёт к образованию опухоли). Случаи, когда у родителей, переболевших ретинобластомой, рождаются здоровые дети, составляют довольно небольшой процент от общего количества детей в таких семьях.
Ретинобластома бывает односторонней или двусторонней. Двусторонняя форма чаще всего носит наследственный характер.
Диагностика[править | править код]
Обычно обследование проходит под наркозом. При обследовании широко используют методы УЗИ, МРТ, КТ. Часто делают биопсию красного костного мозга и спинномозговую пункцию.
В зависимости от прогноза в отношении сохранения зрения все пациенты подразделяются на 5 групп. 1 самая благоприятная, 5 самая неблагоприятная.
Лечение[править | править код]
Основными целями лечения ретинобластомы, по приоритетности, является, в первую очередь, сохранение жизни ребёнка, во вторую — сохранение глаза как органа и, по возможности, в последнюю — сохранение зрения.
В последние 2 десятилетия ведущим направлением в лечении РБ является органосохраняющая терапия, основанная на применении различных видов химиопрепаратов и способов их введения. Наиболее широко применяется системная хеморедуктация по CEV-протоколу, предложенном американскими учеными C. Shields с соавт. Суть её заключается в назначении последовательных курсов, чаще всего 6, с интервалом в 3-4 недели, что приводит к уменьшению (редукции) размеров опухоли и позволяет приступить к методам локальной её деструкции, каждый из которых имеет свои показания в зависимости от размеров и локализации опухоли (лазеркоагуляция, криодеструкция, брахитерапия, транспупиллярной термотерапия — ТТТ).
За последнее десятилетие активно развиваются методы локальной целевой химиотерапии, такие как интраартериальная, периокулярная и интравитреальная, которые позволяют снизить негативное влияние системной поле химиотерапии на организм ребёнка. Одним из наиболее эффективных является интравитреальная химиотерапии, которая впервые начала широко применяться в Японии.
В ГУ «Институт глазных болезней и тканевой терапии им. В. П. Филатова НАМН Украины» впервые разработан метод сочетанной ПХТ, включающей первичную локальную интравитреальную химиотерапию мелфаланом с внутривенной хеморедуктацией — CEV протокол. Опыт применения разработанного алгоритма сочетанной ПХТ показал безопасность и эффективность этого метода органосохраняющего лечения ретинобластомы.
Одновременное действие на опухоль различных цитостатиков — одного (мелфалан) интраокулярно непосредственно на опухоль и её клоны в стекловидном теле, другие — (карбоплатин, этопозид, винкристина) — из периферической крови — создает эффект «двойного удара» по клеткам РБ. Применение ИВХ позволило снизить количество курсов системной ПХТ в среднем до 4.2 и тем самым уменьшить его негативное влияние на организм ребёнка. (Боброва Н. Ф., Сорочинская Т. А. 2015).
Гипотеза Кнудсона[править | править код]
Гипотеза, объясняющая механизм возникновения двух форм ретинобластомы. Предложена Альфредом Кнудсоном в 1971 году.
Литература[править | править код]
- Пачес А. И. Опухоли головы и шеи. — М.: Медицина, 1983. — 416 с. — 20 000 экз.
Источник
Рубрика МКБ-10: C69.2
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C69-C72 Злокачественные новообразования глаза, головного мозга и других отделов центральной нервной системы / C69 Злокачественное новообразование глаза и его придаточного аппарата
Определение и общие сведения[править]
Ретинобластома — наиболее распространённая злокачественная опухоль оптической части сетчатки нейроэктодермального происхождения. Различают две основные формы заболевания — монокулярную и бинокулярную. Монокулярная форма встречается в 60% случаев, бинокулярная в 40%. Первая чаще имеет спорадический характер, представлена одиночным узлом, вторая — наследственный, характеризуется многофокусным поражением.
Эпидемиология
Заболеваемость 1:10 000-14 000 живых новорождённых. Ретинобластома развивается в возрасте от 0 до 9-15 лет. В 70% случаев РБ развивается у детей до 3 лет. В последние десятилетия отмечено увеличение заболеваемости у детей старше 5 лет.
Классификация
Стадию роста ретинобластомы классифицируют по трём параметрам: Т — tumor, N — nodule, M — metastases.
Этиология и патогенез[править]
Ретнобластома вызывается инактивирующими мутациями обоих аллелей гена RB1 (13q14) с высоким (90%) риском пенетрации большинства мутаций. Некоторые мутации имеют низкую пенетрантность (бессимптомные носители или односторонняя ретинобластома). Моносомия 13q14 также вызывает развитие ретинобластомы.
Клинические проявления[править]
Злокачественное новообразование сетчатки: Диагностика[править]
Анамнез
Проводят тщательный опрос родителей с целью выяснения возможной наследственной предрасположенности, состояния здоровья сибсов. Уточняют течение беременности и родов. Особое внимание уделяют гипоксии в родах и гипероксигенации ребёнка в послеродовом периоде. Выявляют проживание в экологически неблагоприятной зоне.
Жалобы
Лейкокория или симптом «кошачьего глаза» — основная жалоба при ретинобластоме, свидетельствующая о поздней стадии заболевания. Косоглазие при ретинобластоме может быть ранним симптомом опухоли при локализации очага в центральной зоне. Покраснение и боль в глазу возникает при повышении офтальмотонуса. Экзофтальм — при экстрабульбарном росте опухоли.
Физикальное обследование
Зрительные функции детей до 2-х лет определяют по синхронному слежению за беззвучными игрушками разной величины. Остроту зрения у детей старше
2 лет определяют стандартным образом. Дальнейшее обследование детей младше 5 лет проводят в условиях медикаментозного сна. При биомикроскопии переднего отрезка глаза обращают внимание на сохранение структурности радужки, наличие опухолевых конгломератов на поверхности радужки, в УПК (симптом псевдогипопиона), реакцию зрачка на свет (паралитический мидриаз). Проводят прямую и обратную офтальмоскопию при максимальном мидриазе с использованием склерокомпрессора для осмотра области зубчатой линии.
Ретинобластома проходит несколько этапов в клиническом развитии. В начальной стадии возможно изменение рефлекса глазного дна в зоне дальнейшего роста РБ. Позднее появляется плоский небольшой участок сероватого цвета с неправильными, нечёткими контурами. Сосуды сетчатки покрываются тканью опухоли.
По характеру роста ретинобластомы выделяют экзофитную, эндофитную, смешанную и диффузную ретинобластому:
• Экзофитная ретинобластома растёт между наружными слоями сетчатки и пигментным эпителием, характерно прорастание в хориоидею. По мере роста ретинобластома отслаивает сетчатку, и под ней просматривается бело-серого цвета очаг с гладкой поверхностью, неравномерной структуры. К узлу ретинобластомы подходят резко расширенные сосуды сетчатки . Характерно присутствие кальцификатов. В исходе роста ретинобластомы развивается тотальная отслойка сетчатки.
• Эндофитная ретинобластома распространяется на внутреннюю поверхность сетчатки и в СТ. Поверхность опухоли бугристая, структура дольчатая, пронизана собственными новообразованными сосудами. Окраска беловато-серая при наличии кальцификатов или розоватая, сосуды как бы исчезают в ткани опухоли, которая быстро прорастает в СТ, образуя множество округлых разнокалиберных отсевов, плавающих в СТ в виде «стеариновых капель»
• Смешанная ретинобластома имеет признаки первых двух форм.
• Диффузная ретинобластома встречается не часто, равномерно инфильтрирует все слои сетчатки, прорастая в передние отделы глаза, симулируя воспалительные изменения. Не характерно появление кальцификатов.
Лабораторные исследования
Клинический анализ крови, биохимический анализ с определением уровня креатинина и печёночными пробами.
Инструментальные исследования
УЗИ глаза и орбиты. КТ глаза, орбиты и головного мозга по показаниям, рентгенография органов грудной клетки, УЗИ органов брюшной полости, исследование глазного дна с помощью ретинальной камеры.
Дифференциальный диагноз[править]
Заболевания, с которыми следует дифференцировать ретинобластому: увеит, ретинит Коутса, врождённая катаракта, ретинопатия недоношенных, персистирующее стекловидное тело, фиброплазия СТ, астроцитома, миелиновые волокна, токсакароз.
Злокачественное новообразование сетчатки: Лечение[править]
Цели лечения
Ликвидация опухоли для сохранения жизни ребёнка, глаза и его функций, профилактика рецидивов и метастазирования.
Показания к госпитализации
Для обследования ребёнка в условиях медикаментозного сна, проведения лечения, план которого определяют с учётом характера поражения.
Хирургическое лечение
Энуклеация показана:
-при большой ретинобластоме, заполняющей 2/3 полости глаза и более, с полной его слепотой;
-при ретинобластоме, распространяющейся на плоскую часть цилиарного тела, в структуры УПК; при выходе ретинобластомы через склеру (по данным КТ или МРТ);
-в случае узла ретинобластомы с длительно существующей распространённой отслойкой сетчатки и при появлении неоваскулярной глаукомы.
Органосохранные методы лечения
• Лазеркоагуляция возможна при постэкваториальной локализации и проминенции опухоли до 1,0-1,2 мм, максимальном диаметре до 12 мм.
• Криодеструкция осуществляется при преэкваториальной локализации ретинобластомы и толщине её не более 3 мм. Криоаппликации наносят наконечником криозонда диаметром 1,5 мм черепицеобразно с экспозицией 40-60 с, до появления ледяной сферы в зоне опухоли.
• Транспупиллярная термотерапия возможна при центральном расположении ретинобластомы толщиной до 3 мм, максимальном диаметре 10 мм.
• Брахитерапия осуществляется с помощью стронциевых или рутениевых офтальмоаппликаторов. Условия облучения: одиночный узел толщиной до 4 мм и диаметром до 12 мм.
• Наружное облучение проводят в радиологических учреждениях. Оно показано при облучении «лучшего» глаза в качестве первого этапа лечения при билатеральной ретинобластоме; при монолатеральной в случае выхода опухоли за пределы склеральной капсулы или места резекции зрительного нерва (подтверждено гистологическим исследованием); при рецидиве ретинобластомы в орбите после энуклеации.
При билатеральной ретинобластоме худший глаз подлежит удалению, лучший глаз лечат органосохранными методами лечения.
Медикаментозное лечение
1. Адъювантная полихимиотерапия направлена на профилактику метастазирования и рецидивов опухоли. Проводят в течение 12 мес после ликвидации основного узла РБ. Каждые 3 нед внутривенно струйно или капельно вводят растворы цитостатиков (винкристин 0,05 мг/кг веса, циклофосфамид 30 мг/кг веса) под контролем показателей периферической крови, биохимических анализов, анализа мочи.
2. Возможна химиотерапия, направленная на разрушение или уменьшение первичной опухоли в глазу. Используют следующую схему: карбоплатин 18,7 мг/кг веса, винкристин 0,05 мг/кг массы тела ребёнка 1 раз в 3 нед в течение 6 курсов. Первый терапевтический эффект отмечают после третьего курса. При отсутствии такового план лечения меняют.
Лучевая терапия
Доза лучевой терапии колеблется в пределах 40-45 Гр. С целью уменьшения побочного действия облучения в последние годы рекомендуют уменьшение курсовой дозы до 36 Гр.
Немедикаментозное лечение
Диета. Учитывая побочные эффекты полихимиотерапии и сниженный иммунный статус у младенцев, желательно сохранять грудное вскармливание. У детей после года меню должно включать витамины, овощи и фрукты, а также продукты, стимулирующие кроветворение. Ограничение жиров и легкоусвояемых углеводов.
Профилактика[править]
Прочее[править]
Показания к консультации специалиста
Обследование педиатром, неврологом и общим онкологом.
Показания к консультации других специалистов
В послеоперационном периоде необходимы консультации общего онколога и педиатра.
Дальнейшее ведение
После окончания лечения — пожизненное динамическое наблюдение не реже 1 раза в год.
Информация для родителей пациента
Необходимо обязательное обследование детей офтальмологом в порядке диспансерного наблюдения пожизненно с учётом возможности появления вторых злокачественных опухолей, что характерно для этого типа заболевания.
Прогноз
Прогноз при далеко зашедшей ретинобластоме для жизни плохой. При комбинированном лечении выживаемость при монокулярной форме достигает 95%, при бинокулярной форме — 85-90%.
Источники (ссылки)[править]
Офтальмология [Электронный ресурс] : национальное руководство / Под ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Мошетовой, В.В. Нероева, Х.П. Тахчиди. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970423424.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Доксорубицин
- Метотрексат
- Циклофосфамид
Источник
