Код мкб вялый парез нижних конечностей
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Синдром вялого паралича.
Описание
Это неврологический синдром, который развивается при поражении периферического нейрона, и характеризующееся потерей как произвольной, так и непроизвольной, или рефлекторной, иннервации.
Симптомы
Индром вялого паралича характеризуется следующими признаками [Дуус П. , 1995]:
- отсутствие или снижение мышечной силы;
- снижение мышечного тонуса;
- гипорефлексия или арефлексия;
- гипотрофия или атрофия мышцы.
Гипотонии и арефлексии развиваются в связи с прерыванием дуги моносинаптического рефлекса на растяжение и расстройством механизма тонических и фазических рефлексов на растяжение. Атрофия мышца обусловлена нарушением трофического влияния со стороны переднего рога на мышечные волокна, развивается спустя несколько недель после денервации мышечных волокон и может быть столь выраженной, что через несколько месяцев или лет в мышце остается сохранной только соединительная ткань.
Причины
Вялый паралич (парез) развивается при поражении периферического(нижнего) нейрона на любом участке: передний рог, корешок, сплетение, периферический нерв.
Лечение
Восстановительные мероприятия при развитии вялого пареза или паралича направлены, во-первых, на восстановление (по возможности) функции периферического нейрона, во-вторых, на предупреждение развития атрофии мышечной ткани и профилактику контрактур.
Улучшение функции нервной ткани достигается путем назначения нейтротрофных и вазоактивных препаратов:
• ноотропил/пирацетам (в капсулах/таблетках по 0,4 г-0,8 г три раза в сутки либо 20% раствор по 5-10 мл внутримышечно или внутривенно);
• церебролизин (по 3-5 мл внутримышечно или внутривенно);
• актовегин (по 5-10 мл внутримышечно или внутривенно капельно один или два раза в сутки. В 1 мл содержится 40 мг активного вещества);
• трентал (в драже, по 0,1 г три раза в сутки, либо внутривенно капельно по 5 мл один раз в сутки. В 1 мл содержится 0,02 г активного вещества);
• витамин В1 (раствор тиамина хлорида 2,5% либо 5% или тиамина бромида 3% либо 6% по 1 мл внутримышечно ежедневно 1 раз в сутки);
• витамин В12 (по 400 мкг 1 раз в 2 суток внутримышечно, можно одновременно с витамином В 1, но не в одном шприце).
При нарушении анатомической целостности периферических нервов может быть показано нейрохирургическое вмешательство.
Предупреждение развития атрофии мышц. Является очень важной задачей, поскольку дегенерация денервированных мышечных волокон развивается очень быстро и часто носит необратимый характер. Ко времени восстановления иннервации (путем естественной реиннервации либо с помощью нейрохирургического вмешательства) атрофия может достигнуть настолько выраженной степени, что функцию мышцы восстановить уже не удается. Поэтому мероприятия по профилактике развития атрофии мышц с нарушенной иннервацией надо начинать как можно раньше. Для этого назначают массаж (классический, точечный, сегментарный), лечебную гимнастику, электростимуляцию нервов и мышц.
Массаж. Направлен на стимуляцию мышц, поэтому среди приемов используют достаточно интенсивное растирание, глубокое разминание, воздействие на сегментарные зоны. Однако при этом массаж паретичных мышц не следует производить с большой силой. Массаж должен быть умеренным и недлительным, но производиться в течение многих месяцев (между курсами делаются короткие перерывы). Грубые болезненные приемы могут вызвать нарастание слабости мышцы. Используют также точечный массаж по тонизирующей методике. Тонизирующий метод точечного массажа осуществляется нанесением кончиком пальца вибрирующих, коротких, быстрых раздражений последовательно в ряд точек, стимулирующих нужное движение.
Источник
- Исключены: текущие травматические поражения нервов, нервных корешков и сплетений — см. травмы нервов по областям тела, невралгия, неврит (М79.2), периферический неврит при беременности (O26.8), радикулит БДУ (M54.1)
- G50 Поражения тройничного нерва
- Включены: поражения 5-го черепного нерва
- G50.0 Невралгия тройничного нерва
- G50.1 Атипичная лицевая боль
- G50.8 Другие поражения тройничного нерва
- G50.9 Поражение тройничного нерва неуточнённое
- G51 Поражения лицевого нерва
- Включены: поражения 7-го черепного нерва
- G51.0 Паралич Белла
- G51.1 Воспаление узла коленца
- Исключено: постгерпетическое воспаление узла коленца (B02.2)
- G51.2 Синдром Россолимо-Мелькерссона
- G51.3 Клонический гемифациальный спазм (Гемифациальный спазм)
- G51.4 Лицевая миокимия
- G51.8 Другие поражения лицевого нерва.
- G51.9 Поражение лицевого нерва неуточнённое
- G52 Поражения других черепных нервов
- Исключены: нарушения: слухового (8-го) нерва (Н93.3), зрительного (2-го) нерва (Н46, Н47.0), паралитическое косоглазие вследствие паралича нерва (Н49.0- Н49.2)
- G52.0 Поражения обонятельного нерва. Поражение 1-го черепного нерва
- G52.1 Поражения языкоглоточного нерва. Поражение 9-го черепного нерва. Языкоглоточная невралгия
- G52.2 Поражения блуждающего нерва
- G52.3 Поражения подъязычного нерва
- G52.7 Множественные поражения черепных нервов
- G52.8 Поражения других уточнённых черепных нервов
- G52.9 Поражение черепного нерва неуточнённое
- G53 * Поражения черепных нервов при болезнях, классифицированных в других рубриках
- G53.0 Невралгия после опоясывающего лишая (B02.2)
- G53.1 Множественные поражения черепных нервов при инфекционных и паразитарных болезнях, классифицированных в других рубриках (A00 — B99)
- G53.2 Множественные поражения черепных нервов при саркоидозе (D86.8)
- G53.3 Множественные поражения черепных нервов· при новообразованиях (C00 — D48)
- G53.8 Другие поражения черепных нервов при других болезнях, классифицированных в других рубриках
- G54 Поражения нepвных корешков и сплетений.
- Исключены: текущие травматические поражения нервных корешков и сплетений, поражения межпозвоночных дисков (М50-М51), невралгия или неврит БДУ (М79.2), неврит или радикулит: плечевой БДУ, поясничный БДУ, пояснино-крестцовый БДУ, грудной БДУ, радикулит БДУ, радикулопатия БДУ (М54.1), спондилёз (М47.-)
- G54.0 Поражения плечевого сплетения. Инфраторакальный синдром
- G54.1 Поражения пояснично-крестцового сплетения
- G54.2 Поражения шейных корешков не классифицированные в других рубриках
- G54.3 Поражения грудных корешков, не классифицированные в других рубриках
- G54.4 Поражения пояснично-крестцовых корешков, не классифицированные в других рубриках
- G54.5 Невралгическая амиотрофия. Синдром Парсонейджа-Алдрена-Тернера. Плечевой опоясывающий неврит
- G54.6 Синдром фантома конечности с болью
- G54.7 Синдром фантома конечности без боли
- G54.8 Другие поражения нервных корешков и сплетений
- G54.9 Поражения нервных корешков и сплетений неуточнённое
- G55 * Сдавления нервных корешков и сплетений при болезнях, классифицированных в других рубриках
- G55.0 Сдавления нервных корешков и сплетений при новообразованиях (C00 — D48)
- G55.1 Сдавления нервных корешков и сплетений при нарушениях межпозвоночных дисков (М50 — М51)
- G55.2 Сдавления нервных корешков и сплетений при спондилёзе (M47.-)
- G55.3 Сдавления нервных корешков и сплетений при других дорсопатиях (M45 — M46, M48.-, М5З — М54)
- G55.8 Сдавления нервных корешков и сплетений при других болезнях, классифицированных в других рубриках
- G56 Мононевропатии верхней конечности.
- Исключено: текущее травматическое поражение нервов-см. травму нервов по областям тела
- G56.0 Синдром запястного канала
- G56.1 Другие поражения срединного нерва.
- G56.2 Поражение локтевого нерва. Поздний паралич локтевого нерва
- G56.3 Поражение лучевого нерва
- G56.4 Каузалгия
- G56.8 Другие мононевропатии верхней конечности. Межпальцевая неврома верхней конечности
- G56.9 Мононевропатия верхней конечности неуточнённая.
- G57 Мононевропатии нижней конечности.
- Исключено: текущее травматическое поражение нервов-см. травму нервов по областям тела
- G57.0 Поражение седалищного нерва.
- Исключены: ишиас: БДУ (М54.3), связанный с поражением межпозвоночного диска (М51.1)
- G57.1 Мералгия парестетическая. Синдром бокового кожного нерва бедра
- G57.2 Поражение бедренного нерва
- G57.3 Поражение бокового подколенного нерва. Паралич малоберцового нерва
- G57.4 Поражение срединного подколенного нерва
- G57.5 Синдром предплюсневого канала
- G57.6 Поражение подошвенного нерва. Метатарзалгия Мортона
- G57.8 Другие мононевралгии нижней конечности. Межпальцевая неврома нижней конечности
- G57.9 Мононевропатия нижней конечности неуточнённая
- G58 Другие мононевропатии.
- G58.0 Межреберная невропатия
- G58.7 Множественный мононеврит
- G58.8 Другие уточнённые виды мононевропатии
- G58.9 Мононевропатия неуточнённая
- G59 * Мононевропатия при болезнях, классифицированных в других рубриках
- G59.0 Диабетическая мононевропатия (Е10 — E14 с общим четвёртым знаком .4)
- G59.8 Другие мононевропатии при болезнях, классифицированных в других рубриках
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
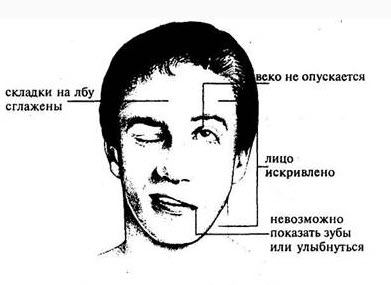
G83,8 Другие уточненные паралитические синдромы.

G83.8 Другие уточненные паралитические синдромы
Синонимы диагноза
Другие уточненные паралитические синдромы, вялый паралич, параличи вялые.
Описание
Паралич Тодда (постиктальный паралич). Транзиторный центральный парез или плегия в одной или двух конечностях, появляющиеся после эпилептического пароксизма. Является симптомом истощения ЦНС и может указывать на наличие опухоли головного мозга и дисметаболических расстройств. Диагностировать постиктальный паралич можно только при исключении острого нарушения мозгового кровообращения при помощи МРТ или КТ головного мозга. Дополнительно проводится электроэнцефалография, исследование церебральных сосудов, оценка состояния соматических органов, биохимический анализ крови. При отсутствии органической патологии специфическая терапия не требуется, осуществляется лечение эпилепсии.
G83.8 Другие уточненные паралитические синдромы
Дополнительные факты
Впервые случай двигательных нарушений, возникающих после эпилептического пароксизма, был описан английским неврологом Бенкли Тоддом в 1855 году. Впоследствии расстройства движений в конечностях, появляющиеся вслед за эпиприступом и носящие транзиторный характер, были выделены в отдельный клинический синдром. В настоящее время в отношении него в неврологии употребляется несколько синонимичных названий: «паралич Тодда», «постиктальный паралич», «постэпилептический паралич». Наиболее часто паралич Тодда встречается в детском возрасте, что связывают с незрелостью нейротрансмиттерных систем и неоконченными процессами миелинизации нервных волокон у детей. Как клинический синдром, паралич Тодда всегда вызывает у врачей онкологическую настороженность, поскольку зачастую он возникает при вторичной эпилепсии, обусловленной опухолью головного мозга. Кроме того, эпилептический пароксизм в сочетании с двигательными нарушениями может быть проявлением острого нарушения мозгового кровообращения, в связи с чем все пациенты с впервые возникшим эпизодом постиктального паралича подлежат срочной госпитализации.
Причины
Этиопатогенез постэпилептического паралича находится в стадии изучения. Исследователи исходят из того, что постиктальные двигательные расстройства связаны с чрезмерно развивающимися процессами торможения, возникающими в ЦНС. Большинство авторов склонны считать это результатом нейротрансмиттерной недостаточности и истощения церебральных функций. Действительно, паралич Тодда наблюдается преимущественно при органической патологии головного мозга (энцефалите, опухолях ЦНС, нарушениях церебральной гемодинамики) или у пациентов с тяжелым сопутствующим заболеванием (сердечной недостаточностью, печеночной недостаточностью, ХПН, септическими состояниями, сахарным диабетом, туберкулезом ), обуславливающим токсическое, дисметаболическое или ишемическое поражение ЦНС. Клинические наблюдения показывают, что паралич Тодда бывает спровоцирован эпилептическим статусом, продолжительностью свыше 30 мин. У некоторых пациентов диагностируются нарушения липидного обмена с повышением уровня триглицеридов и снижением концентрации холестерина.
Симптомы
Основной симптом — следующая за эпиприступом блокировка произвольных движений конечностей. Чаще всего наблюдается гемипарез — мышечная слабость одноименной руки и ноги, реже монопарез — слабость только в одной из конечностей. Парез носит центральный характер, сопровождается повышением тонуса мышц и снижением чувствительности пораженной конечности. Выраженность мышечной слабости широко варьирует от легкого пареза до полной плегии. Длительность двигательных расстройств обычно не превышает 24 часа, но может составлять до 2-х суток. Затем наблюдается постепенное восстановление мышечной силы и, соответственно, произвольных движений. В отдельных случаях, после повторных эпизодов постиктальный паралич не регрессирует полностью, у пациента наблюдается некоторый остаточный двигательный дефицит.
Диагностика
В пользу постиктального паралича может свидетельствовать эпилептический анамнез и указания на ранее наблюдавшиеся постиктальные парезы. При впервые возникшем эпизоде постэпилептического паралича неврологу крайне сложно отличить его от ОНМК. Это возможно только при проведении ургентной МРТ или КТ головного мозга. Помимо выявления/исключения очагов ишемического или геморрагического инсульта эти исследования могут определить наличие опухолевого образования головного мозга, гидроцефалию, признаки энцефалита. При отсутствии данных за органическую церебральную патологию проводится динамическое наблюдение пациента. Полный регресс двигательного дефицита в течение не более чем 48 часов позволяет диагностировать паралич Тодда.
С целью оценки церебральной гемодинамики назначается ангиография или МРТ сосудов головного мозга. Исследование биоэлектрической активности головного мозга проводится с применением электроэнцефалографии, при необходимости, дополненной функциональными пробами. Немаловажное значение имеет оценка состояния соматических органов. В первую очередь проводится электрокардиография и УЗИ сердца, биохимический анализ крови, исследование липидного обмена; по показаниям — консультация кардиолога и тд специалистов.
Лечение
Основу терапии составляют противоэпилептические фармпрепараты (антиконвульсанты), позволяющие купировать эпилептический пароксизм и уменьшить частоту эпиприступов. Индивидуальный подбор антиконвульсантов осуществляется эпилептологом. Препаратами выбора являются вальпроевая кислота, лоразепам, фенитоин, диазепам. При наличии патологии внутренних органов и дисметаболических нарушений параллельно с лечением эпилепсии проводится их терапия и коррекция.
При исключении патологии ЦНС дополнительное лечение паралича не требуется. При выявлении гидроцефалии назначается курсовая терапия мочегонными средствами (ацетазоламидом, фуросемидом) совместно с препаратами калия. Если данные КТ и МРТ головного мозга свидетельствуют о наличии церебральной опухоли, пациент направляется на консультацию нейрохирурга для решения вопроса дальнейшей лечебной тактики.
Источник
Содержание
- Описание
- Причины
- Симптомы
- Лечение
Названия
Парез скелетной мускулатуры.

Парез лицевой мускулатуры
Описание
Парезы или параличи — это обессиливание двигательной функции из-за поражения нервной системы. В отличие от других двигательных расстройств, при парезах поражается центральная и периферическая нервные системы. Парез — это частичная потеря мышечной силы.
Парезы можно разделить на две большие группы. Это — органические и функциональные парезы. При первых есть возможность выяснить органическую причину пареза, провоцирующую тот факт, что нервный импульс не будет достигать своей главной цели — мышцы. При функциональных парезах происходят нарушения в коре головного мозга процессов возбуждения, торможения, их равновесия и маневренности.
Причины
Причиной возникновения пареза могут быть разные факторы, гемипарез может быть следствием инсульта, энцефалита, кровоизлияния в опухоль, абцесса мозга, рассеянного склероза, мигрени.
Причиной парапареза является поражение грудного отдела спинного мозга, спинальный инсульт, инфекционный или постинфекционный миелит, а также поражение пара-саггитальной зоны головного мозга, ишемия в бассейне передней мозговой артерии, тромбоз верхнего саггитального синуса, опухоли, острой гидроцефалии.
Тетрапарез может быть следствием двустороннего поражения больших полушарий, поражения ствола или верхнешейного отдела спинного мозга. Острый тетрапарез, как правило, является проявлением инсульта, травмы, метаболических нарушений.
Монопарез связан с поражением периферической нервной системы, влечет за собой уменьшение чувствительности и боль.
Симптомы
Парез проявляется тремя основными признаками: это повышение мышечного тонуса — гипертонус, повышение рефлексов — гиперрефлексия и появлением патологических рефлексов и сопутствующих движений.
Все эти негативные проявления присутствуют при активизации деятельности спинного мозга. По степени распространенности парезы делятся на монопарез (когда парализована одна конечность), гемипарез (когда парализована половина тела), парапарез (паралич двух симметричных конечностей, верхних или нижних) и тетрапарез (паралич всех четырёх конечностей).
Лечение
Прежде чем говорить о лечении парезов, нужно заметить, что парезы и параличи не являются самостоятельными заболеваниями, а, как правило, становятся отражением других болезней и патологий. Поэтому, прежде всего, лечение пареза должно быть причинным, то есть направляться против основной болезни, например, это может быть сшивание периферического нерва при его травме, восстановительная терапия после инсульта, хирургическое вмешательство при обнаружении опухолей, сдавливающих нервные структуры, Но вместе с этим, обязательно должны проводиться массажи, так как мышцы атрофируются без движения.
Хочется напомнить, что организм человека сам может справиться со многими болезнями. Так, например, наукой уже доказано, что головной мозг использует только 20% своих возможностей при поражении одних участков, другие в состоянии взять на себя его функции, главное — применить эти резервы, так что, для выздоровления человека играет большую роль его воля к выздоровлению, вера в исцеление, доверие и авторитет врача.
Источник
Рубрика МКБ-10: P14.0
МКБ-10 / P00-P96 КЛАСС XVI Отдельные состояния, возникающие в перинатальном периоде / P10-P15 Родовая травма / P14 Родовая травма периферической нервной системы
Определение и общие сведения[править]
Паралич Эрба-Дюшенна
Верхний вялый парез руки, связанный с повреждением плечевого сплетения при родовой травме.
Эпидемиология
В основном наблюдается у доношенных. Частота повреждений плечевого сплетения составляет 0,5-2 на 1000 живорожденных; среди них 90% случаев — это паралич Эрба-Дюшенна. Наиболее часто повреждение плечевого сплетения ассоциировано с дистоцией плечиков.
Этиология и патогенез[править]
В основе этой патологии лежит повреждение нервных корешков сегментов С5-7, как правило, на участках, где они сливаются в нервные стволы, составляющие плечевое сплетение.
Патогенез
Ведущим в патогенезе является растяжение плечевого сплетения и образующих его корешков, фиксированных к шейному отделу спинного мозга, вследствие чрезмерных боковых тракций и ротации. Верхние корешки сплетения наиболее ранимы, поэтому повреждаются чаще. При менее серьезных вариантах травмы отмечаются кровоизлияние, отек и разрывы оболочек нервов; в тяжелых случаях происходит разрыв самих аксонов.
Клинические проявления[править]
Вялый проксимальный парез руки:
— мышечная гипотония пораженной руки:
— рука приведена к туловищу, ротирована внутрь, кисть и пальцы в положении ладонного сгибания;
— отсутствуют спонтанные движения: отведение и наружная ротация руки, сгибание в локтевом суставе, разгибание кисти и пальцев;
— отсутствует рефлекс с двуглавой мышцы плеча;
— отсутствует рефлекс Моро со стороны поражения;
— хватательный рефлекс сохранен.
Паралич Эрба при родовой травме: Диагностика[править]
Инструментальные исследования
ЭНМГ (электронейромиография) — спонтанная биоэлектрическая активность в режиме покоя отсутствует, при активном мышечном усилии регистрируется интерференционный тип кривой со сниженной амплитудой колебаний в паретичных мышцах. Целесообразно проведение ЭНМГ по истечении неонатального периода для оценки степени повреждения и прогноза.
МРТ — может выявлять псевдоменингоцеле и разрывы корешков спинномозговых нервов.
Дифференциальный диагноз[править]
Паралич Эрба при родовой травме: Лечение[править]
После рождения — мягкое фиксирование руки в положении полуфлексии к нижней части грудной клетки, мягкая фиксация кистей рук, препятствующая сгибанию, с целью предотвращение контрактур. С конца первой недели — мягкая восстановительная терапия, начиная с пассивных движений. Трофические изменения, возникающие при тяжелой степени поражения, практически не поддаются лечению.
Профилактика[править]
Прочее[править]
Прогноз
Зависит от степени повреждения. Наблюдающееся клиническое улучшение в течение первых 2-х недель жизни, как правило, свидетельствует о хорошем прогнозе. Восстановление обычно заканчивается до 1,5-2 лет. При тяжелой степени повреждения (15%) полного восстановления не происходит и может рассматриваться вопрос о нейрохирургическом лечении.
Источники (ссылки)[править]
Акушерство [Электронный ресурс] : национальное руководство / под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2015. — (Серия «Национальные руководства»). — https://www.rosmedlib.ru/book/ISBN9785970433652.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
