Кератоакантома код мкб 10

Рубрика МКБ-10: L85.8
МКБ-10 / L00-L99 КЛАСС XII Болезни кожи и подкожной клетчатки / L80-L99 Другие болезни кожи и подкожной клетчатки / L85 Другие эпидермальные утолщения
Определение и общие сведения[править]
Кожный рог
Синонимы: старческий рог
Кожный рог — доброкачественное новообразование кожи, характеризуемое массивным гиперкератозом. Кожный рог считают предраковым дискератозом (карцинома in situ).
Эпидемиология
Заболевание развивается чаще у мужчин и может проявляться на коже (открытых участках) или на красной кайме губ.
Этиология и патогенез[править]
Клинические проявления[править]
Представляет собой пальцеобразный кожный вырост с элементами ороговения поверхности, поэтому чаще всего имеет цилиндрическую форму и серовато-грязный цвет. Вершина может быть раздвоенной или конической. После снятия чешуек обнажается плоское уплотненное основание с неровной поверхностью. Наибольшую опасность малигнизации представляют образования с сочным плотным беловато-розовым основанием, похожим на стеарин при осмотре с щелевой лампой.
Другие уточненные эпидермальные утолщения: Диагностика[править]
При гистологическом исследовании выявляют мощный слой роговых масс, увеличение зернистого слоя эпидермиса, явления паракератоза и дискератоза.
Дифференциальный диагноз[править]
Кожный рог следует отличать от кератоакантомы и плоскоклеточного рака.
Для кератоакантомы характерен быстрый рост, лёгкое безболезненное удаление роговых масс с обнажением кратерообразной воронки, окружённой эпителиальным валиком.
Дифференциальная диагностика с раком затруднена. Диагноз может быть уточнён только после гистологического исследования.
Другие уточненные эпидермальные утолщения: Лечение[править]
Электро или лазероэксцизия.
Профилактика[править]
Прочее[править]
Кератоакантома
Синонимы: Доброкачественная акантома, роговой моллюск.
Кератоакантома — доброкачественная опухоль покровного эпителия, возникает на открытых частях тела (кожа лица и рук), на красной кайме нижней губы, слизистой оболочке рта, преимущественно в области нёба. Наряду с солитарной иногда наблюдается множественная кератоакантома, образующаяся вследствие генерализации процесса в области кожного покрова с вовлечением слизистой оболочки рта. Через 6-9 мес солитарная кератоакантома подвергается спонтанной регрессии с образованием на ее месте атрофического рубца или трансформируется в плоскоклеточный рак (факультативный предрак кожи лица и слизистой оболочки рта).
Эпидемиология
Впервые была описана Дюпонтом в 1930 г. Одна из самых распространённых эпидермальных доброкачественных опухолей человека, имеющая способность к самоизлечению (32%) или трансформации в рак (15-30%). Чаще болеют пожилые мужчины (сельские жители).
Этиология
Этиология неизвестна, но предполагают вирусную природу заболевания (папилломавирус человека типа 25).
Клиническая картина
Кератоакантома чаще локализуется на коже, но возможно её появление на красной кайме губы или на слизистой оболочке полости рта. Описаны кератоакантомы на слизистой щёк, нёба, языка. Проявляется полушаровидным, несколько уплощённым экзофитным узлом на широком основании, красноватого или синюшного цвета. Одиночный (чаще) узел имеет в центре кратерообразное углубление («псевдоязва»), заполненное роговыми массами, окружённое эпителиальным валом. Опухоль эластичной консистенции быстро растёт, может достигать 2-2,5 см в диаметре и более, безболезненная. После фазы активного роста может наступить фаза стабилизации (размеры узла не меняются).
При снятии грязно-серой, коричневой массы видно сухое, не кровоточащее ворсинчатое дно кратера. Лимфатические узлы не увеличены.
Типичная кератоакантома может излечиваться спонтанно в течение 2-9 мес, оставляя атрофический рубец.
Диагностика
Диагностика не представляет больших трудностей, так как образование имеет типичный вид и характерный быстрый рост.
При гистологическом исследовании характерен выраженный акантоз и симптом «роговой чаши».
Дифференциальная диагностика
Кератоакантому следует отличать от плоскоклеточного рака, вульгарной бородавки, бородавчатого предрака, папилломы, кожного рога.
Ни одно образование, схожее по конфигурации с кератоакантомой не имеет характерного воронко-образного углубления, заполненного легко удаляемыми роговыми массами.
Лечение
Кератоакантому предпочтительно удалить. Проводят электроиссечение, хирургическое иссечение в пределах здоровых тканей, лазерное испарение или криодеструкцию. Возможен рецидив. Показана иммунокорригирующая терапия для предупреждения рецидива заболевания
Фолликулярный кератоз
Синонимы: волосяной кератоз, Keratosis Pilaris, кератоз пиларис
Определение и общие сведения
Фолликулярный кератоз — очень распространенная форма сыпи на фоне сухой кожи, характеризующаяся закупоркой волосяного фолликула отшелушивающимися клетками кожи.
Фолликулярный кератоз встречается у половины детей без сопутствующей патологии и у трех четвертей детей с вульгарным ихтиозом, а также часто встречается у детей с атопическим дерматитом. Наиболее заметен фолликулярный кератоз в подростковом возрасте, а наименее распространен у пожилых.
Этиология и патогенез
Фолликулярный кератоз обусловлен аномальной кератинизацией верхней части волосяного фолликула (фолликулярного воронки). Склонность к развитию Keratosis Pilaris имеет генетическую природу и имеет аутосомно-доминантное наследование.
Фолликулярный кератоз может возникать как побочный эффект терапии вемурафенибом.
Клинические проявления
Фолликулярный кератоз чаще всего отмечается на наружной поверхности плеча, а также на на бедрах, ягодицах и щеках, а реже — на предплечьях и верхней части спины. Распределение сыпи симметричное. Сыпь представляет собой маленькие шероховатые бугорки, которые могут быть одного цвета с кожей или слегка красноватого или коричноватого оттенка. Зуд и боль отсутствуют.
Диагностика
Диагноз волосяного кератоза клинический. Биопсия выявляет эпидермальный гиперкератоз,
гипергранулез, закупорку волосяных фолликулов и невыраженное поверхностное периваскулярное лимфоцитарное воспаление.
Лечение
Избегать ситуаций, приводящих к сухости кожи (длительный душ или использование твердого мыла). Рекомендуется ежедневное применение увлажняющих кремов. Возможно использование местных ретиноидов
См. также L85.8.0* Кератоз сенильный
Источники (ссылки)[править]
Офтальмология в вопросах и ответах [Электронный ресурс] : учебное пособие / Под ред. Х.П. Тахчиди. — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/ISBN9785970409633.html
Терапевтическая стоматология [Электронный ресурс] / Под ред. Л.А. Дмитриевой, Ю.М. Максимовского — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/ISBN9785970410844.html
Патологическая анатомия. Атлас [Электронный ресурс] : учебное пособие / Зайратьянц О.В., Бойкова С.П., Дорофеев Д.А. и др. Под ред. О.В. Зайратьянца — М. : ГЭОТАР-Медиа, 2010.
Hwang S, Schwartz RA. Keratosis pilaris: a common follicular hyperkeratosis. Cutis. 2008 Sep. 82(3):177-80.
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Классификация
- Диагностика
- Дифференциальная диагностика
Названия
Название: Кератома.

Кератома
Описание
Кератома. Возрастное доброкачественное новообразование дермы, возникающее в результате кератинизации верхних слоёв эпидермиса. Проявляется формированием на коже единичных или множественных пятен, бляшек и узлов разных оттенков с шершавой поверхностью, склонных к коркообразованию и спонтанному саморазрешению. Существует несколько видов кератом, различающихся по симптомам и вероятности малигнизации. Заболевание диагностирует дерматолог или онколог на основании анамнеза и клинических проявлений с использованием дерматоскопии. Дополнительно проводят гистологию, сиаскопию, УЗИ новообразования. Лечение заключается в противовоспалительной и цитостатической терапии, радикальном удалении кератомы.
Дополнительные факты
Кератома – единичное или множественное доброкачественное опухолевидное поражение кожи гиперкератотического генеза. Некоторые виды кератом относятся к пограничным опухолям, появление которых свидетельствует о предрасположенности пациента к онкологическим заболеваниям. При наличии подобных образований возникает необходимость постоянного наблюдения у дерматолога или онколога с целью исключения возможности спонтанной малигнизации доброкачественной неоплазии. Травмирование кератомы тесной одеждой способствует присоединению вторичной инфекции, в том числе вирусной и микотической.
По данным отечественных дерматологов, первые кератомы формируются на коже пациентов к 40 годам, пик заболеваемости приходится на 60 лет. Специалисты из Великобритании сообщают о том, что патологический процесс в 11% случаев возникает у двадцатилетних, в 25% случаев – у пациентов в возрасте около 30 лет. В Австралии кератомы в 45% случаев диагностируются у больных старше 40 лет, в 55% случаев – у молодых. Дерматоз не имеет ярко выраженной гендерной окраски, хотя некоторые исследователи отмечают более частое развитие кератом у мужчин. Актуальность проблемы связана со способностью некоторых разновидностей кератом к злокачественному перерождению. По данным разных авторов, малигнизация наблюдается в 8-35% случаев.
Кератома
Причины
Патологический процесс полиэтиологичен. Причина формирования новообразований заключается, прежде всего, в возрастной дистрофии клеток кожи. Патология обусловлена двумя взаимно противоположными процессами – старением и стабилизацией жизнедеятельности клеток. От сбалансированности этих процессов зависит продолжительность жизни каждой клетки. С возрастом клетки кожи частично теряют способность противостоять внешним негативным факторам, их РНК и ДНК становятся уязвимыми, возрастает вероятность опухолевой трансформации, наблюдается изменение адаптационных механизмов.
Главным триггером кератомы является ультрафиолет, избыток которого нейтрализуется меланином. Пигмент накапливается в кератиноцитах эпидермиса и удерживается в верхних слоях кожи за счёт кумулятивного эффекта. С возрастом меланин теряет способность к кумуляции из-за замедления обменных процессов, при этом внутриклеточная секреция меланина в кератиноцитах увеличивается с одновременным превалированием процессов гиперкератоза. В результате образуется кератома. Иммунная система с возрастом также теряет часть своих защитно-контролирующих функций, что приводит к интенсивному росту клеток эпидермиса и, как следствие, образованию участков ороговения.
Провоцируют формирование кератом генетические сбои. Кроме того, появление новообразований стимулируется нейроэндокринной патологией, недостатком витамина А, нарушением синтеза половых гормонов. Имеют значение соматические заболевания, которыми страдают более 70% пациентов старше 50 лет. Кератома возникает и на фоне патогенного действия на кожу химикалий, соков ядовитых растений, длительного приёма лекарственных препаратов. В этом случае включаются защитные механизмы гуморального и клеточного иммунитета, которые через макрофаги и Т-лимфоциты, провоспалительные цитокины и интерлейкины активируют воспаление с преобладанием пролиферативных процессов и развитием гиперкератоза.
Симптомы
Доброкачественные гиперкератотические новообразования кожи в дерматологии классифицируют по клиническим проявлениям и степени риска озлокачествления. Различают сенильную, себорейную, роговую, фолликулярную, солнечную кератому и ангиокератому.
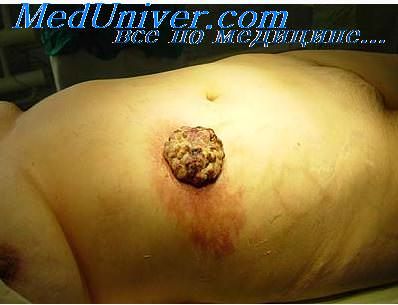
Сенильная (старческая) кератома. Самая распространённая форма патологии, характеризуется появлением единичных или множественных пятен коричневого оттенка от 1 до 6 см в диаметре, локализующихся на открытых участках кожного покрова. Образования имеют тенденцию к периферическому росту с изменением структуры. Со временем пятно становится выпуклым за счёт инфильтрации и пролиферации отдельных участков кератомы, рыхлым, мягким, иногда немного болезненным на ощупь. Позднее кератома начинает шелушиться, внутри растущей опухоли возникает фолликулярный кератоз с образованием кист волосяных фолликулов. Травмирование новообразования приводит к кровотечению, присоединению вторичной инфекции, воспалению. Сенильная кератома может саморазрешаться или трансформироваться в кожный рог, в связи с чем отмечена тенденция к малигнизации патологического процесса.
Себорейная кератома. Неоплазия, отличительной особенностью которой является медленный рост с формированием многослойных корок при отсутствии мокнутия. Начинается патологический процесс с появления пятен желтоватого оттенка до 3 см в диаметре, локализующихся на груди, плечах, спине, волосистой части кожи головы. Со временем из-за нарушения работы сальных желёз в очаге поражения пятна покрываются рыхлыми корко-чешуйками, легко отделяющимися от поверхности новообразования. Себорейные кератомы редко остаются изолированными друг от друга, они имеют тенденцию к группировке и периферическому росту. Вместе с ними увеличиваются в размерах и корки, которые начинают слоиться, покрываются трещинами. Толщина корко-чешуек достигает 1,5-2 тд Сама кератома приобретает бурый оттенок, её повреждение вызывает кровоточивость и болезненность. Склонности к спонтанному разрешению или малигнизации не отмечено.
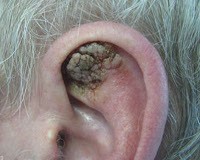
Роговая кератома (кожный рог). Редкое опухолевидное новообразование из роговых клеток. Вначале на коже появляется гиперемированный участок, в области которого за счёт уплотнения эпидермиса формируется гиперкератотический выпуклый бугорок (до 10 см над уровнем здоровой кожи), плотный на ощупь, с неровной шелушащейся поверхностью и воспалительным ободком вокруг основания. Чаще всего кожный рог – единичное новообразование, но описаны случаи и множественных кератом. Роговая кератома существует как самостоятельная патология или как симптом, сопутствующий другим нозологиям. Локализуется на лице, в области красной каймы губ и половых органов. Отличительной чертой роговой кератомы является её спонтанное озлокачествление.
Фолликулярная кератома располагается вокруг волосяных фолликулов. Первым проявлением патологии становится выпуклый узел телесного цвета диаметром не более 1,5 см с шероховатой поверхностью. В центре образования выявляется конусовидное углубление, иногда покрытое чешуйкой. Кератома локализуется в зоне расположения волосяных фолликулов, чаще всего – на лице и волосистой части головы. Спонтанная малигнизация маловероятна, но опухоль может рецидивировать даже после радикального удаления.
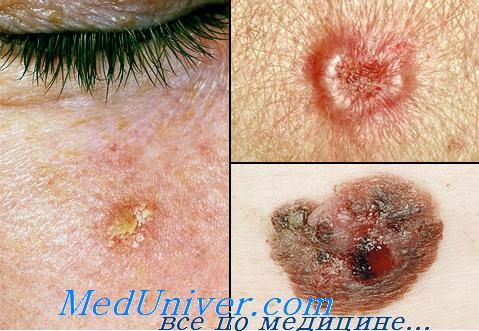
Солнечная кератома является предраковым заболеванием кожи. Патологический процесс дебютирует появлением множества мелких шелушащихся ярко-розовых папул, которые довольно быстро трансформируются в бурые бляшки с широким воспалительным венчиком по периферии. Чешуйки, покрывающие бляшки, белесые, плотные, грубые, но легко снимаются с кератомы при поскабливании. Локализуется солнечная кератома преимущественно на лице. Обладает тенденцией к спонтанной малигнизации или самопроизвольному разрешению патологического процесса с последующим возникновением кератомы в том же месте.
Классификация
Ангиокератома напоминает гемангиому, может быть одиночной или множественной. Различают локальные ангиокератомы конечностей, распространённые папулёзные неоплазии туловища и ангиокератому половых органов. Основным элементом высыпаний является узел от 1 до 10 мм в диаметре тёмно-красного, синего или чёрного цвета (в зависимости от степени участия капилляров в новообразовании). Узлы неправильной формы с размытыми границами, шелушатся, имеют тенденцию к периферическому росту. Спонтанного разрешения или малигнизации не наблюдается.
Диагностика
Клинический диагноз ставится дерматологом на основании анамнеза, симптомов заболевания и данных дополнительных исследований. Приоритетом является онкологическая настороженность. Появление на коже большого количества кератом, резкое изменение цвета и размеров новообразований – повод для консультации дерматоонколога и взятия биопсии. В диагностике используют дерматоскопию, УЗИ кератомы, сиасканирование.
Дифференциальная диагностика
Дифференциальный диагноз проводят с бородавками, кератозом, папилломами, меланомой, базалиомой, невусами, болезнью Боуэна, гемангиомами и лимфангиомами.
Консервативная терапия кератом заключается в аппликациях и локальном введении внутрь новообразования цитостатиков и противоопухолевых антибиотиков в условиях стационара по индивидуальным схемам. Эффективны внутриочаговые инъекции препаратов на основе комплекса кислот. Радикальное иссечение кератом проводят при резистентности к консервативной терапии, подозрении на озлокачествление. Применяют кюретаж волосяного фолликула, удаление лазером, криодеструкцию, электронож, радиохирургию, традиционное хирургическое иссечение крупных элементов (при озлокачествлении – с прилегающими тканями). Прогноз при своевременной диагностике и лечении благоприятный. Показано регулярное наблюдение у дерматоонколога.
Источник
Кератоакантома. Виды кератоакантом. Признаки кератоакантом.Кератоакантома (син.: сальный моллюск, роговой моллюск, псевдоканцероматозный моллюск, веррукома эпителиоподобная Гужеро) — доброкачественная эпителиальная опухоль кожи с циклическим течением, сопровождающимся стремительным ростом и спонтанной инволюцией. Впервые описана в конце XIX в. J. Hutchinson под названием «кратериформная язва лица». Обычно встречается после 50 лет, как правило, на незащищенных от влияния внешней среды участках кожи (в 80-85% — на голове и лице) У 51% из 146 наблюдаемых нами больных кератоакантома располагалась в области щек или носа. Этиология и патогенез кератоакантомы изучены недостаточно. Возникновение опухоли связывают с вирусной инфекцией, в частности, с обнаружением в ткани образований нуклеотидных последовательностей ВПЧ типов — 9, 16. 19. 25. и 37. Роль ультрафиолетового излучения в развитии кератоакантомы подтверждается следующими фактами: локализацией образования в подавляющем большинстве случаев на открытых участках кожи; более частым развитием на нижней губе по сравнению с верхней, менее подверженной инсоляции; развитием опухолей, сходных по гистологической картине с кератоакантомой, у безволосых мышей после повторных воздействий ультрафиолетового излучения; довольно частым развитием кератоакантомы у больных пигментной ксеродермой — заболеванием с генетически обусловленным дефектом репарации ДНК под воздействием ультрафиолетовой радиации в солнечном спектре. Значение химических канцерогенов связывают с повышением частоты данной опухоли у рабочих, имеющих производственный контакт с подобными веществами, а также с ее развитием у экспериментальных животных (кроликов, крыс, хомяков, цыплят, ежей и т.д.) после аппликации диметилбензантрацена, минеральных масел, смол и т.п. Роль ионизирующей радиации подтверждается возникновением кератоакантомы на участках кожи, подвергнутых облучению, после рентгенотерапии кожного рака, а также высокой частотой ее встречаемости в зоне радиационного неблагополучия, например, в Челябинской области. Доказана и роль механической травмы в развитии данного новообразования у экспериментальных животных и человека.
По-видимому, в развитии кератоакантомы существует взаимная связь между генетической предрасположенностью, совокупностью различных факторов канцерогенеза (вирусной инфекцией, ультрафиолетовым излучением, химическими канцерогенами, ионизирующей радиацией, механической травмой) и иммуносупрессией. По нашим данным, у 82% больных кератоакантома локализовалась на открытых участках кожи, у 42% имелся длительный производственный контакт с химическими канцерогенами (компоненты каменного угля, дегтя, нефтепродукты), у 5,4% ее возникновению предшествовала механическая травма Предположения о важной роли иммунных механизмов в развитии кератоакантомы высказывались, начиная с 60-х годов. Свидетельством этого являлось обнаружение у данных больных иммунодефицита с отложением иммунных комплексов в ткани опухоли. В то же время исследования по иммуноморфологическому статусу кератоакантом основывались на ограниченном количестве наблюдений и, как правило, проводились без учета клинического течения заболевания (типичное или атипичное). Поэтому их результаты носили во многом разноречивый характер: если при типичных кератоакантомах подавление функциональной активности лимфоцитов по РТМЛ не было, то при атипичных (множественных) кератоакантомах нормальное общее количество Т-лимфоцитов крови ассоциировалось с подавлением пролиферативной активности этих клеток на ФГА и Кон А. Проведенные нами исследования свидетельствуют о выраженном нарушении системы иммунитета при кератоакантоме: значительном снижении общего количества Т-лимфоцитов при отсутствии достоверных отличий от нормы в содержании В-лимфоцитов и сывороточных иммуноглобулинов. При этом результаты иммунологического обследования при типичных и атипичных кератоакантомах существенно различались. Так, у больных типичными кератоакантомами снижение общего количества Т-лимфоцитов крови сопровождалось нормальными показателями их пролиферативной активности на стандартные митогены и антиген из ткани кератоакантом, представляющий собой водно-солевой экстракт из ткани кератоакантомы. У больных атипичными кератоа-кантомами отмечалось более выраженное снижение общего количества Т-лимфоцитов крови, а также их функциональной активности, которые ассоциировались со значительным повышением частоты антигена HLA-A2 (29 и 78% соответственно). Как оказалось, спонтанная инволюция кератоакантомы закономерно сопровождается выраженным иммунным ответом Т-лимфоцитов на антиген ткани кератоакантомы. В то же время при типичных кератоакантомах этот ответ начинает формироваться раньше (до 6 нед. после начала заболевания), чем при атипичных (8-12 нед. болезни. нередко позднее или даже отсутствовал), и сохраняется в течение длительного времени — до 15 лет. Отсутствие рецидивов после спонтанной инволюции типичных и атипичных кератоакантом ассоциируется с формированием выраженного пролиферативного ответа на антиген из ткани кератоакантомы, однако при рецидиве такой ответ отсутствует, одновременно во всех подобных случаях выявляется антиген HLA-A2. По-видимому, именно отсутствие выраженного иммунного ответа на антигены кератоакантомы во многом обусловливает развитие рецидивов после хирургического удаления атипичных кератоакантом на ранних (до 3 мес с момента начала болезни) сроках, когда еще не успевает сформироваться выраженная иммунная реакция организма на антигены опухоли Гистогенез кератоакантом остается спорным, обсуждаются возможности развития опухоли из покровного эпителия, сально-волосяного аппарата кожи или выводных протоков потовых желез. Гистологическая картина кератоакантом не зависит от типа клинического течения, но отличается в зависимости от стадии опухоли. В стадии роста инвазивный эпидермис плохо отграничен от окружающей стромы, разделение в нем на слои отсутствует. На выступающих краях ин-вагинатов кератиноциты выглядят атипично, среди них встречаются клетки с большим количеством фигур митозов и дискератотические клетки. В более поверхностных слоях признаки созревания клеток нарастают, реже встречаются митозы. Эпителиальные тяжи проникают в дерму на различную глубину, чаще до уровня потовых желез. Ответ в дерме на инвазию в начальной стадии роста отсутствует, лишь позже появляется умеренный воспалительный инфильтрат из лимфоцитов, гистиоцитов, плазматических клеток. К концу фазы роста в кератоакантомах формируе ся центральный роговой кратер с характерным «воротничком». Образованная таким образом архитектоника напоминает «чашу, заполненную роговыми массами». Стадия зрелой кератоакантомы характеризуется более четким разделением клеток эпителиальных тяжей на слои, более резкой границей тяжей с соединительной тканью. В толще акантотических тяжей имеется пара- и дискератоз, формируются «роговые жемчужины». Фигуры митоза чрезвычайно редки, атипические митозы, как правило, отсутствуют. Интенсивность мононуклеарного инфильтрата в основании опухоли увеличивается, его клетки иногда могут повреждать базальную мембрану и проникать в эпидермис, формируя интраэпидермальные абсцессы.
Инволюция кератоакантом начинается с затихания пролиферации в поверхностных отделах эпидермальных тяжей; контуры их закругляются, приобретая черты большей доброкачественности; эпителий, очерчивающий кратер, истончается, в нем происходит переход от пара- к гиперкератозу, хорошо выраженный кератиновый кратер выравнивается и исчезает Процесс ороговения идет от центра, захватывая все отделы кератоакантомы. Сквамозные клетки подвергаются дегенерации. Моно-нуклеарный инфильтрат в основании опухоли уменьшается, появляется фиброз. Клиническая картина кератоакантом. В соответствии с клинической классификацией кератоакантомы делят на следующие виды: I. Кожи: II Слизистых оболочек: стойкие; гигантские; рецидивные. Б. Множественные: Типичная (кратериформная, моллюско видная) кератоакантома кожи и слизистой оболочки является солитарным узлом куполообразной формы, величиной от 10 до 20 мм. В центральной части опухоли имеется крате-рообразное углубление («псевдоязва»), заполненное плотными или рыхлыми ортокератоз-ными массами серо-коричневого цвета, легко удаляющимися без кровотечения. По периферии от нее определяется ва-ликообразная зона плотной консистенции розовая или цвета нормальной кожи, кожный рельеф над ней сглажен, могут быть телеан-гиэктазии. Цикл развития состоит из смены фаз роста, стабилизации и спонтанной инволюции, завершающейся в сроки до 3 мес. после начала заболевания. К атипичным кератоакантомам относятся следующие клинические разновидности: Стойкая кератоакантома — клинически подобна типичной, но существует более 3 мес; описаны стойкие кератоакантомы, персис и-рующие до 1 года и более. Гигантская кератоакантома идентична типичной, но диаметр ее более 2 см.
Грибовидная (плоская) кератоакантома — плоский или выпуклый узел с гладкой, без углубления поверхностью, покрытый довольно равномерными ортокератозными массами. Кератоакантома в форме «кожного рога» — с центральным кратером, выступающим в виде гребня, и роговыми массами, напоминающими кожный рог. Мультинодулярная (агрегированная) кератоакантома — характеризуется наличием на опухолевом узле нескольких роговых кратеров, расположенных изолированно или сливающихся с образованием язвы крупной величины и неправильной формы. Центробежная кератоакантома — характеризуется быстрым центробежным ростом до 20 см в диаметре и инволюцией в центре, где образуется рубцовая ткань, тогда как по периферии сохраняется валикообразная зона с те-леангиэктазиями; возможно прорастание в подлежащие ткани. Туберо-серпигинозная кератоакантома — полушаровидный очаг неправильной формы, состоящий из примыкающих друг к другу узлов, кожа над ними истончена, на поверхности имеется небольшое количество роговых масс, по периферии от узлов — атрофичес-кий рубец и «бугорки» с центральным изъязвлением; характерна тенденця к эксцентрическому росту. Подногтевая кератоакантома — проявляется покраснением или припухлостью кончика пальца с нарастающими болями; быстро прогрессируя, процесс приводит к отделению ногтевой пластинки от ногтевого ложа, после чегона поверхности ногтевого ложа становится заметен узел, покрытый коркой. — Также рекомендуем «Кератоакантома слизистых. Множественная кератоакантома типа Фергюссона—Смита. Лечение кератоакантомы.» Оглавление темы «Акантома. Бородавки.»: |
Источник