Катетер мочевого пузыря код по мкб 10
- Описание
- Лечение
Краткое описание
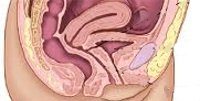
Повреждения мочевого пузыря при своевременно оказанной помощи совместимы с жизнью, однако тяжёлые сочетанные ранения и их осложнения могут привести к летальному исходу. Частота. Полное или частичное нарушение стенки мочевого пузыря — 5–15% всех травматических повреждений. У детей — 4,4–11,5% повреждений внутренних органов. Сочетанные повреждения — более 60% всех случаев повреждений мочевого пузыря.
Код по международной классификации болезней МКБ-10:
- S37.2 Травма мочевого пузыря
Классификация • Закрытые, открытые; изолированные и сочетанные (в сочетании с переломами костей таза, наружных половых органов, органов брюшной полости, прямой кишки и др.) • Внутрибрюшинные, внебрюшинные и сочетанные • Непроникающие и проникающие.
Причины • Ранения брюшной стенки (проникающие, непроникающие) • Тупые травмы • Родовые потуги, поднятие тяжестей (при наполненном мочевом пузыре) • Ятрогенные факторы.
Клиническая картина — сочетание признаков травмы самого мочевого пузыря, шока, внутреннего кровотечения и пограничных с мочевым пузырём органов брюшной полости, таза и других костей. На начальных этапах в клинической картине превалируют симптомы нарушения общего состояния пациента и травмы других органов.
• При неполных разрывах мочевого пузыря мочеиспускание бывает часто сохранено, единственный признак — гематурия.
• Раннее проявление внебрюшинных повреждений — возникновение ложных позывов на мочеиспускание.
• При внутрибрюшинных разрывах мочевого пузыря наиболее ранний и частый симптом — боль в животе •• По мере увеличения околопузырной урогематомы боль в низу живота усиливается, напряжение брюшной стенки над лобком нарастает •• Перкуторно — притупление без чётких границ •• Припухлость тканей в лобковой, паховой областях или промежности •• Симптом ложных позывов на мочеиспускание •• Иногда мочеиспускание бывает сохранено благодаря тампонаде дефекта стенки пузыря петлёй кишки или сальника •• Симптомы раздражения брюшины нарастают постепенно, что затрудняет диагностику.
• При сочетанном повреждении мочевого пузыря и костей таза больной бледен, покрыт холодным потом, АД снижено.
• Открытое повреждение — выделение мочи из раневого канала (симптом наблюдают в 11% случаев).
Специальные исследования • Катетеризация мочевого пузыря — моча не выделяется или вытекает слабой струёй и содержит примесь крови; при внутрибрюшинном повреждении можно получить большое количество мутной кровянистой жидкости (симптом Зольдовича) • Цистоскопия выполнима лишь при неполных или очень небольших повреждениях, когда удаётся наполнить мочевой пузырь для его осмотра • Экскреторная урография и нисходящая цистография • Восходящая цистография • Пробы с красителями (приём внутрь метиленового синего, внутривенное введение индигокармина) подтверждают выделение мочи из раны при открытых повреждениях мочевого пузыря.
Лечение
ЛЕЧЕНИЕ. Основной метод — оперативный.
Оперативное лечение. Виды операций: • При закрытых внутрибрюшинных повреждениях — лапаротомия, ревизия органов брюшной полости (ушивают разрывы паренхиматозных органов, затем производят вмешательства на ЖКТ). Рану мочевого пузыря ушивают двухрядным швом. Дренируют брюшную полость. В мочевом пузыре оставляют постоянный катетер на 5–7 дней • При закрытых внебрюшинных повреждениях — срединный надлобковый доступ. Опорожняют околопузырную урогематому, удаляют свободно лежащие отломки костей. Ушивают разрывы мочевого пузыря, желательно двухрядным кетгутовым швом. Накладывают эпицистостому. При необходимости дренируют клетчаточные пространства малого таза.
Консервативное лечение показано при ушибах и неполных разрывах мочевого пузыря. В стационарных условиях — полный покой, холод на живот. Назначают гемостатические, противовоспалительные, обезболивающие средства. В редких случаях устанавливают постоянный мочевой катетер на 3–5 дней или выполняют 3–4 — разовую периодическую катетеризацию.
Прогноз зависит от тяжести повреждения и своевременности оперативного лечения. При неполных разрывах мочевого пузыря — благоприятный.
МКБ-10 • S37.2 Травма мочевого пузыря
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
Названия
Название: Свищ мочевого пузыря.
Свищ мочевого пузыря
Описание
Свищ мочевого пузыря. Наличие патологического хода, соединяющего мочевой пузырь со смежными внутренними органами (влагалищем, кишечником) или кожей. Свищи мочевого пузыря характеризуются выделением мочи через сообщающийся орган, постоянными инфекциями мочевых путей. Объем диагностического обследования при свищах мочевого пузыря должен включать гинекологический осмотр, УЗИ мочевого пузыря и органов малого таза, цистоскопию, хромоцистоскопию, фистулографию, урографию, цистографию, исследование мочи и мазков. Лечение свежих свищей мочевого пузыря может быть консервативным; при длительно незаживающих свищах показано их иссечение.
Дополнительные факты
С учетом вовлеченных в патологический процесс органов выделяют пузырно-генитальные, пузырно-кишечные и наружные свищи мочевого пузыря. Свищи мочевого пузыря часто имеют длительное течение, доставляют моральные и физические страдания пациенту, приводят к инвалидизации, оказывают негативное влияние на функционирование мочеполового и кишечного тракта. Лечением свищей занимается оперативная урология, гинекология и проктология.

Свищ мочевого пузыря
Классификация
По времени возникновения различают врожденные свищи мочевого пузыря и приобретенные. Врожденные свищи мочевого пузыря, наряду с кистой урахуса и дивертикулом мочевого пузыря, относятся к эмбриональным порокам и формируются в результате полного незаращения первичного мочевого протока. К таким видам аномалий относятся пузырно-пупочные, пузырно-кишечные свищи.
Значительно более часто встречающуюся и разнообразную группу представляют приобретенные свищи мочевого пузыря. У женщин в зависимости от органа, с которым формируется аномальное сообщение мочевого пузыря, свищи могут быть пузырно-влагалищными, пузырно-шеечными, пузырно-маточными, пузырно-придатковыми, параметрально-пузырными. Редко встречаются сложные комбинированные свищи мочевого пузыря — уретро-пузырно-влагалищные, мочеточниково-пузырно-влагалищные и резервуарно-влагалищные (между ортотопическим мочевым пузырем, сформированным из кишки, и влагалищем). При повреждениях стенки кишки образуются мочекишечные (энтеровезикальные свищи).
Причины
Свищи мочевого пузыря приобретенного характера могут иметь травматическое, воспалительное, онкологическое или радиационное происхождение. Наиболее частыми причинами энтеровезикальных свищей служат рак кишечника, болезнь Крона, дивертикулит.
Пузырно-генитальные свищи встречаются преимущественно у женщин и связаны с повреждениями, полученными в результате родов или гинекологических операций. Среди них большую часть (55-65%) составляют пузырно-влагалищные свищи. Возникновение свищей между мочевым пузырем и половыми органами у женщин обычно вызывается родовыми травмами, интраоперационными повреждениями (при медицинском аборте, диагностическом выскабливании, гистерэктомии и тд ). Среди других причин развития свищей выделяют ранения мочевого пузыря, урологические операции (в частности, трансуретральное удаление новообразований мочевого пузыря).
Свищи воспалительного генеза могут образовываться при прорыве в мочевой пузырь пиосальпинкса, параметрита, абсцесса предстательной железы и тд гнойных образований малого таза. В ряде случаев свищи возникают вследствие прорастания опухолью пузырной стенки при раке мочевого пузыря, раке влагалища, раке простаты Свищи мочевого пузыря могут развиваться после облучения органов малого таза спустя несколько месяцев или даже лет после окончания лечения.
Симптомы
Течение свища мочевого пузыря определяется его видом и вовлеченными органами. Наружные свищи, как правило, имеют прямой короткий ход, открываются на поверхности кожи, где вокруг свищевого отверстия возникает гиперемия, мацерация, гнойнички. Наружные свищи мочевого пузыря с более сложным строением могут иметь длинный извилистый ход с многочисленными карманами, что вызывает образование абсцессов и флегмон в окружающих тканях.
Пузырно-влагалищные свищи (везиковагинальные) обычно проявляются спустя 1-2 недели после родов или гинекологического вмешательства. В этом случае свищ мочевого пузыря характеризуется появлением постоянных водянистых выделений из влагалища, интенсивность которых может быть различной.
При свищах небольшого размера наблюдается периодическое непроизвольное подтекание мочи при сохраненном естественном мочеиспускании. Часто незначительные выделения мочи из влагалища ошибочно принимают за стрессовое недержание. Свищи, расположенные в основании мочевого пузыря, обычно достаточно широкие, поэтому через влагалище может выделяться часть или даже вся моча. Наряду с этими симптомами у женщин часто отмечается нарушение менструального цикла, частые циститы, кольпиты.
Диагностика
Мочепузырно-влагалищный свищ может быть обнаружен урологом или гинекологом. При констатации непроизвольного подтекания мочи требуется проведение влагалищного исследования. Большой свищ, соединяющий мочевой пузырь с влагалищем, хорошо виден при осмотре в зеркалах, поскольку полость влагалища довольно быстро заполняется свободной жидкостью – мочой. При сомнениях в характере отделяемого прибегают к биохимическому исследованию вагинального транссудата. Если в жидкости, выделяемой из влагалища, уровень креатинина превышает аналогичный показатель в сыворотке крови, то данный транссудат является мочой.
Выявить свищ мочевого пузыря также позволяет цистоскопия, проведенная на фоне тугой тампонады влагалища марлевыми тампонами. В ходе цистоскопии оцениваются локализация и размеры свища мочевого пузыря, выраженность воспаления и отека слизистой. Небольшие и точечные свищи мочевого пузыря могут быть обнаружены с помощью пробы с красителем. Для этого во влагалище устанавливается три тампона, а в мочевой пузырь по катетеру вводится раствор индигокармина. При окрашивании в течение 15 минут нижнего тампона наиболее вероятно стрессовое недержание мочи; при окрашивании верхних тампонов предполагается наличие свища мочевого пузыря.
С целью выявления сопутствующей инфекции мочеполовых путей производится бакпосев мочи и отделяемого уретры, бакисследование влагалищного мазка. Для контроля за функцией почек определяются биохимические показатели крови — креатинин, мочевина, электролиты. Наиболее точные сведения о характере свища мочевого пузыря, его локализации и взаимоотношениях с соседними органами получают при выполнении контрастных исследований – вагинографии, экскреторной урографии, цистографии, хромоцистоскопии, ретроградной уретеропиелографии. Для уточнения ветвления хода свища мочевого пузыря проводится фистулография.
Выявление мочепузырно-кишечных свищей требует проведения пальцевого исследования и дополнительного осмотра прямой кишки (аноскопии, ректороманоскопии). При свищах мочевого пузыря, вызванных лучевой терапией по поводу раковых опухолей, необходимо исключить рецидив онкопроцесса с помощью биопсии и гистологического исследования краев фистулы.
Лечение
При точечных (менее 3 мм в диаметре) пузырно-влагалищных свищах предпринимается попытка их консервативного закрытия. Для этого в мочевой пузырь устанавливается постоянный катетер Фолея, проводятся инстилляции мочевого пузыря, во влагалище вводятся мазевые тампоны, назначаются уросептики и антибиотики. Рубцевания свищей мочевого пузыря удается достичь у 2-3% пациенток. Если в течение 6-8 недель свищ мочевого пузыря не закрывается самостоятельно, следует отказаться от консервативной терапии в пользу хирургического лечения свища.
Хирургическое закрытие свища мочевого пузыря — фистулопластику выполняют после медикаментозной подготовки и стихания гнойно-воспалительных процессов в зоне патологического хода. Независимо от вида свища, в процессе фистулопластики иссекаются рубцово-измененные ткани, мобилизуется и полностью разобщается с соседними органами и тканями стенка мочевого пузыря, после освежения краев дефекты ушиваются.
Операции по закрытию сформировавшихся свищей мочевого пузыря производят надлобковым, трансвагинальным (у женщин), промежностным (у мужчин) или комбинированным доступом. После ушивания пузырно-влагалищного свища на некоторое время оставляют эпицистостому или постоянный мочевой катетер.
Наличие пузырно-кишечного свища может потребовать временного наложения колостомы, резекции сегмента кишки, пересадки мочеточников в кишечник либо цистэктомии с созданием искусственного кишечного резервуара для мочи.
Профилактика
Профилактика свищей мочевого пузыря у женщин требует правильной организации родовспоможения, особенно у беременных с узким тазом, крупным плодом, поперечным положением плода ; предупреждения интраоперационного повреждения органов при выполнении гинекологических операций.
Во всех случаях для более благоприятного прогноза необходимо своевременное распознавание травмы мочевых органов, ее правильная оценка и выбор адекватного способа устранения свища мочевого пузыря.
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Категории МКБ:
Другие нервно-мышечные дисфункции мочевого пузыря (N31.8)
Общая информация
Краткое описание
Нейрогенная дисфункция мочевого пузыря — собирательное понятие, объединяющее большую группу заболеваний при которых нарушается фаза накопления и опорожнения мочевого пузыря, в связи с поражениями нервной системы от коры головного мозга до интрамурального аппарата. [Тареева И.Е., Игнатова М.С., 2000].
Протокол «Нейрогенная дисфункция мочевого пузыря (у детей), не классифицированная в других рубриках»
Код по МКБ-10: N-31
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
КлассификацияА [В.М.Державин, В.В.Вишневский,1977]:
1. Гипорефлекторный — при поражении задних корешков крестцового отдела спинного мозга и конского хвоста и тазового нерва.
2. Гиперрефлекторный — при поражении проводящих нервных путей спинного мозга выше крестцовых сегментов на уровне 1Х грудного позвонка.
3. По состоянию функции мочевого пузыря — компенсированный, субкомпенсированный и декомпенсированный [Н.Е.Савченко, В.А.Мохорт, 1970].
Диагностика
Диагностические критерии
Жалобы и анамнез: ночное недержание мочи, редкое или частое мочеиспускание.
Физикальное обследование: боли в области мочевого пузыря.
Лабораторные исследования: лейкоцитоз, ускоренное СОЭ, бактериурия, лейкоцитурия, эритроцитурия, протеинурия.
Инструментальные исследования:
1. УЗИ почек: признаки пиелонефрита, признаки цистита, неровность контуров мочевого пузыря, наличие остаточной мочи; при допплерографии сосудов почек — почечный кровоток не нарушен.
2. Внутривенная урография — функция почек сохранена, признаки пиелонефрита с различной степенью деструктивных изменений.
3. Цистография — контуры мочевого пузыря неровные, нечеткие, признаки нейрогенной дисфункции мочевого пузыря, наличие остаточной мочи.
4. Цистоскопия — признаки хронического цистита различных форм, малый объем и зияние задней уретры.
5. Ретроградная цистометрия — выявление степени и типа нейрогенной дисфункции мочевого пузыря.
6. Урофлоуметрия — снижение восходящего и нисходящего сегментов, падение объемной скорости кровотока мочи, увеличение времени мочеиспускания.
Показания для консультации специалистов: невропатолога и окулиста для оценки изменений микрососудов глаза.
Тактика лечения: консервативное лечение — в зависимости от типа нейрогенной дисфункции и характера изменения слизистой мочевого пузыря.
Минимум обследования при направлении в стационар:
1. ОАМ.
2. ОАК.
3. Проба Зимницкого.
4. Креатинин, общий белок, трансаминазы, тимоловая проба и билирубин крови.
5. УЗИ почек.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, остаточного азота, мочевины.
3. Расчет скорости клубочковой фильтрации по формуле Шварца.
4. Определение общего белка, сахара.
5. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
6. Общий анализ мочи.
7. Посев мочи с отбором колоний.
8. Анализ мочи по Нечипоренко.
9. Анализ мочи по Зимницкому.
10. УЗИ органов брюшной полости.
11. Внутривенная урография.
12. Допплерография сосудов почек.
13. Цистография.
14. Цистоскопия.
15. Ретроградная цистометрия.
Дополнительные диагностические мероприятия:
1. Урофлоуметрия.
2. Электромиография.
Дифференциальный диагноз
Признак | Врожденный нейрогенная дисфункция мочевого пузыря | Приобретенная дисфункция мочевого пузыря |
Начало заболевания | С рождения | Постепенное, на фоне основного заболевания |
Отеки | Нет | Иногда, при нарастании обструкции извне |
Возраст | С рождения | Дети старшего возраста |
Артериальное давление | Не характерно | Зависит от степени нарушений уродинамики |
Общие симптомы | При присоединении неврологической патологии | Умеренные |
Отставание в физическом развитии | Не характерно | Не характерно |
Местные симптомы | Дизурия, ночное недержание мочи | Боли в пояснице, в области проекции почек, почечная колика |
Дизурия | При наличии нейрогенной дисфункции мочевого пузыря | При инфекции мочевых путей |
Лейкоцитурия | Не характерна | Умеренная |
Гематурия | Транзиторная | Чаще постоянная |
Синдром Пастернацкого | Отрицательный | Чаще, с постепенным нарастанием |
Снижение концентрационной функции почек | Не характерно | При устранении основного заболевания функция почки восстанавливается |
УЗИ почек | Признаки пиелонефрита, неровность контуров и признаки повышенной эхогенности, неровность контуров мочевого пузыря, наличие остаточной мочи | Увеличение размеров, истончение паренхимы умеренное |
Внутривенная урография | Признаки пиелонефрита, функция почек сохранна | Признаки нарушения уродинамики различной степени |
Цистография | Признаки увеличения размеров мочевого пузыря, неправильность формы и ригидность шейки мочевого пузыря | Наличие основной патологии, как-то — камни мочевого пузыря, уретры и заброс мочи различной степени |
Цистоскопия | Признаки цистита, малый объем, зияние задней уретры | Наличие основной патологии |
Лечение
Тактика лечения
Цели лечения: медикаментозная и электромиостимуляция мочевого пузыря, улучшение иннервации нижних мочевых путей, лечение цистита.
Немедикаментозное лечение: диета №15, режим охранительный.
Медикаментозное лечение:
1. Антибактерильная терапия с учетом этиологии (цефалоспорины, аминогликозиды, уросептики), симптоматическая и общеукрепляющая терапия.
2. Стимуляция альфа-адренотропных рецепторов ( холино-альфа и холино-бета блокаторы).
3. Электромиостимуляция (электрическое раздражение нервных импульсов).
4. Иглорефлексотерапия — сегментарно-рефлекторное воздействие на мускулатуру мочевого пузыря.
Профилактические мероприятия:
— соблюдение диеты;
— охранительный режим,
— санация очагов инфекций.
Дальнейшее ведение: контроль фильтрационной, концентрационной функций почек, анализов мочи, специальный режим.
Основные медикаменты:
1. Гентамицин, бруламицин, 80 мг
2. Фурагин, таб., нитроксолин, таб. 50 мг
3. Нистатин, флуканозол, линекс
4. Оксибутинина гидрохлорид, таблетки 5 мг
5. Тиамин, пиридоксин
6. Цианокобаламин
7. Синтомициновая эмульсия
8. Устройство для вливания
9. Новокаин, лидокаин
Дополнительные медикаменты:
1. Мочевые и уретральные катетеры
2. Парафин или озокерит
Индикаторы эффективности лечения — отсутствие ночного недержания мочи.
— санация мочи;
— нормализация акта мочеиспускания;
— купирование или уменьшение признаков цистита;
— стабилизация нарушенных функций почек;
— улучшение клинико-лабораторных показателей: снижение азотемии, креатинина;
— отсутствие или купирование осложнений.
Госпитализация
Показания для госпитализации: плановое, клинически верифицированный нейрогенный мочевой пузырь, развитие воспалительного процесса, признаки нарушения функций мочевого пузыря.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №239 от 07.04.2010)
- 1. А.Я. Пытель, А.Г. Пугачев, «Детская урология, руководство», г.Москвы, 1986г. 2. А.Г.Пугачев « Пузырно — мочеточниковый рефлюкс у детей» г. Москва,1989г. 3. С.Я. Долецкий, И.А. Королькова «Пороки развития и заболевания органов мочевой системы у детей»,1989 г. 4. Тареева И.Е., Игнатова М.С. Нефрология. Руководство для врачей.// Медицина, Москва, 2000. 5. В.В.Вишневский «Нейрогенные дисфункциимочевого пузыря у детей» г.Москва, 1998 г.
Информация
Список разработчиков:
№ | Разработчик | Место работы | Должность |
1. | Канатбаева Асия Бакишевна | КазНМУ, кафедра «Детские болезни» | Профессор |
2. | Тапалов Жаксылык Умирбекович | РДКБ «Аксай», отделение нефрологии | Зав. отделением |
3. | Орманбекова Жанна Махановна | РДКБ «Аксай», отделение урологии | Зав. отделением |
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
