Карпальный туннельный синдром голеностопного сустава

Постоянные травмы и повышенные физические нагрузки на нижние конечности приводят к развитию патологических изменений. Наиболее опасны вывихи, растяжения связок и сухожилий, удары и переломы костей. Туннельный синдром стопы чаще всего развивается у лиц, профессионально занимающихся спортом или имеющих специфические условия труда. В основном к группе риска относятся продавцы, маляры, строители, повара. В общем, все те, кто вынужден в течение рабочего дня большое количество времени проводить на ногах.
Предрасполагающие факторы, которые вызывают туннельный синдром голеностопного сустава, включают в себя:
- дегенеративные заболевания хрящевой ткани суставов нижних конечностей;
- псориаз и другие системные патологии;
- нарушения процесса обмена веществ;
- варикозное расширение вен нижних конечностей;
- сахарный диабет в сочетании с диабетической стопой;
- невропатии различного генеза, затрагивающие проводимость импульса по бедренному и берцовому нерву;
- неправильная установка стопы (плоскостопие и косолапость);
- избыточная масса тела;
- период беременности, протекающей с отечным нефротическим синдромом.
Исключение вероятных факторов риска и смена профессиональной деятельности в большинстве случаев необходимое условие для успешного лечения данного заболевания.
Симптомы туннельного синдрома стопы и голеностопного сустава
В основе патологии лежит нарушение физиологической структуры сухожильного аппарата берцовых мышц голени. При дальнейшей флексии стопы происходит растяжение внутрисуставных полостей. Они наполняются синовиальной жидкостью. Все это создает условия для компрессионного поражения нерва, проходящего в тарзальном туннеле.
Симптомы туннельного синдрома стопы могут включать в себя в зависимости от стадии процесса следующие признаки:
- легкий хруст при попытке движения стопой в различных направлениях;
- наличие припухлости на задней поверхности лодыжки;
- боль в голеностопном суставе и по всей стопе;
- судороги;
- чувство онемения кожных покровов стопы.
Отличить туннельный синдром голеностопного сустава от растяжения связок можно по двум типичным признакам:
- отечность появляется спустя 2-3 часа;
- боль сзади лодыжки четко сконцентрирована и появляется после типичного хруста или щелчка.
С целью дифференциальной диагностики назначается рентгенография, показывающая сужение тарзального туннеля. При затруднении в постановке диагноза может быть показана артроскопия и компьютерная томография.
Существует еще одна разновидность туннельного синдрома голеностопного сустава — переднеплюсневая компрессия. Поражается большеберцовый нерв, что провоцирует сильные жгучие боли по всей ноге от стопы до колена. Пальцы стопы немеют, при попытке разогнуть стопу боль существенно усиливается. Компрессия происходит внутри костного фиброзного канала на фоне гематом, опухолей, выпота жидкости при различных патологиях венозного русла. Типичный признак — жгучая боль в области подошвенной части стопы. Наиболее острые болевые ощущения возникают после физической нагрузки. После кратковременного отдыха все проходит самостоятельно.
При осмотре опытному врачу достаточно провести тест Тинеля. Для этого делается перкуссия (простукивание) проекции места прохождения компрессионного нерва. Если эта процедура вызывает приступ распространяющейся вдоль нерва боли, то предварительный диагноз устанавливается без сомнений. Затем для уточнения может быть назначено проведение ряда диагностических процедур.
Методы лечения туннельного синдрома стопы
Официальная медицина в настоящее время предлагает пациентам только хирургические методы терапии. В ряде случаев, когда туннельный синдром стопы и голеностопного сустава связан в отрывом костных тканей, действительно поможет только хирургическая операция. Чем быстрее она будет проведена, тем более благоприятный прогноз для восстановления подвижности может дать хирург.
В том случае, если туннельный синдром голеностопного сустава связан с растяжением связок или патологиями венозного русла, могут использоваться и консервативные способы терапии. В частности, наша клиника мануальной терапии готова предложить пациентам комплекс методик, направленных на лечение и реабилитацию. Используется лечебная гимнастика и массаж, остеопатия и рефлексотерапия.
На весь период восстановления следует исключать физические нагрузки. Для фиксации стопы применяются ортезы. Также требуется лечение сопутствующих и предрасполагающих патологий.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
- Наши советы
 Смотреть подробнее Видео отзыв
Смотреть подробнее Видео отзыв
«Те сомнения, которые не разрешает теория, разрешит тебе практика.»
Фейербах, Людвиг

Утверждения, что туннельный синдром в голеностопном суставе – это повреждение сосудисто-нервного пучка голеностопа за счет его сдавления, или невропатия, при которой нерв сжимается и как, будто проходит через туннель, НЕ СООТВЕТСТВУЮТ ДЕЙСТВИТЕЛЬНОСТИ. При компремировании (сдавлении) нерва в первую очередь нарушается работа двигательной порции нерва, и соответственно мышца перестаёт работать. Также это не является проявлением сахарного диабета, тендовагинита, артроза.
Практика применения методики «триггерная цепочка» доктора Сухоручко А.Н. доказывает, что данный синдром является проявлением основного заболевания – асептического воспаления межпозвонкового сустава, при котором происходит иррадиация в голеностопный сустав. Это вертеброгенный синдром.
В связи с этим, термин «туннельный синдром в голеностопном суставе» не является правильным.
ВНИМАНИЕ! Боль в области голеностопного сустава может начинаться из межпозвонковых суставов поясницы, так называемая ВЕРТЕБРОГЕННАЯ БОЛЬ. Причина боли в формировании «триггерной цепочки» из L5-S1.

СИМПТОМЫ
Боль в области сустава усиливается при ходьбе, чем дольше человек идёт, тем сильнее боль. Покалывания в лодыжке и около нее, отек ног, ощущения жара и холода в ногах. Эффекта от применения лекарств и мазей не отмечается.
ДИАГНОСТИКА МЕТОДИКОЙ «ТРИГГЕРНАЯ ЦЕПОЧКА».
В некоторых случаях рентген, УЗИ, МРТ никакой полезной информации врачу не даёт и, чтобы правильно определить источник боли нужно пройти обследование по методу «триггерная цепочка». В чём его смысл? При ручном нажатии (приём доктора Сухоручко А.Н.) на воспаленный межпозвонковый сустав, боль по проводникам идет в то место, на которые предьявляет жалобы пациент. То есть просходит «феномен узнавания» своей боли пациентом. Таким образом у пациента диагностируется и причина и «рисунок», то есть распространение боли.



.jpg)
При вертеброгенной боли применяется ноу-хау доктора Сухоручко А.Н. – методика «триггерной цепочки».
ЛЕЧЕНИЕ по методу доктора Сухоручко А.Н.
СОВРЕМЕННЫЙ ЗАПАТЕНТОВАННЫЙ МЕТОД УСТРАНЕНИЯ БОЛЕЗНИ БЕЗ ОПЕРАЦИИ И ЛЕКАРСТВ!
Д.м.н., проф. Сухоручко А.Н. с 2002 г. начал разрабатывать свою собственную методику на основе массажа, иглотерапии, мануальной терапии, неврологии и своего опыта работы. Через 10 лет методика была документально оформлена в виде патентов РФ №№ 2460457 «Способ диагностики вертеброгенных болевых синдромов дегенеративно-дистрофических заболеваний позвоночника», № 2460507 «Способ лечения заболеваний позвоночника», № 2496461 «Способ профилактики и лечения дегенеративно-дистрофических заболеваний позвоночника», № 127311 « Корсет для пояснично-кресцовой области-супинатор-термопротектор». Методика имеет сертификат США TX 7-752-417. За инновационность лечения без применения медикаментозных и хирургических вмешательств, универсальность (выполняется на любом отделе позвоночника), практически без возрастных ограничений (от 8 до 90 лет) была награждена золотыми медалями на выставках Москвы и Лондона.
ВНИМАНИЕ! Это может вызвать обострение и ухудшение состояния:
- мануальная терапия, тренажёры, бальнеотерапия, вытяжение!



Применение без эффекта.
- магнитотерапия, мумиё, «картофель», «соль», «окопник», «яичная скорлупа», «кремний».




ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА
Доктор Сухоручко А.Н. разработал собственные гимнастические упражнения для укрепления мышечно-связочного аппарата сустава и профилактики развития артроза.
Противопоказано: вращательные движения, резкие сгибания и разгибания!
Гимнастика при артрозе голеностопного сустава проводится, как правило, только тогда, когда симптомы болезни (воспаление, боль) отсутствуют или минимальны.
Любые упражнения лечебной гимнастики при артрозе голеностопа должны давать нагрузку на связки и мышцы в суставе, одновременно не перегружая сами суставы.
Прохождение курса лечебной гимнастики доктора Сухоручко А.Н. не требует от пациента вложения денег, лекарственных препаратов или дорогостоящего оборудования. Однако пациенту необходимо запастись силой воли и терпением, чтобы пройти курс лечения полностью (показывают и обучают пациента доктора клиники «Радость движения»).
Какой путь лечения выбрать — решает только сам пациент. В клинике «Радость движения» Вам помогут быстро и надолго!
Источник
- Ортопедия
Туннельный синдром (туннельная невропатия) – поражение одного из периферических нервов в результате его сдавления в узком туннеле, образованном костно-мышечными и сухожильными структурами. Происходит это при развитии воспалительного процесса в канале, через который проходит нерв, травматическом повреждении, а также вследствие других факторов.
Туннельный синдром может существенно нарушать трудоспособность человека, причинять массу неудобств. Поэтому при появлении болей и подозрении на туннельный синдром нужно не медля обращаться к врачу (ортопеду, неврологу), чтобы предупредить его развитие и прогрессирование, как можно раньше начать лечение.
В каких местах чаще развивается?
- Межлестничная щель (невропатия плечевого сплетения или синдром передней лестничной мышцы)
- Карпальный канал на запястье
- Кубитальный канал в области локтевого сустава
- Канал Гийона на запястье (невропатия локтевого нерва)
- Туннельный синдром ноги – чаще всего встречается невропатия малоберцового нерва (компрессия в области коленного сустава), реже – сдавление наружного кожного нерва бедра (под паховой связкой) и других нервных стволов.
Таким образом, чаще всего при туннельных невропатиях вовлечены в процесс локтевые и лучезапястные суставы, реже – плечевые, коленные и голеностопные.
Факторы риска развития туннельных невропатий
- Наследственная предрасположенность
- Эндокринные расстройства (сахарный диабет, метаболический синдром)
- Злоупотребление алкоголем
- Беременность
- Травматические повреждения костей и суставов конечностей
- Длительное мышечное напряжение во время тяжелой физической нагрузки, спортивных соревнований, монотонной однотипной работы
- Работа за компьютером (туннельный синдром запястья)
- Вынужденное положение конечности в течение длительного времени: внутривенное капельное введение лекарственных средств, фиксация возбужденных больных, сон.
Клинические признаки туннельного синдрома
- Отмечается болезненность в месте сдавления нервного ствола и по ходу нерва, усиливающаяся в ночное время
- Характерны ощущения «бегания мурашек», онемения в конечностях, как в месте сдавления нерва, так и отдаленно – по ходу его расположения
- Снижается мышечная сила, появляется слабость в конечности
- В запущенных случаях появляются трофические нарушения, контрактуры.
Диагностика
- При клиническом осмотре можно выявить локальную болезненность в месте сдавления нерва в туннеле, определить двигательные и чувствительные нарушения соответственно уровню поражения (например, туннельный синдром локтевого нерва может возникать как в области локтевого сустава, так и на запястье)
- Для уточнения диагноза назначается рентгенологическое исследование сегмента конечности для выявления костных изменений, при необходимости – магнитно-резонансная томография.
- Окончательный диагноз устанавливается при проведении электронейромиографии (ЭНМГ), позволяющей определить уровень поражения и степень выраженности имеющихся нарушений.
Лечение туннельного синдрома
- Иммобилизация пораженной области в правильном положении для уменьшения компрессии и профилактики контрактур.
- Медикаментозное лечение с использованием нестероидных противовоспалительных средств, метаболических препаратов и витаминов.
- Лечебные блокады с дипроспаном для купирования локального воспалительного процесса в туннеле, снижения отечности, снятия болевых ощущений.
- Физиотерапевтическое лечение, массаж, остеопатия, иглорефлексотерапия, ЛФК.
- При неэффективности консервативного лечения показано оперативное вмешательство, позволяющее устранить компрессию нерва, выполнить реконструкцию туннеля, восстановить целостность нервного ствола.
В медицинском центре «Столица» проводится эффективное комплексное лечение туннельного синдрома, индивидуально подобранное для каждого конкретного случая заболевания. Обращайтесь к нашим специалистам, и мы поможем оперативно устранить причину недуга и полностью восстановить функцию конечности.
Сделайте выбор в пользу профессиональной медицины!
Наши клиники в Москве
Запишитесь на прием к врачу
Источник
Спойлер: компьютерные мыши, возможно, ни при чём.
Что такое туннельный синдром
О туннельном синдроме говорят, столкнувшись со странными ощущениями в кисти. Боль, слабость, сложности с удержанием тяжёлых предметов, например чашки или книги, онемение, покалывание в пальцах — это точно он.
К таким неприятным ощущениям приводит сдавливание срединного нерва: по разным причинам его защемляет между костями и сухожилиями мышц запястья (в так называемом запястном канале).
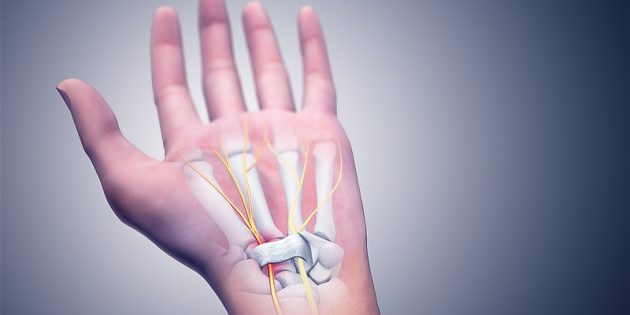 Фото: Scientificanimations / Wikimedia Commons
Фото: Scientificanimations / Wikimedia Commons
Поскольку срединный нерв управляет чувствительностью и движениями большого, указательного, среднего и безымянного пальцев, именно в них концентрируется дискомфорт.
Здесь стоит сделать одно уточнение. Туннельный синдром в данном случае не совсем корректное определение. Нерв может сдавливаться не только в запястье, но и в коленном, локтевом, голеностопном и иных суставах. Поэтому более точное название той ситуации, о которой мы говорим, — синдром запястного канала, или же карпальный туннельный синдром (от англ. carpal tunnel syndrome, CTS). Но для простоты ограничимся самой распространённой формулировкой.
Откуда берётся туннельный синдром
Распространено мнение, будто туннельный синдром — следствие излишне активной и долгой работы на клавиатуре и с компьютерной мышью. Но физиологи до сих пор не смогли собрать достаточное количество данных, чтобы подтвердить эту версию.
Скорее всего, защемление срединного нерва вызывается не какой‑то конкретной причиной, а сочетанием различных факторов риска. Вот самые популярные из них.
1. Анатомия
Люди, которые от рождения имеют более узкие запястные каналы, страдают от туннельного синдрома чаще других.
2. Травмы
Вывих или перелом запястья может привести к сдвигу сухожилий или неправильному расположению костей, а значит, повышенному давлению на срединный нерв.
3. Ревматоидный артрит
Иногда заболевание деформирует мелкие кости запястья, увеличивая давление на нерв. Кроме того, артрит сопровождается воспалением и отёком околосуставных тканей, что тоже повышает риск защемления.
4. Пол
Синдром запястного канала у женщин встречается в три раза чаще , чем у мужчин. Возможно, это связано с тем, что первые имеют более узкие запястные каналы.
5. Диабет
Это заболевание способствует повреждению нервов, поэтому срединный может вызывать неприятные ощущения в кисти, даже если на него не оказывается лишнее давление.
6. Беременность или менопауза
При этих состояниях может нарушаться отток жидкости из конечностей. Отёчность тканей в районе запястья увеличивает давление на нерв.
7. Некоторые другие заболевания
Отдельные болезни тоже могут вызывать задержку жидкости, а значит, повышать риск развития туннельного синдрома. Например:
- гипотиреоз (состояние, при котором щитовидная железа вырабатывает слишком мало гормонов);
- гипертония;
- ожирение;
- почечная недостаточность;
- лимфедема (нарушение работы лимфатических сосудов).
8. Условия на работе
Работа с вибрирующими инструментами, например дрелью или отбойным молотком, либо на сборочном конвейере, где приходится долго и с большой амплитудой сгибать‑разгибать запястье, может создать вредное давление на срединный нерв. Или ухудшить уже существующее повреждение нерва — особенно если вы вынуждены работать на холоде.
Как лечить туннельный синдром дома
Если неприятные ощущения в запястье появляются лишь время от времени, можно попробовать справиться с ними самостоятельно.
Постарайтесь меньше нагружать кисть
Исключите действия, при которых вам приходится активно сгибать и разгибать запястья. Отследите, после чего у вас возникает боль, и избегайте этих занятий. Или как минимум чаще делайте перерывы, чтобы дать запястью отдохнуть.
Работу с компьютерной мышью, несмотря на недостаток исследований, тоже не надо сбрасывать со счетов: вдруг в вашем случае «выстреливает» именно этот фактор. Убедитесь, что ваше устройство удобное и вам не приходится напрягать руку, управляя им.
Делайте упражнения для укрепления кисти
Например, вращайте кулаком сначала в одну сторону, потом в другую. Или сильно сожмите пальцы в кулак, а затем так же энергично их разожмите. Выполняйте упражнения по 10–15 раз хотя бы дважды в день.
При боли используйте холодный компресс
Приложите к пострадавшему запястью грелку с холодной водой или обёрнутый в тонкую ткань пакет со льдом. Это поможет снизить отёк и давление на нерв.
Примите безрецептурное обезболивающее
Можно использовать таблетки на основе парацетамола или ибупрофена. Заодно они снимут отёк. Только учтите: если вам приходится пить анальгетики каждый день, значит, ситуация вышла из‑под контроля.
В каких случаях нужна помощь врача
Если боль, онемение, слабость кисти становятся регулярными, обязательно обратитесь за консультацией к врачу. Можно начать с терапевта: он проведёт осмотр, предложит вам сдать анализы (крови, мочи, на гормоны) и при необходимости отправит к профильному специалисту.
При подозрении на такие заболевания, как диабет, артрит, гипотиреоз, вам понадобится пройти лечение. Заодно терапия избавит вас и от туннельного синдрома.
В других случаях медик может предложить:
- Надеть на пострадавшую кисть шину. Она обездвижит сустав и поможет запястью быстрее восстановиться. Как правило, шину используют только ночью — этого достаточно, чтобы облегчить и дневные симптомы.
- Сделать инъекцию кортикостероидов в область запястного канала. Это снижает боль и уменьшает отёк и воспаление.
Если ничего не помогает, остаётся крайний вариант — хирургическая операция. Вам сделают небольшой разрез на запястье и подрежут сухожилие, чтобы уменьшить давление на нерв. Восстановительный период после такой процедуры занимает от нескольких недель до 2–3 месяцев (в некоторых случаях до года).
Источник
