Хронический болевой синдром по баллам

Для диагностики болевого синдрома у онкологических пациентов из этических соображений принято применять только неинвазивные методы. В начале необходимо изучить анамнез боли (давность, интенсивность, локализация, тип, факторы, усиливающие или уменьшающие боль; время возникновения боли в течение дня, применявшиеся ранее анальгетики и их дозы и эффективность). В дальнейшем следует провести клинический осмотр пациента с целью оценки характера и распространенность онкологического процесса; изучить физический, неврологический и психический статус пациента. Необходимо ознакомиться с данными клинико-лабораторных методов исследования (клинический и биохимический анализ крови, анализ мочи), что важно для выбора наиболее безопасных для данного пациента комплекса анальгетиков и адъювантных средств (АД, ЧСС, ЭКГ, УЗИ, рентгенография и др.).
Оценку интенсивности хронического болевого синдрома проводят с помощью шкалы вербальных (словесных) оценок (ШВО), визуально аналоговой шкалы (ВАШ), болевых опросников (McGill Pain Questionaire и др.). Наиболее простой и удобной для клинического применения является 5-балльная ШВО, которая заполняется врачом со слов пациента:
0 баллов — боли нет,
1 балл — слабая боль,
2 балла — боль умеренная,
3 балла — боль сильная,
4 балла — нестерпимая, самая сильная боль.
Нередко применяют визуально-аналоговую шкалу (ВАШ) интенсивности боли от 0 до 100%, которую предлагают пациенту, и он сам отмечает на ней степень своих болевых ощущений.

Эти шкалы позволяют количественно оценить динамику хронического болевого синдрома в процессе лечения.
Оценка качества жизни онкологического пациента может быть достаточно объективно проведена по 5-ти балльной шкале физической активности:
- 1 балл — нормальная физическая активность,
- 2 балла — незначительно снижена, больной способен самостоятельно посещать врача,
- 3 балла — умеренно снижена (постельный режим менее 50% дневного времени,
- 4 балла — значительно снижена (постельный режим более 50% дневного времени),
- 5 баллов — минимальная (полный постельный режим).
Для оценки общего состояния онкологического больного применяется шкала оценки качества жизни по Карнофски, где динамику степени активности пациента измеряют в процентах:
| А: Нормальная активность и работоспособность. Никакой специальной помощи не требуется. | 100% Норма. Никаких жалоб. Никаких признаков болезни. |
| 90% Нормальная активность, незначительные признаки и симптомы болезни. | |
| 80% Нормальная активность, некоторые признаки и симптомы болезни. | |
| В: Пациент неработоспособен, но может жить дома и обслуживать себя сам, некоторая помощь требуется. | 70% Больной обслуживает себя, но не может осуществлять нормальную активность. |
| 60% Больной обслуживает себя в большинстве случаев. Иногда требуется помощь. | |
| 50% Необходима значительная и часто медицинская помощь. | |
| С: Пациент не может обслуживать себя. Требуется стационарная помощь. Болезнь может быстро прогрессировать. | 40% Инвалидность. Требуется специальная помощь и поддержка. |
| 30% Тяжелая инвалидность. Госпитализация показана, хотя угрозы жизни нет. | |
| 20% Госпитализация и активная поддерживающая терапия необходимы. | |
| 10% Фатальные процессы быстро прогрессируют. | |
| 0% Смерть |
Для более детальной оценки применяется целый комплекс критериев, рекомендуемый Международной Ассоциацией по изучению боли (IASP, 1994), включающий следующие параметры:
- общее физическое состояние
- функциональная активность
- социальная активность,
- способность к самообслуживанию
- коммуникабельность, поведение в семье
- духовность
- удовлетворенность лечением
- планы на будущее
- сексуальные функции
- профессиональная деятельность
Для оценки переносимости анальгетической терапии учитывают появление побочного эффекта, вызванного тем или иным препаратом (сонливость, сухость во рту, головокружение, головная боль и др.) и степень его выраженности по 3-х балльной шкале:
0 — нет побочных эффектов,
1 — слабо выражен,
2 — умеренно выражен,
3 — сильно выражен.
При этом следует помнить, что у больных с распространенными формами опухолей могут присутствовать симптомы, сходные с побочным действием многих анальгетиков (тошнота, сухость во рту, головокружение, слабость), поэтому важно начать оценку исходного статуса до начала анальгетической терапии или ее коррекции.
Для углубленной оценки боли в специальных научных исследованиях применяются нейрофизиологические методы (регистрация вызванных понтенциалов, ноцицептивный флексорный рефлекс, исследование динамики условно-негативной волны, сенсометрия, электроэнцефалография), проводится определение плазменного уровня стресс-факторов (кортизола, соматотропного гормона, глюкозы, бета-эндорфина и др.). Последнее время стало возможным объективизировать уровень болевых ощущений по данным активности различных отделов мозга с помощью позитронно-эмиссионной томографии. Но применение этих методов их в ежедневной практике ограничено из-за их инвазивности и высокой стоимости.
Академический интерес представляет тест на опиатную зависимость с налоксоном, который проводят в специализированных клиниках с согласия пациента при длительной (свыше месяца) терапии опиоидными анальгетиками. В обычной практике он не применяется, поскольку может привести к устранению анальгезии и развитию острого абстинентного синдрома.
На основании данных диагностики устанавливается причина, тип, интенсивность хронического болевого синдрома, локализация боли, сопутствующие осложнения и возможные психические нарушения. На последующих этапах наблюдения и терапии необходимо проводить повторную оценку эффективности обезболивания. При этом достигается максимальная индивидуализация болевого синдрома, отслеживаются возможные побочные эффекты применяемых анальгетиков и динамика состояния пациента.
Источник
ПРО ПАЛЛИАТИВ использует cookie для статистики и аналитики, чтобы сделать сайт максимально удобным. Оставаясь на сайте, вы подтверждаете свое согласие на использование файлов cookie.
Представляем фрагмент брошюры для врачей «Обезболивание в паллиативной помощи. Практическое руководство для врача», подготовленной благотворительным фондом «Вера». Полная версия брошюры доступна для скачивания по ссылке.
Только сам пациент может оценить уровень боли, которую испытывает. При каждом осмотре пациента спрашивайте его о наличии боли и прислушивайтесь к его жалобам.
Оцените интенсивность болевого синдрома до назначения анальгетиков: для вербальных пациентов используйте комплексную шкалу оценки боли:
Шкалы боли для детейОбзор различных инструментов для определения интенсивности боли у детей
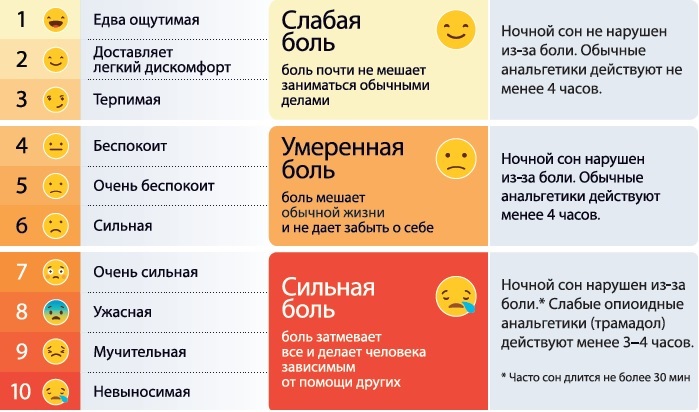
Комплексная шкала оценки боли
Для оценки болевого синдрома у невербальных пациентов и пациентов с когнитивными нарушениями используйте шкалу PAINAD (Pain Assessment in Advanced Dementia — Шкала оценки боли при тяжелой деменции):
«Не мешайте человеку жить прошлым»12 правил, которые помогут в уходе за людьми с деменцией
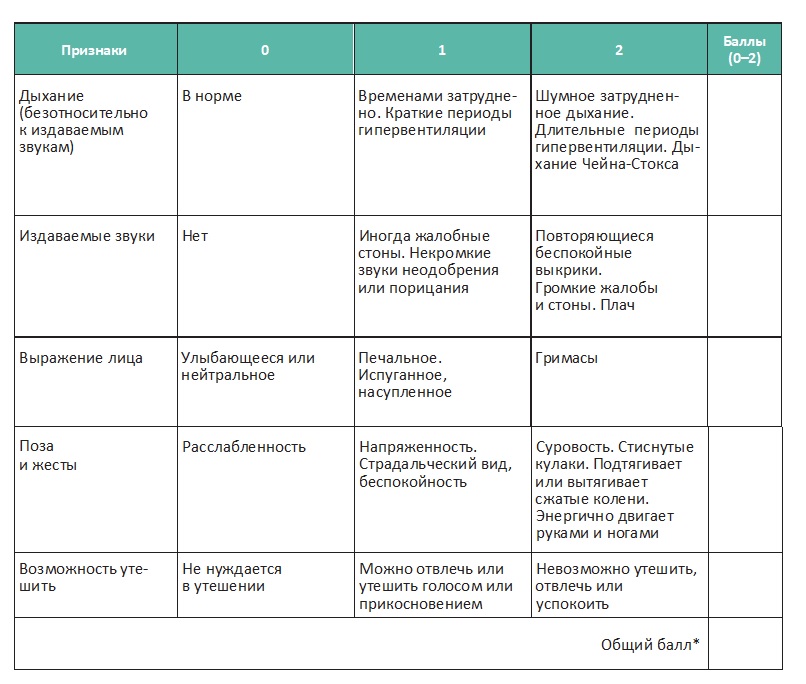
* Общее количество баллов составляет от 0 до 10 (шкалы от 0 до 2 для пяти пунктов); наивысший балл указывает на более сильную боль (0 — боли нет, 10 — сильная боль).
Полученные баллы не определяют абсолютную интенсивность боли. Правильнее сравнивать полученный общий балл с предыдущим значением. Увеличение балла говорит об увеличении боли, в то время как более низкое его значение позволяет предположить, что боль уменьшилась.
Спросите пациента
Навыки общения с пациентами10 советов для врачей при проведении консультаций
- Когда начались боли и сколько они продолжаются (недели, месяцы)?
- Где болит?
- Появляется боль днем или ночью; она постоянная, периодическая или «прорывная»?
- Какая это боль: острая, тупая, жгучая, пронзающая, давящая, распирающая, пульсирующая и др.?
- Есть ли симптомы нейропатической боли: прострелы, чувство жжения, зоны онемения кожи, гиперестезия, аллодиния, дизестезия и др.?
- Как он спит? Если сон нарушен, то как часто пациент просыпается и почему: дискомфорт, боль, привычка мало спать, одышка, неудобное положение? Если есть сложности с засыпанием, в чем причина: дискомфорт, боль, одышка?
- Если сон не нарушен, испытывает ли пациент дискомфорт, боли и т.д., когда просыпается утром?
- Что усиливает боль (например, прием пищи, дефекация и т.п.) и что ее облегчает (например, особое положение в постели)?
- Сопровождается ли боль другими симптомами: тошнота, рвота, диарея, запоры, одышка, потеря аппетита, кашель, слабость и др.?
- Принимает ли пациент анальгетики? Если да, то какие и на протяжении какого времени; как долго действует одна доза анальгетика?
- Есть ли побочные эффекты от анальгетика и как они выражены?
- Какие есть сопутствующие заболевания и какие препараты пациент принимает для их лечения?
Читайте дальше: «Лечение болевого синдрома. Общие принципы».
Горячая линия помощи неизлечимо больным людям
Если вам или вашим близким срочно необходимо обезболивание, помощь хосписа, консультация по уходу или поддержка психолога.
8-800-700-84-36
Круглосуточно, бесплатно
Источник
Хроническая боль — распространенный симптом многих патологий. И в тоже время, она рассматривается как самостоятельное заболевание, с которым нужно бороться. В современной медицине существует даже такое отдельное направление — медицина боли.

Наш эксперт в этой сфере:
Заместитель главного врача по лечебной работе,
врач-онколог, хирург, к.м.н.
Позвонить врачу
В клинике Медицина 24/7 терапия болевых синдромов проводится в соответствии с современными рекомендациями. Наши врачи применяют препараты последних поколений. Наш принцип работы: даже если болезнь неизлечима, пациент должен чувствовать себя комфортно, его не должны беспокоить хронические боли и другие симптомы.
Чаще всего нашим специалистам приходится сталкиваться с хроническим болевым синдромом, вызванным злокачественными опухолями, болезнями сердечно-сосудистой системы, внутренних органов, неврологическими патологиями.
В частности, хронический болевой синдром очень распространен в онкологии. Согласно некоторым данным, он беспокоит до 70% пациентов при поздних стадиях рака. И даже на фоне радикального лечения, которое помогает полностью избавиться от злокачественной опухоли, до 33% пациентов жалуются на хронические мучительные боли. Это, конечно же, сказывается и на общем самочувствии, и на качестве жизни, и на эмоциональном состоянии.

Причины болевого синдрома
Хроническая боль, или болевой синдром — это сложное психофизиологическое явление, в которое вовлечены разные системы организма. Тут играют роль и характер, тяжесть заболевания, и особенности функционирования нервной системы, и психологические особенности человека, его эмоции, общая индивидуальная реакция, порог болевой чувствительности.
Когда человек длительно испытывает боль, вызванную теми или иными причинами, нарушается работа головного, спинного мозга и периферических нервов. Рецепторы и нервные волокна постоянно возбуждены, из-за этого некоторые группы нервных клеток становятся чрезмерно активными. Повышается их возбудимость, они перестают отвечать на тормозные сигналы, образуют новые связи (синапсы) с соседними нейронами. Замыкается порочный круг. Даже когда причины болевого синдрома уже нет, пациента продолжают беспокоить мучительные боли.
Механизмы развития боли при тех или иных патологиях различаются, и эти особенности нужно учитывать, подбирая терапию болевого синдрома для каждого конкретного пациента. В зависимости от источника и причины, выделяют следующие основные разновидности болей:
- Ноцицептивная соматическая возникает в результате активизации болевых рецепторов в коже, подкожной клетчатке, мышцах, костях. Это происходит при механических повреждениях, различных патологических процессах.
- Ноцицептивная висцеральная возникает при повреждении внутренних органов, которые иннервируются симпатическим отделом нервной системы. Если при соматической боли пациент обычно может показать, где у него болит, то висцеральная чаще всего разлитая, не совсем понятно, в каком месте она локализуется.
- Нейропатическая возникает в результате повреждений и патологических процессов в центральной нервной системе, периферических нервах. Иногда она сопутствует ноцицептивной боли, иногда возникает самостоятельно, и зачастую их бывает сложно различить.
- Дисфункциональная возникает, когда нет явных повреждений в организме, и болевые рецепторы не активируются. При таких болях во время обследования у пациента не находят никаких патологических процессов. Например, к этой группе относится головная боль напряжения.
Как оценивают силу боли? Диагностика болевого синдрома.
Для того, чтобы правильно оказать помощь при болевом синдроме, важно разобраться не только в его причинах, но и оценить, насколько он выраженный, насколько сильные мучения причиняет пациенту. Для этого существуют специальные шкалы.
Например, в соответствии с распространенной шкалой вербальных оценок, выделяют пять степеней интенсивности боли: 0 — боли нет; 1 — слабая боль; 2 — умеренная боль; 3 — сильная боль; 4 — нестерпимая боль.

Также используют визуально-аналоговую шкалу. Она выглядит как линейка, и пациент на ней должен сам отметить, насколько сильна боль, которая его беспокоит:

По специальным шкалам оценивают физическую активность пациента, качество его сна, эффективность и переносимость обезболивающих препаратов. С помощью опросника DN4 оценивают неврологическую составляющую боли.
Для того чтобы максимально эффективно помогать пациентам, врачи в клинике Медицина 24/7 придерживаются некоторых базовых принципов. Во-первых, боль — это субъективный симптом, и никто не может о ней знать лучше, чем сам пациент. Во-вторых, врач должен разрабатывать план купирования болевого синдрома в плотном сотрудничестве с больным, учитывать его жалобы, личные предпочтения. Это всегда совместная работа.
Принципы борьбы с хроническим болевым синдромом в клинике Медицина 24/7
В нашей клинике доктора следуют пяти принципам лечения хронического болевого синдрома, рекомендованным экспертами Всемирной Организации Здравоохранения:
- Двигаться по ступеням. Оценив силу боли, врач назначает наименее мощные препараты, которые, по его мнению, помогут взять ситуацию под контроль. Если они перестают помогать, переходят на следующую ступень.
- Индивидуальный подбор препаратов. Боль всегда разная. И все пациенты разные. Врач должен учитывать особенности конкретного человека.
- Прием «по часам». Нельзя дожидаться, когда у пациента возникнет сильная боль. Нужно работать на упреждение.
- Неинвазивные формы. Нужно по возможности избегать инвазивных, болезненных процедур.
- Применение адъювантов. Помимо собственно обезболивания, по показаниям назначают препараты, которые помогают справиться с депрессией, повышенной тревожностью, неврозами, нормализовать сон, улучшить работу нервной системы. Например, некоторым людям с миофасциальным болевым синдромом, возникающим из-за спазма мышц, помимо обезболивающих препаратов, помогает антидепрессант амитриптилин.
Медикаментозные препараты в лечении боли
Для снятия болевого синдрома экспертами из Всемирной Организации здравоохранения была разработана специальная схема, которая называется «лестницей обезболивания». Она предусматривает три ступени:
- При умеренно выраженной боли применяют препараты из группы нестероидных противовоспалительных средств (НПВС). Например, одним из их представителей является ибупрофен.
- При сильной боли к препаратам из группы НПВС добавляют слабый наркотический анальгетик.
- При мучительной боли, которую не удается купировать на предыдущих ступенях, используют мощные наркотические анальгетики.
В дополнение к обезболивающим, в зависимости от характера патологии и симптомов, могут быть назначены: глюкокортикоиды системно или в виде блокад, антидепрессанты, миорелаксанты, седативные средства, нейролептики, транквилизаторы, противосудорожные и другие препараты. Повторимся: программу лечения нужно составлять индивидуально в каждом конкретном случае.
Другие методики
Если одних обезболивающих препаратов оказывается недостаточно, врачи в отделении терапии болевых синдромов клиники Медицина 24/7 прибегают к другим, интервенционным, мерам:
- Эпидуральное (в позвоночный канал) и интратекальное (в спинномозговой канал) введение наркотических анальгетиков и других препаратов.
- Воздействие на нервные стволы модулируемым электрическим током.
- Импульсная радиочастотная аблация — процедура, во время которой прерывают проведение импульсов по нервам. Нервы буквально «прижигают», при этом не затрагивают важные волокна, отвечающие за движения.
- Деструкция (разрушение) нервов с помощью химических веществ или нагревания.
- Хирургическое пересечение нервов, раздражение которых вызывает мучительную боль.
Иногда существенно улучшить состояние пациента помогают методики, которые не связаны с введением медикаментозных препаратов и инвазивными процедурами: лечебная гимнастика, различные техники релаксации, массаж, психотерапия, арт-терапия.
Источник
1. 2014 Клинические рекомендации «Болевой синдром» (Общероссийская общественная организация «Ассоциация врачей общей практики (семейных врачей) Российской Федерации»)
Общие принципы диагностики и оценки боли у взрослых в амбулаторных условиях
При первичном осмотре пациента с жалобами на острую боль, в первую очередь необходимо исключить состояния, требующие экстренной госпитализации. Независимо от того, острая она или хроническая, необходимо провести ее оценку, что необходимо для разработки плана лечения.
Обследование пациента, предъявляющего жалобы на боль, должно включать выяснение обстоятельств, сопровождающих появление боли, что в дальнейшем может помочь как в уточнении диагноза, так и в выборе болеутоляющей терапии. Вот несколько вопросов, ответы на которые следует получить при осмотре пациента. Для простоты запоминания они обозначены только одним словом, первая буква которого выделена жирным шрифтом (ПОХИВ).
- Провокация (факторы, способствующие появлению боли и ее уменьшению)
- Область, являющаяся источником боли («карта боли»).
- Характер боли
- Интенсивность (в баллах)
- Время (когда боль началась, продолжительность и частота приступов)
Визуально-аналоговые шкалы (ВАШ)
Позволяют оценить интенсивность боли. Пациенту предлагают отметить на горизонтальной линии, соединяющей слова «нет боли» и «нестерпимая боль» тот участок, который, по его мнению, характеризует выраженность его болевых ощущений. Визуально-аналоговая шкала может быть представлена на линейке, имеющей 100 или 10 делений. Шкала оценки интенсивности боли может быть представлена не цифрами, а словами: нет боли, небольшая боль, терпимая, нестерпимая.Вербальная оценка боли позволяет выяснить характер болезненных ошущений.
Входит в состав краткой версии опросника канадского университета McGill (R. Melzack). Пациенту предлагается отметить то слово, которое в наибольшей степени соответствует его ощущениям.
- Пульсирующая
- Стреляющая
- Колющая
- Пронизывающая
- Ощущение тяжести
- Раскалывающая
- Тошнотворная
- Мучительная
- Спастическая
- Гложущая
- Обжигающая
- Распространенная
- Напряжение
- Изнуряющая
- Ужасная
Наряду с вербальной характеристикой боли предлагается оценивать степень ее интенсивности: слабая, умеренная, сильная.
Для более цельного представления о болевом синдроме используют его комплексную оценку. В этом случае комбинируют балльную, вербальную и поведенческую оценку проявлений болевого синдрома.
Оценка изменения поведения под влиянием боли проводится с помощью опросника, приведенного ниже (против соответствующего утверждения делается отметка).
- Шкала оценки изменения поведения под влиянием боли
- Боли нет ___
- Боль есть, но ее можно игнорировать ___
- Боль нельзя игнорировать, но она не нарушает жизнедеятельность ___
- Боль нельзя игнорировать и она мешает сосредоточиться____
- Боль нельзя игнорировать и она нарушает ритм жизни, за исключением посещения туалета и приема пищи___
- Боль нельзя игнорировать, требуется постельный режим____.
Оценка выраженности и характера болевого синдрома необходима для правильного выбора лечения. Кроме того, балльная оценка боли будет способствовать преемственности в лечении пациента с хроническим болевым синдромом разными специалистами, что может предотвратить неэффективность использования анальгетических средств.
Кроме оценки выраженности боли необходимо уточнить:
- не нарушает ли боль выполнение обычных функций (умывание, приготовление пищи);
- отношение самого пациента к изменению его состояния, его собственные мысли по поводу природы боли.
Полученная информация важна для разработки плана лечебных мероприятий, которые не должны сводиться только к медикаментозной терапии, но и включать обучение пациентов, физические упражнения, технические приспособления, которые снижают риск обострения болевого синдрома и повышают качество жизни.
Оценка боли при некоторых разновидностях болевого синдрома
Нейропатия
Нейропатическая боль развивается на фоне сахарного диабета, герпетической инфекции (постгерпетическая невралгия), невралгии тройничного нерва, радикулопатии, у больных с онкологическими заболеваниями как следствие химиотерапии или вовлечения нервов при распространении опухоли, а также при ВИЧ инфекции.
При подозрении на появление нейропатической боли необходимо уточнить диагноз заболевания, которое явилось причиной ее возникновения.
Подход трех «С» может помочь получить больше информации от пациента:
- Первое «С» — внимательно слушать рассказ пациента с описанием характерных признаков нейропатической боли
- Второе «С» — смотреть и оценивать локальные нарушения чувствительности
- Третье «С» — соотносить характер предъявляемых жалоб с результатами объективного осмотра
Пациенты могут описывать свои болевые ощущения различными словами: неприятные, колющие, кинжальные, жгучие, ошпаривающие, ноющие, как от удара током. Неврологический осмотр, включающий определение чувствительности, поможет выявить ее изменения, в частности аллодинию (появление боли при легком прикосновении, например, кисточкой). Для выявления нейропатии используют специальный опросник.
Симптом | Вариант ответа |
Ощущение жжения | Да/Нет |
Болезненное ощущение холода | Да/Нет |
Ощущение как от ударов током | Да/Нет |
Сопровождается ли боль одним или несколькими из симптомов в области ее локализации? | |
Пощипывание | Да/Нет |
Ощущение ползания мурашек | Да/Нет |
Покалывание | Да/Нет |
Зуд | Да/Нет |
Локализована ли боль в той же области, в которой при осмотре был выявлен один или оба следующих симптома? | |
Пониженная чувствительность к прикосновению | Да/Нет |
Пониженная чувствительность к покалыванию | Да/Нет |
Можно ли вызвать или усилить боль в области ее локализации проведением кисточкой? | Да/Нет |
Если количество ответов «Да» составляет 4 и более, боль, на которую жалуется пациент, является нейропатической или имеет нейропатический компонент.
- Диабетическая нейропатия-в стречается у 50% больных диабетом, предъявляющих жалобы на постоянную боль.
- Тригеминальная нейропатия-одной из причин развития этого вида нейропатии является деформация комплекса тройничного нерва и передней церебральной артерии, поэтому для уточнения диагноза таким больным показана МРТ. Тригеминальная нейропатия может быть симптомом таких серьезных заболеваний как опухоль задней черепной ямки и рассеянный склероз.
- Постгерпетическая невралгия-развивается спустя несколько месяцев после герпетических высыпаний. Однажды возникнув, постгерпетическая невралгия может рецидивировать в течение многих лет.
Нарушения функции мышечного аппарата
Выделяют два вида синдромов, связанных с болью в мышцах — фибромиалгию и мышечно-фасциальный синдром.
Этиология фибромиалгии окончательно не установлена. Факторами риска ее развития могут быть вирусные инфекции, перенесенные травмы, гипотиреоз, психическое напряжение.
Для фибромиалгии характерны диффузная боль в четырех квадрантах тела (выше и ниже пояса), гипералгезия, болезненность в определенных точках при надавливании и обширная их распространенность. Чаще всего болевые ощущения исходят из следующих анатомических зон:
- затылок в месте прикрепления субокципитальной мышцы;
- шейный отдел на уровне позвонков СV–CVII;
- середина верхней границы трапециевидной мышцы;
- над лопаткой около медиальной границы m. supraspinatus;
- у второго костно-хрящевого реберного сочленения;
- на 2 см дистальнее латерального надмыщелка локтя;
- верхний наружный квадрант ягодиц;
- билатерально кзади от большого вертела;
- область медиального надмыщелка бедра.
Кроме болевого синдрома пациенты жалуются на слабость, головную боль, плохой сон, скованность по утрам.
Для выявления фибромиалгии используется опросник FiRST.
Опросник FiRST для скрининга фибромиалгии
У меня боль по всему телу | Да/Нет |
Боль сочетается с постоянным чувством изнеможения | Да/Нет |
Боль похожа на жжение, удары током или судороги | Да/Нет |
Боль сопровождается другими необычными ощущениями по всему телу типа мурашек, покалывания или онемения | Да/Нет |
Боль сочетается с другими нарушениями (проблемы с пищеварением, мочеиспусканием, головные боли, непреодолимое желание двигать ногами при отходе ко сну) | Да/Нет |
Боль сильно влияет на мою жизнь, особенно на сон, и способность сконцентрироваться, я какой-то заторможенный | Да/Нет |
Пациенты, ответившие «Да» на 5 и более вопросов, должны быть направлены к специалисту (ревматологу/ неврологу) для проведения комплексного обследования и подтверждения диагноза.
Миофасциальный синдром имеет признаки, сходные с фибромиалгией. Обычно источником боли являются зоны шеи, плечевого пояса, груди и живота. В этой области образуются триггерные точки, представленные уплотнением в виде тяжа в области скелетной мышцы или ее фасции.
Механическая/компрессионная боль. Одной из причин может являться повышенная физическая активность. В этом случае боль исчезает самопроизвольно на фоне покоя. Особого внимания требуют пациенты с жалобами на боль в области спины, шейного отдела позвоночника, поскольку ХБС может быть обусловлен дегенеративными изменениями дисков; остеопорозом, сопровождающимся компрессионным переломом; метастазами опухоли (подробнее см. клинические рекомендации «Хроническая боль в спине»).
Боль при воспалении (ноцицептивная боль)
Этот тип боли наиболее характерен для заболеваний суставов, так как воспаление является причиной суставного синдрома различной этиологии, в том числе ревматической и инфекционной, обусловливает появление боли при травме и в послеоперационном периоде. Для воспаления характерны типичные признаки в виде местного повышения температуры и отека тканей.
Боль, вызванная онкологическими заболеваниями
Учитывая продолжительность болевого синдрома, сопровождающего онкологическое заболевание практически до летального исхода, ему присущи все характеристики ХБС, но на этом фоне может появиться и острая боль, связанная, например, с переломом костей при метастазировании.
Различают три типа болевого синдрома:
- в 75% боль связана с прорастанием опухоли;
- в 20% боль развивается в результате лечения заболевания (влияние лучевой терапии, химиотерапии);
- 5% — боль обусловлена другими заболеваниями.
Боль при онкологических заболеваниях может иметь черты ноцицептивной и нейропатической. Появление нейропатической боли свидетельствует о вовлеченности в патологический процесс периферической или центральной нервной системы. При развитии ХБС у пациентов нарастает ощущение безнадежности, что в еще большей степени способствует нарастанию интенсивности болевого синдрома.
Показания к консультации специалиста
Показания к консультации специалиста определяются основным заболеванием. При хронической боли разной этиологии при планировании программ немедикаментозной коррекции (физические упражнения, использование акупунктуры, физиотерапевтических процедур, проведение сеансов психотерапии), показаны консультации специалистов по лечебной физкультуре, физиотерапии, психотерапии, если региональные ресурсы здравоохранения позволяют их обеспечить в рамках реализации территориальных программ государственных гарантий на бесплатную для населения медицинскую помощь. При оказании помощи онкологическим больным врач общей практики работает в тесном контакте с онкологом, а также со специалистами в области паллиативной медицины.
Источник

