Хроматин ядер лимфоцитов при синдроме сезари

Описание презентации БОЛЕЗНЬ СЕЗАРИ (Лимфоцитома кожи) Выполнил: студент 611 гр по слайдам
 БОЛЕЗНЬ СЕЗАРИ (Лимфоцитома кожи) Выполнил: студент 611 гр Саая Д. Г. ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ «АМУРСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ» МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
БОЛЕЗНЬ СЕЗАРИ (Лимфоцитома кожи) Выполнил: студент 611 гр Саая Д. Г. ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ «АМУРСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ» МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
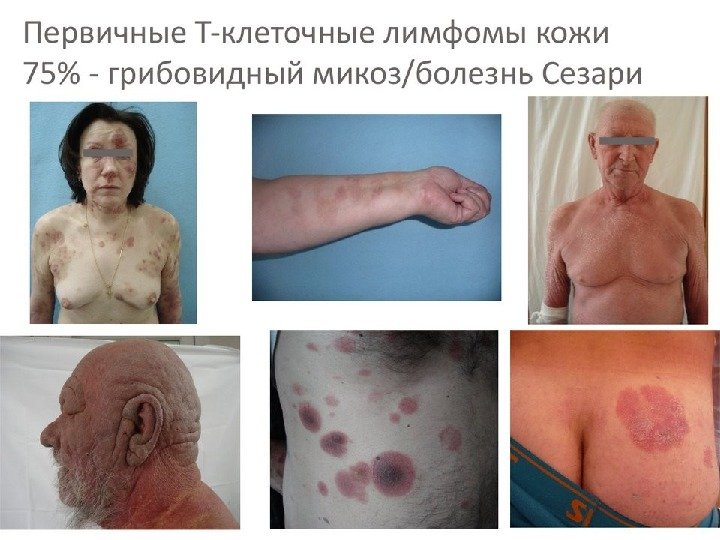
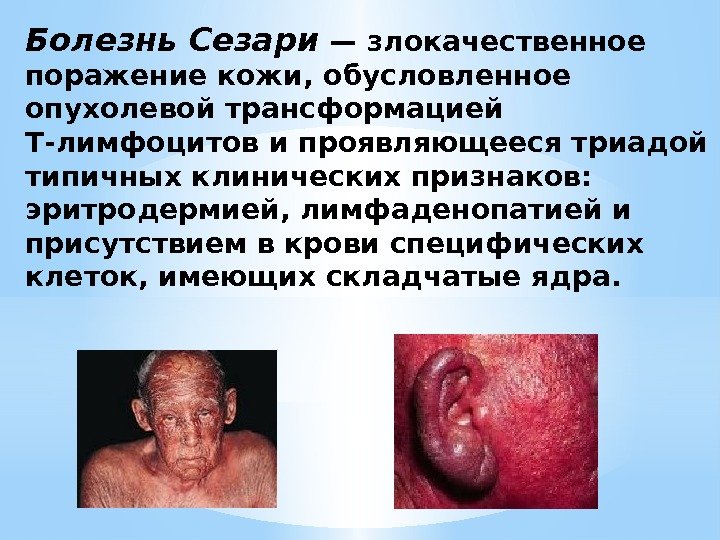 Болезнь Сезари — злокачественное поражение кожи, обусловленное опухолевой трансформацией Т-лимфоцитов и проявляющееся триадой типичных клинических признаков: эритродермией, лимфаденопатией и присутствием в крови специфических клеток, имеющих складчатые ядра.
Болезнь Сезари — злокачественное поражение кожи, обусловленное опухолевой трансформацией Т-лимфоцитов и проявляющееся триадой типичных клинических признаков: эритродермией, лимфаденопатией и присутствием в крови специфических клеток, имеющих складчатые ядра.
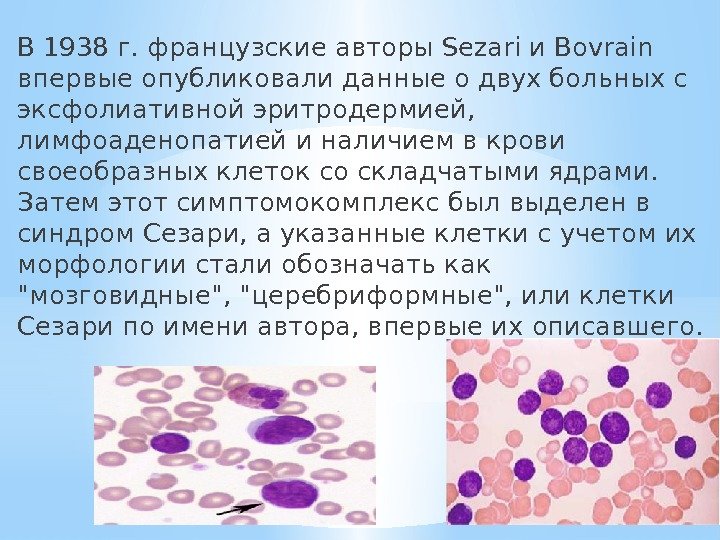 В 1938 г. французские авторы Sezari и Bovrain впервые опубликовали данные о двух больных с эксфолиативной эритродермией, лимфоаденопатией и наличием в крови своеобразных клеток со складчатыми ядрами. Затем этот симптомокомплекс был выделен в синдром Сезари, а указанные клетки с учетом их морфологии стали обозначать как «мозговидные», «церебриформные», или клетки Сезари по имени автора, впервые их описавшего.
В 1938 г. французские авторы Sezari и Bovrain впервые опубликовали данные о двух больных с эксфолиативной эритродермией, лимфоаденопатией и наличием в крови своеобразных клеток со складчатыми ядрами. Затем этот симптомокомплекс был выделен в синдром Сезари, а указанные клетки с учетом их морфологии стали обозначать как «мозговидные», «церебриформные», или клетки Сезари по имени автора, впервые их описавшего.
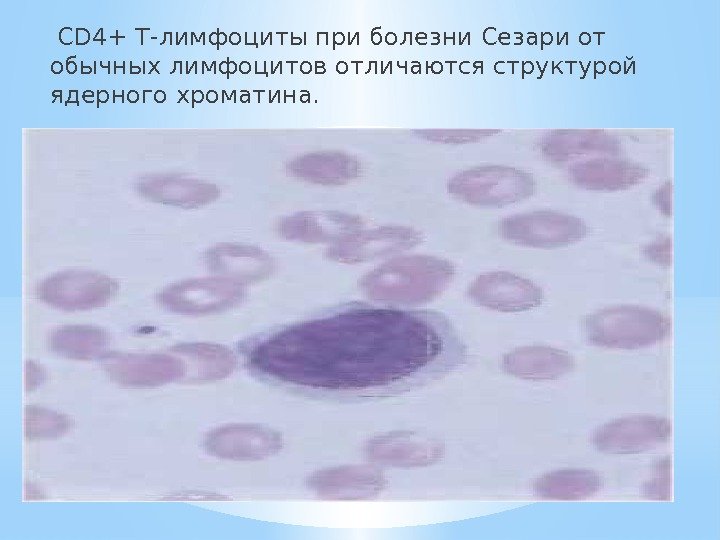 CD 4+ Т-лимфоциты при болезни Сезари от обычных лимфоцитов отличаются структурой ядерного хроматина.
CD 4+ Т-лимфоциты при болезни Сезари от обычных лимфоцитов отличаются структурой ядерного хроматина.
 ЭТИОЛОГИЯ Этиология возникновения данной патологии остается неизвестной. Некоторые ученые, на основании микроскопического исследования мутированных т-лимфоцитов, утверждают на существование генетической предрасположенности к синдрому Сезари. Также, онкологи признают следующие факторы риска: * Частое механическое повреждение кожных покровов. * Канцерогенное воздействие агрессивных химических веществ. * Интенсивное ультрафиолетовое и ионизирующее облучение.
ЭТИОЛОГИЯ Этиология возникновения данной патологии остается неизвестной. Некоторые ученые, на основании микроскопического исследования мутированных т-лимфоцитов, утверждают на существование генетической предрасположенности к синдрому Сезари. Также, онкологи признают следующие факторы риска: * Частое механическое повреждение кожных покровов. * Канцерогенное воздействие агрессивных химических веществ. * Интенсивное ультрафиолетовое и ионизирующее облучение.
 * Большинство исследований указывает на то, что в СС-возникновении ведущую роль играют вирусные онкогены. * Предполагается, что они активируют Т-хелперы 1 и 2 типа, таким образом способствуют пролиферации и повышению продуцирования цитокинов. Такая пролонгированная стимуляция клонирования Т-лимфоцитов и служит причиной малигнизации. * Данные клеточные колонии отличаются выраженным эпидермотропизмом, особенно на начальном этапе болезни. Чрезмерное их накопление в коже ведет к повышенному синтезу интерлейкинов и нарушению регуляции межклеточного взаимодействия в очаге поражения.
* Большинство исследований указывает на то, что в СС-возникновении ведущую роль играют вирусные онкогены. * Предполагается, что они активируют Т-хелперы 1 и 2 типа, таким образом способствуют пролиферации и повышению продуцирования цитокинов. Такая пролонгированная стимуляция клонирования Т-лимфоцитов и служит причиной малигнизации. * Данные клеточные колонии отличаются выраженным эпидермотропизмом, особенно на начальном этапе болезни. Чрезмерное их накопление в коже ведет к повышенному синтезу интерлейкинов и нарушению регуляции межклеточного взаимодействия в очаге поражения.
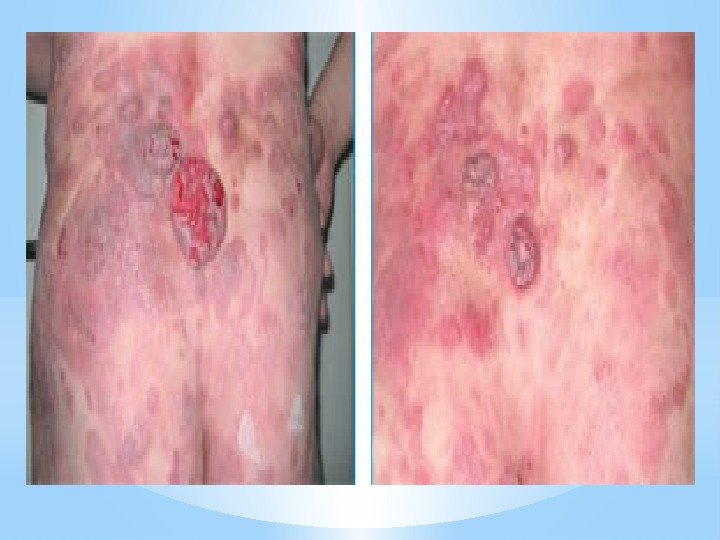
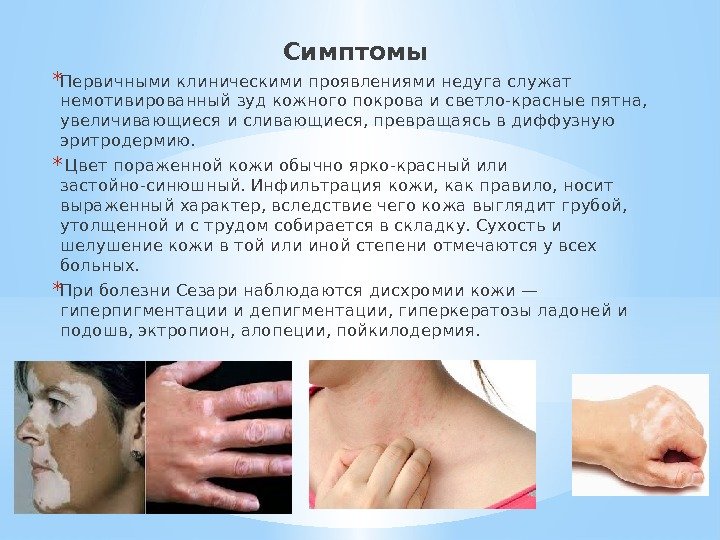 Симптомы * Первичными клиническими проявлениями недуга служат немотивированный зуд кожного покрова и светло-красные пятна, увеличивающиеся и сливающиеся, превращаясь в диффузную эритродермию. * Цвет пораженной кожи обычно ярко-красный или застойно-синюшный. Инфильтрация кожи, как правило, носит выраженный характер, вследствие чего кожа выглядит грубой, утолщенной и с трудом собирается в складку. Сухость и шелушение кожи в той или иной степени отмечаются у всех больных. * При болезни Сезари наблюдаются дисхромии кожи — гиперпигментации и депигментации, гиперкератозы ладоней и подошв, эктропион, алопеции, пойкилодермия.
Симптомы * Первичными клиническими проявлениями недуга служат немотивированный зуд кожного покрова и светло-красные пятна, увеличивающиеся и сливающиеся, превращаясь в диффузную эритродермию. * Цвет пораженной кожи обычно ярко-красный или застойно-синюшный. Инфильтрация кожи, как правило, носит выраженный характер, вследствие чего кожа выглядит грубой, утолщенной и с трудом собирается в складку. Сухость и шелушение кожи в той или иной степени отмечаются у всех больных. * При болезни Сезари наблюдаются дисхромии кожи — гиперпигментации и депигментации, гиперкератозы ладоней и подошв, эктропион, алопеции, пойкилодермия.
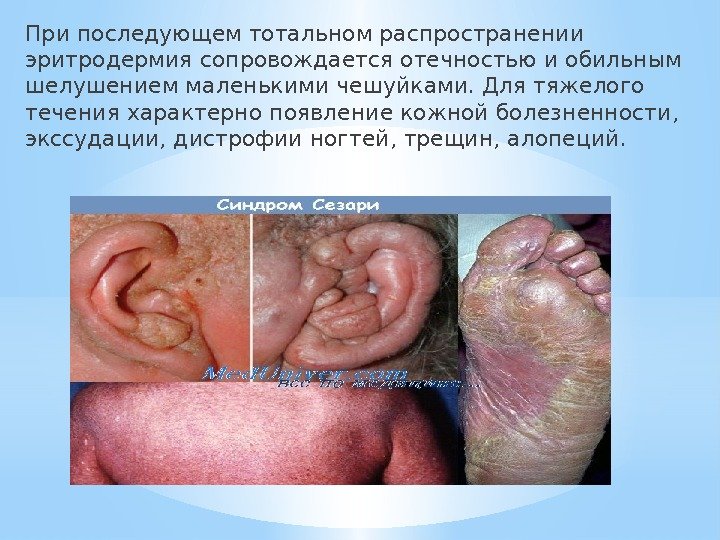 При последующем тотальном распространении эритродермия сопровождается отечностью и обильным шелушением маленькими чешуйками. Для тяжелого течения характерно появление кожной болезненности, экссудации, дистрофии ногтей, трещин, алопеций.
При последующем тотальном распространении эритродермия сопровождается отечностью и обильным шелушением маленькими чешуйками. Для тяжелого течения характерно появление кожной болезненности, экссудации, дистрофии ногтей, трещин, алопеций.
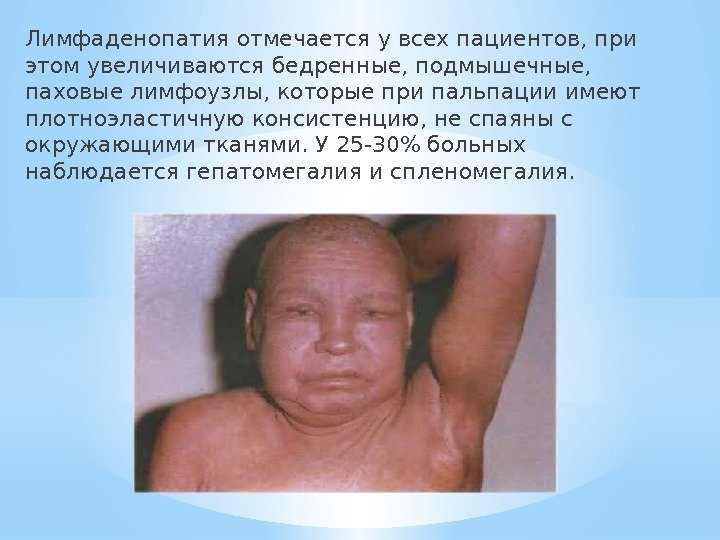 Лимфаденопатия отмечается у всех пациентов, при этом увеличиваются бедренные, подмышечные, паховые лимфоузлы, которые при пальпации имеют плотноэластичную консистенцию, не спаяны с окружающими тканями. У 25 -30% больных наблюдается гепатомегалия и спленомегалия.
Лимфаденопатия отмечается у всех пациентов, при этом увеличиваются бедренные, подмышечные, паховые лимфоузлы, которые при пальпации имеют плотноэластичную консистенцию, не спаяны с окружающими тканями. У 25 -30% больных наблюдается гепатомегалия и спленомегалия.
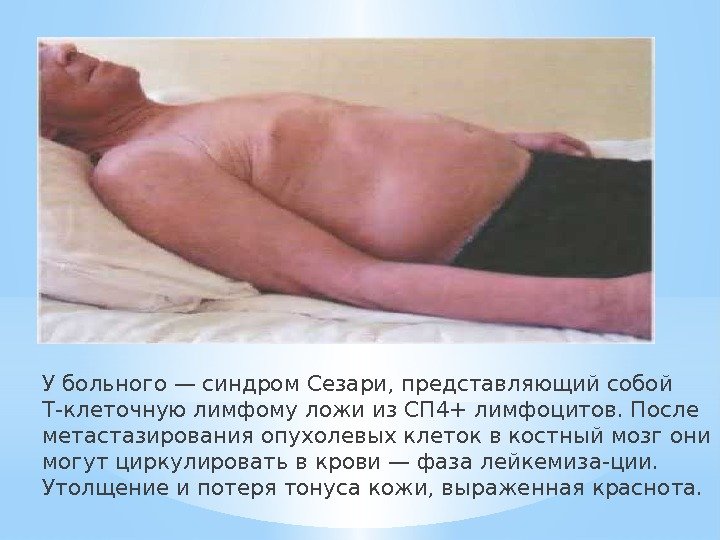 У больного — синдром Сезари, представляющий собой Т-клеточную лимфому ложи из СП 4+ лимфоцитов. После метастазирования опухолевых клеток в костный мозг они могут циркулировать в крови — фаза лейкемиза-ции. Утолщение и потеря тонуса кожи, выраженная краснота.
У больного — синдром Сезари, представляющий собой Т-клеточную лимфому ложи из СП 4+ лимфоцитов. После метастазирования опухолевых клеток в костный мозг они могут циркулировать в крови — фаза лейкемиза-ции. Утолщение и потеря тонуса кожи, выраженная краснота.
 Наиболее типичными субъективными симптомами заболевания являются упорный зуд кожи, жжение и покалывание. Общее состояние болвных тяжелое, отмечаются сильные ознобы, нарушенное потоотделение, подъемы температуры до 38 -39°, выраженная слабость, патологические отклонения со стороны сердечно-сосудистой системы.
Наиболее типичными субъективными симптомами заболевания являются упорный зуд кожи, жжение и покалывание. Общее состояние болвных тяжелое, отмечаются сильные ознобы, нарушенное потоотделение, подъемы температуры до 38 -39°, выраженная слабость, патологические отклонения со стороны сердечно-сосудистой системы.
 Диагностика: Биопсия: У пациента изымается небольшой участок уплотненного эпидермиса и передается в гистологическую лабораторию. Во время светловой микроскопии врач может обнаружить отдельные мутированные лимфоциты в кожном покрове больного. Общий анализ крови: у пациента с подозрением на СС-патологию выявляет лейкоцитоз и повышенную концентрацию лимфоцитов CD 4+ с церебриформными ядрами – клеток Сезари. Биохимическое исследование крови определяет увеличение уровня лактатдегидрогеназы. К наиболее перспективным методикам ранней СС-диагностики относится генотипирование с помощью полимеразной цепной реакции. Она эффективна для обнаружения клональных лимфоцитов-Т со специфическими изменениями в системе генов и хромосомных аберраций. Именно определение таких клонов служит важнейшим диагностическим критерием, отличающий СС-изменения от эритродермий, сопутствующих другим заболеваниям. Пункция и гистологическое исследование региональных лимфатических узлов: Пациенту осуществляется забор биологического материала из близлежащих узлов с помощью шприца и иглы. Эта манипуляция дает возможность оценить распространенность онкологического процесса и общее состояние организма больного.
Диагностика: Биопсия: У пациента изымается небольшой участок уплотненного эпидермиса и передается в гистологическую лабораторию. Во время светловой микроскопии врач может обнаружить отдельные мутированные лимфоциты в кожном покрове больного. Общий анализ крови: у пациента с подозрением на СС-патологию выявляет лейкоцитоз и повышенную концентрацию лимфоцитов CD 4+ с церебриформными ядрами – клеток Сезари. Биохимическое исследование крови определяет увеличение уровня лактатдегидрогеназы. К наиболее перспективным методикам ранней СС-диагностики относится генотипирование с помощью полимеразной цепной реакции. Она эффективна для обнаружения клональных лимфоцитов-Т со специфическими изменениями в системе генов и хромосомных аберраций. Именно определение таких клонов служит важнейшим диагностическим критерием, отличающий СС-изменения от эритродермий, сопутствующих другим заболеваниям. Пункция и гистологическое исследование региональных лимфатических узлов: Пациенту осуществляется забор биологического материала из близлежащих узлов с помощью шприца и иглы. Эта манипуляция дает возможность оценить распространенность онкологического процесса и общее состояние организма больного.
 Лечение * Терапевтическая тактика для каждого пациента подбирается лечащим врачом индивидуально в каждом конкретном случае. Она основывается на результатах диагностических тестов, наличии или отсутствии диссеминации во внутренние органы, состоянии и возрастных данных БС-больного. * На начальных этапах заболевания реализуется сдерживающая терапия. Она предусматривает использование общеукрепляющих, десенсибилизирующих, антигистаминных средств, иммуномодуляторов и энтеросорбентов. Наружно задействуют противовоспалительные мази и увлажняющие кремы. * При агрессивном БС-течении и генерализации отклонений показана системная терапия. В этих целях применяют кортикостероидные, химиотерапевтические, иммунные фармпрепараты и ретиноиды. Дополнительно назначаются сеансы ПУВА-терапии, лучевой терапии, трансплантации стволовых клеток.
Лечение * Терапевтическая тактика для каждого пациента подбирается лечащим врачом индивидуально в каждом конкретном случае. Она основывается на результатах диагностических тестов, наличии или отсутствии диссеминации во внутренние органы, состоянии и возрастных данных БС-больного. * На начальных этапах заболевания реализуется сдерживающая терапия. Она предусматривает использование общеукрепляющих, десенсибилизирующих, антигистаминных средств, иммуномодуляторов и энтеросорбентов. Наружно задействуют противовоспалительные мази и увлажняющие кремы. * При агрессивном БС-течении и генерализации отклонений показана системная терапия. В этих целях применяют кортикостероидные, химиотерапевтические, иммунные фармпрепараты и ретиноиды. Дополнительно назначаются сеансы ПУВА-терапии, лучевой терапии, трансплантации стволовых клеток.
Источник
Синдром Сезари
Синдром Сезари — редкий и своеобразный вариант Т-клеточной
лимфомы кожи, протекающий с универсальной эритродермией, генерализованной
лимфаденопатией, появлением в крови и в коже атипичных лимфоцитов — клеток
Сезари. Синонимы: болезнь Сезари, ретикулярная эритродермия.
Эпидемиология
Возраст
Старше 60 лет.
Пол
Мужчины болеют чаще.
Анамнез
Течение
Синдром Сезари чаще возникает de novo, реже — развивается на
фоне грибовидного микоза.
Жалобы
Выраженный генерализованный зуд.
Физикальное исследование
Внешний вид
Испуг, возбуждение, краснота создают впечатление
интоксикации.
Кожа
Сливная эритема с шелушением. Цвет. Из-за ярко-красного
цвета кожи синдром Сезари иногда называют «синдромом краснокожего» (рис. 21-8).
Локализация. Поражена вся (универсальная эритродермия) или почти вся кожа (рис.
21-8 и 13-1).
Ладони и подошвы Ороговение.
Волосы Алопеция.
Другие органы
Генерализованная лимфаденопатия.
Дифференциальный диагноз
Эритродермия
Т-клеточный лейкоз-лимфома взрослых (см. с. 548),
эксфолиативная эритродермия (см. с. 290, у некоторых больных эксфолиатив-ной
эритродермией в крови появляются клетки Сезари).
Дополнительные исследования
Патоморфология
Световая микроскопия
• Локализация изменений — эпидермис и дерма. Патологический
процесс — пролиферация. В верхних слоях дермы — плотные инфильтраты из
лимфоцитов, гистиоцитов и клеток Сезари (как при электронной, так и при
световой микроскопии клетки Сезари очень похожи на клетки Лутцнера и отличаются
от них лишь большими размерами). В эпидермисе — микроабсцессы Потрие,
содержащие клетки Сезари и лимфоциты.
• В лимфоузлах —
неспецифическая воспалительная реакция (дерматопатический лимфаденит) или
диффузная инфильтрация клетками Сезари, которая полностью стирает нормальную
структуру лимфоид-ной ткани. В пораженных внутренних органах — инфильтраты того
же клеточного состава, что и в коже.
• Клетки Сезари не
служат патогномонич-ным признаком синдрома Сезари, поскольку они иногда появляются
при экс-фолиативной эритродермии другой этиологии (например, при красном
плоском лишае).
• Иммуногистохимия и
иммунофенотипи-рование с помощью проточной цитомет-рии: клетки Сезари несут
маркер Т-лим-фоцитов CD4.
Анализ перестроек генов, кодирующих рецепторы Т-лимфоцитов: подтверждает
моноклональное происхождение опухолевых клеток.
Электронная микроскопия. Ядра клеток Сезари — неправильной
формы, из-за глубоких инвагинаций ядерной оболочки кажутся изрезанными,
расщепленными. Такие ядра называют церебриформными благодаря внешнему сходству
с извилинами мозга.
Общий анализ крови
Лейкоцитоз (не у всех больных). Содержание клеток Сезари в
лейкоконцентрате —
15-30%.
Диагноз
Сочетание трех признаков: эритродермия, генерализованная
лимфаденопатия и большое число клеток Сезари в мазке лейкокон-центрата.
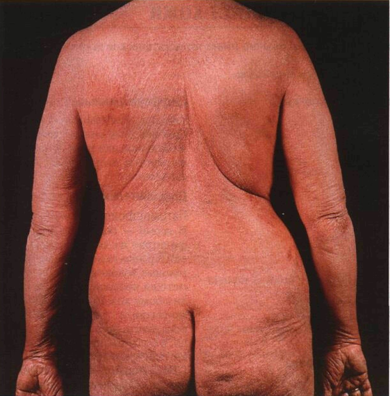
Рисунок 21 -8. Синдром Сезари. Универсальная
эритродермия, шелушение, отек и утолщение кожи; ороговение ладоней. У больной —
генерализованная лимфаденопатия, содержание клеток Сезари в лейкоконцентрате —
45%
Течение и прогноз
Без лечения болезнь неуклонно прогрессирует. Основная
причина смерти — оппортунистические инфекции.
Лечение
Химиотерапия
Эффективна не у всех больных.
Фотохимиотерапия
PUVA-терапия,
отдельно или в сочетании с ретиноидами (например, с изотретиноином внутрь), эффективна
при эритродермии, но бессильна при поражении лимфоузлов. Современный и многообещающий
метод лечения синдрома Сезари — экстракорпоральная фотохимиотерапия, однако
точных данных об ее эффективности пока нет.
В-клеточная
лимфома кожи
В-клеточная лимфома кожи обычно имеет метастатическое
происхождение, но бывает и первичной.
Синоним: lymphoma
cutis B-cellulare.
Эпидемиология и этиология
Возраст
Старше 50 лет.
Пол
Мужчины болеют в 2 раза чаще.
Частота
Редкая опухоль.
Этиология Неизвестна.
Анамнез
Высыпания — узлы или бляшки — появляются внезапно, боли и
зуда нет.
Общее состояние
Нарушено, если в процесс вовлечены внутренние органы.
Физикальное исследование
Кожа
Элементы сыпи. Бляшки и узлы с гладкой поверхностью (рис.
21-9 и 21-10), плотные на ощупь.
Цвет. Розовый, различные оттенки красного, цвет спелой
сливы. Расположение. Одиночные или множественные элементы, локализованное или
распространенное поражение кожи. Локализация асимметричная.
Пальпация. Плотные, безболезненные элементы. Расположены в
коже или в подкожной клетчатке, спаяны с окружающими тканями.
Другие органы
Возможно поражение лимфоузлов и внутренних органов.
Дифференциальный диагноз
Узлы или опухолевидные образования Грибовидный микоз;
лейкемиды; проказа; эозинофильная гранулема лица; инфекции, вызванные
атипичными микобактериями; саркоидоз.
Дополнительные исследования
Патоморфология кожи
В дерме — очаговый или диффузный инфильтрат из лимфоцитов,
отделенный от эпидермиса полоской неизмененных колла-геновых волокон.
Иммуногистохимические методы позволяют отличить В-клеточную лимфому кожи от
доброкачественной лим-фоплазии и грибовидного микоза, а также определить
степень зрелости клеток опухоли. В большинстве случаев опухолевые клетки несут
маркеры CD19, CD20, CD22 или CD28. Анализ перестроек генов,
кодирующих тяжелые цепи иммуноглобулинов, подтверждает В-клеточную природу опухоли.
Диагноз
На ранних стадиях В-клеточная лимфома кожи может напоминать
любое заболевание, которое сопровождается образованием узлов. Обследование
должно быть направлено на поиски других признаков ге-мобластоза. Если таковые
находят, необходимы пункция костного мозга, биопсия лимфоузлов и общий анализ
крови.
Лечение
При изолированном поражении кожи — рентгенотерапия или
у-терапия, при поражении внутренних органов — химиотерапия.
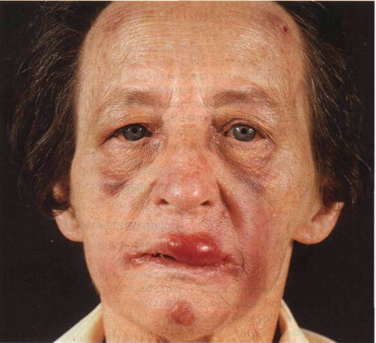
Рисунок 21-9. В-клеточная лимфома кожи. На лице —
несколько красновато-бурых узлов с четкими границами, вокруг — отеки
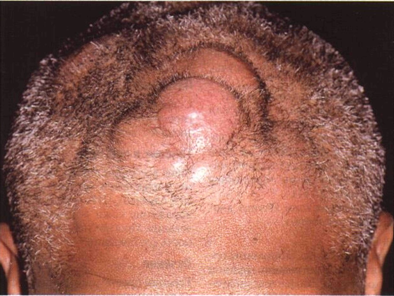
Рисунок 21-10. В-клеточная лимфома кожи. Опухолевидные
образования на волосистой части головы покрыты розовой, лишенной волос кожей
Ангиоцентрическая
лимфома
Ангиоцентрическая лимфома — опухоль лимфатической системы с
преимущественным поражением кожи, легких, ЦНС и почек. Выделяют два варианта
заболевания: Т-клеточ-ную лимфому носа, более известную как срединная
гранулема лица, и легочную ангиоцен-трическую лимфому, известную также как лимфоматоидный
гранулематоз. Заболевание сочетает в себе признаки гранулематоза Вегенера
(васкулит и гранулематозное воспаление) и лимфосаркомы (пролиферация атипичных
Т-лимфоцитов).
Синонимы: срединная гранулема лица — смертельная
срединная гранулема, злокачественная гранулема носа, некротизирующая гранулема
носа; лимфоматоидный гранулематоз — лимфоматозный гранулематоз.
Эпидемиология и этиология
Возраст
Большинство больных в возрасте 20—60 лет.
Пол
Мужчины болеют чаще.
Этиология
Неизвестна. Опухоль рассматривают как разновидность
злокачественной Т-клеточной лимфомы. Некоторые исследователи полагают, что в
патогенезе заболевания участвует вирус Эпштейна—Барр.
Анамнез
Кашель, одышка, боль в груди, иногда — кровохарканье.
Физикальное исследование
Кожа
Поражена у 40—50% больных. Элементы сыпи. Пятна, папулы,
узлы, бляшки (рис. 21-11), кольцевидные бляшки (заживление начинается с
центра), везикулы. Изъязвление.
Цвет. Свежие высыпания красного цвета. Пальпация.
Консистенция очагов мягкая или плотная, края мягкие, податливые. Локализация.
Ягодицы, голени, голова и шея. Вариант опухоли с локализацией на лице
характеризуется массивной деструкцией мягких тканей и носит название «срединная
гранулема лица» (рис .21-11). Сопутствующие заболевания кожи. Ихтиоз, алопеция,
липоидный некробиоз.
Другие органы
Для выявления пораженных внутренних органов проводят
рентгенографию грудной клетки, бронхоскопию, эзофагогастродуо-деноскопию, а
также КТ или МРТ головного и спинного мозга.
Дифференциальный диагноз
Гранулематоз Вегенера.
Дополнительные исследования
Рентгенография грудной клетки
Преходящие паренхиматозные и интерсти-циальные инфильтраты,
плевральный выпот. Впоследствии появляются круглые тени и полости.
ЭКГ
Признаки ишемии миокарда.
Патоморфология кожи Инфильтрация полиморфными атипичными
лимфоидными клетками, несущими маркеры Т-лимфоцитов. Формирование гранулем с
ангиоцентрическим и ангиодеструк-тивным характером роста. Нередко видны
массивные очаги некроза.
Диагноз
Клиническая картина, подтвержденная результатами биопсии.
Патогенез
Современные данные позволяют считать ан-гиоцентрическую
лимфому разновидностью злокачественной Т-клеточной лимфомы.
Течение и прогноз
Чаще всего при ангиоцентрической лимфо-ме поражаются легкие,
затем кожа (40— 50% случаев), ЦНС и почки. У 20% больных поражение кожи —
первый симптом заболевания. Прогноз неблагоприятный, летальность составляет
65—90%.
Лечение
Терапия преднизоном и циклофосфамидом на ранних стадиях
временно приостанавливает развитие болезни.
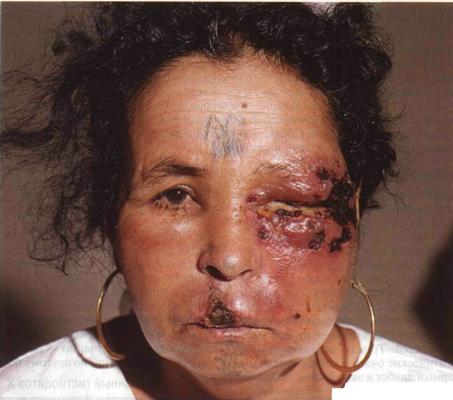
Рисунок 21-11. Ангиоцентрическая лимфома: срединная
гранулема лица. Папулы, узлы, опухолевидные образования и язвы на фоне
отечной кожи. Больная — уроженка Северной Африки; на лбу и подбородке видна
родовая татуировка
Источник
содержание ..
9
10
11
12 ..
НОВООБРАЗОВАНИЯ
КРОВЕТВОРНОЙ СИСТЕМЫ. КВАЛИФИКАЦИОННЫЕ ТЕСТЫ С ОТВЕТАМИ
3.65.
Для варианта
миелодиспластического синдрома-рефрактерной анемии характерно:
А. анизоцитоз
Б. пойкилоцитоз
В. нормо-и гиперхрония
Г. гиперклеточный костный
мозг
Д. все перечисленные
признаки
3.66.
Дизгемопоэз
может наблюдаться при:
А. миелодиспластическом
синдроме
Б. В12-фолиево-дефицитной
анемии
В. циррозе печени
Г. хроническом вирусном
гепатите
Д. всех перечисленных
заболеваниях
3.67.
Диагностика
алейкемических форм острого лейкоза проводится по:
А. мазку периферической
крови
Б. трепанобиопсии
подвздошной кости
В. пунктату лимфоузла
Г. цитохимическому
исследованию
3.68.
Для
установления варианта острого лейкоза наибольшее значение имеет:
А. мазок периферической
крови
Б. пунктат костного мозга
В. трепанобиопсия
подвздошной кости
Г. цитохимический метод
Д. все перечисленное
3.69.
Для острого
миелобластного лейкоза наиболее характерным цитохимическим показателем
является:
А. миелопероксидаза
Б. гликоген
В. щелочная фосфатаза
Г. неспецифическая эстераза
Д. нет достоверного теста
3.70.
Для острого
монобластного лейкоза наиболее характерно цитохимическое определение:
А. гликогена
Б. миелопероксидазы
В. неспецифической эстеразы,
подавляемой NaF
Г. липидов
Д. все способы равноценны
3.71.
Для эритромиелоза
характерна пролиферация в костном мозге:
А. эритробластов
Б. миелобластов
В. эритробластов и
миелобластов
Г. мегакариоцитов
Д. ничего из перечисленного
3.72.
Для
периферической крови при остром эритромиелозе характерны:
А. лейкопения
Б. анемия
В. эритробластоз
Г. все перечисленное
3.73.
Для
алейкемического варианта острого лейкоза в периферической крови характерно все
перечисленное, кроме:
А. анемии
Б. гиперлейкоцитоза
В. лейкопении
Г. нейтропении
Д. относительного
лимфоцитоза
3.74.
Лейкозным клеткам
при промиелоцитарном лейкозе присущи:
А. анизоцитоз
Б. обильная азурофильная
зернистость, палочки Ауэра
В. причудливая форма ядра
Г. базофильная окраска
цитоплазмы
Д. все перечисленное
3.75.
Для
лейкограммы при хроническом миелолейкозе не характерно:
А. увеличение числа
лимфоцитов и плазмобластов
Б. сдвиг влево до миелоцитов
В. базофильно-эозинофильный
комплекс
Г. увеличение миелобластов
Д. нет правильного ответа
3.76. При
хроническом моноцитарном лейкозе в картине крови характерен:
А. лейкоцитоз
Б. абсолютный моноцитоз
В. сдвиг до миелобластов
Г. равное кол-во зрелых и
незрелых гранулоцитов
Д. все перечисленное
3.77.
Для
лейкограммы обострения хронического миелолейкоза не характерно:
А. уменьшение количества
бластных элементов
Б. увеличение количества
бластных элементов
В. уменьшение зрелых
гранулоцитов
Г. уменьшение числа
тромбоцитов
Д. ничего из перечисленного
3.78.
Наиболее
характерными клинико-лабораторными показателями волосатоклеточного лейкоза
являются:
А. спленомегалия
Б. лейкопения, лимфоцитоз
В. анемия
Г. фиброз костного мозга
Д. все ответы правильные
3.79.
При
хроническом лимфолейкозе чаще, чем при других лейкозах наблюдается:
А. аутоиммунная
гемолитическая анемия
Б. апластическая анемия
В. железодефицитная анемия
Г. пернициозная анемия
Д. правильного ответа нет
3.80.
При остром
лейкозе наиболее характерным показателем периферической крови является:
А. анемия, тромбоцитопения,
лейкоцитоз с присутствием бластных форм
Б. умеренная анемия,
тромбоцитоз, гиперлейкоцитоз с левым сдвигом в лейкограмме до миелоцитов
В. умеренная анемия и
тромбоцитопения, лейкоцитоз с лимфоцитозом
Г. эритроцитоз, тромбоцитоз,
небольшой лейкоцитоз с нейтрофилезом
Д. нормальное кол-во
эритроцитов и тромбоцитов, небольшая лейкопения без сдвигов в лейкограмме
3.81.
Для острого
эритромиелоза наиболее характерны:
А. нормальное кол-во
эритроцитов, тромбоцитов и нейтрофилов
Б. анемия, тромбоцитопения,
гиперлейкоцитоз
В. умеренная анемия,
ретикулоцитоз, нормальное кол-во тромбоцитов, лейкопения с лимфоцитозом
Г. нормо-или гиперхромная
анемия, тромбоцитопения, лейкопения и эритробластоз
Д. все перечисленное
3.82.
Для
развернутой стадии хронического миелолейкоза наиболее характерны:
А. лейкопения с
гранулоцитопенией
Б. небольшой лейкоцитоз,
нейтрофилез с левым сдвигом до палочкоядерных форм
В. гиперлейкоцитоз,
нейтрофилез с левым сдвигом до миелоцитов, промиелоцитов, миелобластов
Г. лейкоцитоз с лимфоцитозом
Д. анемия, эритробластоз,
ретикулоцитоз
3.83.
Для типичного
течения хронического лимфолейкоза наиболее характерны:
А. нормальное кол-во
лейкоцитов с небольшим лимфоцитозом
Б. лейкоцитоз с
нейтрофилезом
В. лейкопения с небольшим
лимфоцитозом
Г. лейкоцитоз с абсолютным
лимфоцитозом
Д. лейкопения с
лимфоцитопенией
3.84.
Выраженная
тромбоцитопения с геморрагическим синдромом часто сопровождает:
А. острый лейкоз
Б. хронический миелолейкоз
В. эритремию
Г. лимфогранулематоз
Д. хронический моноцитарный
лейкоз
3.85.
По морфологии
бластных клеток может быть диагностирован вариант острого лейкоза:
А. миелобластный
Б. монобластный
В. миеломонобластный
Г. промиелоцитарный
Д. лимфобластный
3.86.
В период
полной ремиссии острого лейкоза в миелограмме бластные клетки не должны
превышать:
А. 1%
Б. 5%
В. 20%
Г. нет принятых границ
3.87.
При остром
лимфобластном лейкозе бластам свойственны положительные реакции:
А. на миелопероксидазу
Б. на липиды
В. на неспецифические
эстеразы
Г. диффузия ШИК – реакция
Д. гранулярная ШИК – реакция
3.88.
При остром Т-
лимфобластном лейкозе, бластам свойственны цитохимические реакции:
А. гранулярная ШИК – реакция
Б. реакция на кислую
фосфатазу
В. реакция на кислую
неспецифическую эстеразу
Г. все перечисленные реакции
Д. все ответы неправильные
3.89.
При остром
миелобластном лейкозе бласты характеризуются признаками:
А. реакцией на
миелопероксидазу
Б. диффузным типом ШИК –
реакции
В. реакцией на
хлорацетатэстеразу
Г. реакцией на липиды
Д. всем перечисленным
3.90.
Маркером
острого промиелоцитарного лейкоза является цитохимическая реакция на:
А. миелопероксидазу
Б.
альфа-нафтилацетатэстеразу
В. кислые сульфатированные
мукополисахариды
Г. кислую фосфатазу
Д. все перечисленные реакции
3.91.
Клетки при
остром промиелоцитарном лейкозе отличается от нормальных промиелоцитов:
А. сетчатым расположением
хроматина в ядре
Б. ядерным полиморфизмом
В. наличием клеток со складчатыми
уродливыми ядрами
Г. наличием в цитоплазме
палочек Ауэра
Д. все перечисленное верно
3.92.
Для острого
миеломонобластного лейкоза характерны реакции:
А. на
альфа–нафтилацетатэстеразу
Б. на липиды
В. диффузная PAS-реакция
Г. все перечисленные
Д. ни одна из перечисленных
3.93.
При остром
монобластном лейкозе бласты характеризуются всеми перечисленными
положительными цитохимическими реакциями, кроме:
А. на
альфа-нафтилацетатэстеразу, подавляемую фторидом натрия
Б. на
альфа-нафтилацетатэстеразу, не подавляемую фторидом натрия
В. слабой реакцией на липиды
Г. слабой реакцией на
миелопероксидазу
Д. ни одна из перечисленных
3.94.
Эритрокариоцитам
костного мозга при остром эритромиелозе присущи положительные реакции:
А. на кислые
сульфатированные мукополисахариды
Б. на липиды
В. на сидеробласты и
сидероциты
3.95.
Стерильная
пункция может не содержать информации при форме миеломной болезни:
А. солитарной миеломе
Б. диффузной форме
В. диффузно-очаговой форме
Г. при всех перечисленных
Д. нет правильного ответа
3.96.
Цитохимическим
маркером острого плазмобластного лейкоза является:
А. гликоген
Б. миелопероксидаза
В. неспецифическая эстераза
Г. кислая фосфатаза
Д. все перечисленное верно
3.97.
Высокий
процент плазматических клеток в костном мозге наблюдается при:
А коллагенозах
Б. инфекционном мононуклеозе
В. миеломной болезни
Г. болезни Вальденстрема
Д. всех перечисленных
заболеваниях
3.98.
Характерные
изменения миелограммы при остром лейкозе:
А. бластоз
Б. увеличение количества мегакариоцитов
В. миелофиброз
Г. аплазия
Д. все перечисленное
3.99.
Для
миелограммы при остром лейкозе свойственны:
А. редукция эритропоэза
Б. гиперклеточность
В. бластоз
Г. уменьшение количества
мегакариоцитов
Д. все перечисленное
3.100.
При острых
лейкозах миелограмме не характерны:
А. нормальная
дифференцировка гранулоцитов
Б. клетки цитолиза
В. базофильно-эозинофильный
комплекс
Г. все перечисленное
Д. правильного ответа нет
3.101.
Гемограмма
при острых лейкозах характеризуется:
А. бластозом
Б. эритроцитозом
В. тромбоцитозом
Г. нейтрофилезом
Д. всем перечисленным
3.102.
Гемограмме
при остром лейкозе не свойственно:
А. лейкоцитоз
Б. нейтропения
В. тромбоцитоз
Г. бластемия
Д. ни один из этих признаков
3.103.
Для
гранулоцитов характерна:
А. нейтрофильная специфическая
зернистость
Б. нейтрофильная и
базофильная специфическая зернистость
В. базофильная специфическая
зернистость
Г. эозинофильная
специфическая зернистость
Д. все перечисленное
3.104.
Неэффективный
эритропоэз при остром эритромиелозе, миелодиспластическом синдроме может
подтверждаться с помощью цитохимической реакцией на:
А. гликоген
Б. липиды
В. миелопероксидазу
Г. кислую фосфотазу
Д. неспецифическую эстеразу
3.105.
Неэффективный
эритропоэз наблюдается при:
А. остром эритромиелозе
Б. миелодиспластическом
синдроме
В. гемолитической анемии
Г. мегалобластной анемии
Д. всех перечисленных
заболеваний
3.106.
Бластные
клетки характеризуются ядерно-цитоплазматическим соотношением:
А. в пользу цитоплазмы
Б. в пользу ядра
В. значения не имеет
Г. разное соотношение
Д. правильного ответа нет
3.107.
Миелобласт
выделяют по следующим морфологическим признакам:
А. правильная округлая форма
клетки
Б. нежносетчатая структура
ядра
В. наличие в ядре нуклеол
Г. базофильная цитоплазма с
включением азурофильной зернистости, палочек Ауэра
Д. по совокупности
перечисленных признаков
3.108.
Гиперплазия
мегакариоцитарного аппарата наблюдается при:
А. хроническом лимфолейкозе
Б. эритремии
В. хроническом моноцитарном
лейкозе
Г. инфекционном мононуклеозе
Д. правильного ответа нет
3.109.
Костномозговое
кроветворение в развернутую стадию хронического миелолейкоза не
характеризуется:
А. снижением миелокариоцитов
Б. увеличение числа
эозинофилов
В. индексом Л/Э=20/1
Г. замедлением созревания
мегакариоцитов
3.110. При хроническом
миелолейкозе нейтрофилы имеют следующие морфологические и цитохимические
особенности:
А. скудная или очень грубая
цитоплазматическая зернистость
В. асинхронное созревание
ядра и цитоплазмы
Г. снижение активности
щелочной фосфатазы
Д. все перечисленное
3.111. Клеточным
субстратом бластного криза при хроническом миелолейкозе могут быть:
А. миелобласты
Б. монобласты
Д. все перечисленные клетки
3.112. В
дифференциальной диагностике сублейкемической формы хронического миелолейкоза и
остеомиелофиброза имеют значение исследование:
А. лейкограммы
Б. щелочной фосфатазы
нейтрофилов
В. цитогенетическое
Г. трепанобиоптата
Д. все перечисленное
3.113. Тени Гумпрехта
отмечаются в крови при:
А. хроническом лимфолейкозе
Б. инфекционном мононуклеозе
В. аномалия Пельгера
Г. хроническом миелолейкозе
Д. всех перечисленных
заболеваниях
3.114. Ph-хромосома (филадельфийская) характерна для:
А. хронического миелолейкоза
Б. хронического лимфолейкоза
В. монобластного лейкоза
Г. эритремии
Д. всех перечисленных
заболеваний
3.115. Хроматин ядер
лимфоцитов при синдроме Сезари имеет следующую структуру:
А. глыбчатую
Б. мозговидную
Г. все перечисленные
признаки
Д. не имеют характерных
изменений ядра
3.116. Для волосатоклеточного лейкоза специфичной
является цитохимическая реакция на:
А. миелопероксидазу
Б. кислую фосфатазу,
неингибируемую тартратом натрия
В. альфа-нафтилэстеразу,
неингибируемую NaF
Г. гликоген в
диффузно-гранулярном виде
Д. все перечисленные реакции
3.117Цитохимическим маркером неэффективного эритропоэза
является:
А. миелопероксидаза
Б. липиды
В. сидеробласты
Г. кислая фосфатаза
Д. неспецифическая эстераза
3.118. Для гемограммы при хроническом миелолейкозе
хар?
