Хондромаляция коленного сустава код мкб
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хондромаляция надколенника.
Описание
Хондромаляция надколенника — это разрушение хряща задней (суставной) поверхности надколенника. С переходом дегенеративного процесса и на другие компоненты бедренно-надколенникового сочленения (суставной хрящ мыщелков бедра, кости) обычно употребляют термин «артроз бедренно-надколенникового сочленения». Оба состояния часто сопровождаются болью. Хрящевая выстилка не имеет собственной иннервации, поэтому боль принято объяснять избыточной нагрузкой на подлежащую кость при истончении хряща. Нарушение целости хрящевой выстилки может быть разной выраженности — от небольших очагов размягчения до сквозных дефектов с обнажением кости. Этиология дегенерации хряща также разнообразна и включает повреждения вследствие прямой травмы, вывиха или нестабильности надколенника, а также неправильного его положения.
Симптомы
• Анамнез и жалобы.
O Боль в переднем отделе коленного сустава при физической нагрузке, например при подъеме по лестнице, беге или приседаниях.
O Травма переднего отдела коленного сустава или вывих надколенника.
• Физикальные признаки.
O Выпот и крепитации в коленном суставе, хотя это не патогномоничные признаки и бывают не всегда.
O Атрофия или слабость четырехглавой мышцы бедра.
O Боль при сужении щели бедренно-надколенникового сочленения во время движений в коленном суставе.
• Лучевая диагностика.
O Возможны типичные признаки артроза, но чаще рентгенограммы в норме.
O При рентгенографии в осевой проекции (ноги согнуты в коленях на 45°) или КТ нередко обнаруживают избыточный наклон и подвывих надколенника.
O Для дополнительного обследования используют МРТ.
• Артроскопия.
O Артроскопия — эталонный диагностический и лечебный метод.
O Позволяет уточнить тяжесть поражения и его локализацию и выбрать метод лечения.
Причины
Возникает после травмы — грубой или незначительной либо на фоне хронической травматизации и особенно — латеральных смещений надколенника. Очаги разволокнения, отслойки и размягчения хряща появляются на ограниченном участке, обычно в медиальной части суставной поверхности, и могут распространяться на всю эту поверхность, вызывая в поздней стадии истончение хряща, дефекты и уплотнение субхондральной кости.
Лечение
Консервативное лечение.
Лечение обычно начинают с консервативных методов: отдыха, НПВС, изменения режима тренировок. После этого назначают программу реабилитации, в основе которой лежит растяжка мышц-разгибателей, подвздошно-большеберцового тракта, связок, удерживающих надколенник, и задней группы мышц бедра. Важно также наращивание силы четырехглавой мышцы, особенно косой части медиальной широкой мышцы, как основного ограничителя подвижности надколенника. Считают, что из-за слабости данной мышцы по сравнению с латеральной широкой мышцей надколенник подвергается наружному подвывиху. Укрепляющие упражнения небольшой амплитуды для четырехглавой мышцы и подъем прямых ног ослабляют реакцию бедренно-надколенникового сочленения на этот дисбаланс. Кроме упражнений можно назначить эластическое бинтование коленного сустава, фиксацию надколенника бандажом или ортопедическим аппаратом, а больному следует разъяснить суть заболевания и подбодрить его. Большинству больных с изолированным артрозом бедренно-надколенникового сочленения подобного лечения достаточно, чтобы облегчить симптомы. Однако сохраняющаяся боль, выпот и крепитация в сочетании с подвывихом надколенника указывают на прогрессирующую дегенерацию. В таком случае следует перейти к другим способам лечения.
Хирургическое лечение.
Существует множество вариантов хирургического лечения артроза бедренно-надколенникового сочленения. Большинство из них направлено на восстановление правильного анатомического положения бедренно-надколенникового сочленения, небольшая часть — на регенерацию хрящевой выстилки. В тяжелых случаях показано контурирование суставных поверхностей и пателлэктомия.
Артроскопия коленного сустава является не только важной диагностической, но и лечебной процедурой. Хотя целесообразность промывания полости сустава и удаления патологически измененных тканей во время артроскопии остается предметом споров, ценность этого обследования для определения стадии заболевания и планирования хирургического лечения очевидна. Артроскопический лаваж на короткое время уменьшает боли и улучшает функцию за счет удаления отмерших тканей и протеогликанов, образующихся при воспалении. Но так как причина заболевания при этой манипуляции не устраняется, симптомы обычно возникают вновь.
При артроскопическом определении стадии заболевания широко используют систему Аутербриджа из-за ее простоты и воспроизводимости результатов. Система основана на определении локализации, формы, размера и глубины дефекта. Дефекты I степени представляют собой мягкие утолщения, иногда вздутия. Для II степени характерны углубления и щели диаметром менее 1 Повреждения III степени выглядят как глубокие трещины диаметром более 1 см, доходящие до кости. И наконец, для IV степени характерно обнажение субхондральной кости.
Лаваж и удаление отмерших тканей больше подходят для травм без признаков нестабильности надколенника, чем для дегенеративных поражений нетравматической природы. При наклоне надколенника и минимальном повреждении суставных поверхностей, прежде всего наружной фасетки, при артроскопии можно мобилизовать латеральный край надколенника. Это вмешательство целесообразно только при клинически явном наклоне надколенника безтяжелых повреждений сустава. В целом артроскопический лаваж и удаление патологически измененных тканей с мобилизацией латерального края надколенника или без нее оправданны при поражениях I—II степени; при III—IV степени отдаленные результаты обычно плохие. При выраженной дегенерации хряща применяют артроскопическую хондропластику. Методики абразивной и микрощелевой хондропластики включают механическое проникновение в подлежащую кость с введением в дефекты мезенхимальных стволовых клеток костного мозга, стимулирующих регенерацию фиброзно-хрящевой ткани. Артроскопическую хондропластику обычно проводят людям моложе 30 лет с четко отграниченными повреждениями III степени; при более тяжелых поражениях она противопоказана.
Дополнительные методы направлены на восстановление гиалинового (суставного) хряща. Для регенерации хряща проводят имплантацию собственных хондроцитов, пересадку костно-хрящевого ауто- или аллотрансплантата, пластику фрагментированным костно-хрящевым трансплантатом (мозаичную пластику). Подробное описание этих методов не входит в задачи настоящего издания, но некоторое представление о них все же следует дать. Имплантацию собственных хондроцитов проводят при значительных сквозных дефектах хрящевой выстилки мыщелка бедра, проявляющихся клинически. Сначала заготавливают хондроциты больного, затем их культивируют и подсаживают под надкостничный лоскут, на очищенный от патологических тканей дефект суставной поверхности. Согласно длительным кооперированным исследованиям, хорошие и отличные результаты удалось получить в 79% случаев. Метод показан молодым (20—50 лет) активным больным с изолированными (2—4 см2) травматическими дефектами хрящевой выстилки мыщелков бедра. Результаты восполнения дефектов надколенниковой поверхности бедренной кости или надколенника значительно хуже. Противопоказания включают обширный остеоартроз, нестабильность или наклон надколенника с подвывихом и менискэктомию в прошлом.
Пересадка костно-хрящевого аутотрансплантата и мозаичная пластика интересны тем, что для восполнения глубоких дефектов используют собственный неповрежденный хрящ. Однако для точного восстановления рельефа суставной поверхности требуется немалое техническое мастерство. Кроме того, количество донорских зон ограничено и не исключены осложнения в местах забора хряща. Костно-хряшевые аллотрансплантаты обычно применяют при больших (10 см2 или более) дефектах мыщелков бедра и часто после неудачного применения других методов. В свежих аллотрансплантатах хондроциты более жизнеспособны, но в то же время обладают большей иммуногенностью и повышают риск передачи инфекции. Более того, свежие аллотрансплантаты сложны в обращении и требуют от хирурга и больного четкого планирования сроков вмешательства за относительно короткое время. Свежезамороженные аллотрансплантаты реже вызывают иммунные реакции и дают большую свободу в выборе сроков операции, но при этом ниже и жизнеспособность хондроцитов, и долгосрочная жизнеспособность трансплантата. Пателлэктомию и контурную пластику надколенника используют при обширных повреждениях надколенника, вызывающих значительные нарушения функции из-за боли, а также если прочие способы лечения не дали желаемого эффекта. Результаты методик неоднозначны. Операции, требующие перемещения больших объемов тканей: остеотомия, перенос и подъем бугристости большеберцовой кости и прочие, — будут обсуждаться в разделе, посвященном наклону и подвывиху надколенника.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хондромаляция.

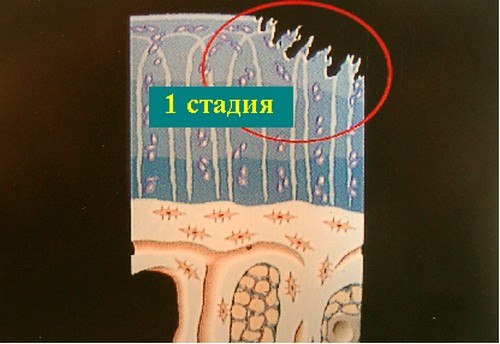
Хондромаляция надколенника. 1 стадия.
Описание
Слово «хондромаляция» в дословном переводе обозначает «размягчение хряща». Это патологическое состояние, которое проявляется изменением структуры хряща и потерей им упругости. Хондромаляция – один из частых видов дегенеративных изменений в хрящевой ткани.
Наиболее часто описываемый патологический процесс локализуется в надколеннике. Заболевание, основным звеном которого выступает хондромаляция коленной чашечки, называют «колено бегуна».
Причины
Обычно хондромаляция надколенника связана с сильными физическими нагрузками, которые сопровождаются нарушением походки, а также биомеханики ходьбы, бега. В результате надколенник смещается немного и трется о выступающие участки костей. Данные процессы приводят к нарушению обмена веществ в хряще, который покрывает изнутри надколенник. Развивается хондромаляция.
Иногда заболевание развивается вследствие травмы колена, приводящей к смещению коленной чашечки.
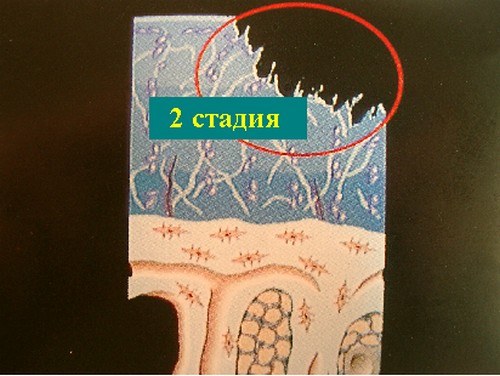
Хондромаляция надколенника. 2 стадия.
Симптомы
Основные признаки, позволяющие заподозрить вероятную хондромаляцию надколенника, — это появление острых болей в верхней части колена (особенно при ходьбе по ступенькам), ограничение подвижности колена, нарушение движений в суставе после длительного сидения с согнутыми ногами. Подобные боли при хондромаляции надколенника могут возникать эпизодически или быть практически постоянным признаком, периодически усиливаясь.
Достаточно характерно также для хондромаляции надколенника ощущение хруста и/или скрипа в колене во время движений. Позднее звук становится хорошо различим невооруженным ухом.
Диагностика
Для подтверждения или исключения хондромаляции надколенника используют рентгенологические методы исследования, УЗИ, артроскопию (эндоскопическая манипуляция, которая заключается в осмотре сустава изнутри с помощью специальных миниатюрных видеокамер).
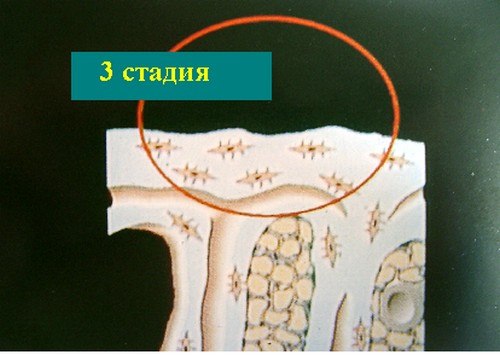
Хондромаляция надколенника. 3 стадия.
Лечение
В лечении хондромаляции надколенника (как и других локализаций патологического процесса) важное место занимают полноценное питание и ортопедические мероприятия, направленные на восстановление нормальной биомеханики движений в суставе.
В большинстве случаев, если процесс не зашел достаточно далеко, подвергшийся хондромаляции хрящ частично восстанавливается.
При запущенных формах хондромаляции, некоторых сопутствующих заболеваниях коленного сустава рекомендуется оперативное лечение хондромаляции.
В большинстве случаев описываемая болезнь излечивается консервативным методом, направленным на уменьшение боли и процесса воспаления. Кроме того, проводится восстановление мышечной силы, принимаются меры по нормализации подвижности коленного сустава.
При неэффективности консервативного лечения, когда хондромаляция не уступает, возникает необходимость в применении хирургического вмешательства, а точнее, артроскопии, которая помогает провести детальное исследование текущего состояния хряща в суставе, а также достаточно точно установить степень его деформации. При проведении операции применяют специальные инструменты для проведения выравнивания поврежденной части хряща. При наличии у пациента хондромаляции, связанной с серьезными проблемами, иногда требуется применениесразу нескольких хирургических методов.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Что представляет собой заболевание

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Нормальные условия развития образуют хрящ с ровной, гладкой поверхностью, что обеспечивает безболезненное соприкосновение трущихся частей сочленения. При появлении хондромаляции сначала уменьшается эластичность хряща, затем происходит выраженная потеря связи волокон ткани, что приводит к потере амортизационных свойств.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Хондромаляция надколенника у детей формируется на фоне сопутствующих заболеваний: частых простуд, инфекции, нарушения обмена веществ. Общее ослабление иммунитета у ребенка приводит к осложнению на суставы, появляются боли в ногах, ребенок жалуется на быструю усталость во время ходьбы, ему трудно бегать вместе со сверстниками.
Хондромаляцию именуют:
- «коленом бегуна», потому что это частое заболевание у профессиональных спортсменов;
- артрозом бедренного сочленения, потому что заболевание из надколенника постепенно мигрирует на хрящи бедренных суставов;
- «подвернутым коленом», потому что зачастую болезни сопутствует привычный вывих или подвывих;
- пателло-феморальным артрозом по локализации боли.
Используется и термин хондропатия колена, однако это не точное определение, потому что у заболеваний разная этиология. Хондропатия появляется на хрящевой ткани из-за нарушения кровообращения, что повышает нагрузку на составные части сустава и повреждает хрящ колена.
Надколенник призван защищать составные части суставного сочленения от нагрузки, повреждений, травм. И когда эта функция теряется, разрушаются хрящевые ткани, происходят дегенеративно-дистрофические изменения с внутренней, тыльной стороны сустава. Медицинская и спортивная практика показывает, что хондромаляция формируется в основном на фоне регулярных физических нагрузок.
Классификация Косинской Н. С.
Есть несколько классификаций — по причинам, по рентгенологическим признакам. Удобнее в практике пользоваться классификацией Косинской Н. С.
- 1 стадия — рентгенологическая картина небольшого сужения суставной щели и незначительного субхондрального остеосклероза. Больные жалуются на боли в коленных суставах при долгой ходьбе, при подъеме или спуске с лестницы. Функциональных нарушений сустава нет.
- 2 стадия — суставная щель сужается на 50% или на 2/3. Субхондральный остеосклероз выраженный. Появляются остеофиты (костные разрастания). Боль умеренная, есть хромота, гипотрофируются мышцы бедра и голени.
- 3 стадия — суставная щель полностью отсутствует, есть выраженная деформация и склероз суставных поверхностей с некрозом субхондральной кости и местным остеопорозом. У больного движения в суставе отсутствуют, боль выраженная. Есть атрофия мышц, хромота, деформация нижней конечности (вальгусная или варусная).
Этиология
Основными причинами развития хондромаляции считаются:
- Острые травмы коленного сустава;
- Врождённые деформации соединений нижней конечности;
- Дисбаланс тонуса мышц бедра;
- Постоянные нагрузки на колени при занятиях спортом и во время трудовой деятельности;
- Переломы и трещины костных элементов, входящих в сустав;
- Вывихи и подвывихи коленей.
По данным зарубежных клиницистов различают группы риска развития хондромаляции коленного сустава:
- Половая принадлежность – у женщин патология развивается чаще, чем у мужчин, так как у них слабее развита мускулатура. Это приводит к более сильному отклонению коленной чашечки в сторону во время разгибания голени;
- Возраст – хондромаляция выявляется во всех возрастных периодах, но чаще развивается у детей или подростков. Во время активного роста костей происходит перераспределение мышечной массы и изменения в строении хрящевой ткани;
- Люди, страдающие от артрита – при воспалении в суставе развивается отёк, который способствует трению хряща о соседние ткани, увеличивая травматизм с последующим развитием хондромаляции суставного хряща;
- Плоскостопие – при данном заболевании коленный сустав испытывает больше нагрузок, чем в норме;
- Занятия активными видами спорта, нагружающие колени;
- Перенесённые травмы.
Что такое хонромаляция
Хондромаляция — общий термин для обозначения повреждений хряща под коленной чашечкой. В международной классификации болезней МКБ-10 ей присвоен код M94.2.
Хрящ работает как амортизатор, поглощающий удары, он обеспечивает безболезненное скольжение между желобком коленной чашечки и бедренной костью. Со временем или из-за травмы этот хрящ изнашивается или размягчается, поэтому образуется трение между суставными поверхностями, появляется воспаление, что ведет к развитию хондромаляции мыщелков бедренной и большеберцовой кости.
Более точный термин для этого явления − пателлофеморальный болевой синдром, что значит, хондромаляция поражает не только надколенник, идет поражение голеностопного и тазобедренного сустава. Хондромаляция голеностопного сустава развивается реже, чем хондромаляция коленной чашечки.

Что это такое, 1 2 3 4 степени, лечение

Боль в колене, дискомфорт при ходьбе встречается одинаково часто как у молодых, так и у пожилых людей. Боль всегда указывает на наличие проблемы в этой области. Причиной неприятных ощущений могут стать большое количество недугов. Одним, из каких коварных заболеваний является хондромаляция коленного сустава. Для постановки точного диагноза и эффективного лечения необходимо с появлением первых симптомов обратиться за помощью к специалисту.
Хондромаляцией коленного сустава — называют разрушение хряща суставной поверхности подколенника. При избыточной нагрузке на хрящевую выстилку происходит нарушение её целостности. Выраженность повреждения зависит от степени заболевания.
Хрящевая ткань, может, немного размягчиться, а в сложных случаях истощённый хрящ обнажает коленный сустав, что приводит к сквозному дефекту. Дегенеративные изменения происходят от внешнего воздействия окружающей среды и внутренних нарушений в организме.
Заболевание протекает выражено, что подтверждают боли и дискомфорт при движении. Тяжесть недуга зависит от степени разрушения коленного сустава.
Причины возникновения
Хондромаляции колена подвержены в основном люди, регулярно подвергающие коленный сустав нагрузкам. Атлеты, хоккеисты, футболисты и другие спортсмены, регулярно перегружая сустав, незаметно для себя и окружающих, в будущем всегда страдают подобными проблемами.
При нагрузке на коленный сустав происходит деформация хряща, а со временем размягчение костной ткани и полное оголение сустава колена.

Не реже заболеванию подвержены люди преклонного возраста, их ткани изнашиваются, и даже длительная ходьба приводит к сильным нагрузкам на колено. Недуг у пожилых людей часто сопровождается деформацией других отделов костного скелета и множеством сопутствующих заболеваний.
При этом установить диагноз становиться сложнее и лечение обычно затягивается на длительное время.
К основным причинам хондромаляции коленного сустава относят:
— Острую травму;
— Регулярные вывихи и травмы колена;
— Переломы и травмы прилегающих костей;
— Регулярную нагрузку на сустав;
— Дисбаланс тонуса мышц;
— Деформация развития суставов с рождения;
Результат перенесенного рахита в любом возрасте и аномальное развитие сустава и прилегающего к нему хряща.
Симптоматика и степени хондромаляции колена
Симптомы заболевания проявляются в зависимости от степени тяжести.
Существует система Аутербриджа, по которой заболевание разделяют на четыре степени сложности:
- 1 степень это начало деформации, на поверхности сустава появляются мягкие уплотнения, которые не вызывают боль, но характеризуются дискомфортом в области поражения.
Отечности в области колена не наблюдается, так как воспаление только начинает развиваться. При пальпации особенно при нажатии появляются болевые ощущения.
- 2 степень характеризуется появлением щели в хряще и углублением до 1 см.
Боль возникает при резких движениях, и не проходит какое-то время в состоянии покоя. В области поражения появляется отек и покраснения, особенно если болезнь следствие травмы.

- 3 степень проявляется трещиной от 1 см с просветом до кости.
Боль в этом случае не перестаёт беспокоить в любом состоянии. Острая форма проходит с явными признаками воспаления, хроническая форма сопровождается сильной болью и хрустом при движении.
- 4 степень самая запущенная, при полной деформации приводит к открытому и незащищенному оголению субхондральной кости коленного сустава.
При запущенном течении недуга двигательной активности нет в связи с сильным болевым синдромом и нарушением целостности сустава.
С каждым днём прогрессирования заболевания боль в колене усиливается, кроме того при увеличении просвета болевой синдром проявляется все более выраженной.
К основным симптомам хондромаляции коленного сустава относят:
- Боль в области поражения в движении и в состоянии покоя;
- Дискомфорт и усиление боли при сгибании и выпрямлении колена;
- Боль нарастает постепенно и может беспокоить время от времени в течение года и более;
- Хруст в колене при движении ногой;
- Боль при нагрузке на пораженную ногу;
- Болевые ощущения при длительном покое.
Методы лечения хондромаляции коленного сустава
Существует два основных способов восстановления поврежденного сустава — консервативное лечение и хирургическое вмешательство.
Начинают лечение хондромаляции с консервативных методов лечения. Схема терапии зависит от степени тяжести и состояния пациента.
Лечение направлено на снятие болевого синдрома и снятия воспаления, это делают с помощью местных анальгетиков и нестероидных противовоспалительных я препаратов. В запущенных случаях для ускорения регенерации тканей в полость сустава вводят препараты гиолуроната натрия.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
После снятия отека проводят восстановительную терапию, чтобы вернуть подвижность сустава и восстановить мышечную ткань. На время приёма медикаментов двигательную активность ноги прекращают, ногу фиксируют шиной или эластичным бинтом, не перетягивая. Это помогает быстрее снять отек и унять болевые ощущения. После снятия воспалительного процесса колено начинают разрабатывать с помощью несложных лечебных упражнений. Лечебная физкультура помогает вернуть тонус мышцам и укрепить костную ткань.
Чтобы сустав находился в стабильном положении, особенно после травмы или сложного вывиха на колено надевают специальный фиксирующий наколенники.
Процесс регенерации костной ткани и хрящей процесс длительный и сложный, поэтому быстрого восстановления ждать не стоит. Но если на протяжении нескольких месяцев не наступает положительной динамики или состояние пациента ухудшается, остаётся прибегнуть к хирургическому вмешательству.
Существует несколько методов хирургического лечения хондромаляции в первую очередь проводят артроскопию, которая отличается меньшей инвазивностью и позволяет произвести ревизию сустава, оценить степень поражения и частично выровнять деформированные участки.
При артроскопии также проводят местное промывание около суставной поверхности и сумки, это помогает убрать локальное воспаление, но существует риск возникновения его вновь.
Лаваж и удаления наростов актуально только при первых двух степенях тяжести. При третьей и четвёртой стадии проводят пластику сустава, восстанавливая правильное анатомическое расположение составляющих коленного сустава.
При осложнениях и сопутствующих заболеваниях проводят пателлэктомию и контурирование поверхности.
При полном доступе ткани хряща, которые невозможно восстановить удаляют, а щель оголяющую кость закрывают с помощью имплантата. Когда хондромаляция связана с неправильным расположением сочленения кости хирургическим путём восстанавливают правильное расположения и фиксируют суставные соединения.
Так как коленный сустав нельзя полностью обездвижить, по новой методике в полость сустава вводят стволовые клетки костного мозга, которые запускают процесс естественной регенерации. Способность к восстановлению с годами уменьшается, поэтому такой метод применяют для пациентов младше 30 лет.
Для старшего поколения применяют имплантат, взятый со здоровой области и пересаженный на очищенную от мёртвых тканей поверхность.
У этого метода также есть противопоказания:
- Наличие остеоартрита в анамнезе;
- Перенесенные вмешательства, в частности, удаление мениска;
- Нестабильность сустава вследствие перенесенных травм.
Кроме противопоказаний к пересадке здоровой ткани, существует риск возникновения осложнений в донорском участке. Операция достаточно сложная и от врача требуется немалое мастерство и точность в движениях. Поверхность для пересадки должна быть полностью обеззаражена во избежания воспаления в будущем и повторной хондромаляции.
Имплантат для пересадки практически всегда используют от одного человека, в редких случаях донором может стать кто-нибудь другой, но в этом случае высок риск отторжения имплантата иммунной системой и возникновением необратимых последствий.
Прогноз на выздоровление
Точных прогнозов на выздоровление не может дать даже специалист. Прогрессирующий процесс, как и хроническое заболевание, достаточно сложно остановить. Как поведет себя организм и как ответит на лечение, зависит от физиологических особенностей. Одно известно точно, чем раньше выявить заболевание, тем больше шансов на положительный результат.
Вылечить хондромаляцию можно полностью, если вовремя обратить к специалисту и соблюдать все его назначения. Быстрого результата ждать, не стоить, процесс восстановления длительный и тяжёлый. После медикаментозного тли хирургического лечения предстоит тяжёлая и длительная реабилитация, которая является главным способом возвращения подвижности и работоспособности коленного сустава.
Профилактика
Заболевания можно избежать, если придерживаться ряда правил:
1. При силовых нагрузках и занятиях спортом всегда выполнять разминку для разогрева мышц и эластичности связок, это поможет предотвратить травматизм и уменьшит нагрузку на хрящевую ткань.

2. Регулярные упражнения, направленные на усиление и тонус мышечной ткани сохранять стабильность положения коленного сустава.
3. Предупредить внезапные нагрузки на ноги, при выполнении упражнений нагрузку распределять на все тело и увеличивать напряжение постепенно.
4. Не допускать резкого набора веса, лишний вес всегда опасен для суставов, набирая лишний вес, увеличивается только объём мягких тканей.
5. Удобная обувь крайне важна не только для коленного сустава, но и для ног в целом. Специальные стельки способны равномерно распределять нагрузку и предотвратят излишнее напряжение.
6. При появлении любых болей и дискомфорта следует обращаться за помощью к специалисту.
Своевременное обследование и лечение любых травм предотвратить развитие сложностей и такого недуга, как хондромаляция.
Коленный сустав / Лечение суставов
vse-sustavy.ru
Источник
