Гранулярный цистит код по мкб 10

Согласно единой Международной классификации болезней (МКБ-10), цистит стоит в первой строке реестра заболеваний системы мочевыделения под кодовым номером – 30,0. Учитывая разнообразные формы его проявления, они зашифрованы дополнительной цифрой. К примеру, гранулярный цистит, особенности развития которого рассмотрим ниже, обозначен в классификации МКБ-10 под кодом — №30,8 в категории «циститы другие».

Особенности развития цистита гранулярной формы
Сами по себе, воспалительные процессы в мочевом пузыре уже давно ни у кого не вызывают удивления и особого беспокойства, так как заболевание довольно быстро и успешно поддается излечению. Но следует отметить, что возможно это, лишь при двух непременных условиях – своевременном лечении и соблюдении всех врачебных рекомендаций.
Не многие заболевания характеризуются разнообразием морфологических форм, как при цистите. Его хроническое течение способно проявляться совершенно неожиданными формами поражения тканевой структуры моче-пузырного органа, одна из которых, носит название – гранулематозный цистит и характеризуется:
- пассивным гиперемированным процессом в тканевой структуре МП;
- проявлением выраженных экссудативно-пролиферативных изменений;
- обильными процессами гранулярных высыпаний на слизистых тканях резервуарной полости пузыря.
Переход хронического воспаления из пассивной стадии в прогрессирующую, вызывает в МП (особенно в зоне моче-пузырного треугольника, в устьях его обоих мочеточников и внутрипузырных их отделах) процессы диффузной инфильтрации в тканях пузырной оболочки с формированием фибринозных и гранулематозных образований. Что приводит в дальнейшем, к развитию склеротических изменений и частичной атрофии мышечных тканей (детрузора).
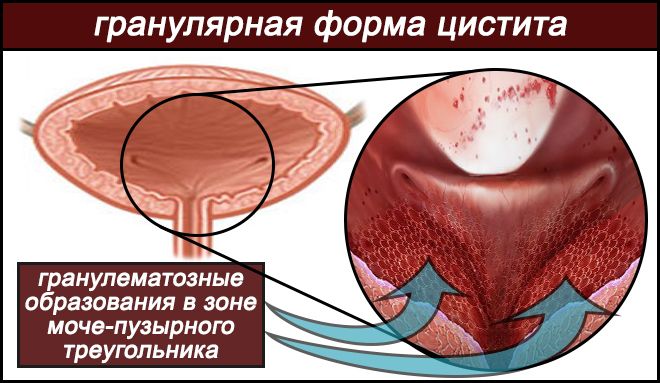
Частота воспалительных процессов именно в этих зонах, обусловлена происхождением их тканевой структуры (развивается из ранней зародышевой ткани – мезодермы), которая особенна чувствительна к бактериям и проявляет к ним высокую фагоцитарную активность.
Она первая реагирует на раздражитель, развитием воспалительных реакций во всех слоях тканевой оболочки (слизистая, подслизистая, мышечная) и распадом ее на множественные зернистые (образование ямок) слои, лимфоидной (фиброзной) и гистиоцитарной (уплотнение тканей в воспалительном очаге) инфильтрацией.
Патологические структурные изменения в тканях этих зон усугубляет скопление урины в зернистых тканевых полостях, где из-за сниженного фагоцитоза уротелия идет бурный процесс бактериального размножения.
Причины развития патологии
У 40% пациентов, согласно исследованиям, грануляционный цистит является следствием поражения палочковидной кишечной бактерии (E. Coli), в остальных случаях, в роли возбудителей выступают – кокковые представители, клебсиелла и иные ассоциации микробов.
Наиболее благоприятное время развития заболевания обусловлено определенными периодами жизни:
- наибольший риск развития гранулярного цистита у детей отмечается до 5 летнего возраста, когда рецепторное взаимодействие МП с ЦНС еще несостоятельно;
- в периоде пубертата;
- начальный период развития сексуальных отношений;
- детородный возраст и период беременности;
- период возрастной перестройки биологических функций (климакс).
Основной спусковой механизм, для агрессивных воспалительных реакций в различных тканевых слоях моче-пузырной оболочки – снижение иммунитета на фоне сопутствующих патологий:
- Заболеваний эндокринного характера.
- Хронических почечных патологий.
- Серьезных урологических нарушений.
К примеру, гранулезный цистит у ребенка (начальная стадия), вполне способен развиваться на фоне поллакиурии (частые мочеиспускания) различной этиологии, императивного недержания урины (неконтролируемое мочеиспускание), на фоне различных сочетаний урологических нарушений с энурезом, и на фоне нейрогенной дисфункции МП.
Способствуют проявлению патологического процесса:
- частые переохлаждения организма;
- недостаточная гигиена;
- определенная группа, самостоятельно назначенных лекарственных средств.
Признаки заболевания
В самом начале воспалительных реакций в различных слоях моче-пузырной оболочки, когда влияние бактериальных токсинов и продуктов распада воспаленных тканей вызывают клеточную инфильтрацию с преобладающими признаками отечности, происходит сильный раздражающий рефлекс интерорецепторов в различных тканях и сосудах мочевого резервуара.
Происходит постоянный раздражающий эффект в их рецепторах, что провоцирует непрерывную передачу импульсов в ЦНС, создавая для моче-пузырного органа стрессовую ситуацию, приводящую к дисфункции детрузора, проявляясь у пациентов:
- частыми позывами к мочеиспусканию;
- болью при мочеиспускании;
- дискомфортом, вызванным повышенным внутрипузырным давлением.
Острый воспалительный процесс сопровождается:
- Лихорадочным состоянием и ознобом.
- Слабостью и изменением консистенции урины.
- Острой болезненностью внизу живота и поясничной зоне.
Длительная, хроническая клиника гранулярного цистита характеризуется:
- низкой максимальной скоростью выхода урины;
- значительно удлиненным временем мочеиспускания;
- чувством неполного выхода мочи из мочевого резервуара;
- геморрагическими признаками – кровь в моче.
Гранулированный цистит – опасная патология. Хроническое течение воспалительных процессов в моче-пузырном резервуаре, распространившись на предпузырную и интрамуральную ткань мочеточников, может привести к их морфологическим изменениям и проявиться нежелательным осложнением в виде признаков ПМР (пузырно-мочеточниковый рефлюкс), развитием пиелонефрита, обширной гематурией, полной несостоятельности почечных функций.

Методики диагностики
Обследование начинается с физикальной диагностики – осмотра, выявления патологий в анамнезе, уточнения патологической симптоматики.
Назначаются стандартные анализы мочи и крови – общий развернутый и бактериальный. Более детальное обследование назначается после УЗИ обследования органов мочевой и половой системы. При выяснении характера воспалительного процесса назначается комплекс уродинамических обследований.
Особое внимание уделяется:
- урофлоуметрическому обследованию, отражающему всю динамику мочеиспускательного процесса;
- цистометрии, регистрирующей функциональные изменения моче-пузырного резервуара (средне-функциональный объем, эластичность, выраженность рефлективности);
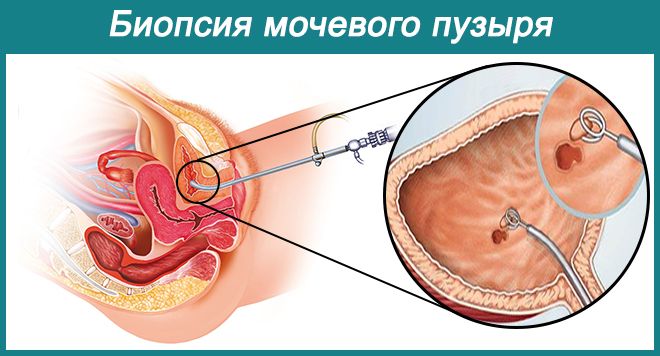
- биопсии – световая микроскопия полученного биоптата (гранул слизистой), подтверждения хронического воспалительного процесса, выявляет наличие в тканях лимфоплазмоцитарной инфильтрации, что является подтверждением предположительного диагноза.
Лечебная терапия
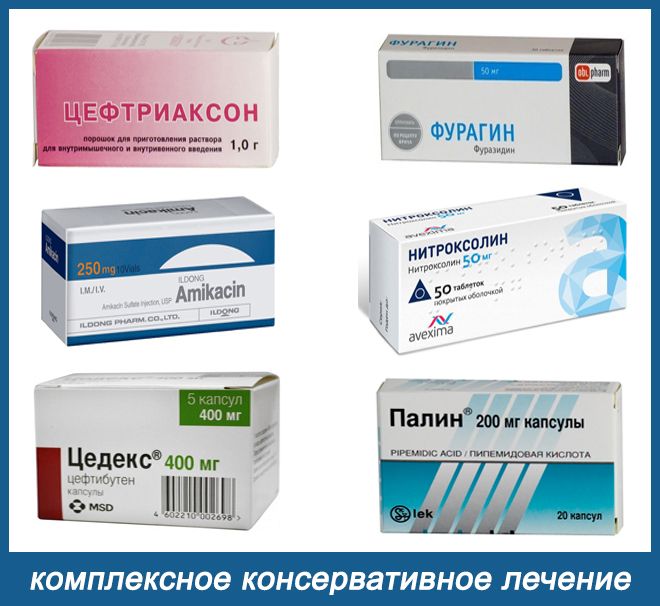
Из всех разновидностей хронического цистита, наиболее труден в лечении – грануляционный цистит, особенно, если его развитие идет на фоне нейрогенных нарушений МП. Но в любых случаях, эта разновидность воспалительного поражения моче-пузырных тканей, требует комплексного консервативного лечения.
По показаниям, назначаются препараты уроантисептиков и системных антибиотиков – «Цефтриаксон», «Амикацин», «Цедекс», «Палин», «Нитроксолин» и т. д, в сочетании с препаратами антисептиков – «Фурадонина» или «Фурагина».
Чтобы предотвратить скопление урины в зернистых ямках моче-пузырной оболочки и развитие в ней инфекции, назначаются препараты фитотерапии – «Канефрон Н», отвары на полевом хвоще, толокнянки, почечный чай. Их действие направлено на образование частых актов мочеиспускания (диуреза), что способствует вымыванию патогенов из полости пузыря, и предотвращает их ретроградное продвижение с мочой в почки.
Рекомендуется: местное применение тепла на моче-пузырную область, исключение из рациона питания острых и раздражающих блюд.
В курс комплексного лечения могут быть включены внутрипузырные инстилляции и сеансы физиотерапии (по индивидуальным показаниям). Курс терапии – не менее 21 дня.
По статистике ряда исследований, проведенных за последние годы. Доказано, что комплексная терапия по показателям клинико-уродинамической диагностики не дает желаемого эффекта и в большинстве эпизодах выздоровление ложное (кажущееся). Купирование симптоматики дисфункции процессов мочеиспускания, совсем не означает функциональное восстановление МП.
У многих пациентов нестабильность мышечных тканей пузыря сохраняется, хотя выраженность патологии снижается.
Под влиянием различных методик лечения, заболевание принимает скрытое течение и в любой момент может рецидивировать. В результате клинических исследований, предложена схема альтернативного лечения:
- «Везикар» + парафиновые, грязевые или нафталановые аппликации.
- «Ацеклидин» + «Цитохром», «Рибофлавинфосфат» или «Флавин».
- Метаболическая терапия «Пантогам».
- Препараты для форсирования мочеиспусканий.
- Электра и циклическая стимуляция запирательного клапана ануса (сфинктера) и уретро-везикального сегмента.
- Ультразвуковые процедуры на область мочевого пузыря.
Естественно, предложенное лечение не может быть панацеей во всех случаях. Протокол лечения, схема медикаментозной терапии и ее продолжительность подбираются врачом индивидуально для каждого конкретного пациента. Только правильный диагноз и верно подобранное лечение смогут предотвратить рецидивы и полностью устранить патологию.
Источник
Воспаление слизистой оболочки мочевого пузыря, проявляющееся болезненным учащенным мочеиспусканием. Цистит характеризуется воспалением оболочки мочевого пузыря, что проявляется учащенными позывами к мочеиспусканию и болезненными ощущениями во время него. В большинстве случаев заболевание вызывается бактериальной инфекцией.
Развитие у детей
У детей цистит встречается редко может возникать вследствие анатомических и структурных патологий, в этом случае болезнь может привести к поражению почек, чаще страдают девочки-подростки и женщины всех возрастов. У некоторых женщин приступ болезни может возникать после сексуального контакта. Женщины страдают циститом гораздо чаще мужчин. У мужчин цистит встречается редко и обычно оказывается связанным с заболеваниями мочевых путей. Генетика значения не имеет.
Формы заболевания
Существует несколько форм цистита. Самой распространенной формой цистита является бактериальный цистит, часто вызываемый бактерией, которую в норме можно обнаружить в кишечнике. Цистит у женщин обычно развивается, когда бактерия из анальной или вагинальной областей через мочеиспускательный канал попадает в мочевой пузырь, что бывает во время полового акта или после неправильной гигиенической процедуры после акта дефекации. Риск развития заболевания также повышается, если мочевой пузырь не может быть опорожнен полностью. В результате моча скапливается в мочевом пузыре, и в застоявшейся моче начинают размножаться бактерии.
Женшины в возрастном периоде после менопаузы особенно предрасположены к бактериальному циститу. Люди, страдающие сахарным диабетом, также по нескольким причинам, оказываются предрасположенными к заболеванию: в их моче может содержаться глюкоза, что способствует размножению бактерий, их иммунитет к инфекционным заболеваниям может быть понижен или же у них могут быть повреждены нервные окончания, и в результате их мочевой пузырь не может опорожняться полностью. В число других заболеваний, которые приводят к неполному опорожнению мочевого пузыря, входят: увеличение предстательной железы, камни в мочевом пузыре и сужение мочеиспускательного канала. Частые рецидивы инфекционного поражения мочевых путей у женщин не являются признаком плохой личной гигиены.
Интерстиальный цистит — редкое хроническое воспалительное заболевание оболочки и тканей мочевого пузыря небактериальной природы, которое может привести к изъязвлению данного органа. Причина возникновения интерстиального цистита не известна.
Радиационный цистит возникает при поражении оболочки мочевого пузыря в ходе радиотерапии, применяемой при лечении рака простаты или злокачественных новообразований тазовой области.
Основные симптомы для всех типов цистита одинаковы. В их число может входить:
- жгучая боль во время мочеиспускания;
- часто возникающая упорная потребность в мочеиспускании;
- чувство неполного опорожнения мочевого пузыря.
Если цистит вызывается бактериальной инфекцией, то возможны:
- боль в нижней области живота, иногда — в нижней области спины;
- повышение температуры тела и озноб.
Инфекция из мочевого пузыря может распространиться выше и перейти на почки, что проявляется сильной болью в области спины. В некоторых особо тяжелых случаях цистита может наблюдаться полная или частичная потеря контроля за функциями мочевого пузыря, вызванная раздражением мышц стенок органа.
Диагностика и лечение
При подозрении на наличие цистита с помощью лабораторных анализов, в т.ч. анализа мочи, необходимо выявить наличие инфекции. До получения результатов анализов врач может назначить антибиотики. Практически любой приступ бактериального цистита устраняется после одного курса антибиотиков. Если никаких признаков скрытого заболевания не выявлено, но рецидивы цистита продолжают возникать, особенно после полового акта, возможно проведение длительного курса антибиотиков в малых дозах. Женщины могут принимать антибиотики один раз в больших дозах после полового контакта или при первых признаках цистита.
Если анализ мочи не выявил наличие бактериальной инфекции, но приступы боли и учащенного мочеиспускания продолжают повторяться, следует предположить развити у пациентае интерстиального цистита. Однако, поскольку некоторые бактерии бывает трудно выявить, возможно назначение антибиотиков, даже если возбудитель инфекции найден не был.
При подозрении на цистит возможно проведение цистоскопии для получения изображения внутренней части мочевого пузыря. Во время исследования может быть взят маленький образец ткани органа. В случае выявления интерстиального цистита может быть рекомендовано исследование, в ходе которого мочевой пузырь растягивается посредством заполнения его водой. С помощью этой процедуры, проводимой под общим наркозом, часто удается снять симптомы заболевания.
Профилактика рецидивов
Чтобы избежать рецидивов цистита необходимо проводить следующие мероприятия:
- часто и полностью опорожнять мочевой пузырь;
- следить за соблюдением личной гигиены;
- подмывать генитальную область перед сексуальным контактом;
- вскоре после полового контакта сходить в туалет;
- использовать не деодорированные туалетные принадлежности, избегать вагинальных дезодорантов;
- не использовать диафрагму или спермицидный крем для контрацепции.
Источник
Испытываете частые позывы к мочеиспусканию и замечаете следы крови в вашей моче. Все это симптомы острого первичного цистита. Этот тип заболевания, а именно: геморрагический цистит, у женщин, мужчин и детей встречается с одинаковой частотой. Он может быть следствием других заболеваний, а также стать причиной серьезных дальнейших осложнений. Как распознать болезнь на первых порах и своевременно провести лечение без тяжелых последствий для здоровья. Об этом мы поговорим далее.

Особенности заболевания
Что такое цистит и в чем особенности геморрагического вида этой болезни. Циститом называют воспаление мочевого пузыря. Принято считать, что этой болезни больше всего подвержены именно женщины в силу своих физиологических особенностей.
Но геморрагический, или же иначе геморроидальный цистит – одна из самых сложных форм заболевания, которое может начаться и у молодой беременной женщины, и у маленького ребенка, и у мужчины пожилого возраста.
Острый геморрагический цистит (код по МКБ 10 N30) – это сильное повреждение слизистой и глубинных тканей мочевого пузыря, которое вызывает расширение стенок сосудов и рост их проницаемости. В результате в мочу поступает кровь. В начале заболевания больной может не обратить внимание на розоватый окрас мочи.
Если болезнь не лечить, уже через несколько дней в моче при мочеиспускании будут видны сгустки крови, она приобретет темно-бурый оттенок и резкий неприятный запах.
По международной классификации болезней десятого пересмотра цистит и острый цистит (код по мкб N30) относят к болезням мочеполовой системы, которые вызывают бактериальные, вирусные и другие инфекционные агенты.
Причины развития заболевания
Существуют многие причины развития болезни. Этот вид цистита может иметь бактериальную или грибковую природу. Его возбудителем также может быть аденовирус. Иногда воспалительный процесс начинается по причинам, не имеющим инфекционного характера.
Рекомендуем ознакомиться:
- вирусный цистит;
- гранулярный цистит;
- кандидозный цистит.
Цистит может развиваться в таких случаях:
- Несвоевременное мочеиспускание, когда мочевой пузырь бывает переполнен длительное время. Привычка терпеть приводит к растяжению мышц мочевого пузыря и нарушению кровообращения в его стенках.
- Вследствие отечности, развития опухолей или анатомических особенностей в уретре на пути оттока урины возникает сужение.
- Опухолевые новообразования в уретре и мочевом пузыре могут стать причиной вторичного инфицирования других органов и, как следствие – цистита.
- Сократительные способности мышц мочевого пузыря – уменьшились.
- Причиной болезни может стать мочекаменная болезнь и камни, которые вышли из почек или возникли в мочевом пузыре и не смогли выйти через мочеполовой канал.
- Попадание в мочеполовую систему бактерий из прямой кишки. Такие нарушения элементарных правил гигиены – довольно распространенные причины болезни. В 80% случаев именно кишечная палочка является причиной развития геморрагического цистита.
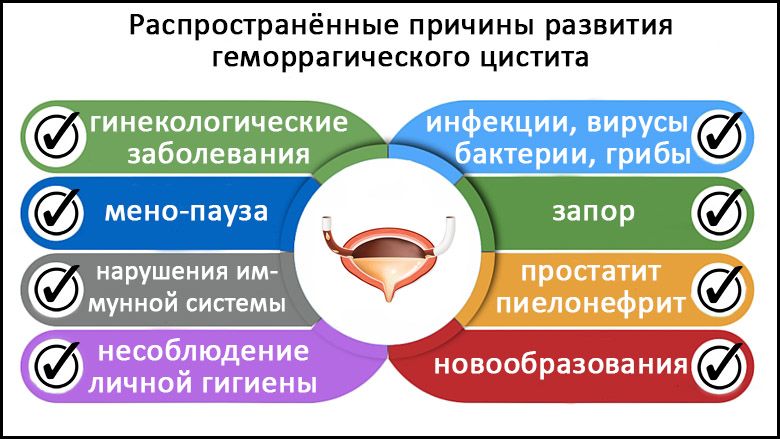
Наиболее частые причины, влияющие на развитие геморрагического цистита
- Снижение иммунитета и стресс. Иногда такое воспаление является сигналом, который говорит о проблемах в эндокринной системе: нарушениях функции щитовидной железы и последствиях сахарного диабета.
- Лечение с введением в мочевой пузырь агрессивных растворов, которые вызывают воспалительный процесс.
- Заболевание может начаться после переохлаждения. Даже если вы слегка промочили ноги, это может стать началом воспалительного процесса.
- Застой крови в органах малого таза, вызванный сидячей работой и малоподвижным образом жизни.
- Постоянные запоры.
- Ношение чрезмерно тесного белья.
- Нездоровый образ жизни: вредные пищевые привычки и регулярное употребление алкогольных напитков.
- Цистит – это возможное проявление неправильного лечения венерических болезней, начала половой жизни или смены сексуального партнера.
- Беременность, при которой многие процессы в организме перестраиваются: меняется гормональный фон, растущий плод давит на мочевой пузырь, происходит застой мочи.
- Опущение мочевого пузыря. Этому подвержены пожилые люди и женщины, у которых было несколько родов.
- Лучевая терапия при лечении опухолей.
- Аденома простаты. Цистит у мужчин очень часто возникает как следствие этого заболевания.
Симптомы болезни
Для геморрагического цистита характерны все те же признаки, которые присутствуют при обычном цистите, но есть и свои особенности. Итак, основными признаками принято считать следующие:
- В начале развития болезни по завершении мочеиспускания в моче можно заметить следы крови. С развитием болезни цвет урины становится более насыщенным, до темно-бурого, появляются сгустки крови. Кроме крови, в моче можно наблюдать хлопья и слизь.
- Частые позывы к мочеиспусканию (30–50 раз за сутки, в том числе и ночью).
- Порция урины, которая выделяется в процессе мочеиспускания, очень маленькая, иногда до нескольких капель. Часто больной вообще не может совершить мочеиспускание, хотя чувствует сильный позыв к этому.
- Резкая боль и жжение при мочеиспускании.
- Острый геморрагический цистит у детей может вызвать сильные болевые ощущения в животе.
- У женщин симптомы болезни – это боли в органах малого таза. У мужчин могут быть болевые ощущения в паху. Но такие болевые ощущения возникают не всегда, поэтому являются второстепенным симптомом.
- Повышение температуры тела.
- Слабость, головокружение, общее недомогание и отсутствие аппетита.

Стоит отметить, что этот вид цистита является весьма коварным: больной может периодически ощущать и обострение симптоматики, и исчезновение большинства указанных симптомов.
Многие воспринимают подобные случаи ремиссии как выздоровление и не оканчивают курс лечения либо же вообще не предпринимают никаких мер к проведению лечения. В результате болезнь переходит в хроническую форму, которая чревата несколькими серьезными осложнениями.
Внимание! Симптомы и лечение заболевания зависят непосредственно от причин, которые спровоцировали воспалительный процесс.
Осложнения
Какими могут быть осложнения геморрагического цистита. Гангренозный цистит – это осложнение, при котором начинается гнойно-воспалительный процесс с отторжением слизистых тканей мочевого пузыря.
Заболевание протекает очень тяжело и сложно поддается лечению. После гангренозного цистита восстановить эластичность тканей мочевого пузыря практически невозможно.
Железодефицитная анемия – следствие сильной потери крови и дефицита железа. Уровень гемоглобина и эритроцитов в крови резко уменьшается, больной постоянно ощущает слабость и общее недомогание. Болезнь поддается длительному лечению железосодержащими препаратами.
Опухолевые новообразования. При геморрагическом цистите на стенках мочевого пузыря могут развиваться как доброкачественные, так и злокачественные опухоли, которые приводят к раку и саркомам.
Пиелонефрит. Как правило, развитие геморрагического вида цистита по условиям возникновения имеет инфекционный характер, поэтому одно из вероятных осложнений – заражение крови и, как следствие – воспаление почек – пиелонефрит. У этого заболевания тоже есть осложнение – почечная недостаточность.
Как видите, геморрагический цистит – это серьезное заболевание, которое может быть чревато тяжелыми осложнениями, а иногда и летальными исходами. Вывод отсюда один: эту болезнь обязательно необходимо лечить, обратившись к врачу незамедлительно, как только вы заметили первые признаки болезни.
Диагностика заболевания
Чтобы поставить правильный диагноз и исключить развитие других заболеваний, необходимо провести следующие анализы:
- Мочевые пробы;
- Цистоскопия;
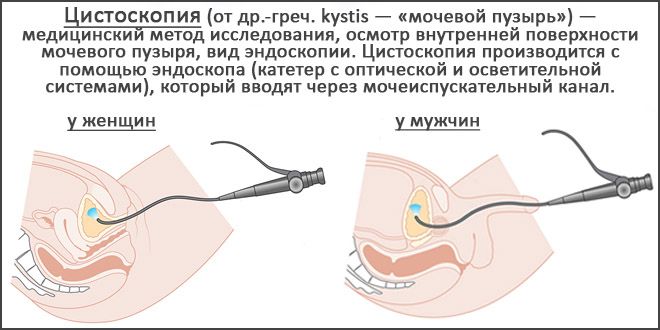
Исследование мочевого пузыря у женщин и мужчин с помощью цистоскопа
- Общий и биохимический анализы крови;
- Общий, бактериологический и биохимический анализы мочи;
- УЗИ органов малого таза.
Кроме перечисленных приемов, для диагностики геморрагического цистита могут использоваться КТ, МРТ и рентген мочевыводящих путей, а также другие методы исследования.
Лечение
Ввиду серьезности заболевания и его возможных осложнений, лечение геморрагического цистита должно осуществляться в условиях стационара. Это тем более обязательно, если больной обратился за помощью несвоевременно и болезнь находится в прогрессирующем состоянии.
Главная задача, которая стоит перед медиками в начале лечения – выявить и устранить причину возникновения воспалительного процесса.
В зависимости от причины, лечение может осуществляться с применением антибактериальной, противогрибковой или противовирусной терапии. Она включает внутривенное введение препаратов для дезинтоксикации, противовоспалительные препараты, а также жаропонижающее.
Рассмотрим приблизительную схему того, как лечить геморроидальный цистит:
Если болезнь имеет бактериальную природу – больной проходит 3-дневный курс антибиотиков, например – ципрофлоксацин, либо же единоразово назначают Монурал. Для более длительного лечения эффективны препараты растительного происхождения (Канефрон).

Антибиотики для лечения геморрагического цистита
Для устранения болевых ощущений больному назначаются спазмальгетики.
При геморрагическом цистите лечение предполагает курс сосудоукрепляющих и кровоостанавливающих препаратов, например – Дицинон.
Схема лечения включает иммуномодуляторы и витаминные добавки (витамины К и С).
Еще одно обязательное условие для того чтобы успешно и быстро вылечить болезнь – питьевой режим. Больному показано обильное питье, для этого подходит клюквенный морс, щелочная минеральная вода и березовый сок.
Лечить геморрагический цистит нужно с использованием препаратов железа, для предотвращения анемии, а также с промыванием мочевого пузыря антисептическими растворами, если произошло большое скопление кровяных сгустков.
Препараты при лечении геморрагического цистита у женщин и мужчин в целом одинаковы и зависят от природы болезни. Если циститом болен ребенок, для курса лечения препараты подбираются менее токсичные или с меньшей дозировкой.
Лечение может быть скорректировано с использованием менее токсичных медикаментов в том случае, если воспаление было вызвано лучевой или химиотерапией.
Внимание! Самолечение может привести к серьезным осложнениям вашего состояния. Обратиться за помощью к врачу необходимо незамедлительно, как только вы обнаружили хотя бы 1-2 из описанных выше симптомов.
В сети можно найти множество средств народной медицины и методов домашнего лечения. Тем не менее обращаем ваше внимание на то, что геморрагический цистит, особенно если речь идет о запущенном состоянии болезни, успешно поддается лечению только при своевременном обращении к специалисту.
Источник