Ддзп позвоночника с болевым синдромом
Среди хронических заболеваний человека патологии позвоночника занимают не последнее место в медицинской практике. Боли в области позвоночного столба, периодически возникающие, а затем исчезающие на какой-то период времени, знакомы многим жителям планеты. Часто люди пренебрегают походом к специалисту для выяснения причины происхождения патологических состояний. А напрасно. Не предпринятые вовремя меры приводят к возникновению в организме необратимых явлений, существенно снижающих качество жизни больного. К таким патологиям относится и ДДЗП.
Диагноз «ДДЗП» — что это такое?
Дегенеративно-дистрофическое заболевание позвоночника (ДДЗП) – патология периферических отделов нервной системы, которая принадлежит к группе наиболее распространённых хронических болезней человека, имеет рецидивирующий характер и нередко приводит к инвалидности.
Наиболее часто заболевание встречается у лиц трудоспособного возраста. К сожалению, на сегодняшний день нет общепринятой точки зрения на происхождение ДДЗП. Что это значит? Не существует достаточных и эффективных методов выявления и лечения болезни.
Считается, что возникновение патологии происходит по нескольким причинам:
- вследствие локальных перегрузок позвоночных двигательных сегментов (ПДС);
- из-за декомпенсации в трофических системах.
Ввиду того что ДДЗП – заболевание, которое длится годами, происходящие в организме пациента изменения становятся необратимыми. Поэтому полное выздоровление больного в большинстве случаев невозможно. Терапевтические мероприятия направлены лишь на восстановление нормальной функции позвоночника и устранение клинических проявлений болезни.
Причина всему – остеохондроз
Заболевание приводит к сбою функции двигательных сегментов позвоночника, что влечет за собой последовательные нарушения в работе всего организма человека. Как это происходит? Считается, что остеохондроз выступает пусковым механизмом возникновения ДДЗП. Что это за патология? В медицинской практике стран СНГ остеохондрозом принято называть дистрофические изменения в хрящевых структурах позвоночного столба. Причиной остеохондроза являются:
- генетическая предрасположенность,
- нарушения сосудистого питания дисков,
- гиподинамия,
- плохо организованное рабочее место (неудобный стул или стол),
- физическая работа с подъемом тяжести,
- избыточный вес.

Постепенное изменение структуры хрящей приводит к снижению подвижности позвонков, сокращению расстояния между ними, нарушению питания прилегающих к позвоночнику тканей. Если запущенный процесс не остановить, развивается вертебральный или экстравертебральный синдром. Различают 4 причины, вследствие которых указанный синдром формируется:
- компрессионная – заболевание начинает проявляться вследствие механической перегрузки двигательных сегментов позвоночника, приводящей к сдавливанию нервных корешков;
- дисфиксационная – патология возникает вследствие ослабления фиксации двигательных сегментов позвоночника;
- дисгемическая причина – патология возникает на фоне нарушения микроциркуляции тканей, прилегающих к межпозвонковому диску в месте поражения позвоночника;
- асептико-воспалительная причина – патология возникает на фоне воспалительного процесса в двигательных сегментах позвоночника.
Строение позвоночника
Позвоночник представляет собой совокупность позвонков, каждый из которых образован телом и дугой. Позвонки располагаются друг над другом и образуют столб, в центральной части которого проходит спинномозговой канал – своеобразный тоннель, пронизанный нервами и сосудами.
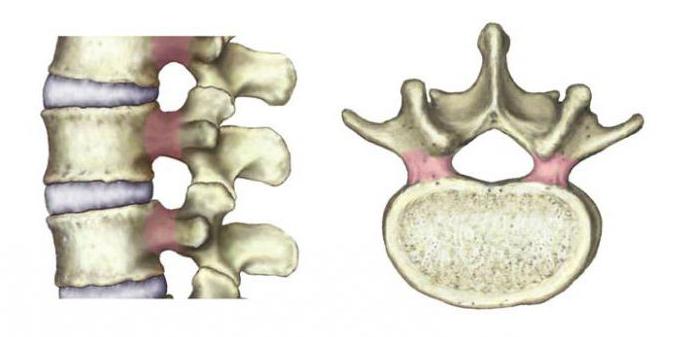
Позвонки разделены хрящами – межпозвонковыми дисками, состоящими из фиброзного кольца и пульпозного ядра. Кольцо принимает на себя часть нагрузки, приходящейся на диск. В молодом организме пульпозное ядро на 90% состоит из воды, однако, с течением времени содержание жидкости в нем снижается. Пульпозное ядро – амортизатор, который изменяет свою форму под действием нагрузки, тем самым обеспечивая подвижность позвоночника и защищая его от разрушения.
Позвоночный столб со всех сторон укреплен связками и мышечным корсетом. Крепкие мышцы и связки снижают нагрузку на диски и суставы. Однако с годами, под воздействием различных факторов, происходит снижение эластичности хрящевой ткани. Запускается механизм формирования болезненных состояний.
Как возникает патологический процесс
Нарушение осанки, лишний вес, поднятие тяжестей, длительное нахождение в неправильной некомфортной позе и другие факторы приводят к тому, что в диске начинает снижаться содержание жидкости, пропадает эластичность хрящевой структуры. Под воздействием вышеуказанных факторов возрастает нагрузка на фиброзное кольцо, его волокна рвутся. В местах разрыва возникает воспалительный процесс, образуется рубцовая ткань.
Когда рубцевание приобретает большие масштабы, происходит перекрытие кровеносных сосудов, питающих межпозвоночные диски. Постепенно высота диска уменьшается, вследствие чего расстояние между соседними позвонками сокращается, растягиваются и провисают связки, увеличивается нагрузка на межпозвонковые суставы. В итоге происходит разрушение хряща. Запускается механизм формирования ДДЗП. Что это значит? Волокна фиброзного кольца под давлением выходят за пределы тела позвонка, спаянные с ними края позвонка также меняют свое правильное положение, образуются костные выросты – остеофиты. Межпозвонковый диск зажимается, при этом резко снижается подвижность позвоночника. Нередко при этом возникает болевой синдром.
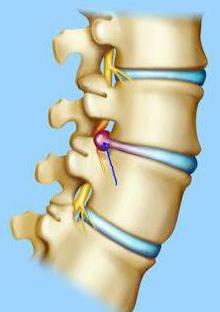
Грыжа межпозвонкового диска также может стать причиной развития патологии. Грыжей называют часть пульпозного ядра, которая прорвала фиброзное кольцо, вышла за его пределы и оказывает давление на нервные корешки спинного мозга.
Понятие и классификация дорсопатий
Патологические состояния позвоночника, которые не связаны с заболеванием внутренних органов и сопровождаются болевым синдромом, объединяют в отдельную группу заболеваний с названием дорсопатия. В соответствии с международными стандартами, все виды дорсопатии делятся на три группы:
- деформирующие дорсопатии – к ним относятся деформации позвоночного столба, вследствие изменений в межпозвонковых дисках: к этой группе относят кифоз, сколиоз, лордоз, спондилолистез, остеохондроз;
- спондилопатии – к ним относятся все травматические и воспалительные спондилопатии;
- прочие дорсопатии – проявления боли в области шеи, тела или даже конечностей, которые не являются следствием смещения дисков или нарушения функций спинного мозга.
В зависимости от места возникновения патологии различают: ДДЗП грудного и пояснично-крестцового отделов позвоночника, а также ДДЗП шейного отдела позвоночника. Что это такое, разберемся чуть позже. Характерной особенностью патологии является то, что симптомы заболевания в каждой из областей локализации, с одной стороны, весьма схожи, с другой – имеют свои отличительные черты.
Виды ДДЗП
Часто патологические состояния возникают в поясничном отделе позвоночника. Согласно мнению большинства врачей, главной причиной этого является прямохождение человека, за что он, собственно, и расплачивается. Конечно же, заболевание не возникает на пустом месте, а формируется под воздействием ряда факторов (ухудшения питания, нарушения работы лимфатической системы в тканях межпозвоночных дисков и др).
- ДДЗП шейного отдела позвоночника. Что это такое? Как правило, это дорсопатия, возникающая в области шеи, переднем отделе грудной клетки, в руках. Некоторые больные отмечают жгучую ноющую боль между лопаток, похожую на проявления стенокардии. При шейной дорсопатии наблюдается усиление боли при поворотах или наклонах головы. При патологии грудного отдела позвоночника могут возникать загрудинные боли.
- ДДЗП поясничного отдела позвоночника. Может сопровождаться нарушением чувствительности области паха и внутренней поверхности бедер. Боль может возникать одновременно в обеих ногах; проявляться снижением чувствительности в пояснице и чувствительности больших пальцев ног. Стреляющая боль, снижение чувствительности голени, боли в стопе, паралич голени и ягодиц, потеря тазовых функций – все это симптомы дорсопатии поясничного отдела или ДДЗП пояснично-крестцового отдела позвоночника.
Терапевтические меры
Проявления патологического процесса в позвоночнике зависят от стадии развития болезни, а также от области и масштабов поражения. Основным проявлением патологии является болевой синдром. Как отмечалось выше, причиной боли могут выступать мышечные спазмы, сдавленные межпозвоночной грыжей нервные корешки спинного мозга и др. Часто боль возникает не только в области позвоночника, но и передается в другие части тела. Помимо боли в области поражения, возможно снижение чувствительности, а также мышечная слабость.
Терапия при дегенеративно-дистрофическом заболевании позвоночника позволяет замедлить течение болезни и улучшить качество жизни пациента. Комплекс терапевтических мер направлен на то, чтобы:
- купировать боль,
- замедлить разрушение хряща,
- улучшить кровообращение окружающих позвоночник мягких тканей,
- уменьшить компрессию позвонков друг на друга,
- вернуть пациенту двигательную способность.
К терапевтическим методам относятся использование медикаментозных препаратов, физиотерапия, лечебная физкультура.
ДДЗП: лечение медикаментами
Устранить проявление боли можно посредством приема противовоспалительных нестероидных препаратов, таких как «Ибупрофен», «Кетопрофен», «Диклофенак». Использование этих препаратов, однако, нередко связано с возникновением побочных эффектов. В таком случае можно прибегнуть к приему селективных средств — это «Лорноксикам», «Нимесулид», «Мелоксикам».

При возникновении застойных явлений в мышцах и нарушении их кровообращения прибегают к применению раствора лидокаина в совокупности со стероидными гормонами. Эта мера помогает снять острую боль.
Частично облегчить состояние и устранить болевой синдром можно с помощью лечебного обезболивающего пластыря («Дорсапласт», «Нанопласт» и др.). Кроме того, что пластырь купирует боль, он еще обеспечивает и противовоспалительное действие – воздействует на пораженную область магнитным полем. Использовать пластырь рекомендуют как в период обострения для быстрого купирования боли, так и курсами. Средство не содержит стероидов, использовать его весьма комфортно: пластырь не сковывает движений, не имеет запаха, не оставляет следов на коже и одежде.
Физиотерапия и ортопедические корсеты
Одновременно с использованием медикаментозных препаратов в лечении ДДЗП активно применяют ортопедические корсеты, которые снижают болевой синдром посредством фиксации поврежденного сегмента позвоночника. Если патологический процесс затрагивает шейный отдел позвоночника, используют воротник Шанца. Изделие не только оказывает согревающее действие, но и временно снижает подвижность позвоночника в зоне поражения, купирует мышечный спазм, обеспечивает благоприятные условия для восстановления поврежденных структур.
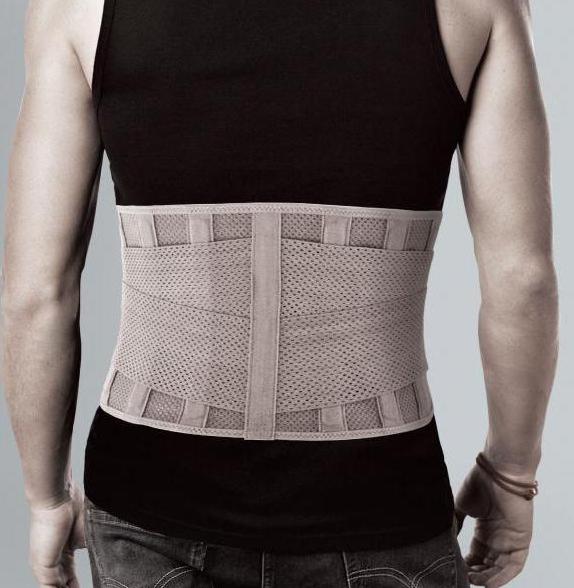
При патологии грудного отдела позвоночника используют полужесткие корректоры, которые грамотно распределяют нагрузку по всему позвоночнику, разгружая пораженный участок. Если проблема возникает внизу спины, используют пояснично-крестцовые корсеты. Нередко прибегают к использованию ортопедических стелек, снимающих часть ударной нагрузки с позвоночника.
Купировать боль помогают также и физиотерапевтические процедуры. К ним относятся: электрофорез, массаж, УВЧ, ультразвуковая терапия, магнитотерапия.
Остановить разрушение хряща
Как упоминалось выше, терапия при ДДЗП направлена не только на устранение боли. Очень важно при таком диагнозе остановить процесс разрушения хрящевой ткани. Для этого существует целый комплекс медикаментозных препаратов – хондропротекторов. К ним относятся: «Хондроитина сульфат», «Глюкозамин» и др. Часто для усиления эффекта препараты принимают совместно. В такой ситуации необходима точная дозировка медикаментов. Как правило, суточная доза «Глюкозамина» составляет 1000–1500 мг, «Хондроитина сульфата» – 1000 мг.
Улучшить кровообращение в тканях пораженной области можно с помощью антиагрегантов и ангиопротекторов, к которым относятся препараты «Пентоксифиллин», «Актовегин». Витамины группы B (например, «Нейромультивит») помогают сбалансировать обменные процессы в организме.
В период реабилитации нередко прибегают к процедуре вытяжения позвоночника, которая помогает увеличить расстояние между позвонками и уменьшить их влияние друг на друга. Важно также постоянно поддерживать двигательную активность, укреплять мышечный корсет посредством лечебной физкультуры.
Диагностика
На сегодняшний день методику выявления дегенеративно-дистрофического заболевания позвоночника нельзя назвать совершенной и достоверной. Как и любое другое заболевание, диагностику ДДЗП начинают с врачебного осмотра. Врач при разговоре с пациентом определяет местонахождение боли, выявляет факторы, которые могут усиливать болевой синдром (например, изменение местоположения тела). Специалист также выясняет у больного наличие перенесённых травм позвоночника и сопутствующих заболеваний.
Далее врач обследует околопозвоночные мышцы методом пальпации. Это позволяет выявить наличие мышечного напряжения или выпадение позвонка. Лабораторная диагностика подразумевает исследование крови пациента и проводится с целью установления наличия или отсутствия в организме инфекционных процессов.

Конечно, наиболее информативным методом диагностики патологии является рентгенография позвоночника, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Электронейромиография (ЭНМГ) позволяет определить причину поражения нерва.
Источник

Болевой синдром позвоночника поясничного отдела может возникать в любом возрасте. Он в равной степени поражает как мужчин, так и женщин. Впервые бол в области поясницы может появиться в раннем возрасте, в 12 – 15 лет. Это связано с тем, что в этот период происходит активная гормональная перестройка организма. У девочек и мальчиков в это время идет формирование костного кольца таза, наблюдаются изменения в составе гормонов.
Все это может негативно сказываться на фиброзном кольце межпозвоночных дисков. Они обеспечивают надежную защиту корешковых нервов, отходящих от структур спинного мозга через фораминальные отверстия в телах позвонков. Если высота межпозвоночных дисков снижается, то происходит защемление корешковых нервов, что неизбежно вызывает поясничный болевой синдром.
Поясничный синдром не всегда является характерным клиническим признаком остеохондроза. Часто это состояние возникает при менструальном синдроме у женщин, почечной и печеночной колике, развитии спаечной болезни после хирургической операции на органах брюшной полости и малого таза. Проводить дифференциальную диагностику и устанавливать точную причину появления боли должен только врач. Следует отказаться от идеи самостоятельно определить у себя диагноз и провести лечение. Это может привести к крайне негативным последствиям.
Очень часто синдром поясничного отдела, развивающийся на фоне дегенерации межпозвоночных дисков провоцирует нарушение функции внутренних органов брюшной полости и малого таза. Поэтому у пациента возникает ощущение, что на самом деле его беспокоит кишечник, желчный пузырь, мочевой пузырь и т.д. При проведении тщательной диагностики оказывается, что все нарушения были спровоцированы нарушением иннервации, связанной с компрессией корешкового нерва. После проведенного успешного лечения методами мануальной терапии у таких пациентов боли в области поясницы полностью проходили и восстанавливалась работа внутренних органов брюшной полости и малого таза.
В этой статье рассмотрим распространённые причины синдрома поясничной боли и способы проведения эффективного и безопасного лечения. При появлении подобного симптома рекомендуем как можно быстрее обратиться на прием к вертебрологу. В Москве можно записаться на бесплатный прием вертебролога в клинике мануальной терапии «Свободное движение». Там работают опытные доктора, которые в ходе мануального обследования смогут поставить точный диагноз и назначат индивидуальный курс терапии.
Причины синдрома поясничной боли
Синдром поясничной боли может возникать по ряду причин. На первом месте по частоте распространения стоит пояснично-крестцовый остеохондроз. Поражается чаще всего межпозвоночный диск L5-S1. На него приходится условный центр тяжести человеческого тела. При ходьбе, беге, прыжках и просто при положении тела стоя на данный межпозвоночный диск оказывается колоссальная амортизационная и физическая нагрузка. Поэтому при малейшем нарушении в процессе его диффузного питания запускается процессе дегенеративных дистрофических изменений. Очень быстро они провидят к тому, что ткани межпозвоночного диска обезвоживаются, разрушаются и замещаются отложениями солей кальция. При появлении остеофитов на поверхности межпозвоночных дисков развивается первичный синдром поясничной боли.
Межпозвоночная грыжа – еще одна частая причина появления синдрома поясничной боли. Это осложнение длительно протекающего остеохондроза позвоночного столба. При данном заболевании нарушается процесс диффузного питания фиброзного кольца межпозвоночного диска. Собственной кровеносной сети у межпозвоночного диска нет. Он может получать жидкость и растворенные в ней питательные вещества, и кислород для окисления в том числе, только при активной работе мышц, расположенных вдоль позвоночного столба. Если человек ведет малоподвижный образ жизни, занят сидячей работой или имеется избыточную массу тела, то его поясничные мышцы практически не работают. Они постоянно находятся в состоянии статического напряжения. Это блокирует полностью процесс диффузного питания хрящевой ткани межпозвоночного диска.
В результате этого фиброзное кольцо утрачивает свою эластичность, забирает часть жидкости из расположенного внутри него пульпозного ядра, лопается и возникает межпозвоночная грыжа. Она сдавливает окружающие мягкие ткани, провоцирует воспаление и вызывает острый синдром поясничной боли.
Другие причины возникновения синдрома поясничной боли включают в себя:
- заболевания внутренних органов брюшной полсти и малого таза;
- опухолевые процессы в области поясницы;
- инфекционные заболевания структур спинного мозга и дуральных оболочек;
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие ревматоидные процессы, приводящие к образованию избыточного количества рубцовой ткани возле позвоночника;
- травмы спины, приводящие к растяжению и разрыву связочного и сухожильного аппарата, гематомам внутри паравертебральных мышц, трещинам и переломам в области тел позвонков и их остистых отростков.
Боль могут вызывать спазм подвздошно-поясничной мышцы, миофасциальный, фасеточный и мышечно-тонический синдром, поражение поясничного нервного сплетения и т.д. Рассмотрим наиболее частые клинические случаи возникновения боли в области поясницы.
Синдром подвздошно-поясничной мышцы
Синдром поясничной мышцы является частой причиной боли. В большинстве случаев подвздошно-поясничный синдром развивается в молодом возрасте и является следствием травматического воздействия на одноименную мышцу.
Она участвует в сгибании и разгибании туловища, приведении и отведении бедра. Поэтому резкие и чрезмерные движения в этих направлениях могут привести к появлению внутренних гематом. Постепенно в этих местах начинается процесс рубцевания, с замещением физиологической ткани, состоящей из миоцитов. Хронический синдром подвздошно-поясничной мышцы может привести к частичному параличу и даже инвалидности вследствие невозможности самостоятельного передвижения в пространстве.
Первые симптомы синдрома подвздошно-поясничной мышцы включают в себя острую боль, появляющуюся при попытке перейти из положения лежа в положение сидя. Также начинают появляться трудности со сгибанием ноги в коленном и тазобедренном суставе.
Начинать лечение синдрома подвздошно-поясничной мышцы необходимо на ранней стадии. Это позволит полностью устранить очаги патологической деформации миоцитов и восстановить физическую активность пациента. Чаще всего для лечения пояснично-подвздошного синдрома используются методы мануальной терапии в сочетании с кинезиотерапия и лечебной гимнастикой.
Мышечно-тонический синдром поясничного отдела
Еще одна распространенная у молодых людей причина боли в пояснице – это мышечно-тонический синдром поясничного отдела, который может возникать при ряде негативных факторов влияния. К потенциальным причинам появления мышечного поясничного синдрома можно отнести:
- дистрофию мышечного каркаса спины;
- накопление в миоцитах молочной кислоты после длительной изнурительной физической нагрузки;
- разрывы и растяжения связок, сухожилий и мышц в области поясницы;
- искривление позвоночника и нарушение осанки;
- дефицит магния, кальция, железа в рационе питания, в результате чего возникает нарушение электролитного баланса крови и железодефицитная анемия;
- диабетическая ангиопатия и нейропатия.
Болевой синдром поясничного отдела проявляется в виде тонических судорог, возникающих спонтанно, после воздействия определённых негативных факторов. Спровоцировать боль может психоэмоциональный стресс, тяжелая физическая работа, простудное вирусное заболевание, переохлаждение или перегревание тела.
Клинические симптомы поясничного синдрома включают в себя скованность движений, ощущение слабости в теле, резкую боль, распространяющуюся по ногам.
Фасеточный синдром поясничного отдела
Фасет-синдром поясничного отдела – это осложнение других патологий, при которых происходит разрушение межпозвоночного диска и снижение его высоты. В нормальном состоянии стабильность фасеточных суставов между соседними телами позвонков обеспечивается за счет упругости межпозвоночного диска. При его деформации на сустав оказывается повышенная амортизационная нагрузка. В результате этого он начинает разрушаться и деформироваться.
Фасеточный синдром поясничного отдела значительно снижает качество жизни человека, постепенно приводит к полной обездвиженности позвоночного столба. При отсутствии своевременного и адекватного лечения могут возникать компрессионные поражения корешковых нервов, что негативно скажется на функционировании внутренних органов брюшной полости и малого таза.
Клинические симптомы фасеточного синдрома поясничного отдела напоминают остеохондроз и его осложнения:
- боль в области поясницы;
- скованность движений;
- хруст в позвоночнике при резких движениях;
- онемение в нижней конечности на стороне поражения;
- сглаженность поясничного лордоза и искривление осанки в одну из сторон;
- синдром мышечного натяжения.
Для лечения фасеточного синдрома поясничного отдела необходимо в первую очередь устранить компрессию. Для этого используется метод тракционного вытяжения позвоночного столба. После купирования острой боли начинается индивидуальное лечение того заболевания, которое спровоцировало поражение фасеточных позвоночных суставов.
Синдром поражения поясничного сплетения
Синдром поражения поясничного сплетения — это тяжелейшая неврологическая патология. Поясничное нервное сплетение формируется из ответвлений 4-го поясничного и 12-го грудного корешковых нервов. Затем оно распадается на бедренный, подвздошные, латеральный кожный и другие нервы, отвечающие за иннервацию нижней конечности с левой и с правой стороны.
Поясничный вертеброгенный синдром, связанный с поражением нервного сплетения приводит к частичному параличу нижней конечности на стороне поражения. Постепенно нарушается кожная чувствительность. Острая боль присутствует только в первые 2 недели. Затем начинается атрофия нервного волокна и на смену острой боли приходит притупление чувствительности и её полное выпадение по ходу тех нервов, которые были повреждены тотально. Пациент испытывает парестезии, чувство ползающих по ноге мурашек. Начинаются проблемы с самостоятельным передвижением.
Лечение пояснично-крестцового синдрома
Пояснично-крестцовый синдром необходимо своевременно диагностировать и лечить. Это опасное состояние, поскольку оно является не самостоятельным заболеванием, а лишь комплексом клинических признаков.
Лечение поясничного синдрома можно проводить с применением методов мануальной терапии. Широко используется массаж и остеопатия – они позволяют в полной мере восстановить микроциркуляцию крови и лимфатической жидкости в очаге патологических изменений. Затем применяется тракционное вытяжение позвоночного столба – данная процедура призвана увеличить межпозвоночные промежутки и создать благоприятные условия для восстановления поврежденной хрящевой ткани межпозвоночных дисков.
Лечебная гимнастика и кинезиотерапия позволят укрепить мышечный каркас спины и восстановить нарушенное диффузное питание межпозвоночного диска. Рефлексотерапия в лечении пояснично-крестцового синдрома позволяет снять мышечное напряжение, купировать боль, устранить воспалительную реакцию и запустить процесс естественной регенерации тканей за счет использования скрытых резервов человеческого организма.
Курс лечения всегда разрабатывается индивидуально. Он также может включать в себя лазерное воздействие, физиотерапию и многое другое. В зависимости от установленного диагноза врач должен разработать индивидуальный курс лечения для пациентов.
В Москве можно пройти полноценное безопасное лечение любого поясничного синдрома в клинике мануальной терапии «Свободное движение». Там предлагается бесплатный прием врача вертебролога или невролога. Этот специалист в ходе осмотра пациента сможет поставить точный диагноз и назначить эффективное лечение.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(0) чел. ответили полезен
Источник
