Что такое синдром блуждающих личинок
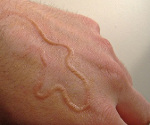
Кожная мигрирующая личинка. Диагностика и лечение
• Распространенное заболевание у путешественников, вернувшихся из тропических стран.
• Точная заболеваемость в США неизвестна, поскольку учета данного заболевания не ведется. В обзоре Центра контроля заболеваемости приводятся сведения о том, что 35-52% собак в приютах для животных заражены глистами, способными вызвать заболевание у человека. Кожная мигрирующая личинка — вторая по распространенности глистная инфекция.
• В нашей стране инфекция встречается преимущественно во Флориде и на побережье Мексиканского залива.
• Дети болеют чаще, чем взрослые.
• Вызывается присутствующими у собак и кошек кровососущими нематодами (кривоголовками), например, Ancylostorna braziliense, Ancylostoma caniurri.
• Яйца глистов передаются с экскрементами собак и кошек.
• Личинки выводятся во влажном теплом песке/почве.
• В стадии инфицирования личинки проникают в кожу.
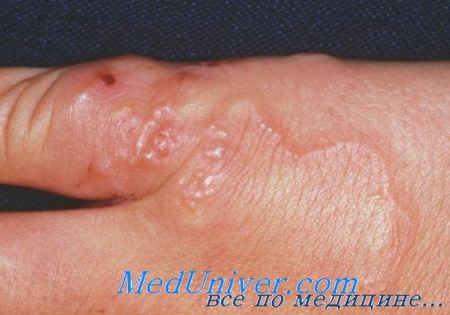
Диагностика кожных мигрирующих личинок
Диагноз кожных мигрирующих личинок устанавливается на основании анамнеза и клинической картины.
• Приподнятые над поверхностью серпигинозные или линейные красновато-коричневые ходы длиной 1-5 см.
• Сильный зуд.
• Симптомы продолжаются в течение нескольких недель или месяцев.
• Нижние конечности, в частности стопы (73%), ягодицы (13-18%) и живот (16%)
• Не показаны. В редких случаях при анализе крови выявляется эозинофилия или повышение уровня иммуноглобулина Е.
Дифференциальная диагностика кожных мигрирующих личинок
В случаях инфицирования кожной мигрирующей личинкой нередко ошибочно предполагают следующие заболевания:
• Кожные грибковые инфекции. Очаги представляют собой характерно шелушащиеся бляшки и кольцевидные пятна с разрешением в центре. Если серпигинозный ход кожной мигрирующей личинки имеет кольцевидную форму, часто неверно предполагается дерматофития.
• Контактный дерматит. Отличие заключается в расположении очагов, наличии везикул и отсутствии классических серпигинозных ходов.
• Мигрирующая эритема при болезни Лайма. Очаги обычно представляют собой кольцевидные пятна или бляшки, но не имеют серпигинозной формы и не приподняты над поверхностью кожи.
• Фитофотодерматит. В острой фазе фитофотодерматит проявляется отеком и везикулами, позднее возникают очаги поствоспалительной гиперпигментации. Такие очаги могут возникать после посещения пляжа, однако их причиной является не инфицированный личинками песок, а приготовление напитков с соком лайма.
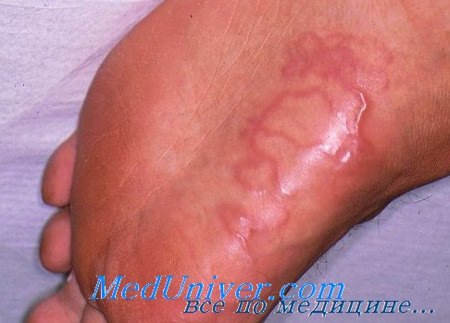
Лечение заражений кожными мигрирующими личинками
• Тиабендазол перорально — единственный препарат, утвержденный Федеральным агентством по контролю лекарств, для лечения больных с кожной мигрирующей личинкой.
Из таблеток по 500 мг можно приготовить местный крем (15%) на водорастворимой основе. Испытаний эффективности системной и местной лекарственных форм было немного, и проводились они в еще 1960 гг.
Крем является хорошим выбором для детей, которые не могут проглотить таблетку. — Рекомендуемая доза для перорального приема -25 мг/кг каждые 12 часов в течение 2-5 дней (доза не должна превышать 3 г в день). Крем наносится местно 2-3 раза в день в течение пяти дней на личиночные ходы с захватом 2-3 см кожи над очагами.
— Эффективность составляет 75-89% при системной терапии и 96-98% при местном лечении.
— Системная терапия переносится несколько хуже; побочные реакции включают тошноту (49%), рвоту (16%) и головную боль (7%). Побочных эффектов для местных препаратов не отмечено.
• Ивермектин (стромектол) (не утвержден Федеральным агентством по контролю лекарств для этого применения).
— Рекомендуется однократная доза, составляющая 0,2 мг/кг (12-24 мг).
— Эффективность при однократной дозе составляет 100%.
— В серии из шести испытаний побочных эффектов не отмечено.
— Многие специалисты считают это средство препаратом выбора.
• Албендазол успешно назначается более 25 лет, но также не утвержден Федеральным агентством по контролю лекарств для этого применения.
— Рекомендуемая доза составляет 400-800 мг в день в течение 3-5 дней.
— Эффективность превышает 92%.
— Ежедневно в течение трех дней и более применяется доза 800 мг, побочные эффекты со стороны желудочно-кишечного тракта могут отмечаться у 27% пациентов.
• Криотерапия неэффективна и даже вредна, ее необходимо избегать.
• Антигистаминные препараты могут облегчить зуд.
• При присоединении вторичной инфекции необходимо назначить антибиотики.
• Детские песочницы необходимо закрывать от животных.
• Для владельцев домашних животных: не допускайте животных на пляжи, при необходимости лечите их от глистов и надлежащим образом убирайте экскременты.
• Наблюдение необходимо при персистируютцих очагах.
Клинический пример поражения кожными мигрирующими личинками. Мать 18-месячного мальчика обратилась к врачу по поводу зудящих высыпаний на стопах и ягодицах ребенка. Врач, впервые осматривавший мальчика, установил ошибочный диагноз дерматофитии гладкой кожи. Лечение кремом с клотримазолом не увенчалось успехом. Ребенок не мог спать из за постоянного зуда и терял вес вследствие ухудшения аппетита. Его госпитализировали в отделение интенсивной терапии, где лечащий врач выяснил, что до первого визита к врачу семья возвратилась из поездки на Карибское побережье. Ребенок играл на пляжах, куда часто забегали местные собаки. Врач распознал серпигинозную картину высыпаний мигрирующей кожной личинки и успешно вылечил ребенка с помощью местного применения тиабендазола.
— Также рекомендуем «Атопический дерматит. Причины и диагностика»
Оглавление темы «Поражения кожи»:
- Чесотка. Диагностика и лечение
- Кожная мигрирующая личинка. Диагностика и лечение
- Атопический дерматит. Причины и диагностика
- Лечение атопического дерматита. Профилактика
- Контактный дерматит. Причины и диагностика
- Лечение контактного дерматита. Профилактика
- Экзема кистей. Причины красноты, сухости, трещин кистей
- Лечение экземы кистей. Терапия сухости, трещин и красноты кистей
- Психогенный дерматоз — нейродермит. Причины и диагностика
- Лечение нейродермита — психогенных дерматозов. Профилактика
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 28 декабря 2017;
проверки требуют 2 правки.
Larva migrans (лат.) — гельминтоз, обусловленный мигрирующими в коже и/или во внутренних органах человека личинками несвойственных ему гельминтов животных, как правило, не достигающих в организме человека половой зрелости. Различают кожную и висцеральную формы болезни.
Яйца гельминтов созревают в воде, почве или песке, обычно теплых и тенистых местах. Заражение происходит при ходьбе босиком, играх в песке, загрязнённом фекалиями животных.
Кожная форма larva migrans[править | править код]
Возбудителями кожной формы (лат. larva migrans cutanea) являются трематоды из семейства Schistosomatidae, паразитирующие на водоплавающих птицах, некоторые нематоды (Ancylostoma caninum, Ancylostoma brasiliensis, Strongyloides и др.), внедрившиеся в толщу эпидермиса личинки полостных оводов рода Gastrophilus (см. миазы).
Личинки гельминтов при контакте человека с почвой или водой проникают в кожу, располагаясь в зернистом слое эпидермиса или в более глубоких слоях, откуда они вновь мигрируют в эпидермис. Через некоторое время после заражения на теле хозяина появляется ползучий красноватый валик, передвигающийся по коже и дающий различные фигуры хода. В коже развивается местная аллергическая реакция, сопровождающаяся полиморфно-ядерной инфильтрацией, отёком, расширением капилляров и нередко разрушением клеток под действием паразитарных протеаз. После гибели личинок обычно наступает полное выздоровление.
Клинические проявления развиваются вскоре после инвазии и характеризуются возникновением чувства жжения, покалывания или зуда в месте внедрения гельминта. В случае заражения шистосоматидами на коже соответственно внедрению церкарий появляются папулезные элементы, превращающиеся спустя 1—3 дня в корочки, часто наблюдается местная или распространённая крапивница (зуд купальщиков, шистосоматидный дерматит). Нередко отмечаются кратковременная лихорадка, признаки общего недомогания, более выраженные при повторном заражении. Спустя 1—2 недели (реже 5—6 недель) наступает выздоровление. Аналогичная картина может наблюдаться в ранней стадии нематодозов у человека. В случае инвазии личинками нематод развивается линейный аллергический дерматит, распространяющийся в соответствии с продвижением личинки (со скоростью 1—5 см в сутки). Продолжительность патологических явлений может достигать 4—6 мес, редко более.
В гемограмме больных кожной формой larva migrans — преходящая эозинофилия. В соскобах кожи можно найти остатки личинок.
Висцеральная форма larva migrans[править | править код]
Возбудителями висцеральной формы (лат. larva migrans visceralis) являются личинки цестод (Sparganum mansoni, Sparganum proliferum, Multiceps spp.) и нематод (Тохосаra caninum, Тохосаrа mysах, Тохоаscaris leonina, Filarioidea, Нераticolа[уточнить] и др.) плотоядных животных.
Человек заражается в результате заглатывания яиц гельминтов с водой и пищевыми продуктами и становится промежуточным хозяином паразитов. Заболевание регистрируется преимущественно у детей 1—4 лет.
В случае заражения цестодами в кишечнике человека из яиц гельминтов выходят личинки, проникающие через кишечную стенку в кровь и достигающие различных внутренних органов, где они трансформируются в пузыревидные личинки, достигающие 5—10 см в диаметре, которые сдавливают ткани и нарушают функцию соответствующих органов.
Клинические проявления болезни развиваются спустя 4—5 месяцев после заражения и в начальной стадии характеризуются нерезко выраженными признаками интоксикации: наблюдается плохое самочувствие, возможна аллергическая экзантема. В дальнейшем присоединяются и нарастают симптомы, обусловленные локализацией паразита в органах. Наиболее тяжелая клиническая картина наблюдается при поражении центральной нервной системы.
Личиночные стадии цепней (ценуры, цистицерки) располагаются преимущественно в оболочках и веществе головного мозга, вызывая клиническую картину объемного процесса (цистицеркоз, ценуроз головного мозга). У больных наблюдаются головная боль, признаки церебральной гипертензии, очаговые симптомы, эпилептиформные судороги. Кроме головного мозга, личинки могут располагаться в спинном мозге, глазу, серозных оболочках, межмышечной соединительной ткани и т. д.
Инвазия яйцами нематод-паразитов животных (например, токсокароз, токсаскароз и др.) сопровождается тяжёлой общей аллергической реакцией с лихорадкой неправильного типа, сухим кашлем, приступами бронхиальной астмы, аллергической экзантемой. При рентгенографии выявляются в лёгких «летучие» эозинофильные инфильтраты. Нередко наблюдается гепатомегалия с развитием желтухи и нарушением функциональных проб печени; в биоптатах печени обнаруживаются эозинофильные гранулёмы. Аналогичные изменения могут быть найдены в почках, кишечной стенке, миокарде и других тканях.
Гемограмма таких больных характеризуется значительной эозинофилией (50—90 %); возможна лейкемоидная реакция, СОЭ повышена. Часто обнаруживается гиперглобулинемия.
Заболевание склонно к рецидивирующему течению, продолжительность его достигает 5—8 месяцев (иногда до 2 лет).
Прогноз: серьёзный, при отсутствии лечения возможны летальные исходы.
Диагностика проводится с учётом клинико-эпидемиологических данных, диагноз подтверждается инструментальными (эндоскопия, рентгенография и др.) и сероиммунологическими (РСК, РПГА, ИФА, реакция микропреципитации и др.) методами, применяют морфологическое изучение биоптатов органов. Дифференцировать волосатик[уточнить] необходимо от искусственно вызванной крапивницы (urticaria factitia), чесотки.
Лечение: назначают тиабендазол (минтезол) по 25—50 мг/кг в сутки или мебендазол (вермокс) взрослым по 200 мг в сутки в течение 5—7 дней. Рекомендуется повторный курс спустя 1—2 мес.
Примечания[править | править код]
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
Литература[править | править код]
- Е. П. Шувалова Инфекционные болезни
- [1] — этот источник не заслуживает доверия
Источник
Синдром «мигрирующей личинки»
Синдром «мигрирующей (блуждающей) личинки» (синдром larva migrans, «ползучая болезнь») — группа паразитарных заболеваний, вызываемых личинками некоторых гельминтов (нематод, круглых червей). Личинки, проникая в организм человека, могут совершать в нем длительную и сложную миграцию, повреждая на своем пути кожу и внутренние органы, вызывая тем самым клинические проявления болезни. Мы рассмотрим наиболее частую и наименее опасную форму этого синдрома — кожную.
Наиболее частым возбудителем кожной формы синдрома larva migrans является личинка червя Ancylostoma braziliense. Значительно реже заболевание вызывается личинками червей Ancylostoma caninum и Strongyloides stercoralis (личинки последнего вызывают особую разновидность синдрома — larva currens, отличающуюся быстротой передвижения личинок — до 10 см/час). Значительно реже этот синдром вызывают личинки других червей и насекомых.

Следует сказать, что еще не так давно это заболевание в нашей стране являлось очень большой редкостью и рассматривалось как редкая «экзотическая» патология, однако в последние годы, в связи с увеличением туристического траффика в страны Южной Америки и Юго-Восточной Азии, пациенты с синдромом мигрирующей личинки стали регулярно появляться на приемах у дерматологов.
В южных странах заболевание широко распространено, особенно среди малообеспеченных слоев населения, что объясняется механизмом заражения: проникновение личинок в организм человека происходит через кожу, при ходьбе босиком, а именно так и ходит большая часть небогатых жителей тропических и субтропических регионов планеты.
От момента заражения до появления высыпаний обычно проходит 1-5 суток; в месте внедрения личинки уже через несколько часов после заражения возникает зуд различной интенсивности.
Специфическим элементом сыпи для синдрома «мигрирующей личинки» является ход — извитая, часто причудливой формы, слегка возвышающаяся над поверхностью кожи полоса шириной 2-3 мм, изнутри заполненная серозной жидкостью. Ходы при массивном заражении могут быть множественными.
В проекции ходов могут быть экскориации, на поверхности — серозные корки, микровезикулы с серозным содержимым.
Наиболее частая локализация процесса (по мере убывания частоты): стопы, голени, ягодицы, кисти.

Течение и исход кожной формы синдрома «блуждающей личинки» обычно благоприятные. Поскольку для большинства гельминтов человек — «тупиковый» хозяин, личинки погибают, не достигнув половой зрелости; в большинстве случаев происходит спонтанное самоизлечение, неосложненные высыпания проходят за 3-5 недель. Однако, поскольку существует риск вторичных осложнений (импетигинизация, экзематизация), а также вероятность повреждения внутренних органов, лечение все же рекомендуется проводить.
Для лечения используются антигельминтные препараты наружного применения (тиабендазол, ивермектин), для приема внутрь назначаются те же действующие вещества в форме таблеток. Симптоматически, для снятия зуда, применяются топические стероиды; при осложнении вторичной инфекцией — комбинированные препараты стероидов с антибиотиками. При начальных стадиях синдрома larva migrans эффективна криотерапия — нанесение жидкого азота на «растущую» часть хода; личинка вследствие этого воздействия погибает, симптомы быстро проходят.
Источник

Мигрирующая личинка – это группа инфекционных кожных заболеваний, связанных с поражением личинками гельминтов. Основным симптомом является дерматит в виде нитевидных линий, образуемых при передвижении возбудителя в верхних слоях дермы. Сыпь сопровождается сильным зудом, чаще всего поражаются нижние конечности. Типичные симптомы позволяют поставить диагноз по клинической картине и анамнезу, возможно обнаружение личинок в коже при биопсии. Лечение этиотропное (антигельминтные препараты) и симптоматическое; допускается местное применение хлорэтила, в редких случаях показано хирургическое вмешательство.
Общие сведения
Мигрирующая личинка (larva migrans, ползучая болезнь) является собирательным названием для группы кожных личиночных поражений. Первые письменные упоминания заболевания датируются 1874 годом, клиническую характеристику нозологии дали Уайт и Дав в 1929 году. Патология распространена в тропических странах, на территории бывшего СССР, США, Европы. Наблюдается прямая зависимость заболеваемости от сезона – дожди способствуют рассеиванию яиц и личинок паразита. Частота нетипичных локализаций поражения (туловище, ягодицы, голова) также зависят от сезонных изменений вследствие использования либо неиспользования обуви и закрытой одежды.
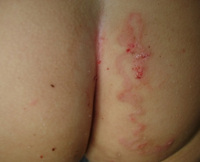
Мигрирующая личинка
Причины
Наиболее распространенными возбудителями являются личинки анкилостом Ancylostoma braziliense, A. ceylanicum, A. caninum. Путь заражения – контактный (через кожу). Для гельминтов человек является биологическим тупиком – паразиты за редким исключением не могут пройти через базальную мембрану эпидермиса, вследствие чего личинки погибают в коже, не достигая половой зрелости. Хаотичная миграция внутри верхних слоев кожи приводит к появлению извитых (серпигинозных), реже линейных ходов.
Источниками инфекции служат собаки и кошки, в кишечнике которых обитают половозрелые особи. Считается, что анкилостомами поражено до 50% бродячих собак. С фекалиями яйца паразитов выделяются в окружающую среду, где в условиях высокой влажности, затененности и тепла развиваются личиночные формы. При нахождении на песке без обуви и длительном лежании личинки активно проникают в кожу. Факторы риска – мужской пол, молодой возраст, проживание в неудовлетворительных социально-гигиенических условиях, на территории с загрязнением испражнениями животных.
Патогенез
Личинки проникают в организм человека при случайном контакте сквозь отверстия волосяных фолликулов, микротрещины или через неповрежденную кожу, которая разрушается протеазой, вырабатываемой паразитами. Дермальное ограничение продвижения обусловлено малым количеством либо отсутствием продуцируемой личинкой коллагеназы, необходимой для расщепления базальной мембраны. Обычно возбудитель находится в зернистом эпидермальном слое, крайне редко проникает в нижележащие покровы, но быстро возвращается обратно.
Расположение хода не связано с локализацией личинки, поскольку движение последней хаотично и беспорядочно. Возможно наличие как одиночных, так и множественных ходов, заполненных серозным отделяемым. Иногда выявляются уртикарные и эритематозные высыпания. В толще эпидермиса в надбазальных слоях обнаруживаются непосредственно личинки, а также воспалительные явления аллергического генеза: некротизированные кератиноциты, спонгиоз, внутриэпидермальные везикулы, большое количество нейтрофилов и эозинофилов.
Симптомы мигрирующей личинки
Инкубационный период составляет 1-5 суток, может укорачиваться до нескольких часов либо удлиняться до месяца и более. На месте внедрения личинки возникает сильный зуд, болезненность, жжение, появляется красный бугорок. Около 40% случаев инвазии приходится на кожные покровы нижних конечностей, 20% – на ягодицы, гениталии, 15% – на область живота. По мере продвижения личинки на коже возникают возвышающиеся извилистые нитевидные линии красновато-коричневого цвета, исходящие из первичного бугорка.
Паразит двигается относительно медленно, до 1-3 см в сутки, его передвижение может не ощущаться пациентом, редкими проявлениями считаются отеки области инвазии, гнойнички вокруг волосяных фолликулов. Симптомы сохраняются от 4 недель до 6 месяцев, могут самостоятельно регрессировать. Около 50% больных отмечают появление сухого надсадного кашля со скудной мокротой. Температура тела обычно остается нормальной, резкое повышение может свидетельствовать о присоединении вторичной бактериальной инфекции.
Осложнения
Наиболее частыми осложнениями мигрирующей личинки являются гнойные воспалительные процессы в коже, связанные с присоединением гноеродной флоры: импетиго, абсцессы, фолликулит. Нередко наблюдаются осложнения на фоне приема этиотропных лекарств, их воздействия на ЖКТ, ЦНС и другие органы. Реже встречающаяся массивная инвазия паразита приводит к отечности и лимфостазу конечностей, описаны случаи синдрома Леффлера, эозинофильного энтерита, мультиформной экссудативной эритемы и буллезных кожных поражений. В случае миграции личинок по кровеносному руслу и попадания в легочную ткань формируются бронхиты, пневмонии, плевриты.
Диагностика
Диагноз мигрирующей личинки подтверждается инфекционистом, нередко требуется осмотр дерматовенеролога и других врачей. Обязателен тщательный сбор эпидемиологического анамнеза с уточнением поездок в природные зоны, эндемичные по данному заболеванию. Диагностические методы, необходимые для верификации личиночного поражения, включают следующие методики:
- Физикальное обследование. При объективном осмотре на коже стоп, ягодиц, живота, реже других частях тела обнаруживаются характерные серпигинозные нитевидные извитые ходы, приподнятые над кожными покровами, буровато-коричневого оттенка до 5 см длиной и 3 мм шириной. Наблюдаются расчесы вследствие сильного зуда. Внутренние органы и системы обычно в норме.
- Лабораторные исследования. Характерными изменениями в общеклиническом анализе крови считаются лейкоцитоз, эозинофилия (до 50%) и незначительное ускорение СОЭ. Биохимические параметры в пределах нормы за исключением гипергаммаглобулинемии. Иммунограмма может выявить повышение уровня Ig E. В редчайших случаях аллергического поражения легких возможно обнаружение до 90% эозинофилов в мокроте.
- Выявление инфекционных агентов. Доказательством инвазии служит визуализация личинок в биоптатах кожи. С целью дифференциального диагноза исследуются кожные и перианальные соскобы, проводится ИФА с боррелиозными антигенами, микроскопия кала с целью выявления яиц и живых паразитов, в некоторых случаях осуществляется вскрытие ходов скальпелем, обработанным вазелином, для обнаружения возбудителя.
- Инструментальные методики. Рентгенография легких необходима для исключения поражения нижних отделов респираторного тракта. Ультразвуковое исследование органов брюшной полости назначается для исключения паразитарных инвазий с висцеральными проявлениями, по показаниям выполняют УЗИ мягких тканей, лимфатических узлов в зоне кожных симптомов.
Дифференциальную диагностику проводят с мигрирующим миазом, для которого типично быстрое (до 30 см в день) продвижение внутри кожи личинок насекомых, кольцевидной эритемой при иксодовом клещевом боррелиозе в виде пятен с прямыми контурами, не приподнятыми над поверхностью. При грибковых кожных инфекциях отмечаются бляшки, шелушение. Симптомы мигрирующей личинки также сходны с чесоткой, характеризующейся прямыми линейными ходами белесовато-серого цвета, и контактным дерматитом, который возникает после контакта кожи с аллергеном, сопровождается появлением везикул и гиперемии при отсутствии серпигинозных ходов.
Лечение мигрирующей личинки
Лечение обычно проводится амбулаторно. Специальные диетические рекомендации не разработаны, назначается общий стол и адекватный водный режим. Этиотропная терапия мигрирующей личинки предусматривает пероральный прием препаратов альбендазола, ивермектина и тиабендазола, эффективность составляет 75-89%. Возможно местное нанесение крема либо суспензии с альбендазолом, эффект достигается в 96-98% случаев.
Для облегчения зуда рекомендовано использование антигистаминных и десенсибилизирующих средств, при возникновении гнойных осложнений показаны антибиотики. Описана некоторая эффективность местной криотерапии жидким азотом, однако при ее неправильном применении могут образовываться длительно незаживающие язвы. Высока вероятность отсутствия личики в обрабатываемом азотом ходе и выживания гельминта, поскольку паразит способен сохранять жизнеспособность при -21° C более 5 минут.
Прогноз и профилактика
Прогноз благоприятный, летальных исходов зафиксировано не было. При неосложненном течении болезни симптомы склонны к самостоятельному исчезновению примерно в течение 3-5 недель. Ежегодно до 22-58% случаев мигрирующей личинки неверно интерпретируются медицинскими работниками, вследствие чего возникают осложнения, не назначается адекватное лечение. Причиной диагностических ошибок становится неявная или нерезко выраженная симптоматика с преобладанием кожного зуда при отсутствии других жалоб.
Специфические профилактические средства (вакцины) не разработаны. Неспецифическими мерами предотвращения заражения являются личная гигиена, отказ от купания и проглатывания воды в случайных водоемах, хождение по песку и почве в прорезиненной закрытой обуви, использование перчаток и одежды закрытого типа при работе с грунтом и растениями. Необходимо проведение плановой дегельминтизации домашних питомцев, исключение выгула собак на детских игровых площадках.
Источник
