2014 год острый коронарный синдром
Авторы:
Посненкова О.М., Коротин А.С., Киселев А.Р., Гриднев В.И., Довгалевский П.Я., Ощепкова Е.В.
Язык основного текста статьи:
Резюме:
Представлены результаты клинических индикаторов, оценивающих выполнение рекомендованных лечебных мероприятий у пациентов с острым коронарным синдромом (ОКС), которые поступили в стационар в 2014 году и были зарегистрированы в федеральном регистре ОКС.
Цитировать как:
Посненкова О.М., Коротин А.С., Киселев А.Р., Гриднев В.И., Довгалевский П.Я., Ощепкова Е.В. Выполнение рекомендованных лечебных мероприятий у больных с острым коронарным синдромом в 2014 году: отчёт по данным федерального регистра. Кардио-ИТ 2015; 2(1): e0101. [Posnenkova OM, Korotin AS, Kiselev AR, Gridnev VI, Dovgalevsky PYa, Oshchepkova EV. Performance of recommended treatment measures in patients with acute coronary syndrome in 2014: a report on the data from federal registry. Cardio-IT 2015; 2(1): e0101. Russian]
DOI:
10.15275/cardioit.2015.0101
Введение
Федеральный регистр ОКС был организован в 2008 году в рамках сосудистой программы Минздрава России. Координатор проекта – Российский кардиологический научно-производственный комплекс (г. Москва), разработчик – Саратовский НИИ кардиологии (г. Саратов). Участие в регистре для учреждений добровольное.
В регистр вносятся данные всех больных возрасте не менее 18 лет с диагнозом острый коронарный синдром (ОКС), инфаркт миокарда или нестабильная стенокардия при поступлении. В регистр не вносятся данные пациентов, у которых клиника ОКС отсутствует в течение 24 часов до поступления, ОКС развился в стационаре, имеется тяжелая сопутствующая патология (травма, тяжелое желудочно-кишечное кровотечение, перенесенная операция или инвазивное вмешательство перед поступлением).
Выполнение рекомендованных лечебных мероприятий в федеральном регистре ОКС оценивается с помощью специально разработанной системы клинических индикаторов (таблица 1). Индикаторы оценивают те лечебные мероприятия, которые согласно рекомендациям достоверно влияют на выживаемость пациентов с ОКС. При разработке индикаторов использованы Национальные рекомендации по диагностике и лечению больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ (2007 г.) и Национальные рекомендации по лечению острого коронарного синдрома без стойкого подъема сегмента ST ЭКГ (2006г.) [1, 2].
Таблица 1. Клинические индикаторы для оценки выполнения рекомендованных лечебных мероприятий у больных с ОКС
Название индикатора | Определение |
I. Доля больных с ОКС, которым проводилось ЧКВ | Доля больных с ОКС, кому выполнено ЧКВ. Числитель – больные с ОКС, кому выполнено ЧКВ Знаменатель – все больные с диагнозом ОКС, у кого отсутствуют критерии исключения. Критерии исключения: 1. Противопоказания: активное кровотечение при поступлении или в течение 24 часов до поступления, геморрагический диатез, недавнее кровотечение в течение 4 недель до поступления, цереброваскулярные атаки, недавно перенесенная операция/травма, внутречерепное новообразование, мальформации церебральных сосудов или аневризма, тяжелая неконтролируемая гипертензия, подозрение на расслаивающую аневризму аорты, значительная закрытая черепно-мозговая травма или травма лица в предшествующие 3 месяца, аллергия на в/в контраст в анамнезе, язвенная болезнь в стадии обострения, тяжелая сопутствующая патология, анатомические препятствия для выполнения ЧКВ, спонтанная реперфузия (обязательно подтвержденная коронарографией), регулярный приём оральных антикоагулянтов. 2. С начала симптомов ОКС прошло более 12 часов. 3. Прочие причины, документально зафиксированные в истории болезни, по которым не выполнено первичное ЧКВ. |
II. Доля больных с ОКС с подъемом сегмента ST, которым проводилось ЧКВ | Доля больных с ОКСпST, у кого с момента начала болевого синдрома прошло ≤12ч и выполнено первичное ЧКВ. Числитель – больные с ОКСпST, у кого выполнено первичное ЧКВ Знаменатель – все больные с диагнозом ОКСпST, у кого с момента начала болевого синдрома прошло ≤12ч и отсутствуют критерии исключения. Критерии исключения: 1. Противопоказания: активное кровотечение при поступлении или в течение 24 часов до поступления, геморрагический диатез, недавнее кровотечение в течение 4 недель до поступления, цереброваскулярные атаки, недавно перенесенная операция/травма, внутречерепное новообразование, мальформации церебральных сосудов или аневризма, тяжелая неконтролируемая гипертензия, подозрение на расслаивающую аневризму аорты, значительная закрытая черепно-мозговая травма или травма лица в предшествующие 3 месяца, аллергия на в/в контраст в анамнезе, язвенная болезнь в стадии обострения, тяжелая сопутствующая патология, анатомические препятствия для выполнения ЧКВ, спонтанная реперфузия (обязательно подтвержденная коронарографией), регулярный приём оральных антикоагулянтов. 2. С начала симптомов ОКС прошло более 12 часов. 3. Прочие причины, документально зафиксированные в истории болезни, по которым не выполнено первичное ЧКВ. |
III. Доля больных с ОКСпST, кому выполнено ЧКВ в течение 90 минут | Доля больных с ОКСпST, у кого выполнено первичное ЧКВ в течение 90 минут с момента поступления в стационар. Числитель – больные с ОКСпST, у кого начато первичное ЧКВ в течение 90 минут с момента поступления в стационар. Знаменатель – все больные с диагнозом ОКСпSТ, у кого выполнено первичное ЧКВ. Критерии исключения: 1. Отсутствие данных о дате и времени начала ЧКВ. 2. Ошибочные данные о дате/времени поступления. 3. Ошибочные данные о дате/времени начала ЧКВ. |
IV. Доля больных с ОКС с подъемом сегмента ST, кому проводилась тромболитическая терапия | Доля больных с ОКСпST, у кого с момента начала болевого синдрома прошло ≤12ч и выполнен тромболизис. Числитель – больные с ОКСпST, у кого выполнен тромболизис Знаменатель – все больные с диагнозом ОКСпST, у кого с момента начала болевого синдрома прошло ≤12ч и отсутствуют критерии исключения. Критерии исключения: 1. Противопоказания: геморрагический инсульт или инсульт неустановленной этиологии любой давности, ишемический инсульт в предшествующие 6 месяцев, повреждения или новообразования ЦНС, недавняя обширная травма/оперативное вмешательство/травмы головы (в предшествующие 3 недели), желудочно-кишечное кровотечение в течение последнего месяца, нарушения свертывания крови, расслоение аорты, аллергия на тромболитические агенты в анамнезе, транзиторная ишемическая атака в предшествующие 6 месяцев, беременность или 1 неделя после родов, пункции не пережимаемого сосуда, длительная или травматичная реанимация, рефрактерная гипертензия (САД >180 мм рт. ст.), прогрессирующее заболевание печени, инфекционный эндокардит, пептическая язва в стадии обострения, регулярный приём оральных антикоагулянтов. 2. Выполнено первичное ЧКВ 3. С начала симптомов ОКС прошло более 12 часов 4. Прочие причины, документально зафиксированные в истории болезни, по которым не выполнена тромболитическая терапия |
Примечание: ОКС – острый коронарный синдром; ОКСпST – острый коронарный синдром с подъемом сегмента ST; ЧКВ – чрескожное коронарное вмешательство; САД – систолическое артериальное давление.
Таблица 1. Клинические индикаторы для оценки выполнения рекомендованных лечебных мероприятий у больных с ОКС (продолжение)
Название индикатора | Определение |
V. Доля больных с ОКСпST, получивших тромболизис в течение 30 минут | Доля больных с ОКСпST, у кого выполнен тромболизис в течение 30 минут с момента прибытия бригады скорой медицинской помощи/поступления в стационар. Числитель – больные с ОКСпST, у кого тромболизис начат в течение 30 минут с момента прибытия СМП/поступления в стационар Знаменатель — все больные с диагнозом ОКСпST , у кого выполнен тромболизис. Критерии исключения: 1. Отсутствие данных о дате и времени начала тромболизиса. 2. Отсутствие данных о дате и времени прибытия бригады скорой медицинской помощи при догоспитальном тромболизисе. 3. Ошибочные данные о дате/времени поступления. 4. Ошибочные данные о дате/времени прибытия бригады скорой медицинской помощи. 5. Ошибочные данные о дате/времени начала тромболизиса. |
VI. Доля больных с ОКС, получивших аспирин | Доля больных с ОКС, кому назначалась ацетилсалициловая кислота в стационаре. Числитель – больные с ОКС, кому назначалась ацетилсалициловая кислота в стационаре. Знаменатель – все больные с диагнозом ОКС, не имеющие абсолютных противопоказаний к ацетилсалициловой кислоте. Критерии исключения: 1. Абсолютные противопоказания [1, 2]. 2. Прочие причины, документально зафиксированные в истории болезни, по которым не назначена ацетилсалициловая кислота. |
VII. Доля больных с ОКС, получивших клопидогрель | Доля больных с ОКС, кому назначался клопидогрель в стационаре. Числитель – больные с ОКС, кому назначался клопидогрель в стационаре. Знаменатель – все больные с диагнозом ОКС, не имеющие противопоказаний к клопидогрелю. Критерии исключения: 1. Причины, документально зафиксированные в истории болезни, по которым не назначен клопидогрель. |
VIII. Доля больных с ОКС, получивших бета-блокаторы | Доля больных с ОКС, кому назначались бета-блокаторы в стационаре. Числитель – больные с ОКС, кому назначались β-блокаторы во время пребывания в стационаре Знаменатель – все больные с диагнозом ОКС, не имеющие противопоказаний к β-блокаторам. Критерии исключения: 1. Абсолютные противопоказания [1, 3]. 2. Прочие причины, документально зафиксированные в истории болезни, по которым не назначены бета-блокаторы. |
IX. Доля больных с ОКС, получивших статины | Доля больных с ОКС, кому назначались статины в стационаре. Числитель – больные с ОКС, кому назначались статины во время пребывания в стационаре Знаменатель – все больные с диагнозом ОКС, не имеющие противопоказаний к статинам. Критерии исключения: 1. Причины, документально зафиксированные в истории болезни, по которым не назначены статины. |
X. Доля больных с ОКС, получивших ингибиторы АПФ или антагонисты рецепторов к ангиотензину II | Доля больных с ОКС, кому назначались иАПФ/АРА в стационаре. Числитель – больные с ОКСпST, кому назначались иАПФ/АРА во время пребывания в стационаре Знаменатель — все больные с диагнозом ОКСпSТ, не имеющие противопоказаний к иАПФ/АРА. Критерии исключения: 1. Абсолютные противопоказания [1, 4]. 2. Прочие причины, документально зафиксированные в истории болезни, по которым не назначены иАПФ/АРА. |
XI. Доля больных, поступивших с ОКС, которые умерли за период пребывания в стационаре | Доля больных с ОКС, умерших в стационаре Числитель – больные с ОКС, умершие во время пребывания в стационаре Знаменатель — все больные с диагнозом ОКС. |
Примечание: ОКС – острый коронарный синдром; ОКСпST – острый коронарный синдром с подъемом сегмента ST; ЧКВ – чрескожное коронарное вмешательство; СМП – скорая медицинская помощь; иАПФ – ингибитор ангиотензинпревращающего фермента; АРА — антагонист рецепторов к ангиотензину II.
Результаты
На 1 января 2015 года в регистре содержалась информация о 37304 больных ОКС, поступивших с 01.01.2014 по 31.12.2014. В ведении регистра в 2014 году принимали участие 213 учреждений из 36 регионов Российской Федерации. При составлении отчета отобраны регионы, в которых внесены данные не менее 100 пациентов, обратившихся за медицинской помощью в 2014 году (таблица 2).
Получены следующие результаты индикаторов регистра ОКС (рисунки 1-11).
Таблица 2. Участие регионов в федеральном регистре ОКС
Регионы | Больные ОКСпST | Больные ОКСбпST | Тип ОКС не указан | Всего больных в регистре |
Амурская область | 300 | 671 | 96 | 1067 |
Архангельская область | 89 | 26 | 5 | 120 |
Белгородская область | 191 | 176 | 9 | 376 |
Владимирская область | 132 | 177 | 18 | 327 |
Воронежская область | 152 | 418 | 206 | 776 |
Ивановская область | 521 | 351 | 153 | 1025 |
Иркутская область | 464 | 1234 | 367 | 2065 |
Калужская область | 140 | 231 | 97 | 468 |
Карачаево-Черкесская Республика | 86 | 115 | 21 | 222 |
Кемеровская область | 458 | 977 | 363 | 1798 |
Костромская область | 45 | 84 | 11 | 140 |
Краснодарский край | 60 | 110 | 101 | 271 |
Красноярский край | 74 | 78 | 2 | 154 |
Курская область | 192 | 463 | 621 | 1276 |
Липецкая область | 267 | 589 | 56 | 912 |
Магаданская область | 93 | 111 | 27 | 231 |
Нижегородская область | 348 | 576 | 653 | 1577 |
Оренбургская область | 1114 | 1566 | 736 | 3416 |
Орловская область | 67 | 115 | 224 | 406 |
Пензенская область | 72 | 262 | 7 | 341 |
Республика Башкортостан | 493 | 481 | 112 | 1086 |
Республика Карелия | 261 | 398 | 37 | 696 |
Республика Коми | 164 | 182 | 36 | 382 |
Республика Марий Эл | 227 | 479 | 207 | 913 |
Республика Удмуртия | 272 | 499 | 226 | 997 |
Республика Чувашия | 410 | 459 | 253 | 1122 |
Ростовская область | 509 | 519 | 245 | 1273 |
Рязанская область | 562 | 704 | 125 | 1391 |
Санкт-Петербург | 1215 | 2782 | 768 | 4765 |
Саха Якутия | 178 | 310 | 217 | 705 |
Сахалинская область | 241 | 148 | 30 | 419 |
Свердловская область | 758 | 756 | 122 | 1636 |
Ставропольский край | 323 | 639 | 198 | 1160 |
Тамбовская область | 464 | 458 | 870 | 1792 |
Ярославская область | 611 | 1263 | 125 | 1999 |
Всего в регистре | 11553 | 18407 | 7344 | 37304 |
Рисунок 1. Доля больных с ОКС, которым проводилось ЧКВ
Рисунок 2. Доля больных с ОКС с подъемом сегмента ST, которым проводилось ЧКВ
Рисунок 3. Доля больных с ОКСпST, кому выполнено ЧКВ в течение 90 минут
Рисунок 4. Доля больных с ОКС с подъемом сегмента ST, кому проводилась тромболитическая терапия
Рисунок 5. Доля больных с ОКСпST, получивших тромболизис в течение 30 минут
Рисунок 6. Доля больных с ОКС, получивших аспирин
Рисунок 7. Доля больных с ОКС, получивших клопидогрель
Рисунок 8. Доля больных с ОКС, получивших бета-блокаторы
Рисунок 9. Доля больных с ОКС, получивших статины
Рисунок 10. Доля больных с ОКС, получивших ингибиторы АПФ или антагонисты рецепторов к ангиотензину II
Рисунок 11. Доля больных, поступивших с ОКС, которые умерли за период пребывания в стационаре
Заключение
Представленная форма отчёта о качестве медицинской помощи больным с острым коронарным синдромом позволяет с помощью системы клинических индикаторов охарактеризовать все ключевые мероприятия лечебного процесса, закономерным исходом которого является уровень госпитальной летальности. Регулярное вычисление индикаторов по данным федерального регистра обеспечивает своевременное выявление отклонений от положений рекомендаций. Представленные данные могут быть использованы практикующими врачами и организаторами здравоохранения для совершенствования качества медицинской помощи больным с ОКС.
Библиографический список:
- Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST на ЭКГ. Российские рекомендации. Кардиоваскулярная терапия и профилактика 2007; 6(8, Прил. 1).
- Национальные рекомендации по лечению острого коронарного синдрома без стойкого подъема ST на ЭКГ. Кардиоваскулярная терапия и профилактика 2006; 5(Прил. 1).
- López-Sendón J., Swedberg K., McMurray J., et al. Expert consensus document on b-adrenergic receptor blockers. European Heart Journal 2004; 25(15): 1341-1362. (doi: 10.1016/j.ehj.2004.06.002) (PMID: 15288162)
- López-Sendón J., Swedberg K., McMurray J., et al. Expert consensus document on angiotensin converting enzyme inhibitors in cardiovascular disease. The Task Force on ACE-inhibitors of the European Society of Cardiology. European Heart Journal 2004; 25(16): 1454-1470. (doi: 10.1016/j.ehj.2004.06.003) (PMID: 15302105)
Об авторах:
Посненкова Ольга Михайловна – канд. мед. наук, старший научный сотрудник, Отдел продвижения новых кардиологических информационных технологий, Научно-исследовательский институт кардиологии, ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России, г. Саратов, Россия.
Коротин Алексей Сергеевич – аспирант, Научно-исследовательский институт кардиологии, ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России, г. Саратов, Россия.
Киселев Антон Робертович – докт. мед. наук, ведущий научный сотрудник, Отдел продвижения новых кардиологических информационных технологий, Научно-исследовательский институт кардиологии, ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России, г. Саратов, Россия.
Гриднев Владимир Иванович – докт. мед. наук, руководитель Отдела продвижения новых кардиологических информационных технологий, Научно-исследовательский институт кардиологии, ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России, г. Саратов, Россия.
Довгалевский Павел Яковлевич – докт. мед. наук, профессор, директор Научно-исследовательского института кардиологии, ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России, г. Саратов, Россия.
Ощепкова Елена Владимировна – докт. мед. наук, профессор, руководитель Отдела регистров сердечно-сосудистых заболеваний, ФГБУ Российский кардиологический научно-производственный комплекс Минздрава России.
Поступила в редакцию 20 января 2015. Принята в печать 20 февраля 2015.
© 2015, Посненкова О.М., Коротин А.С., Киселев А.Р., Гриднев В.И., Довгалевский П.Я., Ощепкова Е.В.
© 2015, Кардио-ИТ
Ответственный автор: Гриднев Владимир Иванович. Адрес для переписки: НИИ кардиологии, 141, ул. Чернышевского, г. Саратов, 410028, Россия. Тел.: +7 (8452) 201 899. E-mail: gridnev@cardio-it.ru
Источник

Острый коронарный синдром — это группа клинических и лабораторно-инструментальных признаков, указывающих на наличие нестабильной стенокардии или инфаркта миокарда. Состояние проявляется загрудинной болью длительностью более 20 минут, которая сопровождается потливостью, одышкой, бледностью кожи. У 15-20% больных наблюдается атипичное клиническое течение синдрома. Для диагностики проводят анализ кардиоспецифических ферментов, регистрируют ЭКГ. Медикаментозное лечение предполагает использование тромболитиков, антиагрегантов и антикоагулянтов, антиангинальных препаратов. В тяжелых случаях показана хирургическая реваскуляризация.
Общие сведения
Острый коронарный синдром (ОКС) является предварительным диагнозом, который устанавливается во время первого обследования пациента врачом-терапевтом. Термин возник в связи с необходимостью выбора лечебной тактики при ургентных состояниях, не дожидаясь постановки окончательного диагноза. ОКС и его осложнения занимают первое место (около 48%) среди всех причин смертности взрослого населения. Неотложное состояние у мужчин в возрасте до 60 лет определяется в 3-4 раза чаще, чем у женщин. В группе пациентов 60-летнего возраста и старше соотношение мужчин и женщин составляет 1:1.
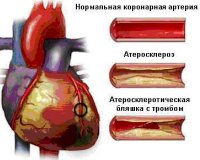
Острый коронарный синдром
Причины
Все нозологические единицы, входящие в состав острого коронарного синдрома имеют общие этиологические факторы. Основной причиной заболевания служит тромбоз коронарного сосуда, возникающий при эрозии или разрыве атеросклеротической бляшки (атеротромбоз). Окклюзия венечной артерии тромбом встречается у 98% больных с выявленной клинической картиной ОКС. При тромбозе развитие коронарного синдрома связано как с механической закупоркой артерии, так и с выделением специфических вазоконстрикторных факторов.
Другая этиология острого процесса определяется крайне редко (около 2% случаев). Появление ОКС возможно при тромбоэмболии либо жировой эмболии коронарной артерии. Еще реже диагностируется переходящий спазм коронарных артерий — вариантная стенокардия Принцметала.
Факторы риска
Поскольку большинство эпизодов связано с атеросклеротическими осложнениями, факторы риска коронарного синдрома идентичны таковым для атеросклероза. Различают:
- Немодифицируемые факторы: мужской пол, пожилой возраст, наследственная предрасположенность;
- Корригируемые факторы: избыточная масса тела, вредные привычки, гиподинамия.
Наибольшую опасность из предпосылок представляет артериальная гипертензия. Повышенное артериальное давление способствует более раннему началу и быстрому прогрессированию атеросклероза.
Патогенез
Патофизиологической основной болезни служит острое снижение кровотока в одном из венечных сосудов. В результате этого нарушается баланс между потребностью мышечных волокон в кислороде и притоком артериальной крови. При остром коронарном синдроме возникает переходящая или стойкая ишемия, которая при прогрессировании вызывает органические изменения миокарда (некрозы, дистрофию).
При разрыве фиброзного покрова атеросклеротической бляшки происходит отложение тромбоцитов и фибриновых нитей — образуется тромб, перекрывающий просвет сосуда. В патогенезе синдрома существенную роль играют гемостатические нарушения, которые обуславливают формирование микротромбов в сосудах, питающих миокард. Выраженная клиническая симптоматика наблюдается при сужении просвета коронарной артерии не менее, чем на 50-70%.
Классификация
В современной кардиологии используется классификация, которая учитывает ЭКГ-проявления коронарного синдрома. Такое разделение патологии наиболее удобно в неотложной ситуации, когда врачу необходимо принимать решение о назначении лекарственной терапии для лечения острого состояния. Согласно этой классификации выделяют 2 формы коронарного синдрома:
- ОКС с подъемом ST (ОКСП ST). При данной форме отмечается стойкая ишемия и полная окклюзия (закрытие просвета) одной из венечных артерий. Состояние соответствует окончательному диагнозу «инфаркт миокарда». Подъем ST выше изолинии на ЭКГ — прогностически неблагоприятный признак.
- ОКС без подъема ST (ОКСБП ST). У таких пациентов начинаются ишемические процессы в миокарде при сохраненном кровотоке в коронарных сосудах. На ЭКГ зачастую определяются патологические изменения зубца T. Такой диагноз соответствует нестабильной стенокардии либо мелкоочаговому инфаркту миокарда без зубца Q.
Симптомы ОКС
Основное проявление острого коронарного синдрома — характерный приступ загрудинной боли. Болевые ощущения локализуются по центру либо с левой стороны грудной клетки. Боль возникает при физической нагрузке (быстрая ходьба, подъем по ступенькам) либо после эмоциональных стрессов. Боли могут быть жгучими, давящими, сжимающими. Типична иррадиация в левую руку, межлопаточную область, шею. Длительность приступа от 20 минут до получаса и более.
На развитие острого кислородного голодания сердечной мышцы указывает учащение и увеличение продолжительности сердечных болей при стабильной стенокардии. При этом снижается эффективность нитроглицерина для купирования острого болевого приступа. Кроме загрудинных болей типична бледность кожных покровов, иногда появляется холодный пот. Беспокоят одышка, резкая слабость и головокружение.
Для молодых (до 40 лет) и пожилых пациентов (старше 75 лет), а также больных сахарным диабетом характерно атипичное течение острого коронарного синдрома. В таких случаях возможны сильные боли в эпигастрии, которые сочетаются с расстройством пищеварения. Реже начинается односторонняя пульсирующая боль в грудной клетке. На фоне острого ухудшения состояния может наступить обморок.
Осложнения
В остром периоде данного состояния существует высокий риск внезапной сердечной смерти: около 7% при ОКС с элевацией сегмента ST, 3-3,5% при коронарном синдроме с нормальным ST. Ранние осложнения выявляются в среднем у 22% пациентов. Наиболее распространенное последствие заболевания — кардиогенный шок, который вдвое чаще диагностируется у мужчин. У больных старше 50 лет, как правило, развиваются тяжелые нарушения ритма и проводимости.
При успешном купировании острого сердечного приступа у 6-10% пациентов сохраняется риск поздних осложнений, которые развиваются спустя 2-3 недели после манифестации синдрома. Вследствие замещения участка мышечных волокон соединительной тканью есть вероятность развития хронической сердечной недостаточности, аневризмы сердца. При сенсибилизации организма продуктами аутолиза возникает синдром Дресслера.
Диагностика
С учетом типичных проявлений острого ангинозного приступа врач-кардиолог может поставить предварительный диагноз. Физикальное обследование необходимо для исключения внесердечных причин боли и кардиальных патологий неишемического происхождения. Для дифференцировки разных вариантов коронарного синдрома и выбора лечебной тактики проводятся три основных исследования:
- Электрокардиография. «Золотым стандартом» диагностики считается регистрация ЭКГ в течение 10 минут от начала острого приступа. Для коронарного синдрома характерна элевация ST более 0,2-0,25 мВ либо его депрессия в грудных отведениях. Первый признак ишемии миокарда — остроконечный высокий зубец Т.
- Биохимические маркеры. Чтобы исключить инфаркт, анализируется содержание кардиоспецифических энзимов — тропонинов I и Т, креатинфосфокиназы-МВ. Наиболее ранним маркером является миоглобин, который повышается уже в первые часы заболевания.
- Коронарная ангиография. Инвазивный метод исследования венечных сосудов используется после выявления подъема сегмента ST на кардиограмме. Коронарография применяется на этапе подготовки к реваскуляризации пораженной тромбом артерии.
После стабилизации состояния и ликвидации острого коронарного синдрома специалист назначает дополнительные методы диагностики. Для оценки риска пациентам с установленным диагнозом ИБС рекомендуют неинвазивные стресс-тесты, которые показывают функциональные возможности сердца. ЭхоКГ выполняют для измерения фракции выброса левого желудочка и визуализации магистральных сосудов.
Лечение острого коронарного синдрома
Консервативная терапия
Лечение больных с ОКС проводится только в специализированных кардиологических стационарах, пациентов в тяжелом состоянии госпитализируют в реанимационные отделения. Терапевтическая тактика зависит от варианта коронарного синдрома. При наличии на кардиограмме подъема ST устанавливают диагноз острого инфаркта миокарда. В таком случае показана интенсивная и тромболитическая терапия по стандартной схеме.
Пациентам, у которых не обнаружено стойкой элевации ST, назначают комбинированную медикаментозную терапию без тромболитиков. Чтобы купировать приступ, используют нитраты. Дальнейшее лечение направлено на ликвидацию ишемических процессов в миокарде, нормализацию реологических свойств крови и коррекцию артериального давления. В этих целях рекомендуется несколько групп лекарственных средств:
- Антиагреганты. Для профилактики тромбообразования принимают препараты на основе ацетилсалициловой кислоты или тиенопиридиновые производные. После начальных нагрузочных доз переходят на длительный прием медикаментов в средних терапевтических дозировках. В первые 2-5 дней схему дополняют антикоагулянтами.
- Антиишемические средства. Для улучшения кровоснабжения сердца и снижения потребности сердечной мышцы в кислороде применяют ряд препаратов: блокаторы кальциевых каналов, нитраты, бета-адреноблокаторы. Некоторые из этих лекарств обладают гипотензивным действием.
- Гиполипидемические препараты. Всем пациентам назначаются статины, которые снижают уровень общего холестерина и атерогенных ЛПНП в крови. Терапия уменьшает риск повторного развития острого коронарного синдрома, значительно улучшает прогноз, продлевает жизнь больных.
Хирургическое лечение
Реваскуляризация миокарда эффективна при инфаркте и рецидивирующей ишемии, рефрактерной к медикаментозной терапии. Методом выбора является малоинвазивная эндоваскулярная ангиопластика, которая быстро восстанавливает кровоток в пораженном сосуде, имеет короткий восстановительный период. При невозможности ее проведения показано коронарное шунтирование.
Прогноз и профилактика
Своевременное начало интенсивной терапии значительно сокращает риск ранних и поздних осложнений, снижает показатель летальности. Прогноз определяется клиническим вариантом острого коронарного синдрома, наличием сопутствующих кардиологических болезней. У 70-80% больных перед выпиской устанавливают низкую или среднюю степень риска, что соответствует сохраненной функции левого желудочка.
Неспецифическая профилактика заболевания включает модификацию факторов риска — нормализацию массы тела, отказ от вредных привычек и жирной пищи. Медикаментозная профилактика повторных эпизодов ОКС включает длительную (более 12 месяцев) антитромбоцитарную терапию и прием липидоснижающих препаратов. Пациенты, перенесшие острый коронарный синдром, находятся на диспансерном учете кардиолога.
Источник
