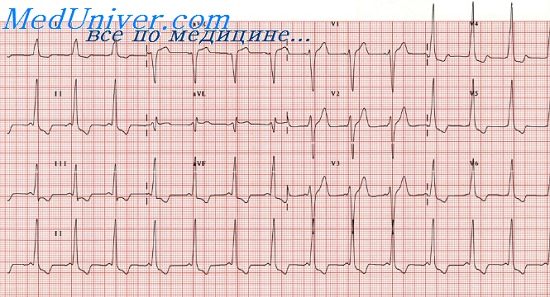
Wpw синдром по типу b

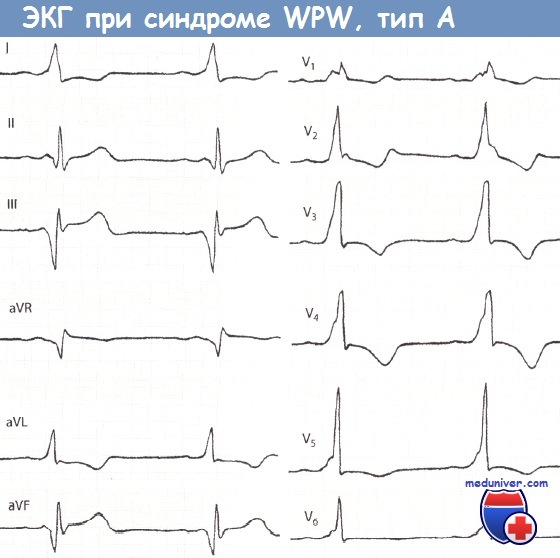
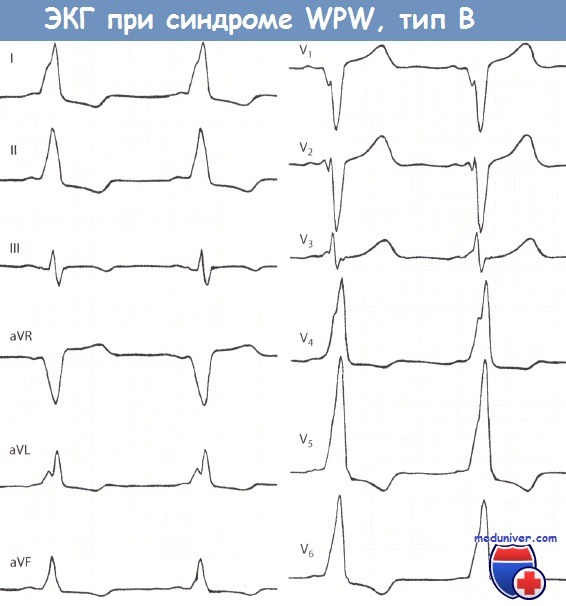
Механизмы синдрома Вольфа — Паркинсона — Уайта. Типы синдрома WPWПри ускоренном проведении только по путям Торела и Джеймса импульс попадает раньше времени в верхнюю (неветвящуюся) часть ствола Гиса и далее одновременно во все три основные ветви пучка Гиса. В таких случаях желудочковый комплекс не изменяется и на ЭКГ единственным результатом ускоренного А — V проведения является укорочение интервала Р — Q. Такой синдром преждевременного возбуждения обоих желудочков описали Clerc, Levy, Cristesco (1938) и определили его взаимосвязь с наджелудочковыми тахикардиями Lown, Ganong и Levine (1952). Комбинация ускорения проведения по путям Торела и Джеймса и ветвям Махейма и прежде всего проведение только по путям Махейма, может дать меньшую степень укорочения интервала Р — Q, иногда на уровне нижней границы нормы (0,12 — 0,14 сек.) и короткую А-волну, что можно определить как атипичный или редуцированный синдром WPW. При синдроме WPW ЭКГ часто является причиной диагностических ошибок, так как изменения начальной части комплекса QRS, сегмента RS — Т и зубца Т затрудняют выявление на их фоне признаков инфаркта миокарда и коронарной недостаточности. С другой стороны, неспециалист нередко комплекс QS или QR, обусловленный направленной вниз Д-волной, считает признаком инфаркта миокарда, а вторичные изменения S — Т и Т — признаками коронарной недостаточности. Rosenbaum и соавт. (1945) различали два типа синдрома WPW. При типе А преждевременно возбуждается левый желудочек, при типе В — правый. В настоящее время различают целый ряд ЭКГ типов этого синдрома в зависимости от локализации дополнительных путей рядом или на отдалении от МЖП, в передней, задней или боковой стенках ПЖ или ЛЖ.
При типе А суммарный вектор преждевременно возбудившегося базального отдела левого желудочка направлен вниз и вперед, поэтому обусловливает в отведениях II, III,V1 — V5 направление вверх А-волны и относительно большую амплитуду зубца RII,III,aVF,V1-V5. Амплитуда R в этих отведениях несколько увеличивается за счет суммирования вектора левого желудочка с вектором продолжающегося возбуждения базального отдела, ориентированного вниз. В I отведении могут быть два варианта направления Д-волны и, следовательно, две формы комплекса QRS:RS и QR. Для обоих вариантов характерна небольшая амплитуда зубца R,, так как преобладающее вертикальное положение предвозбуждения желудочков (от основания вниз) относительно перпендикулярно оси I отведения. Таким образом, обоим вариантам типа А свойственно вертикальное положение электрической оси, или отклонение вправо. Основное различие этих двух вариантов типа А заключается в направлении Д-волны. Последнее, вероятно, зависит от локализации пути быстрого проведения. Если дополнительный путь проведения расположен вблизи от А — V узла и ствола пучка Гиса (в межжелудочковой перегородке или близко от нее — медиальный вариант), то преждевременное возбуждение распространяется в левом желудочке справа налево, в сторону боковой стенки. Тогда вектор Д-волны ориентирован влево, к положительному полюсу оси I отведения, и, следовательно, Д-волна направлена вверх от изоэлектрическои линии. Комплекс QRS, имеет форму RS. При втором (латеральном) варианте типа A WPW окольный путь быстрого проведения расположен ближе к боковой стенке левого желудочка, и распространение возбуждения в базальном отделе последнего происходит слева направо, т. е. вектор А-волны ориентирован в сторону отрицательного полюса оси I отведения. При этом Д-волна направлена вниз от изоэлектрическои линии и комплекс QRS, имеет формы QR. Для этого варианта типа А также характерна относительно большая амплитуда RV1, чем при варианте RS1, так как начальный вектор ориентирован не только вперед, но и вправо. В отведении V6 при этом варианте нередко регистрируется раннее расщепление восходящего колена R или маленький зубец q (Д-волна). Тип В WPW связан с преждевременным возбуждением базального отдела правого желудочка и поэтому характеризуется направлением вектора Д-волны выражено влево, и назад, а среднего вектора QRS влево и вверх. Вследствие этого на ЭКГ в I и в левых грудных отведениях А-волна направлена вверх от изоэлектрическои линии и комплекс QRS представлен высоким зубцом R, а в отведениях III и V, Д-волна направлена вниз, и регистрируется комплекс QSIII,V1. Иногда часть А-волны в этих отведениях направлена вверх, и тогда в III или V1 регистрируется низкий r и глубокий S (rS) или qrSV1.
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)
— Также рекомендуем «Атипичный синдром WPW. ЭКГ при типе А синдрома WPW» Оглавление темы «Синдром Вольфа — Паркинсона — Уайта (WPW синдром)»: |
Источник
Синдром WPW — что это?
Синдром Вольфа-Паркинсона-Вайта (он же синдром WPW) — это врожденная аномалия строения сердца, характеризующаяся наличием дополнительного проводящего пути (пучка Кента), который нарушает сердечный ритм. При данном заболевании сердечные импульсы проводятся по пучку Кента, соединяющему желудочки и предсердия. В результате происходит предвозбуждение желудочков.
Согласно статистическим данным, нарушение ритма сердца из-за синдрома WPW выявляется только в 0,15–2 % случаев. Чаще болезнь встречается среди мужчин, обычно проявляется в 10–20 лет. Она приводит к тяжелым нарушениям сердечного ритма, требует особого подхода к диагностике и лечению, может представлять угрозу для жизни больного.
Классификация синдрома WPW
В кардиологии различают феномен ВПВ и синдром ВПВ. Для первого характерны электрокардиографические признаки проведения сердечного импульса по дополнительным соединениям и перевозбуждения желудочков. При этом клинические проявления АВ реципрокной тахикардии отсутствуют. Синдром сердца WPW — это сочетание перевозбуждения желудочков с симптомами тахикардии.
С учетом морфологического субстрата ученые выделяют следующие анатомические виды синдрома ВПВ:
1. С добавочными мышечными АВ-волокнами. Мышечные волокна могут:
- проходить через добавочное правое/левое париетальное АВ-соединение;
- идти от ушка правого/левого предсердия;
- быть связанными ваневризмой синуса Вальсальвы/средней вены сердца;
- идти через фиброзное аортально-митральное соединение;
- быть парасептальными, септальными верхними/нижними.
2. С пучками Кента (мышечные АВ-волокна), происходящими из рудиментарной ткани:
- и входящими в миокард правого желудочка;
- и входящими в правую ножку пучка Гиса (атрио-фасцикулярные).
По характеру проявления классифицируют:
- Манифестирующий синдром WPW. Характеризуется постоянным наличием дельта-волны, эпизодами атриовентрикулярной реципрокной тахикардии и синусовым ритмом;
- Преходящий синдром WPW (он же интермиттирующий синдромWPW). На ЭКГ диагностируется синусовый ритм, преходящеепредвозбуждение желудочков, верифицированная атриовентрикулярная реципрокная тахикардия;
- Скрытый синдром WPW. Описывается ретроградным проведением по пучку Кента. На ЭКГ выявляются эпизоды атриовентрикулярной реципрокной тахикардии (в состоянии покоя аномалия с помощью ЭКГ не диагностируется). Проявляется приступами тахикардии.
По расположению пучки Кета могут быть:
- левосторонними (идут от левого предсердия к левому желудочку);
- правосторонними (идут от правого предсердия к правому желудочку);
- парасептальными (идут около сердечной перегородки).
Расположение дополнительного проводящего пути учитывается кардиологами-аритмологами при выборе наиболее эффективной техники операционного доступа (через вену либо через бедренную артерию).
Синдром ВПВ и беременность
Синдром ВПВ, клинически себя никак не проявляющий, не требует дополнительного лечения. Но во время беременности заболевание может заявить о себе пароксизмальными нарушениями сердечного ритма. Тогда необходима консультация кардиолога и подбор эффективного лечения.
При очень частых приступах тахикардии на фоне синдрома WPW беременность противопоказана. Это объясняет тем, что болезнь в любой период может перейти в опасное для жизни нарушение ритма. К тому же тахикардия часто провоцирует недостаточное кровообращение в органах и тканях, что негативно отражается не только на состоянии матери, но и на развитии плода.
Причины синдрома WPW
Синдром ВПВ — это врожденное заболевание. Причина его возникновения состоит в мутации генов, из-за чего при закладке и формировании сердца во внутриутробном периоде образуются мостики между желудочком и предсердием. Вырастает пучок Кента.
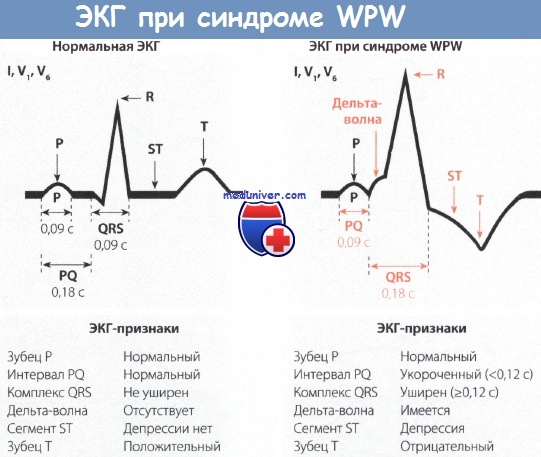
У больных синдромом WPW распространение возбуждения от предсердий к желудочкам идет по аномальным путям проведения. Как результат, миокард желудочков возбуждается раньше, чем если бы импульс распространялся обычным путем (АВ-узел, пучок и ветви Гиса). На ЭКГ перевозбуждение желудочков отражается в виде дельта-волны (дополнительная волна деполяризации). При этом длительность QRS увеличивается, а интервал P-Q(R), напротив, укорачивается.
В момент поступления в желудочки основной волны деполяризации их столкновение в сердечной мышце фиксируется в виде немного уширенного и деформированного сливного комплекса QRS.
Аномальное возбуждение желудочков провоцирует нарушение последовательности реполяризационных процессов. На ЭКГ это выглядит как дискордантный комплекс QRS, смещение RS-T сегмента и изменение полярности зубца T.
Развитие мерцания и трепетания предсердий, суправентрикулярной тахикардии при синдроме WPW объясняется формированием круговой волны возбуждения. Импульс движется по узлу АВ в направлении от предсердий к желудочкам, а по дополнительным путям — от желудочков к предсердиям.
Симптомы синдрома WPW
Симптомы синдрома ВПВ обычно слабо выраженные. К ним относятся нарушения сердечного ритма:
- трепетание предсердий;
- фибрилляция предсердий;
- реципрокная наджелудочковая тахикардия;
- желудочковая тахикардия;
- желудочковая/предсердная экстрасистолия.
В свою очередь приступы учащенного ритмичного/неритмичного сердцебиения сопровождаются:
- «трепыханием»/замиранием сердца;
- приступами удушья (чувство нехватки воздуха);
- головокружениями;
- учащением пульса;
- артериальной гипотензией;
- слабостью, потерей сознания.
Ухудшение состояния больного может возникать после употребления спиртного, эмоционального либо физического перенапряжения.
В большинстве случаев пароксизм аритмии при синдроме ВПВ можно прекратить, глубоко вдохнув и задержав воздух. Затяжные приступы требуют экстренной госпитализации и лечения под наблюдением кардиолога.
Если Вы обнаружили у себя схожие симптомы, незамедлительно
обратитесь к врачу. Легче предупредить болезнь,
чем бороться с последствиями.
Диагностика синдрома WPW
Диагностика синдрома ВПВ у детей и взрослых включает проведение комплексного клинико-инструментального обследования. Проводятся:
- Регистрация ЭКГ в 12 отведениях;
- Мониторирование ЭКГ по Холтеру. На область сердца крепятся электроды, идущие к портативному аппарату-рекордеру. С ними больной ходит от одних суток и более. При этом он ведет обычный образ жизни, все свои действия и ощущения записывает в дневник;
- Трансторакальная эхокардиография. Современный метод неинвазивной визуализации сердца с помощью отражаемых ультразвуковых сигналов. Позволяет оценить морфологические и функциональные структуры органа;
- Чреспищеводная электрокардиостимуляция. Включает введение в пищевод электрода, подачу стимулирующих электрических импульсов, определение пороговых значений стимуляции, интерпретацию информационных показаний ЭКГ;
- Эндокардиальное электрофизиологическое исследование сердца. Направлено на регистрацию и мониторирование разных показателей работы сердца с помощью регистрационной аппаратуры и специальных датчиков. Дает возможность максимально точно определить количество и расположение дополнительных путей (пучков Кена), верифицировать клиническую форму заболевания и оценить эффективность лекарственной терапии или ранее проведенной радиочастотной катетерной абляции;
- Ультразвуковая диагностика. Позволяет выявить сопутствующие патологии пороки сердца, кардиомиопатию.
К электрокардиографическим признакам синдрома сердца ВПВ относятся:
- укороченный PQ-интервал (не превышает 0,12 с);
- дельта-волна;
- деформированный сливной QRS-комплекс.
В ходе постановки диагноза обязательно проводится дифференциальная диагностика синдрома ВПВ с блокадами ножек пучка Гиса.
Лечение синдрома ВПВ сердца
Если пароксизмы аритмии отсутствуют, синдром ВПВ не требует специального лечения. При ярко выраженных приступах, сопровождающихся гипотензией, симптомами сердечной недостаточности, стенокардией, синкопэ, встает вопрос о проведении консервативного либо хирургического лечения.
Консервативные методы направлены на предупреждение приступов учащенного сердцебиения (тахикардии). Больному назначаются:
- Профилактические антиаритмические препараты (Амиодарон, Флекаинид, Пропафенон, Аденозин и др.);
- Бета-адреноблокаторы — препятствуют стимуляции рецепторов к норадреналину и адреналину (Эсмолол);
- Блокаторы медленных кальциевых каналов — оказывают воздействие на клетки сосудов и сердца, снижают частоту сердечных сокращений, уменьшают тонус сосудов;
- Сердечные гликозиды — увеличивают силу сердечных сокращений.
С целью прекращения приступов тахикардии используется внутривенное введение антиаритмических лекарственных препаратов.
В некоторых случаях купировать пароксизмы аритмий помогают:
- проба Вальсавы;
- массаж каротидного синуса;
- внутривенное введение АТФ.
Если консервативная терапия не способствует улучшению состояния больного и симптомы тахикардии не исчезают, проводится хирургическое лечение синдрома WPW. Показаниями к нему также служат:
- противопоказания к длительной лекарственной терапии;
- частые приступы фибрилляции предсердий;
- наличие приступов тахиаритмии, осложненных гемодинамическими нарушениями.
Операция носит название радиочастотной катетерной абляции. Проводится под местной анестезией. Во время нее к сердцу через бедренные сосуды подводится специальная тонкая трубочка — проводник. По ней подается импульс, который разрушает пучок Кента. Эффективность радиочастотной абляции по статистическим данным составляет 95 %. В 2 % случаев возможны рецидивы заболевания — ткани, подвергшиеся абляции, самовосстанавливаются. Тогда требуется повторная операция.
Важно знать, что при синдроме ВПВ противопоказаны занятия спортом.
Опасность синдрома ВПВ
Синдром ВПВ, проявляющийся приступами тахикардии, снижает качество жизни больного. К серьезным травмам и несчастным случаям могут привести потери сознания во время пароксизмов.
Помимо этого реципрокные АВ-тахикардии при WPW синдроме относятся к категории предфибрилляторных аритмий. Это значит, что частые приступы заболевания способны привести к более опасной и сложной фибрилляции предсердий, которая в свою очередь может трансформироваться в фибрилляцию желудочков и привести к летальному исходу.
Профилактика синдрома WPW
Специфической профилактики заболевания не существует. Если в результате ЭКГ у пациента выявлен синдром ВПВ, он должен регулярно обследоваться у кардиолога (даже если симптомы его не беспокоят). При проявлении признаков патологии нужно незамедлительно подобрать грамотное лечение.
Лицам, состоящим в родственных связях с больным синдромом WPW, рекомендуется пройти плановое обследование, чтобы исключить развитие данной патологии у себя. Диагностика должна включать: суточное мониторирование электрокардиограммы, электрокардиограмму, электрофизиологические методы.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Источник
Из этой статьи вы узнаете: что такое синдром ВПВ (WPW) и феномен ВПВ (WPW). Симптомы этой патологии, проявления на ЭКГ. Какими методами диагностируют и лечат заболевание, прогноз.
Введение
Синдром WPW (или ВПВ в транслитерации, полное название – синдром Вольфа–Паркинсона–Уайта) – врожденная патология сердца, при которой в нем присутствует дополнительный (лишний) путь, проводящий импульс от предсердия до желудочка.


Скорость прохождения импульса по этому «обходному» пути превышает скорость его прохождения по нормальному пути (атриовентрикулярному узлу), из-за чего часть желудочка сокращается преждевременно. Это отражается на ЭКГ в виде специфической волны. Аномальный путь способен к проведению импульса в обратном направлении, что приводит к аритмиям.
Данная аномалия может представлять опасность для здоровья, а может протекать бессимптомно (в таком случае речь идет не о синдроме, а о феномене ВПВ).
Диагностикой, наблюдением за пациентом и лечением занимается аритмолог. Полностью устранить заболевание можно с помощью малоинвазивной операции. Ее будет проводить кардиохирург либо хирург-аритмолог.
Причины
Патология развивается из-за нарушения эмбрионального развития сердца. В норме дополнительные пути проведения между предсердиями и желудочками исчезают после 20 недели. Их сохранение может быть обусловлено генетической предрасположенностью (у прямых родственников был такой синдром) или факторами, неблагоприятно влияющими на протекание беременности (вредными привычками, частыми стрессами).
Разновидности патологии
 Геморрой в 79% случаев убивает пациента
Геморрой в 79% случаев убивает пациентаВ зависимости от локализации дополнительного проводящего пути, выделяют 2 типа синдрома WPW:
- Тип A – пучок Кента находится между левым предсердием и левым желудочком. При прохождении импульса по этому пути часть левого желудочка сокращается раньше, чем остальная его часть, которая сокращается, когда до нее доходит импульс через атриовентрикулярный узел.
- Тип B – пучок Кента соединяет правое предсердие и правый желудочек. В этом случае преждевременно сокращается часть правого желудочка.
Также существует тип A–B – когда присутствуют и правый, и левый дополнительные проводящие пути.

Нажмите на фото для увеличения
При синдроме ВПВ наличие этих дополнительных путей провоцирует приступы аритмий.
Отдельно стоит выделить феномен WPW – при данной особенности наличие аномальных проводящих путей выявляется только на кардиограмме, но не приводит к аритмиям. Такое состояние требует только регулярного наблюдения у кардиолога, но лечение не нужно.
Симптомы
Синдром WPW проявляется приступами (пароксизмами) тахикардии. Они появляются, когда дополнительный проводящий путь начинает проводить импульс в обратном направлении. Таким образом, импульс начинает циркулировать по кругу (атриовентрикулярный узел проводит его от предсердий к желудочкам, а пучок Кента – обратно от одного из желудочков к предсердию). Из-за этого ритм сердца ускоряется (до 140–220 ударов в минуту).
Пациент ощущает приступы такой аритмии в виде внезапного чувства усиленного и «неправильного» сердцебиения, дискомфорта или боли в области сердца, ощущения «перебоя» в работе сердца, слабости, головокружения, иногда – обморока. Реже пароксизм сопровождается паническими реакциями.
Артериальное давление во время пароксизмов снижается.
Пароксизм может развиваться на фоне интенсивной физической нагрузки, стресса, интоксикации алкоголем или же спонтанно без явных причин.
Вне приступов аритмии синдром WPW не проявляется, и его можно обнаружить только на ЭКГ.
Особую опасность наличие дополнительного проводящего пути представляет, если у пациента есть склонность к трепетанию предсердий или их фибрилляции. Если у человека с синдромом ВПВ случится приступ трепетания или фибрилляции предсердий, он может перейти в трепетание или фибрилляцию желудочков. Данные аритмии желудочков часто приводят к летальному исходу.

Если у пациента на ЭКГ есть признаки наличия дополнительного пути, но приступов тахикардии никогда не было, – это феномен ВПВ, а не синдром. Диагноз могут сменить с феномена на синдром, если у пациента появятся приступы. Первый пароксизм чаще всего развивается в возрасте 10–20 лет. Если до 20 лет у пациента не было ни одного приступа, вероятность развития синдрома ВПВ из феномена крайне мала.
Проявления на кардиограмме
| Тип A | Тип B |
|---|---|
| Укороченный интервал P–Q (менее 0,1 с) | |
| Расширенный комплекс QRS (более 0,12 с) | |
| Дельта-волна (положительная в отведениях от передней стенки левого желудочка и отрицательная в отведениях от задней стенки левого желудочка) | Дельта-волна (положительная в левых грудных отведениях, отрицательная в правых грудных отведениях) |
| Деформация комплекса QRS, которая напоминает блокаду правой ножки пучка Гиса. | Деформация комплекса QRS, которая похожа на блокаду левой ножки пучка Гиса. |
Методы диагностики
К ним относятся:
- ЭКГ;
- холтеровское мониторирование;
- ЭФИ;
- УЗИ сердца.
Если на кардиограмме были обнаружены характерные признаки (дельта-волна, расширенный комплекс QRS, укороченный интервал PQ), но пациент не предъявляет жалоб на свое самочувствие, ему назначают холтеровское мониторирование для того, чтобы точно установить, феномен это или синдром.
На холтере могут быть выявлены непродолжительные приступы тахикардии, которые больной даже не замечает. Наличие нескольких экстрасистол подряд уже можно считать микро-приступом аритмии.
Если холтер выявил экстрасистолы, идущие одна за другой, высок риск того, что у пациента рано или поздно разовьется настоящий приступ тахикардии. В таком случае ставят диагноз «синдром WPW». Такому больному требуется наблюдение аритмолога. Лечение начинают, если появятся настоящие пароксизмы.
Если показатели холтеровского обследования в норме и у пациента никогда не было приступов аритмии, диагноз – «феномен ВПВ».

После ЭКГ больного могут отправить на УЗИ сердца, так как синдром иногда сочетается с другими врожденными пороками, вызванными нарушениями эмбрионального развития сердца. Сам же синдром (и феномен) ВПВ на УЗИ никак не проявляется.
Пациентам с синдромом ВПВ назначают ЭФИ сердца (электрофизиологическое исследование) для точного определения локализации дополнительного проводящего пучка. При ЭФИ в сердце вводят электрод через бедренную вену. Эта процедура может вызывать осложнения, поэтому ее проводят только в случае, если она действительно необходима (перед хирургическим лечением синдрома).
Методы лечения
Снятие приступа аритмии
Устраняют пароксизм тахикардии либо с помощью вагусных проб, либо медикаментами.
Вагусные пробы – это приемы, которые стимулируют блуждающий нерв. При его стимуляции замедляется и восстанавливается сердечный ритм. К вагусным пробам относятся:
- Проба Вальсальвы – глубокий вдох грудью и задержка дыхания на вдохе с легким натуживанием.
- Умывание холодной водой с задержкой дыхания.
- Проба Мюллера – попытки вдоха с зажатыми ноздрями.
- Массаж каротидного синуса.

Если они не помогают, используют один из следующих препаратов:
- Верапамил;
- Новокаинамид;
- Кордарон;
- Пропафенон;
- АТФ или другие.
В тяжелых случаях для восстановления нормального ритма необходима электрическая кардиоверсия либо чреспищеводная электрокардиостимуляция.
Медикаментозное лечение
Пациенту, перенесшему приступ аритмии, который сопровождался нарушением кровообращения (проявлялся головокружением или обмороком, сниженным давлением), назначают постоянный прием антиаритмических средств для профилактики повторного приступа.
Однако постоянный прием антиаритмиков чреват развитием серьезных побочных эффектов, поэтому такой способ лечения в современной медицине применяют все реже. Предпочтение отдают хирургическому устранению синдрома ВПВ. Медикаменты назначают, только когда операция противопоказана или невозможна по каким-либо другим причинам.
Хирургическое лечение
Синдром WPW можно полностью вылечить с помощью катетерной абляции (радиочастотной абляции) дополнительного проводящего пути – этот путь прижигают, он разрушается. Абляцию назначают пациентам, у которых приступы тахикардии значительно влияют на кровообращение. Также абляцию могут провести и по желанию пациента, который относительно хорошо переносит приступы аритмии. При феномене WPW абляция необходима, только если вы собираетесь заниматься профессиональным спортом, служить в армии, учиться в военном училище и т. п.
Процедура малоинвазивная – катетер проводят до сердца через бедренную вену или артерию и прижигают аномальный проводящий путь с помощью радиочастотного импульса. Проводят операцию под местной анестезией.
Катетерная абляция – самый действенный способ лечения синдрома ВПВ. Эффективность процедуры составляет около 95%. Приступы тахикардии после процедуры возможны, если проводящий путь был устранен не полностью (либо же их было 2, а разрушили один).
Что касается безопасности, то риск развития осложнений невысок (около 1%).

Катетерная абляция (радиочастотная абляция)
Подготовка к процедуре
Она несложная:
- Предупредите врача о принимаемых вами препаратах. Прием антиаритмических средств врач отменит за 2–3 дня до операции (за исключением Кордарона, который нельзя принимать за 28 дней до процедуры). Прием остальных препаратов также будет отменен незадолго до операции.
- Вечером перед процедурой очистите кишечник (естественным способом или с помощью клизмы).
- В день проведения операции не ешьте (последний прием пищи возможен за 12 часов до процедуры, то есть вечером накануне).
Возможные осложнения
- Обширная гематома в месте прокола.
- Тромбоз глубоких вен, возникновение тромбов в сердце.
- Травмы артерии или вены, через которую вводят катетер, травмы коронарных артерий, сердечных клапанов, здоровых участков миокарда.
- Спазм коронарных артерий.
- Атриовентрикулярная блокада.

Травматических осложнений можно избежать, обратившись к врачу с большим опытом проведения подобной операции.
Чтобы предотвратить возникновение большой гематомы, а также тромбов в венах, на протяжении суток соблюдайте постельный режим.
Противопоказания к проведению абляции
- нестабильная стенокардия;
- тяжелая сердечная недостаточность;
- склонность к образованию тромбов;
- сужение ствола левой коронарной артерии более чем на 75%;
- выраженный стеноз аортального клапана (если катетер нужно вводить в левый желудочек);
- острый инфаркт миокарда (перенесенный 4 дня назад и позже);
- катетеризация бедренной вены невозможна при флебите и тромбофлебите вен ног (в таком случае катетер могут вводить через подключичную вену).
Прогноз при заболевании
При феномене WPW прогноз благоприятный. Если приступы не наблюдались до 20-летнего возраста, их возникновение уже маловероятно.
При синдроме WPW прогноз условно благоприятный. 95% пациентов полностью выздоравливают после радиочастотной абляции аномального проводящего пути.
IllnessNews.ru о кардиологии
Источник
Информация, опубликованная в статье, носит ознакомительный характер. Обязательно проконсультируйтесь с вашим лечащим врачом!
Поделитесь ссылкой и ваши друзья узнают, что вы заботитесь о своем здоровье и придут к вам за советом! Спасибо ツ
Источник