Воронкообразная грудь код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
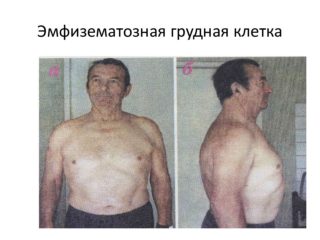
Название: Воронкообразная грудная клетка.
Воронкообразная грудная клетка
Описание
Воронкообразная грудная клетка (pectus excavatum, впалая грудь, воронкообразная грудь) – врожденная аномалия развития, при которой наблюдается западение грудины и передних отделов ребер. Этиология окончательно не установлена, предполагается, что ведущую роль играют наследственные факторы. Непосредственной причиной является дисплазия соединительнотканной и хрящевой ткани в области грудной клетки. Патология усугубляется по мере роста ребенка, нередко становится причиной патологического изменения осанки, а также нарушения функций сердца и легких. Диагноз выставляется на основании осмотра, данных торакометрии, результатов рентгенографии и других исследований. Терапевтические методы лечения малоэффективны. При прогрессировании патологии и нарушениях работы органов грудной клетки показана операция.
Дополнительные факты
Воронкообразная грудь – врожденная патология. Характеризуется западением передних отделов груди. Является наиболее распространенной деформацией грудной клетки (91% от всех случаев врожденных пороков развития грудной клетки). По различным данным наблюдается у 0,6-2,3% жителей России. Из-за склонности к прогрессированию в ряде случаев представляет серьезную опасность для здоровья пациентов.
Причины
Этиология болезни окончательно не выяснена, в настоящее время исследователи рассматривают около 30 гипотез возникновения воронкообразной груди. Однако статистическим путем установлено, что ведущее значение в развитии данной патологии имеют наследственные факторы. Это подтверждается наличием у пациентов родственников с такими же врожденными пороками. Кроме того, у больных с воронкообразной грудной клеткой чаще, чем в целом по популяции, выявляются другие аномалии развития.
Основной причиной деформации является хрящевая и соединительнотканная дисплазия вследствие определенных ферментативных нарушений. Неполноценность тканей может проявляться не только до рождения ребенка, но и в процессе его роста и развития. С возрастом западение грудины нередко прогрессирует, вследствие чего искривляется позвоночник, уменьшается объем грудной полости, смещается сердце и нарушаются функции органов грудной клетки. Гистологические исследования хрящевой ткани, взятой у больных разного возраста, подтверждают усугубление изменений: по мере взросления хрящ все больше разрыхляется, в нем появляется избыточное количество межклеточного вещества, образуются многочисленные полости и очаги асбестовой дегенерации.
Классификация
В настоящее время описано около 40 синдромов, сопровождающихся формированием воронкообразной груди. Это, а также отсутствие единой патогенетической теории развития болезни затрудняет создание единой классификации. Наиболее удачным вариантом, который использует большинство современных хирургов, является классификация Урмонас и Кондрашина:
• По виду деформации: асимметричная (левосторонняя, правосторонняя) и симметричная.
• По форме деформации: плосковороночная и обычная.
• По типу деформации грудины: типичная, седловидная, винтовая.
• По степени деформации: 1, 2 и 3 степень.
• По стадии болезни: компенсированная, субкомпенсированная и декомпенсированная.
• По сочетанию с другими врожденными аномалиями: не сочетанная и сочетанная.
Для определения степени воронкообразной груди в отечественной травматологии и ортопедии используется метод Гижицкой. На боковых рентгенограммах измеряют наименьшее и наибольшее расстояние между передней поверхностью позвоночника и задней поверхностью грудины. Затем наименьшее расстояние делят на наибольшее, получая коэффициент деформации. Значение 0,7 и более – 1 степень, 0,7-0,5 – 2 степень, 0,5 и менее – 3 степень.
Симптомы
Проявления болезни зависят от возраста пациента. У грудных детей наблюдается незначительное вдавление грудины и выявляется парадоксальное дыхание — симптом, при котором ребра и грудина западают во время вдоха. У больных младшего возраста вдавление грудины становится более явным, под краями реберных дуг обнаруживается поперечная борозда. Дошкольники с воронкообразной грудью чаще других детей болеют простудными заболеваниями.
Диагностика
Обследование больных с воронкообразной грудью предполагает не только точную постановку диагноза, но и оценку общего состояния пациента, а также выраженности нарушений со стороны сердца и легких. Обычно диагноз не вызывает затруднений еще на стадии осмотра. Для оценки степени и характера деформации используют торакометрию и различные индексы, определяемые с учетом объема впадины в области грудины, эластичности грудной клетки, ширины грудной клетки и некоторых других показателей. Для уточнения данных торакометрии выполняется рентгенография грудной клетки в 2 проекциях и компьютерная томография органов грудной полости.
Пациента направляют на консультацию к пульмонологу и кардиологу, назначают ряд исследований дыхательной и сердечно-сосудистой системы. Спирометрия свидетельствует о снижении жизненной емкости легких. На ЭКГ выявляется смещение электрической оси сердца, отрицательный зубец Т в отведении V3 и снижение зубцов. При проведении эхокардиографии нередко обнаруживается пролапс митрального клапана. Кроме того, у больных с воронкообразной грудной клеткой часто наблюдается тахикардия, повышение венозного и артериального давления и другие нарушения. Как правило, с возрастом патологические проявления становятся более выраженными.
Лечение
Лечение воронкообразной груди могут осуществлять травматологи, ортопеды и торакальные хирурги. Консервативная терапия при данной патологии малоэффективна. Показанием к оперативному лечению являются нарастающие нарушения работы органов кровообращения и дыхания. Кроме того, иногда хирургическое вмешательство проводится для устранения косметического дефекта. Операции (кроме косметических) рекомендуют проводить в раннем возрасте, оптимальный период – 4-6 лет. Такой подход позволяет обеспечить условия для правильного формирования грудной клетки, предупредить развитие вторичных деформаций позвоночника и появление функциональных нарушений. Кроме того, дети лучше переносят хирургические вмешательства, их грудная клетка отличается повышенной эластичностью, и коррекция проходит менее травматично.
В настоящее время используется около 50 видов оперативных вмешательств. Все методики подразделяются на две группы: паллиативные и радикальные. Целью радикальных методов является увеличение объема грудной клетки, все они предусматривают стернотомию (рассечение грудины) и хондротомию (рассечение хрящевой части ребер). В процессе операции часть кости удаляют, а передние отделы грудной клетки фиксируют при помощи специальных швов, различных фиксаторов (спиц, пластин, алло- и аутотрансплантатов). Паллиативные вмешательства предусматривают маскировку дефекта без коррекции объема грудной полости. При этом в подфасциальное пространство вшиваются внегрудные силиконовые протезы.
Безусловным показанием к радикальному хирургическому лечению является деформация 3 степени, деформация 2 степени в стадии субкомпенсации и декомпенсации, резко выраженный сколиоз, синдром плоской спины, слипчивый перикардит, сердечно-легочная недостаточность и гипертрофия правого желудочка сердца. Перед операцией обязательно назначается комплексное обследование и проводится лечение хронических инфекционных заболеваний (бронхита, гайморита, хронической пневмонии ).
Показанием к паллиативному вмешательству являются 1 и 2 степень деформации. Паллиативные операции проводятся только взрослым, поскольку в процессе роста ребенка силиконовый протез может визуально «отслоиться» и косметический эффект хирургического вмешательства будет утрачен. Больным старше 13 лет с незначительной деформацией может быть проведена коррекция расположения реберных дуг – операция, при которой дуги отсекаются и крест-накрест фиксируются на передней поверхности грудины.
Для создания максимально благоприятных условий в послеоперационном периоде пациента помещают в отделение реанимации, где он находится в состоянии медикаментозного сна. При этом ведется тщательное наблюдение за состоянием органов грудной полости и функцией дыхательной системы. Для профилактики гипоксии проводят ингаляции кислорода через носовой катетер. Со 2-3 дня начинают занятия дыхательной гимнастикой. Через неделю назначают ЛФК и массаж.
Удовлетворительным считается результат, при котором сохраняется незначительная деформация и есть незначительные функциональные нарушения, но жалобы отсутствуют. Неудовлетворительный результат – рецидив деформации, жалобы сохраняются, функциональные показатели не улучшились. Хороший результат достигается у 50-80% пациентов, удовлетворительный – у 10-25% пациентов и неудовлетворительный – также у 10-25% пациентов. По данным исследований, в отдаленном периоде лучшие результаты наблюдаются при пластике грудины без применения фиксаторов. Вместе с тем, не существует единой универсальной методики, которая одинаково хорошо подходила бы всем пациентам.
Прогноз
Оценить результат операции можно только через 3-6 месяцев. Оценивается как косметический эффект, так и степень восстановления функций органов грудной полости. При этом хорошим результатом считается полное устранение воронкообразной грудной клетки, отсутствие парадоксального дыхания, соответствие антропометрических показателей стандартным данным для соответствующей возрастной группы, отсутствие нарушений со стороны легких и сердца, нормальные показатели кислотно-щелочного и водно-солевого обмена.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
- Описание
Краткое описание
Врождённые деформации грудной клетки — пороки развития, связанные с изменением формы стенки грудной клетки.
Код по международной классификации болезней МКБ-10:
- M95.4 Приобретенная деформация грудной клетки и ребер
- Q67 Врожденные костно-мышечные деформации головы, лица, позвоночника и грудной клетки
- Q67.6 Впалая грудь
- Q67.7 Килевидная грудь
- Q67.8 Другие врожденные деформации грудной клетки
Воронкообразная грудная клетка (pectus excavatus) — порок развития, который, кроме косметического дефекта в виде западения грудины и рёбер, сопровождается различными функциональными нарушениями в дыхательной системе и ССС. У мальчиков наблюдают в 3 раза чаще. Различают три стадии заболевания (компенсированную, субкомпенсированную и декомпенсированную), три формы деформаций (симметричную, асимметричную и плосковоронкообразную), три степени деформации (I степень — глубина деформации менее 2 см, смещения сердца нет; II степень — глубина деформации менее 4 см, смещение сердца на 2–3 см; III степень — глубина деформации более 4 см, смещение сердца более чем на 3 см). Лечение: общие и специальные гимнастические упражнения, массаж. Оперативное лечение показано при прогрессирующих деформациях с функциональными нарушениями в возрасте 4–5 лет. В арсенале хирургического лечения много методов, однако ни один из них не принят как оптимальный. При каждом отмечают риск поздних рецидивов • Удаление деформированных рёберных хрящей • Остеотомия грудины • Коррекция дефекта грудины введением костного клина • Фиксация поддерживающим бруском, расположенным позади грудины • Другие варианты: дозированное вытяжение, использование магнитов и т.д.
Килевидная деформация грудной клетки («куриная» грудь, pectus carinatum) — выступание грудины и прикрепляющихся к ней рёберных хрящей. Поражение рёберных хрящей может быть одно — или двусторонним, а грудина выступать кпереди в верхнем или нижнем отделах. При консервативном лечении назначают общие и специальные гимнастические упражнения, массаж. Из предложенных оперативных методов лечения наиболее приемлема субперихондральная резекция хрящей. Корригируют путём поперечной остеотомии с перемещением грудины кзади.
Синдром Полэнда — сочетание аномалий, включающих отсутствие большой и малой грудной мышц, синдактилию, брахидактилию, ателию и/или амастию, деформации или отсутствие рёбер, отсутствие волос в подмышечной впадине и уменьшение толщины подкожной клетчатки. У каждого пациента отмечают различные компоненты синдрома. Деформация грудной клетки варьирует от лёгкой гипоплазии рёбер и рёберных хрящей на стороне поражения до аплазии передней части рёбер и всех рёберных хрящей. Хирургическое лечение необходимо лишь небольшой части пациентов.
Дефекты грудины — широкий спектр редких аномалий грудины, сердца и верхних отделов брюшной стенки • Торакальная эктопия сердца — классическое «обнажённое сердце», не прикрытое спереди никакими тканями, часто отмечают тетраду Фалло, стеноз лёгочной артерии, транспозицию магистральных сосудов и ДМЖП. Лечение торакальной эктопии сердца почти всегда безуспешно • Шейная эктопия сердца. Пациенты отличаются от больных с торакальной эктопией расстоянием, на которое перемещено сердце • Торако — абдоминальная эктопия сердца. Расщепление нижней части грудины, сердце покрыто мембраной. Хирургическое вмешательство направлено на закрытие дефекта кожи над сердцем и брюшной полостью • Расщепление или раздвоение грудины • Дистальный дефект грудины встречают как составную часть пентады Кэнтрелла.
Синдром передней лестничной мышцы • Причины: добавочное шейное ребро, спазм и вторичное укорочение лестничной мышцы или травматическая деформация костей грудной клетки и плечевого пояса • Клиническая картина. Боли в области шеи, надплечья и руки (по ходу локтевого нерва) и периферический парез руки, вызванные сдавлением сосудисто — нервного пучка в переднем межлестничном пространстве (между передней и средней лестничными мышцами). Клиническая картина напоминает болезнь Рейно • Диагноз подтверждают исследованием функций локтевого нерва • Лечение. Декомпрессия сосудисто — нервного пучка, чаще всего путём резекции I или добавочного шейного ребра (при его наличии), рассечения передней лестничной мышцы. Освобождение нервов из окружающих рубцовых тканей, обычно выполняемое через надключичный доступ.
МКБ-10 • M95.4 Приобретённая деформация грудной клетки и рёбер • Q67 Врождённые костно — мышечные деформации головы, лица, позвоночника и грудной клетки • Q67.6 Впалая грудь • Q67.7 Килевидная грудь • Q67.8 Другие врождённые деформации грудной клетки
Источник
Искривление ребер и грудной клетки – врожденная или приобретенная патология, у которой могут быть свои признаки, причины и последствия. Проявление болезни во многом зависит от того, насколько сильно она выражена. По МКБ-10 деформация грудной клетки имеет код Q67 – она входит в общую категорию искривлений костной системы и позвоночника.
Виды деформации и сопутствующие симптомы
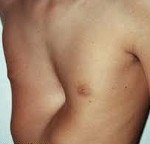
Килевидная деформация грудной клетки
При постановке диагноза большое значение имеет степень искривления грудины, а также вид, по которому происходит эта деформация. Благодаря точному определению типа изменения грудной клетки можно подобрать эффективную тактику оперативного вмешательства и дальнейшие методы восстановительной терапии.
Килевидная деформация
Распространенный тип нарушения, который диагностируется обычно в раннем детстве. Первые симптомы легко пропустить, так как они слабо выражены. Чаще всего обнаруживается патология у детей в период интенсивного роста в 11-14 лет. Сопровождается такими симптомами:
- ишемические расстройства;
- умственная и физическая утомляемость, быстрая усталость;
- сильная потливость и одышка;
- тахикардия.
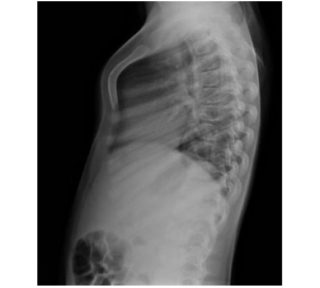
Рентген грудной клетки ребенка с килевидной деформацией
Сильнее всего симптомы проявляются в момент физической активности. Если они заметны в состоянии покоя, это указывает на серьезные патологические процессы и сбои в работе сердца, легких и других органов – требуется экстренная хирургическая операция.
Также существуют внешние признаки килевидной асимметрии грудной клетки: у ребенка очень узкая грудина и общая худощавость, особенно заметная при астеническом типе телосложения, наблюдается слабое развитие мышечных структур.
Килевидная деформация смотрится отчетливо и часто вызывает психологический дискомфорт. В школе дети с таким дефектом подвержены насмешкам, что приводит к замкнутости, стеснительности и даже агрессии. К клиническим симптомам болезни относят:
- средняя часть грудины выступает вперед, а реберная – западает;
- поражаются реберные дуги 4-8 ряда, изредка втягиваются другие ребра;
- на рентгене заметен разворот краев ребер;
- сама грудина становится чуть больше, чем при нормальных показателях.
Выделяют 3 степени деформации килевидной груди: слабовыраженный дефект происходит при сгибе 2-3 реберных хрящей, при 2 степени сердце смещается на 3 см, а в средней нижней трети грудина выступает сильнее всего, при 3 стадии сердце смещается более чем на 3 см от естественного положения. При 3 степени болезни нередко наблюдаются дыхательные и сердечные сбои, происходят спазмы сосудов, возможны другие тяжелые признаки со стороны легких и сердца.
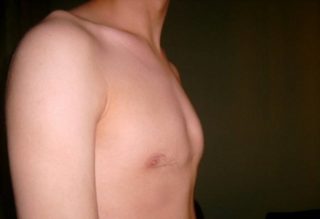
Воронкообразное искривление
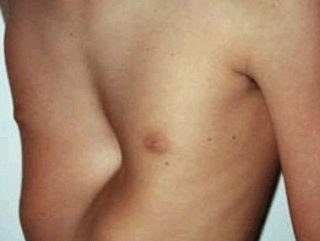
Воронкообразная деформация грудной клетки
Почти у всех врожденных патологий, связанных с деформацией грудины, обнаруживается воронкообразный тип. Он связан с вдавливанием передних частей ребер, словно след от каблука сапога. Углубление в груди в большинстве случаев возникает у мужчин, так как у женщин она маскируется молочными железами.
Воронкообразная деформация может приводить к серьезным последствиям для здоровья. Она почти всегда расположена по центру грудины – чуть выше или ниже относительно солнечного сплетения.
Выгнутая грудина
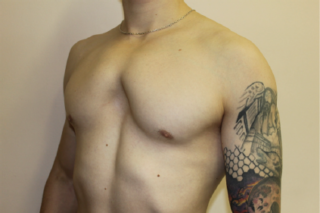
Выгнутая грудная клетка
Менее распространенная форма заболевания, которая встречается примерно в 2-3% от общего числа искривлений грудины. Ее также называют синдромом Куррарино-Сильверамана. К симптомам относят:
- появление в верхней части выступающей борозды;
- грудная полость отличается ранним окостением в углу Льюиса;
- хрящи 2 ребер сращиваются.
Выгнутая грудина в некоторых случаях сочетается с воронкообразной деформацией. Если образована индивидуально без сопутствующих отклонений, не причиняет вреда здоровью, носит только характер косметического дефекта.
Синдром ребрено-мышечного дефекта
Патология Поланда в подавляющем большинстве случаев обусловлена генетическими аномалиями, аналогичная болезнь обнаруживается у одного из родителей в 50% случаев. Синдром Поланда затрагивает внешние и внутренние структуры грудной стенки, включая позвоночник и подкожно-жировой слой.
При заболевании требуется комплексное восстановление грудины хирургическим путем. Нередко проводят несколько операций для восстановления разных слоев. Хирургия необходима, так как грудная полость теряет при этом заболевании свои функции.
Синдром Поланда часто сочетается с укороченными или сросшимися пальцами рук с той стороны, где произошла деформация. Поэтому для лечения болезни требуется комплексная хирургия, нацеленная сразу же на все части костной системы и опорно-двигательного аппарата в разных элементах организма.
Синдром Жена
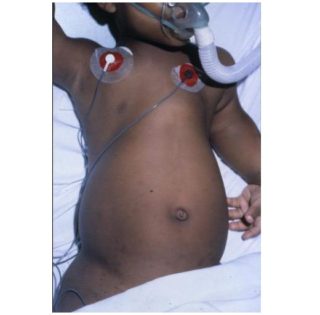
Ребенок с синдромом Жена
При этом заболевании дистрофия грудной клетки постоянно прогрессирует и связана с внутриутробными аномалиями и гипоплазией легочной системы. Впервые патологию описали в 1954 году и связали ее с несовместимыми с жизнью изменениями. Современные операции позволяют продлить жизнь детям, это очень сложная хирургия, требующая в последующем определенного ухода.
Плоская грудная клетка
Такой тип деформации, как плоская грудная клетка, часто встречается у детей с астеническим телосложением: высокий рост, узкие плечи, длинные руки и ноги. При плоской грудине у ребенка очень часто появляются простуды, он может отставать в физическом развитии.
Другие виды деформации
 Изменение размеров грудной клетки и правильного положения костных структур могут иметь другой вид:
Изменение размеров грудной клетки и правильного положения костных структур могут иметь другой вид:
- Эмфизематозная клетка. Возникает при хронической эмфиземе легких, приводит к образованию бочкообразной груди. Дыхательные сокращения становятся меньше, амплитуда чаще.
- Паралитическая клетка. Формируется при хронических болезнях плевры и легких. Появляется асимметричное западение надключичных ямок, межреберных промежутков, движение лопаток при дыхании становится асинхронным. Также отмечается уменьшение бокового и переднезаднего размера грудины.
- Ладьевидная грудная клетка. Развивается при наличии такого заболевания, как сирингомиелия. Углубление появляется вверху и посередине грудной полости.
- Кифосколиотическая грудная клетка. Возникает при патологических изменениях в позвоночнике, связанных с туберкулезом костей, очень тяжело поддается лечению.
Также при дефектах грудины могут наблюдаться другие отклонения, не связанные только с внешней деформацией.
Распространенные дефекты грудной клетки

Торакальная эктопия сердца
Деформация ребер и грудной полости может быть отнесена к следующим видами: грудная эктопия сердца, торакоабдоминальная эктопия, шейная эктопия и расщепление грудной клетки. Вот как их описывают:
- Торакальная эктопия сердца. Орган находится вне грудной клетки и не защищен плотными тканями. Наблюдается низкая выживаемость пациентов. Среди удачных операций описано только 3 случая.
- Грудная. Сопровождается положением сердца слева или справа относительно нормального состояния.
- Шейная эктопия. Отличается от грудной локализацией сердца. Сердце в этом случае находится внизу грудины, покрыто мембраной или кожей. Выживаемость исключена.
- Расщелины грудины. Сердце находится в нормальном положении, но над ним фиксируется расщепление грудной полости – чаще всего частичное.
При расщеплении грудины прогноз выживаемости благоприятный, но при остальных случаях спасти пациентов удается редко.
Причины возникновения деформаций
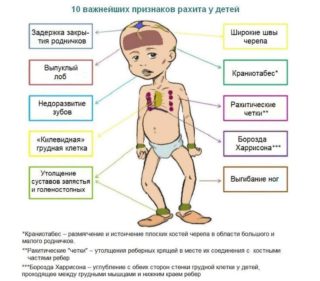 Кроме генетической предрасположенности врачи часто сталкиваются с другими аномалиями развитий:
Кроме генетической предрасположенности врачи часто сталкиваются с другими аномалиями развитий:
- дисплазия хрящевых и соединительных тканей при внутриутробном развитии;
- ферментативные нарушения, приводящие к аномалиям строения;
- тератогенные факторы во время беременности;
- после рождения деформации грудины способствует рахит;
- в раннем возрасте патологию вызывают системные болезни;
- также обнаруживаются опухоли, остеомиелит ребер, туберкулез;
- у дошкольников вызвать деформацию может сколиоз.
Также причиной патологии могут быть гнойно-воспалительные заболевания легких, кожи и органов, расположенных недалеко от грудной полости.
Методы диагностики и лечения
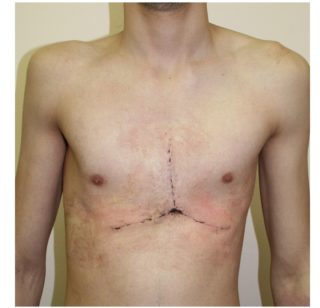
10 день после операции по методу Равича на килевидной грудной клетке
Первые признаки болезни опытный врач замечает сразу же после рождения ребенка или при осмотре дошкольников и школьников. Для диагностики используют МРТ, КТ, рентген, реже – УЗИ. Обязательно проводят диагностику легочной системы и сердца.
Для лечения деформаций грудной клетки используются разные методы операционного вмешательства:
- Метод Абрамсона. Малоинвазивный способ для лечения людей до 20 лет. Через небольшие разрезы ребра фиксируются с помощью пластин.
- Метод Равича. Травматичная коррекция, используется редко, так как требуется поперечный разрез под грудью для иссечения реберных хрящей и сшивания надхрящницы.
- Метод Кондрашина. Разрез в этом случае вертикальный. Используется для удаления поврежденных хрящей.
- Метод Тимощенко. Применяется для лечения мальчиков – делают горизонтальный надрез под грудными мышцами. У девочек делают 2 надреза. После этого удаляют кривые реберные хрящи.
- Метод Насса. Применяется для терапии килевидной деформации в сочетании с воронкообразной.
Назначают хирургию в разных возрастах в зависимости от индивидуальных особенностей и показаний.
Лечебная гимнастика и другие способы восстановления
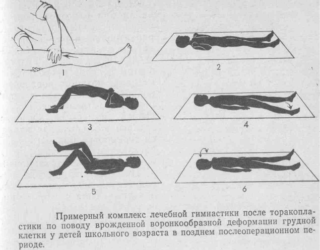 ЛФК особенно эффективна для детей при обнаружении искривления грудной клетки на ранних стадиях. В систему обычно входит:
ЛФК особенно эффективна для детей при обнаружении искривления грудной клетки на ранних стадиях. В систему обычно входит:
- ходьба различной интенсивности;
- подъемы и опускания рук;
- отведение рук в стороны;
- упражнение с бодибаром (палкой);
- выполнение упражнения «Велосипед»;
- упражнение из положения на четвереньках: по очереди поднимают левую и правую руку, сохраняя спину прямой.
Также существует уникальная компрессионная система Ферре, которая помогает при искривлениях и асимметрии. Система состоит из алюминиевых пластин. Для каждого пациента они подгоняются под выступающую часть грудины. Сзади крепится поддерживающий механизм и регулятор давления. Система применяется в возрасте до 20 лет.
Существует комплекс ортезов, который также используется для исправления искривлений. Чаще всего ортез выглядит, как корсет, фиксируемый в положении, которое способствует выпрямлению груди. За счет сдавливания достигается терапевтический эффект.
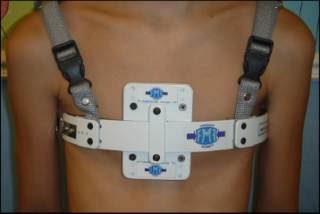
Ортез при килевидной деформации грудной клетки
При изготовлении ортезов учитывается множество факторов, не бывает универсального решения для всех пациентов. При этом носить корсеты запрещено при наличии некоторых заболеваний и особенностей образа жизни:
- у человека бывает кашель или хроническая астма;
- пациент страдает воспалительными заболеваниями кожи;
- есть нарушения со стороны сосудистой системы и кровотока;
- пациент восстанавливается после операции.
Эффективнее всего ортезы работают в подростковом и детском возрасте.
Возможные осложнения
Рентгенологически отмечается увеличение ретростернального пространства
Если искривление грудной клетки не подвергается должному лечению, в тяжелых случаях, когда патология прогрессирует, проявляются осложнения:
- Патологии сердца и дыхательной системы. Ребра западают, сдавливают органы, приводят к смещению. Все это негативно сказывается на состоянии сердца.
- Острые психологические проблемы. Из-за деформации грудной клетки начинают развиваться психологические комплексы. Это приводит к нарушению социализации, подавляет личность подростка, формирует неадекватное отношение к себе.
- Сокращение полезного объема легких. Ребра сдавливают внутреннюю полость, что сказывается на легких и приводит к уменьшению перерабатываемого кислорода.
Все эти осложнения опасны для здоровья, поэтому деформация грудной клетки требует лечения после обнаружения.
Берут ли в армию с таким диагнозом
Для уточнения диагноза призывнику нужно пройти медицинскую комиссию. Если ставят 2 и 3 степень нарушения, человеку запрещено служить в армии, так как патология связана с нарушением функций легких и сердца. При 1 степени деформации решение комиссия принимает в индивидуальном порядке, повлиять на него могут сопутствующие заболевания. Если деформация сочетается с кифозом и сколиозом, шанс получить отказ повышается.
Деформация грудной клетки не всегда причиняет исключительно эстетические неудобства пациенту. Очень часто патология связана с тяжелыми последствиями для здоровья и может приводить к заболеваниям сердца и легких.
Источник
