Вальгусная деформация пальцев стопы код мкб

Деформация стопы
Ортопедическая болезнь нижних конечностей, для которой характерно отклонение или отведение пальца внутрь стопы, вызванная деформацией плюсневых суставов, называется вальгусной деформацией. Заболевание вызывает нарушение всех составляющих стопы – костей, связок, сухожилий и суставов – и приводит к серьезным проблемам с ходьбой.
Международная классификация
Вальгусная деформация стоп код МКБ-10 Q 66, МКБ-10 Q 66.5, МКБ-10 М 21.0, МКБ-10 М 21.4 является одним из наиболее распространенных заболеваний нижних конечностей детей и взрослых. В зависимости от этиологии деформация бывает:
- Врожденная деформация, по МКБ-10 код Q6. Возникает реже, чем приобретенная болезнь, установка диагноза часто происходит в двухлетнем возрасте и старше.

В какой обуви ходить?
- Травматическая. Согласно МКБ-10 код М 21.0. Причины вальгусной деформации – травмы голени, стопы и окружающих мягких тканей, часто заболевают подростки.
- Рахитическая вальгусная деформация. По классификтору МКБ-10 установка диагноза – приобретенные нарушения в результате рахита, которым дети болеют при большом недостатке витамина Д в раннем возрасте.
- Статическая. Заболеванию присвоен код М 21.0 по МКБ-10. Плоско-вальгусная деформация (плоская стопа) является приобретенной, сочетается с неврологическими симптомами и нарушенным метаболизмом соединительных тканей.
- Паралитическая. Вальгусная деформация стопы код по МКБ-10 является приобретенной в результате паралича мышечных тканей, поддерживающих свод стопы, после перенесенного полиомиелита. Дети в 60% случаев получают вальгусную деформацию нижних конечностей.
Плоско-вальгусная стопа (синоним – плоскостопие) может выступать причиной или следствием вальгусной  деформации ступни в виде отклонения большого пальца с образованием боковой косточки (шишки, нароста), что характерно для взрослых, особенно женщин, старше 35 лет.
деформации ступни в виде отклонения большого пальца с образованием боковой косточки (шишки, нароста), что характерно для взрослых, особенно женщин, старше 35 лет.
Причины отведенного пальца
Большой палец стопы в зависимости от тяжести заболевания может быть отклонен под разным углом – меньше 20°, 25-35°, больше 35°. Факторы, провоцирующие развитие вальгусной деформации с отведенным пальцем:
- Наследственная предрасположенность, гормональные изменения.
- Ношение неправильно выбранной обуви (узкая, высокий каблук).
- Избыточный вес с увеличением нагрузки на стопу.
- Остеопороз, характеризующийся недостатком кальция.
- Травмы и перенесенные инфекционные заболевания.
- Поперечное и комплексное плоскостопие.
Плоскостопие у детей
Согласно кода М 21.4 МКБ-10, плоско-вальгусная деформация стоп классифицируется на поперечное, смешанное и продольное плоскостопие. Довольно часто вальгусной деформацией страдают дети. Причинами, провоцирующими развитие плоскостопия у детей, являются:
- Недоношенность и внутриутробные патологии.

- Детский церебральный паралич, рахит.
- Заболевания и слабость соединительных тканей.
- Перенесенный инфекционный полиомиелит.
- Травмы стопы, ожирение в детском возрасте.
Врожденная наследственная или патологическая вальгусная деформация стопы у детей МКБ сложно диагностируется, поскольку в возрасте до трех лет у ребенка на нижних конечностях есть все признаки плоской стопы. В трех процентах случаев диагноз неутешительный – врожденная плоско-вальгусная деформация. В будущем подросткам с таким заболеванием потребуется более сложное лечение, чем маленьким детям, поэтому при первых признаках болезни следует обратиться к врачу. Специалист поставит диагноз и выберет наиболее эффективную схему лечения.
Признаки плоской стопы у детей
 Своевременно распознать патологию врожденного или приобретенного типа у маленького ребенка достаточно сложно. В основном диагноз деформации плоско-вальгусной ставят детям 5-7 лет. Основные признаки болезни – разворот пятки и пальцев, упор при ходьбе на внутренний или наружный свод стопы, уплотнение подошвы, быстрая утомляемость. Такие же симптомы сопровождают взрослых, но в дополнение к ним может возникнуть отведение большого пальца.
Своевременно распознать патологию врожденного или приобретенного типа у маленького ребенка достаточно сложно. В основном диагноз деформации плоско-вальгусной ставят детям 5-7 лет. Основные признаки болезни – разворот пятки и пальцев, упор при ходьбе на внутренний или наружный свод стопы, уплотнение подошвы, быстрая утомляемость. Такие же симптомы сопровождают взрослых, но в дополнение к ним может возникнуть отведение большого пальца.
Установка диагноза методом рентгенографии, подометрии и компьютерной плантографии позволяет своевременно выбрать способ лечения, чтобы не допустить хирургического вмешательства. Игнорирование лечения плоскостопия приводит к опасным нарушениям развития и функционирования опорно-двигательного аппарата.
Похожие статьи

Причины появления шишек на пальцах ног

Что делать, если болят шишки на ногах у большого пальца

Причины появления шишки на ноге под кожей и методы лечения
Комментарии
Источник
Вальгусная деформация первого пальца стопы – распространенная ортопедическая патология. Обычно лечится оперативным путем. Значимую роль в деле профилактики и послеоперационной реабилитации при Халюс Вальгус играют консервативные методики – ЛФК, массаж, физиотерапия, лекарственные средства. Обо всех способах лечения при вальгусной деформации и отклонения большого пальца стопы и пойдет речь в статье.
Что такое Халюс Вальгус
Это заболевание, при котором большой палец на ноге уходит в сторону, в области плюснефалангового сустава появляется косточка. Код патологии Hallux valgus по МКБ 10 – M20.1.
Основной причиной болезни Халюс Вальгус считается наследственная слабость соединительной ткани. Провоцирующими факторами выступают:
- ношение тесной обуви;
- постоянное хождение на каблуках;
- чрезмерные нагрузки.
Реже вальгусная деформация образуется на фоне пороков развития, травм или других заболеваний.
Степени Hallux Valgus и их признаки
Существует несколько классификаций Халюс Вальгус, в которых выделяют 3 или 4 степени патологии. Авторы методических рекомендаций для ортопедов используют следующую систематизацию стадий вальгусной деформации большого пальца:
| Степень | Угол деформации, в градусах | Признаки деформации |
| 1 (слабая) | Менее 20 | Безболезненная шишка. Иногда появляется дискомфорт после длительной ходьбы. |
| 2 (средняя) | 25-35 | Выраженное искривление, трудности при ходьбе в обуви на каблуках и с узкими носами. Возможны боли, натоптыши, повторяющиеся воспаления сустава. |
| 3 (тяжелая) | Более 35 | Резко выраженная деформация, проблемы при подборе обуви, сложности при стоянии и ходьбе, изменения походки. Типичны частые боли, мозоли, натоптыши, сопутствующие изменения ступни. |
Лечение вальгусной деформации первого пальца стопы
Единственным способом исправить выраженный вальгус является оперативная коррекция. Консервативные методики применяются преимущественно на начальных стадиях деформации. Лечение Hallux Valgus осуществляет ортопед.
Основной метод определения степени патологии – рентгеновские снимки, которые выполняются в двух проекциях с нагрузкой. Дополнительно врач может назначить плантографию, КТ, МРТ, другие исследования.
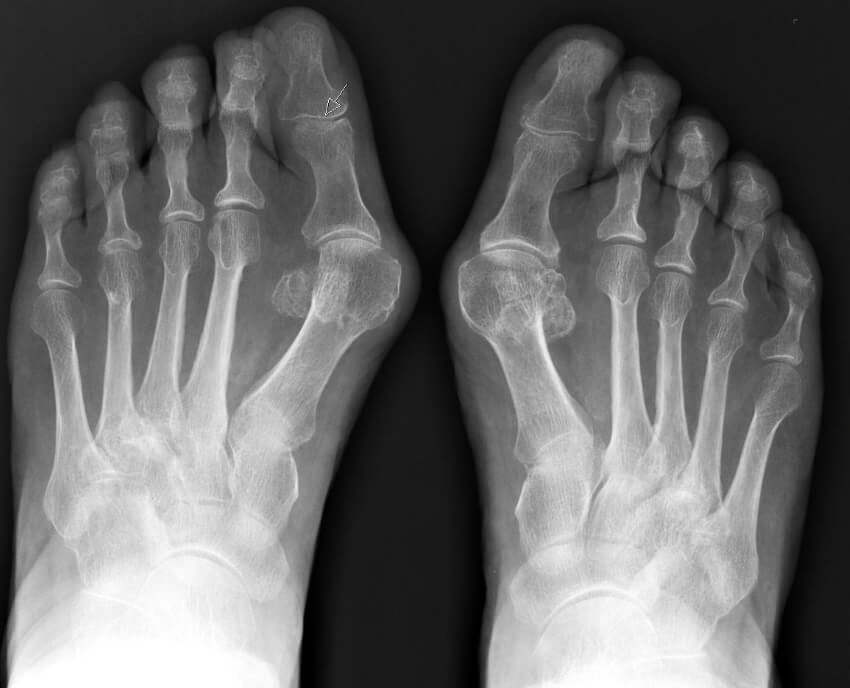 Рентгеновский снимок вальгусной деформации первого пальца стопы.
Рентгеновский снимок вальгусной деформации первого пальца стопы.
Операция по исправлению Hallux valgus
Хирургическое лечение показано при средней и тяжелой степени вальгусной деформации большого пальца стопы. По желанию больного для устранения косметического дефекта иногда оперируют легкую степень. Существует множество методик удаления шишки:
- резекция экзостоза;
- остеотомия;
- перемещение сухожилия по Мак-Брайду и другие.
Подробнее об операциях на косточку мы рассказали в отдельной статье.
Вмешательство проводится обычным методом либо путем чрескожной коррекции (с использованием небольших проколов). Возможно иссечение нароста лазером. На боковой поверхности или тыле ступни делают один либо несколько разрезов. Шишку срезают, иногда создают искусственные переломы основной фаланги или 1 плюсневой кости, отломки фиксируют винтами.
Сколько стоит удалить шишку на ноге?
При начальной стадии Халюс Вальгус операция длится 30-40 минут, при тяжелой деформации – до полутора часов. Стоимость традиционных вмешательств составляет 15-30 тысяч рублей, при большом объеме, применении современных технологий доходит до 70 тысяч рублей.
Реабилитация после удаления вальгуса
Восстановление после удаления шишки длится около 2 месяцев. Залогом полного выздоровления является строгое соблюдение рекомендаций ортопеда. При игнорировании правил реабилитации в отдаленном периоде после операции могут развиваться осложнения – повторное образование вальгусной деформации или ограничение движений в суставах в течение всей жизни.
Какую обувь носить после операции
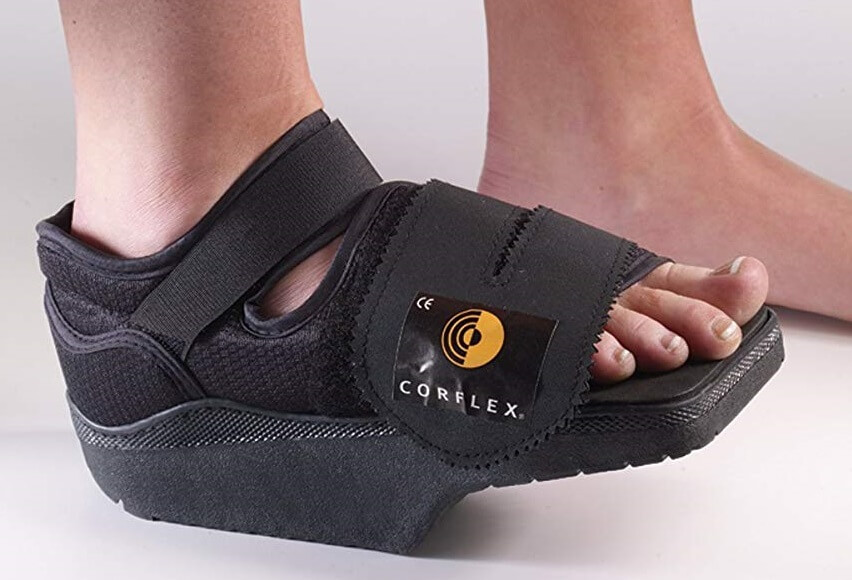 Ортопедическая обувь для восстановления после удаления вальгуса.
Ортопедическая обувь для восстановления после удаления вальгуса.
Со вторых суток разрешается ходить в туфле Барука. До уменьшения отека следует передвигаться по минимуму, основное время больной лежит с приподнятой ногой. Через 2 недели ограничения ходьбы отменяют. Использование ботинка Барука остается обязательным в течение 1-1,5 месяцев после иссечения косточки. Затем можно носить свободные кроссовки либо ботинки с широкими носами.
От каблуков нужно отказаться на полгода.
Можно ли после операции делать массаж?
Массаж можно делать после полного заживления раны. Для улучшения кровообращения и оттока лимфы массируют всю нижнюю часть конечности. Процедуру начинают с поглаживания. Затем круговыми движениями разминают подошвенную и тыльную поверхности ноги. Обхватывают голеностопный сустав руками, двигаются к колену. На заключительном этапе снова выполняют поглаживания.
ЛФК для стоп с винтами
Лечебная физкультура является обязательной частью реабилитационного периода при Халюс Вальгус и начинается с третьей недели после хирургического вмешательства. Вначале палец 3 раза сгибают и разгибают, удерживая в каждом положении на 10 секунд. Упражнения повторяют 3-4 раза в день. Все движения делают аккуратно, не допуская дискомфорта.
Со второго месяца после удаления вальгуса количество повторений увеличивают до 7-8, число подходов – до 6-8 в день. Допускается дискомфорт. Активные движения дополняют пассивными (с помощью рук). Через полтора месяца нужно 5-6 раз в день по 7-8 раз вставать на носочки и сохранять такое положение около 10 секунд.
Полезно ходить по наклонной поверхности, подниматься вверх по лестнице.
Корригирующие повязки
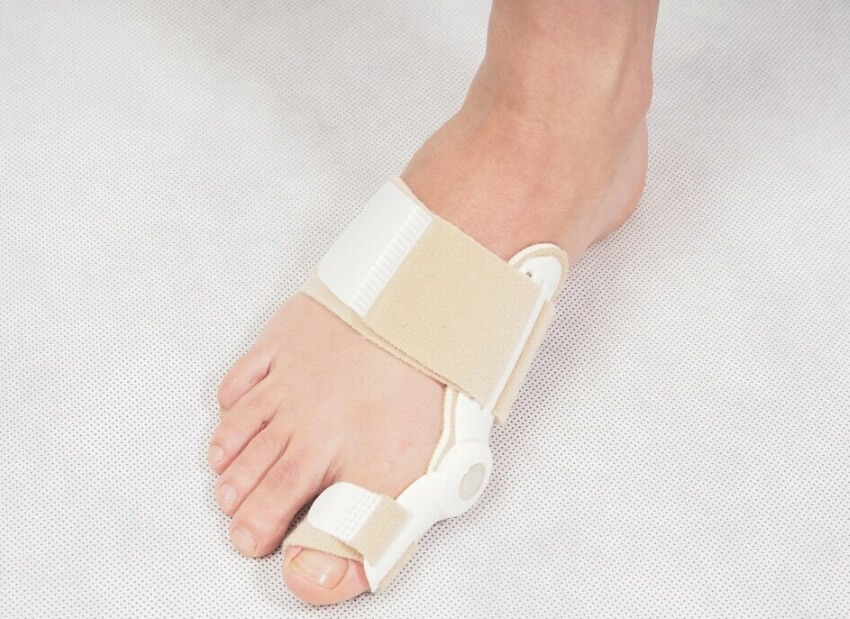 Корригирующий корсет.
Корригирующий корсет.
Корригирующие повязки применяют после прекращения использования башмака Барука. Изделия состоят из двух бандажей, соединенных шарниром, и фиксируют большой палец в положении отведения. Через 1-1,5 месяца повязку заменяют силиконовыми вставками. Нога не должна сдавливаться – это нарушает кровообращение, может стать причиной травм мягких тканей.
Как избавиться от Hallux valgus без операции
На запущенных стадиях вальгусной деформации большого пальца стопы полностью вылечить косточку путем консервативной коррекции невозможно. Все консервативные методы применяются только для устранения болей, предотвращения осложнений и прогрессирования искривления.
Для обеспечения результата лечение нужно начинать при первых признаках появления Халюс Вальгус. Эффективны специальные упражнения, массаж, физиотерапия, ношение ортопедических приспособлений в сочетании с использованием народных средств.
Массаж стопы и большого пальца
Процедуру рекомендуют проводить после теплой ванночки.
- Ногу с деформированным пальцем сгибают в колене и кладут на бедро другой ноги, развернув подошву внутрь.
- Подошву разминают кулаком, попеременно надавливают на различные участки в дистальной части.
- Вальгусную шишку массируют круговыми движениями, затем вытягивают и разминают все пальцы.
- Для стимуляции оттока крови и лимфы ногу обхватывают руками, продвигают ладони от ступни к колену.
Лекарственные средства от деформации
Для устранения воспаления в зоне Халюс Вальгус используют противовоспалительные препараты местного действия: Диклофенак, Ибупрофен другие НПВС.
Образование вальгусной шишки сопровождается развитием артроза и ухудшением местных обменных процессов. Поэтому для улучшения кровотока и стимуляции восстановления тканей применяют Хондроксид, Хондроитин и иные лекарства с хондропротекторным действием.
Существуют специальные комплексные мази против Халлюкс Вальгус, например, Шишка Стоп. Этот крем содержит акулий жир, натуральные масла и экстракты, которые оказывают противовоспалительное действие, устраняют боли, стимулируют регенерацию тканей.
Для уменьшения болей и воспаления можно использовать пластыри, компрессы с прополисом, лопухом и скипидаром, красной глиной и морской солью. Все составы наносят на выпирающую косточку, закрывают повязкой, оставляют на 1-2 часа, потом смывают.
Можно ли исправить вальгус упражнениями?
 Упражнение для стопы с деформированным большим пальцем.
Упражнение для стопы с деформированным большим пальцем.
Упражнения при Халюс Вальгус позволяют укрепить связки и мышцы, обеспечивают положительный эффект при небольших косточках. Лечебную гимнастику проводят после разогрева вальгусной деформации с помощью массажа. Выполняют следующие упражнения:
- Поочередная ходьба на пятках с опорой на наружный и внутренний край ступни.
- Ходьба по массажному коврику.
- Перекатывание упругого мячика.
- Растопыривание и сжимание пальцев стопы в положении сидя.
- Захват предметов (карандашей, салфеток, мелких игрушек).
- Рисование различных фигур в воздухе.
- Растягивание резинки, надетой на большие пальцы, путем разведения стоп.
- Пассивное сгибание и разгибание больного сустава с помощью рук.
Упражнения выполняют ежедневно, завершают свободными потягиваниями, поглаживанием для снятия напряжения в мышцах. Только постоянные нагрузки смогут повлиять на течение заболевания.
Ортопедические приспособления
С учетом материала все приспособления при Hallux valgus делят на три группы: мягкие, полужесткие, жесткие. Мягкие используют в течение дня, полужесткие – до нескольких часов. Жесткие предназначены для фиксации стопы в ночное время.
С учетом типа конструкции различают:
- Межпальцевые вставки — корригируют положение первого пальца на ранних стадиях деформации либо в послеоперационном периоде. Изготавливаются из мягкого силикона.
- Подушечки для подошвы — мягкие изделия, применяемые для улучшения амортизации. Иногда выпускаются с перегородкой, которая устраняет Халюс Вальгус.
- Корректоры и бандажи — рекомендованы при средней и тяжелой стадиях. Могут быть мягкими или полужесткими, удерживают значительную часть ступни. Используются и при вальгусной постановке стоп.
- Ортопедические шины — регулируют вальгусный угол. Используются на поздних стадиях и только в ночное время, поскольку несовместимы с обувью.
Физиотерапия при Халюс Вальгусе
Физиотерапевтические процедуры считаются частью комплексного лечения, хорошо сочетаются с массажем и ЛФК. Применяются следующие методики:
- Парафинотерапия — обеспечивает глубокое прогревание мышц и связок, улучшает кровообращение, активизирует местный обмен.
- Лечебные грязи — обладают тем же действием, что и парафин. Снимают мышечное напряжение.
- Лазеротерапия — способствует расширению капилляров, уменьшению отека и улучшению усвоения белка клетками.
- Ультразвуковая терапия — активизирует обмен веществ и микроциркуляцию в тканях. Стимулирует выработку коллагена. Уменьшает боль и отеки в области вальгусной деформации большого пальца.
- Ударно-волновая терапия — устраняет застойные процессы, стимулирует кровоток, улучшает доставку кислорода и питательных веществ, активизирует регенерацию. Эффективно действует не только на связки и мышцы, но и на костно-хрящевую ткань.
Видео: Лечение деформации и рекомендации ортопедов.
Профилактика вальгусной деформации большого пальца
Профилактика Hallux valgus должна начинаться заблаговременно. Особое внимание необходимо уделять здоровью ног детей, в семье которых есть родственники, страдающие вальгусными шишками на больших пальцах. Косточка образуется при поперечном плоскостопии, поэтому детям и взрослым с этой патологией нужно регулярно выполнять упражнения для укрепления связочно-мышечного аппарата.
Важен подбор правильной обуви – свободной, на устойчивой подошве, изготовленной из натуральных материалов. От каблуков стоит отказаться. Полезно носить супинаторы. При наличии показаний рекомендуется использовать ортопедические стельки. Полезна регулярная, но не чрезмерная физическая активность.
Следует избавиться от лишнего веса, чтобы уменьшить статическую нагрузку.
Источник
Вальгусная деформация стопы – одна из наиболее часто встречаемых в ортопедической практике болезней. На начальных этапах визуально она проявляется в виде появления небольшой и, как правило, безболезненной шишки на большом пальце ноги.
В этой связи многие пациенты не придают большого значения данному заболеванию и медлят с визитом к врачу. Однако вальгусная деформация распространяется не только на один палец, но и на всю стопу, что может привести к развитию серьезных осложнений и значительному ухудшению качества жизни. О том, что это за патология, как ее диагностируют, а также о современных методах ее лечения пойдет речь в этой статье далее.
Вальгусная деформация стопы – что это такое?
Вальгусная деформация представляет собой специфическую болезнь, при которой происходит опускание средней части стопы с разворотом пятки кнаружи. Сама стопа при этом уплощается и несколько «заваливается» кнутри. Первый палец, в свою очередь, отклоняется кнаружи, постепенно деформируются и другие пальцы. При этом возникает X-образное (вальгусное) искривление оси голеностопа и стопы.

Характерной особенностью данного типа деформации является то, что даже при выпрямленных и сведенных вместе нижних конечностях в положении стоя расстояние между пятками может составлять 4 сантиметра. Кроме этого, явным признаком патологии является появление специфического нароста костно-хрящевой ткани (экзофита), что становится причиной визуального увеличения стопы в размере.
Заболевание имеет многофакторную этиологию, в связи с чем в МКБ-10 обозначено сразу несколькими кодами в разных отделах классификатора.
Причины возникновения
Вальгусная деформация стоп имеет равную частоту возникновения у пациентов разных полов и возрастов.
 У новорожденных детей патология может возникнуть еще на стадии внутриутробного развития. Это связано, как правило, с патологиями протекания беременности, а также недостаточностью поступления в организм витаминов и микроэлементов из-за некачественного или несбалансированного питания во время вынашивания ребенка. Также причиной врожденного искривления стопы могут быть генетические нарушения, однако в этом случае выявляются и другие аномалии внутриутробного развития.
У новорожденных детей патология может возникнуть еще на стадии внутриутробного развития. Это связано, как правило, с патологиями протекания беременности, а также недостаточностью поступления в организм витаминов и микроэлементов из-за некачественного или несбалансированного питания во время вынашивания ребенка. Также причиной врожденного искривления стопы могут быть генетические нарушения, однако в этом случае выявляются и другие аномалии внутриутробного развития.
В более старшем возрасте причин возникновения вальгусной деформации стопы становится больше. Часто в этом виновато неправильное обращения родителей с ребенком, которые в возрасте до года пытаются поставить его на ноги, когда костно-мышечная система малыша к этому еще не готова.
К патологии может также привести гипотонус мышц, ДЦП, а также рахит. Кроме этого, вальгусная деформация стопы является следствием перенесенного полиомиелита (сейчас это бывает крайне редко, благодаря всеобщей вакцинации от этого инфекционного заболевания), полнейропатии.
У взрослых и подростков данную ортопедическую патологию обуславливают следующие причины:
-
 ношение неудобной, неправильной обуви (неподходящей по размеру или с высоким каблуком);
ношение неудобной, неправильной обуви (неподходящей по размеру или с высоким каблуком); - лишний вес;
- травмы;
- остеопороз;
- неблагоприятные условия труда, связанные с постоянным пребыванием в положении стоя.
Механизм возникновения приобретенной вальгусной деформации обусловлен дистрофией соединительной ткани, в результате чего нарушается естественная подвижность стопы со смещением части плюсневой кости. Сопутствующие неблагоприятные факторы усиливают степень деформации, что приводит, в конечном итоге, к артрозам, артритам, бурситам и возможной инвалидизации в пожилом возрасте.
Классификация и стадии развития
В современной ортопедической практике выделяются следующие типы вальгусной деформации стопы:
-
 Врожденная (МКБ-10: Q6). Патология формируется в период развития внутри утробы матери. Как правило, первые ее признаки обнаруживаются к тому моменту, когда ребенок начинает самостоятельно передвигаться.
Врожденная (МКБ-10: Q6). Патология формируется в период развития внутри утробы матери. Как правило, первые ее признаки обнаруживаются к тому моменту, когда ребенок начинает самостоятельно передвигаться. - Паралитическая. Приобретенная форма заболевания, патогенез которой обусловлен дисфункцией мышц стопы. Возникает в качестве осложнений после перенесенных полиомиелитов и полинейропатии.
- Рахитическая. Патология возникает в раннем возрасте на фоне рахита, вызванного недостатком в организме ребенка витамина D.
- Травматическая (МКБ-10: М 21.0). Возникновение данной формы патологии обусловлено, как следует из ее названия, травмами (растяжениями, ушибами, переломами).
- Статическая (МКБ-10: М 21.0). Наиболее распространенный тип вальгусной деформации, связанный с нарушением трофики и дистрофией соединительной ткани стопы.
Для определения стадии болезни используются показатели отклонения от нормы двух параметров, используемых ортопедами при рентгенологическом исследовании стопы:
- HVA. Под данной аббревиатурой понимается угол, по которому отклоняется большой палец стопы относительно первой кости плюсны. В норме показатель HVA не должен быть более 15 градусов.
- IMTA. В данном случае речь идет об угле, который образуется двумя осями плюсны. В норме показатель IMTA не должен превышать 9 градусов.
Исходя из отклонений показателей данных параметров от нормальных и определяется стадия патологического процесса:
- I ст. Легкая форма. IMTA от 9 до 11 градусов, HVA от 15 до 20 градусов. Сустав пропорционален, болезненных ощущений не отмечается.
- II ст. Средняя форма тяжести. IMTA – от 11 до 18 градусов, а HVA от 20 до 40 градусов. Появление визуально хорошо различимой шишки или «косточки», а также небольшой болезненности.
- III ст. Тяжелая форма. IMTA – более 18 градусов, HVA – не менее 40 градусов. Выраженная деформация стопы и голеностопа. Высокий риск развития осложнений. Наблюдается ярко выраженная болезненность при ходьбе.
На третьей стадии вальгусная деформация без надлежащего и своевременно начатого лечения может привести к утрате трудоспособности.
Симптомы
При вальгусной деформации больной отмечает у себя возникновение следующих симптомов:
-
 появление «косточки» (небольшой уплощенной шишки) на большом пальце;
появление «косточки» (небольшой уплощенной шишки) на большом пальце; - воспаление сустава, сопровождающееся болью и отеками;
- образование наростов у головки плюсневой кости;
- затруднение передвижения;
- на ранних стадиях заболевания симптомы могут быть стертыми или вовсе никак не проявляться.
При первых симптомах нужно срочно обратиться к врачу.
Диагностика
При подозрении на вальгусную деформацию стоп следует обращаться к ортопеду. Во время первичного приема специалист обратит внимание на внешний вид стопы и голеностопа, соберет необходимый анамнез. Для подтверждения диагноза и определения степени тяжести заболевания пациента направят на дополнительное обследование, заключающееся в применении следующих инструментальных методов:
-
 Рентгенографии. Рентгеновский снимок визуализирует патологические процессы в различных частях стопы. По нему специалист может высчитать углы отклонения от нормы и определить степень деформации.
Рентгенографии. Рентгеновский снимок визуализирует патологические процессы в различных частях стопы. По нему специалист может высчитать углы отклонения от нормы и определить степень деформации. - Компьютерной подометрии. Метод, позволяющий оценить степень нагрузки на стопу в целом и на отдельные ее участки в частности.
Кроме этого, в зависимости от причины, которая привела к вальгусной деформации, пациенту может потребоваться консультация и иных специалистов, таких как невролог, эндокринолог, хирург.
В рамках дифференциальной диагностики врачу следует отличить данную патологию от плоскостопия и варусной деформации стопы, которые имеют схожие визуальные признаки.
При варусной деформации стопы ступня направлена внутрь, соответственно, вся нагрузка приходится на внешнюю ее часть. Плоскостопие же характеризуется тем, что пациент, страдающий этой болезнью, при ходьбе использует внутренние части ступни, опираясь на них. По сути, эта патология нередко становится причиной вальгусной деформации.
Лечение
Тактика лечения рассматриваемой патологии зависит от таких факторов, как причины ее возникновения и степень тяжести болезни. Так, на 3 стадии вальгусное искривление возможно излечить только путем оперативного вмешательства. При первых же двух могут быть с успехом использованы методы консервативной терапии.
Медикаментозное лечение
Использование фармакологических препаратов предполагает избавление от неприятных болевых симптомов, воспалений и отеков. Это симптоматическая терапия, которая не избавит от болезни, однако облегчит ее течение.
 Так, широко используются обезболивающие мази (Вольтарен, Кетопрофен, Диклофенак), обладающие, кроме этого, и противовоспалительными свойствами. Для быстрого купирования болевого синдрома могут быть использованы таблетированные лекарственные препараты из группы НПВС (Найз, Нимесулид), однако длительный их прием не рекомендован, поскольку данные средства оказывают негативное воздействие на слизистую желудка.
Так, широко используются обезболивающие мази (Вольтарен, Кетопрофен, Диклофенак), обладающие, кроме этого, и противовоспалительными свойствами. Для быстрого купирования болевого синдрома могут быть использованы таблетированные лекарственные препараты из группы НПВС (Найз, Нимесулид), однако длительный их прием не рекомендован, поскольку данные средства оказывают негативное воздействие на слизистую желудка.
Физиотерапия
Физиотерапевтические методы, предлагаемые для лечения вальгусной деформации стопы, оказывают благоприятное воздействие на метаболизм и трофику тканей и суставов, а также снимают отечность, воспаление и боль. К ним, среди прочего, относятся:
- лазеротерапия;
- ультразвук;
- ударно-волновое воздействие.
Физиотерапевтические методы лечения должны быть согласованы с лечащим врачом.
ЛФК
Физические упражнения, включающие в себя элементы ЛФК, подбираются индивидуально, в зависимости от степени деформации. Наиболее универсальными и эффективными из них являются:
-
 ходьба босиком (на носочках, на пятках, на краях стопы);
ходьба босиком (на носочках, на пятках, на краях стопы); - приседания;
- перекаты с пятки на носок и обратно;
- «велосипед»;
- перекатывание стопой бруска или бутылки;
- ходьба по галечной поверхности или ее имитации.
Легкие физические упражнения должны выполняться ежедневно.
Массаж
Массаж является вспомогательным методом лечения вальгусной деформации стопы. Он эффективно способствует устранению болевых ощущений, убирает отеки. Крайне желательно, чтобы процедуры проводил специалист, имеющий медицинское образование и соответствующую квалификацию, знакомый с различными техниками лечебного массажа при ортопедических заболеваниях.
Средства ортопедической коррекции
Широкой популярностью пользуются средства, позволяющее корректировать положение стопы и голеностопа. К ним относятся:
- фиксаторы;
- ортопедические стельки;
- ортопедические шины;
- накладки.
Ассортимент данных изделий довольно широк, в этой связи обоснованность их применения может определить только лечащий врач, равно как и подобрать нужное и подходящее средство.
Хирургическая операция
К помощи хирургов прибегают только в том случае, когда все консервативные методы не приносят желаемого результата, а качество жизни пациента прогрессивно ухудшается. Это, как правило, происходит на 3 стадии болезни, однако у детей с врожденной деформацией стопы операция может быть проведена и в отсутствие неотложных показаний.
 В неосложненных случаях проводится операция МакБрайда, отличающаяся низким уровнем травматичности и малой инвазивностью. Ее смысл заключается в смене места крепления сухожилия одной из мышц большого пальца. В результате этого «косточка» пропадает, а стопа приобретает нормальный вид.
В неосложненных случаях проводится операция МакБрайда, отличающаяся низким уровнем травматичности и малой инвазивностью. Ее смысл заключается в смене места крепления сухожилия одной из мышц большого пальца. В результате этого «косточка» пропадает, а стопа приобретает нормальный вид.
В более сложных случаях используется остеотомия, проводимая под общим наркозом. Суть ее заключается в перепиливании кости с формированием необходимого угла и фиксацией ее при помощи спиц и винтов. Операция считается довольно травматичной и требует длительного периода восстановления.
В последнее время в ортопедии отходят от практики традиционных оперативных вмешательств при помощи хирургических инструментов, предпочитая лазерную коррекцию, которая предполагает меньшую инвазивность и относительно легко переносится пациентами.
Осложнения
Основным осложнением, которое может возникнуть на фоне вальгусной деформации стопы, является артрит. Кроме этого, с течением времени возможна деформация не только большого, но и остальных пальцев, что приведет к затруднениям при ходьбе и даже инвалидности. В целом же, при своевременно начатом лечении, прогноз заболевания благоприятный.
Профилактика
Лечение вальгусной деформации стопы – процесс крайне трудоемкий и длительный, поэтому вопросы, связанные с профилактикой данной патологии, имеют принципиально важное значение. К основным мерам предупреждения данного заболевания следует отнести:
-
 Ношение удобной обуви. Она должна быть подобрана по размеру и форме стопы с учетом погодных и климатических условий.
Ношение удобной обуви. Она должна быть подобрана по размеру и форме стопы с учетом погодных и климатических условий. - Физические упражнения. Гимнастика и занятия физкультурой поддерживают мышцы и связки ног в тонусе.
- Правильное питание. Рациональное и сбалансированное питание позволит избежать проблем, связанных с избыточной массой тела, в том числе и ортопедического профиля.
Специфических методов профилактики врожденной вальгусной деформации стопы не существует, однако соблюдение принципов здорового образа жизни и следование врачебным рекомендациям во время планирования беременности и в период вынашивания ребенка значительно снизят вероятность рождения ребенка с внутриутробными аномалиями развития.
Вальгусная деформация стопы – распространенное заболевание опорно-двигательного аппарата, которое встречается как у детей, так и у взрослых. Данная патология может стать катализатором для развития более серьезных проблем, именно поэтому ее терапию следует начинать как можно скорее. Только в таком случае возможен благоприятный прогноз и полное выздоровление.
Источник
