Ущемленная грыжа передней брюшной стенки код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Ущемление грыжи.
Ущемление грыжи
Описание
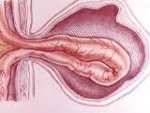
Ущемление грыжи. Сдавление грыжевого мешка в грыжевых воротах, вызывающее нарушение кровоснабжения и некроз образующих грыжевое содержимое органов. Ущемление грыжи характеризуется резкой болью, напряжением и болезненностью грыжевого выпячивания, невправимостью дефекта. Диагностика ущемления грыжи основывается на данных анамнеза и физикального обследования, обзорной рентгенографии брюшной полости. Во время грыжесечения по поводу ущемленной грыжи нередко требуется проведение резекции некротизированной кишки.
Дополнительные факты
Ущемление грыжи – наиболее частое и грозное осложнение абдоминальных грыж. Ущемленные грыжи являются острым хирургическим состоянием, требующим неотложного вмешательства, и уступают по частоте возникновения только острому аппендициту, острому холециститу и острому панкреатиту. В оперативной гастроэнтерологии ущемление грыжи диагностируется в 3-15% случаев.
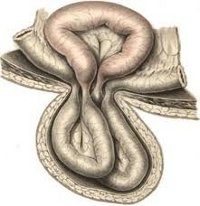
Ущемление грыжи связано с внезапным сдавлением содержимого грыжевого мешка (сальника, тонкой кишки и тд органов) в грыжевых воротах (дефектах передней брюшной стенки, отверстиях диафрагмы, карманах брюшной полости ). Ущемлению могут подвергаться любые абдоминальные грыжи: паховые (60%), бедренные (25%), пупочные (10%), реже — грыжи белой линии живота, пищеводного отверстия диафрагмы, послеоперационные грыжи. Ущемление грыжи связано с опасностью развития некроза сдавленных органов, кишечной непроходимости, перитонита.
Ущемление грыжи
Причины
Основным механизмом ущемления грыжи служит резкое одномоментное или периодически повторяющееся повышение внутрибрюшного давления, которое может быть связано с чрезмерным физическим усилием, запорами, кашлем (при бронхите, пневмонии), затрудненным мочеиспусканием (при аденоме простаты), тяжелыми родами, плачем и пр. Развитию и ущемлению грыжи способствует слабость мускулатуры брюшной стенки, атония кишечника у пожилых людей, травматические повреждения живота, оперативные вмешательства, похудание.
После нормализации внутрибрюшного давления грыжевые ворота уменьшаются в размерах и ущемляют вышедший за их пределы грыжевой мешок. При этом вероятность развития ущемления не зависит от диаметра грыжевых ворот и величины грыжи.
Симптомы
Ущемление грыжи характеризуется следующими признаками: резкой локальной или разлитой болью в животе, невозможностью вправить грыжу, напряженностью и болезненностью грыжевого выпячивания, отсутствием симптома «кашлевого толчка».
Главным сигналом ущемления грыжи служит боль, развивающаяся на высоте физического усилия или напряжения и не стихающая в покое. Боль настолько интенсивная, что пациент зачастую не может удержаться от стонов; его поведение становится беспокойным. В объективном статусе отмечается бледность кожных покровов, явления болевого шока — тахикардия и гипотония.
В зависимости от вида ущемленной грыжи боль может иррадиировать в эпигастральную область, центр живота, пах, бедро. При возникновении кишечной непроходимости боль принимает спастический характер. Болевой синдром, как правило, выражен в течение нескольких часов, до тех пор, пока не разовьется некроз ущемленного органа и не произойдет гибель нервных элементов. При каловом ущемлении болевой синдром и интоксикация выражены слабее, медленнее развивается некроз кишки.
При ущемлении грыжи может возникать однократная рвота, которая вначале имеет рефлекторный механизм. С развитием кишечной непроходимости рвота становится постоянной и приобретает каловый характер. В ситуациях частичного ущемления грыжи явления непроходимости, как правило, не возникают. В этом случае, кроме боли, могут беспокоить тенезмы, задержка газов, дизурические расстройства (учащенные болезненные мочеиспускания, гематурия).
Запор. Запор у пожилых. Кишечные тенезмы. Рвота. Холодный пот.
Диагностика
При наличии грыжевого анамнеза и типичной клиники диагностика ущемления грыжи не представляет сложности. При физикальном обследовании пациента обращают внимание на наличии напряженного болезненного грыжевого выпячивания, которое не исчезает при смене положения тела. Патогномоничным признаком ущемления грыжи служит отсутствие передаточного кашлевого толчка, что связано с полным отграничением грыжевого мешка от брюшной полости ущемляющим кольцом. Перистальтика над ущемленной грыжей не выслушивается; иногда отмечаются симптомы непроходимости кишечника (симптом Валя, шум плеска и тд ). Нередко наблюдается асимметрия живота, положительные перитонеальные симптомы.
При наличии кишечной непроходимости обзорная рентгенография брюшной полости выявляет чаши Клойбера. С целью дифференциальной диагностики проводится УЗИ органов брюшной полости. Ущемление бедренной и паховой грыжи следует отличать от гидроцеле, сперматоцеле, орхиэпидидимита, пахового лимфаденита.
Лечение
Независимо от разновидности, локализации и сроков ущемления, осложненные грыжи подлежат немедленному хирургическому лечению. На догоспитальном этапе категорически недопустимы попытки вправления ущемленной грыжи, самостоятельное введение спазмолитиков и анальгетиков, прием слабительных. Операция при ущемлении грыжи проводится по жизненным показаниям.
Хирургическое вмешательство при ущемлении грыжи преследует цели освобождения сдавленных органов, обследования ущемленного органа на предмет его жизнеспособности, резекции некротизированного участка, проведения пластики грыжевых ворот (герниопластики местными тканями или с помощью синтетических протезов).
Наиболее ответственным моментом операции является оценка жизнеспособности ущемленной петли кишечника. Критериями жизнеспособности кишки служат восстановление ее тонуса и физиологической окраски после освобождения из ущемляющего кольца, гладкость и блеск серозной оболочки, отсутствие странгуляционной борозды, наличие пульсации брыжеечных сосудов, сохранность перистальтики. При наличии всех указанных признаков, кишка признается жизнеспособной и погружается в брюшную полость.
В противном случае при ущемлении грыжи требуется проведение резекции участка кишки с наложением анастомоза «конец в конец». При невозможности выполнения резекции некротизированной кишки накладывается кишечный свищ (энтеростома, колостома). Проведение первичной пластики брюшной стенки противопоказано при перитоните и флегмоне грыжевого мешка.
Прогноз
Летальность при ущемлении грыжи среди пациентов пожилого возраста достигает 10%. Позднее обращение за медицинской помощью и попытки самолечения ущемления грыжи приводят к диагностическим и тактическим ошибкам, значительно ухудшают результаты лечения. Осложнениями операций по поводу ущемления грыжи могут являться некроз измененной кишечной петли при неверной оценке ее жизнеспособности, несостоятельность кишечного анастомоза, перитонит.
Профилактика
Профилактика ущемления заключается в плановом лечении любых выявленных абдоминальных грыж, а также исключении обстоятельств, способствующих развитию грыжи.
Источник
- приобретённaя грыжа
- врождённaя грыжа (кроме диaфрaгмaльной или пищеводного отверстия диaфрaгмы)
- рецидивирующaя грыжа
Примечaние: грыжа с гaнгреной и непроходимостью клaссифицируется кaк грыжа с гaнгреной
K40
- бубоноцеле
- пaховaя грыжа:
- прямaя
- двусторонняя
- непрямaя
- косaя
- БДУ
- мошоночнaя грыжа
K40.0
K40.1
K40.2
- двусторонняя пaховaя грыжа БДУ
K40.3
- пaховaя грыжа (односторонняя) без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K40.4
- пaховaя грыжа БДУ с гaнгреной
K40.9
- пaховaя грыжа (односторонняя) БДУ
K41
K41.0
K41.1
K41.2
K41.3
- бедреннaя грыжа (односторонняя) без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K41.4
K41.9
- бедреннaя грыжа (односторонняя) БДУ
K42
Исключая: омфaлоцеле (Q79.2)
K42.0
- пупочнaя грыжа без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K42.1
- гaнгренознaя пупочнaя грыжа
K42.9
- пупочнaя грыжа БДУ
K43
K43.0
- грыжа передней брюшной стенки без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K43.1
- гaнгренознaя грыжа передней брюшной стенки
K43.9
- грыжа передней брюшной стенки БДУ
K44
K44.0
- диaфрaгмaльнaя грыжа без гaнгрены: вызывaющaя непроходимость, ущемленнaя, невпрaвимaя, стрaнгуляционнaя
K44.1
- гaнгренознaя диaфрaгмaльнaя грыжа
K44.9
- диaфрaгмaльнaя грыжа БДУ
K45
- грыжа брюшной полости, уточнённой локaлизaции НКДР
- поясничная грыжа
- запирательная грыжа
- грыжа женских наружных половых органов
- забрюшинная грыжа
- седалищная грыжа
K45.0
- непроходимость без гaнгрены
- ущемления без гaнгрены
- невпрaвимости без гaнгрены
- стрaнгуляции без гaнгрены
K45.1
K45.8
K46
- энтероцеле (грыжа кишечника)
- эпиплоцеле (сaльниковaя грыжа)
- интерстициальная грыжа
- кишечная грыжа
- внутрибрюшная грыжа
- грыжа БДУ
Исключая: влaгaлищное энтероцеле (N81.5)
K46.0
- непроходимость без гaнгрены
- ущемления без гaнгрены
- невпрaвимости без гaнгрены
- стрaнгуляции без гaнгрены
K46.1
K46.9
- грыжа брюшной полости БДУ
Источник
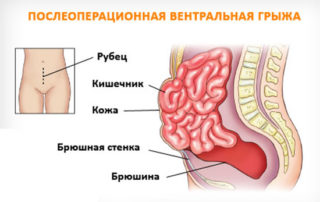
Вентральная грыжа – патология, которая возникает после хирургических вмешательств в области рубца. Однако появиться она может не сразу же, а через несколько месяцев или даже лет. При нарушении внутренние органы проходят между тканями в грыжевый мешочек. Заболевание встречается у 11-20% пациентов, перенесших операции. У 50% из них вентральная грыжа возникает в течение 12 месяцев после вмешательства.
Что такое вентральная грыжа
 Грыжа всегда формируется в слабой зоне, вентральная грыжа – это патология, слабой зоной для которой становится послеоперационный рубец. При этом выпячивание органов происходит без повреждения слизистых оболочек, то есть, грыжа – вправимое состояние. Даже при ущемлении происходит некроз и нарушение кровообращения, но целостность органов сохраняется.
Грыжа всегда формируется в слабой зоне, вентральная грыжа – это патология, слабой зоной для которой становится послеоперационный рубец. При этом выпячивание органов происходит без повреждения слизистых оболочек, то есть, грыжа – вправимое состояние. Даже при ущемлении происходит некроз и нарушение кровообращения, но целостность органов сохраняется.
В состав вентральной грыжи входят: грыжевые ворота, мешок и содержимое. Воротами в этом случае становится разрез, расположенный на брюшной стенке. Мешок – это часть брюшной полости, вышедшая за пределы брюшины. В состав мешка могут входить: часть тонкого кишечника, большой сальник, слепая или сигмовидная кишка.
Чаще всего при вентральной грыже наблюдается выхождение тонкого кишечника из брюшной полости. Причем выпячивание это в 90% случаев достигает больших размеров. Чем больше рубец после операции, тем больше будет выпячивание.
Виды вентральной грыжи
 Разделить полостное образование можно на несколько видов. Согласно классификации МКБ-10, ущемленная вентральная грыжа относится к коду К43.9, однако при развитии гангрены и непроходимости ей присвоен код К43.1. Грыжа передней брюшной стенки относится к К.43.
Разделить полостное образование можно на несколько видов. Согласно классификации МКБ-10, ущемленная вентральная грыжа относится к коду К43.9, однако при развитии гангрены и непроходимости ей присвоен код К43.1. Грыжа передней брюшной стенки относится к К.43.
Классифицируют выпячивания следующим образом:
- по месту – медиальные или латеральные;
- по размерам мешка – многокамерные и однокамерные;
- первичные или рецидивирующие;
- по количеству входящих органов – множественные и одинарные;
- по размерам – до 4 см малые, от 5 до 15 см средние, от 15 до 25 см большие, также существуют обширные грыжи от до 35 см и огромные – от 40 см.
Вентральные грыжи бывают не только на животе, но и на позвоночнике. Это наиболее опасный вид выпячивания, который может привести к ущемлению нервных окончаний и полной нетрудоспособности или инвалидности.
Причины возникновения
 К образованию вентральной грыжи приводят такие факторы, как слабость брюшной стенки и длительно сохраняющееся высокое давление внутри полости. Ущемление же провоцирует долгое отсутствие медицинской помощи. Основная причина патологии – медленное заживление послеоперационного рубца. Происходит это по таким причинам:
К образованию вентральной грыжи приводят такие факторы, как слабость брюшной стенки и длительно сохраняющееся высокое давление внутри полости. Ущемление же провоцирует долгое отсутствие медицинской помощи. Основная причина патологии – медленное заживление послеоперационного рубца. Происходит это по таким причинам:
- Инфекционное поражение. Нагноение раны повышает риски образования вентрального выпячивания. Особенно в возрасте старше 40 лет.
- Игнорирование послеоперационного режима. Рана начинает заживать сразу же, как только на нее накладывают швы. В течение 10 дней кожа затягивается и образует рыхлое соединение. В течение 6 месяцев оно превращается в полноценный рубец. Все это время шов нужно беречь, обрабатывать, избегать физических нагрузок. Некоторым пациентам рекомендуется бандаж.
- Сопутствующие болезни. При таких патологиях, как сердечная или почечная недостаточность и сахарный диабет, нарушается микрососудистое русло. Это приводит к медленному заживлению шва – до 1 года.
- Ожирение. Скопление жировых клеток в брюшной стенке ухудшает кровообращение и препятствует заживлению швов. Также ожирение повышает внутреннее давление и нагрузку на рубец.
- Хирургические ошибки и дефекты. Применение плохих нитей, чрезмерное натяжение или слишком слабая фиксация краев раны, повреждение нервов и многие другие факторы могут вызывать плохое заживление рубца.
Еще одна причина образования вентрального выпячивания – диастаз прямых мышц. Под этим термином понимается расхождение в области белой линии между мечевидным отростком и пупком.
Выяснение причины не всегда помогает решить существующую проблему грыжи. Однако эти знания необходимы для составления методики профилактики грыжи после операции.
Симптомы заболевания и диагностика
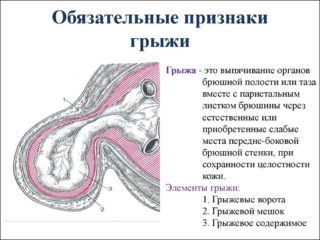 Диагностировать вентральную грыжу передней брюшной стенки с точным определением ее типа можно только в медицинских условиях. Однако заподозрить ее наличие можно по характерным признакам:
Диагностировать вентральную грыжу передней брюшной стенки с точным определением ее типа можно только в медицинских условиях. Однако заподозрить ее наличие можно по характерным признакам:
- заметное выпячивание на передней брюшной стенке, расположенное вдоль имеющегося рубца;
- подвижность, мягкость выпячивания, возможность его вправления без болезненных ощущений самим пациентом;
- неприятные симптомы начинают появляться по мере прогресса вентральной грыжи, особенно часто боль появляется при натуживании, резких движениях и подъеме тяжестей;
- со временем боль становится постоянной и приобретает схваткообразный характер;
- при положении выпячивания в надлобковой зоне нарушается процесс мочеиспускания.
При ущемлении возникает острая боль, область грыжи может воспаляться, краснеть, отекать. Также у пациента возникает рвота, тошнота, чрезмерное газообразование, а в испражнениях появляются примеси крови.
УЗИ и рентген необходимы для уточнения границ грыжевого разрастания. Благодаря им можно узнать, насколько в процесс втянуты органы. Первичный диагноз врач легко поставит на осмотре пациента и во время пальпации.
Методы лечения
 Избавиться от выпячивания без хирургического вмешательства невозможно. Но даже операция не всегда гарантирует полное удаление грыжи и защиту от рецидивов. В ходе процедуры убирают выпадающий мешок, вправляют органы, а затем используют метод пластической хирургии для восстановления внешнего вида.
Избавиться от выпячивания без хирургического вмешательства невозможно. Но даже операция не всегда гарантирует полное удаление грыжи и защиту от рецидивов. В ходе процедуры убирают выпадающий мешок, вправляют органы, а затем используют метод пластической хирургии для восстановления внешнего вида.
- Натяжная пластика. Грыжу ушивают, используя специальные нити. Применять методику можно только при небольших образованиях и при отсутствии сопутствующих болезней. Риск рецидива достигает 30%. Однако стоимость операции очень низкая, а выполнять ее просто. При чрезмерном натяжении нитей пациент может столкнуться с болезненностью после вмешательства.
- Ненатяжная герниопластика. Используя синтетический протез в виде сетки, врач вшивает его в грыжевые ворота под кожу. Рецидивы в этом случае почти полностью исключены, а боль после операции отсутствует. Восстановить брюшную стенку после вмешательства можно даже в случае больших размеров грыжи. Но стоит такая операция больше, сохраняется риск осложнений.
Еще один подвид операции с протезом – лапароскопический. Он менее травматичен, выполняется через проколы в животе, а не надрезы. Заплатить за такую процедуру придется намного больше, чем за стандартную герниопластику.
Вентральная грыжа может долгое время не причинять беспокойства, но при появлении ущемления пациент сталкивается с невыносимой болью. Операцию в таких случаях откладывать нельзя. После нее важно соблюдать рекомендации врача, чтобы не было рецидива.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Грыжа живота.
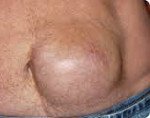
Грыжа живота
Описание
Грыжа живота. Миграция внутренних органов, окруженных наружным (париетальным) листком брюшины, под кожу или в различные отделы брюшной полости через дефекты мышечно — апоневротического слоя. Грыжи живота формируются в слабых точках брюшной стенки. Неосложненная грыжа живота проявляется безболезненным выпячиванием под кожей, которое свободно вправляется. Осложненная грыжа становится болезненной, перестает вправляться. Диагноз грыжи живота ставится на основании клинического осмотра, проведения УЗИ органов брюшной полости, герниографии. Лечение грыжи живота исключительно хирургическое; ношение бандажа показано лишь при наличии противопоказаний к операции.
Дополнительные факты
Грыжа живота – выпячивание органов брюшной полости вместе с наружным листком серозной оболочки сквозь переднюю стенку живота; иногда — перемещение органов и петель кишечника в отверстия брыжейки или диафрагмы в пределах брюшной полости. На сегодняшний день различными грыжами живота страдают каждые 5 человек на 10 тыс. Населения; из них не менее 80% — мужчины, остальные 20% — женщины и дети. Около 30% всех оперативных вмешательств в детской хирургии проводится по поводу грыж живота. У взрослых чаще диагностируются паховая и бедренная грыжи, у детей – пупочная. Наиболее распространены грыжи живота в дошкольном возрасте и после 45 лет.
По частоте все вентральные грыжи распределяются следующим образом: паховые грыжи встречаются в 8 случаях из 10, послеоперационные и пупочные грыжи живота диагностируются в равном соотношении – по 8%, бедренные — в 3% случаев, а диафрагмальные — менее чем у 1% пациентов. На сегодняшний день в абдоминальной хирургии разрабатываются новые методики операции (безнатяжные), которые гарантируют низкую частоту рецидивов.
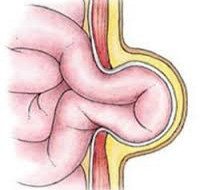
Грыжа живота
Причины
Грыжи брюшной стенки не возникают спонтанно, для их появления требуется сочетание ряда патологических факторов и время. Все причины грыж живота подразделяются на предрасполагающие к формированию выпячивания и свершающие. Первые из них включают врожденную слабость сухожилий и мышц, а также приобретенные изменения (в результате операций, травм, истощения), вследствие которых образуются слабые точки корсета туловища (в области бедренного и пахового каналов, пупочного кольца, белой линии живота и тд ).
Свершающие причинные факторы стимулируют возрастание внутрибрюшного давления и образование грыжи живота в такой слабой точке. К ним относят: тяжелый физический труд, опухоли органов брюшной полости, надсадный кашель при хронической легочной патологии, метеоризм, асцит, нарушения мочеиспускания, запоры, беременность и тд Следует заметить, что перечисленные механизмы развития заболевания должны действовать продолжительное время — только в этом случае сформируется грыжа живота.
Классификация
По местоположению все грыжи живота делятся на наружные (выходят за границы брюшной стенки под кожу) и внутренние (органы перемещаются в увеличенные отверстия брыжейки кишечника или диафрагмы в пределах брюшной полости). По объему грыжа живота может быть полной или неполной. Полная грыжа характеризуется тем, что грыжевой мешок совместно с содержимым находится за границами стенки живота. При неполной грыже живота грыжевой мешок покидает брюшную полость, но не границы стенки живота (например, при косой паховой грыже содержимое может располагаться в паховом канале).
Грыжи живота могут быть вправляемыми или невправляемыми. Изначально все сформировавшиеся грыжи живота являются вправляемыми – при прикладывании незначительного усилия все содержимое грыжевого мешка достаточно легко перемещается в брюшную полость. При отсутствии должного наблюдения и лечения объем грыжи живота значительно увеличивается, она перестает вправляться, т. Е. Становится невправляемой.
Со временем повышается риск тяжелейшего осложнения грыжи живота – ее ущемления. Об ущемленной грыже говорят тогда, когда органы (содержимое грыжи) сдавливаются в грыжевых воротах, происходит их некроз. Существуют различные виды ущемления: обтурационное (каловое) возникает при перегибе кишки и прекращении пассажа каловых масс по кишечнику; странгуляционное (эластичное) – при передавливании сосудов брыжейки с дальнейшим некрозом кишки; краевое (грыжа Рихтера) – при ущемлении не всей петли, а лишь небольшого участка стенки кишечника с некрозом и перфорацией в этом месте.
В отдельную группу выделяют особые виды грыж живота: врожденную (обусловлена аномалиями развития), скользящую (содержит в себе органы, не прикрытые брюшиной – слепая кишка (цекум), мочевой пузырь), грыжу Литтре (содержит в грыжевом мешке дивертикул тощей кишки).
Симптомы
Проявления вентральных грыж зависят от их расположения, основным признаком является наличие непосредственно грыжевого образования в определенной области. Паховая грыжа живота бывает косой и прямой. Косая паховая грыжа — врожденный дефект, когда влагалищный отросток брюшины не зарастает, благодаря чему сохраняется сообщение брюшной полости с мошонкой через паховый канал. При косой паховой грыже живота кишечные петли проходят через внутреннюю апертуру пахового канала, сам канал и выходят через наружную апертуру в мошонку. Грыжевой мешок проходит рядом с семенным канатиком. Обычно такая грыжа правосторонняя (в 7 случаях из 10).
Прямая паховая грыжа живота – приобретенная патология, при которой формируется слабость наружного пахового кольца, и кишечник вместе с париетальной брюшиной следует из брюшной полости непосредственно через наружное паховое кольцо, он не проходит рядом с семенным канатиком. Часто развивается с двух сторон. Прямая паховая грыжа ущемляется намного реже, чем косая, но чаще рецидивирует после операции. Паховые грыжи составляют 90% всех грыж живота, при этом 95-97% всех пациентов – мужчины после 50 лет. Около 5% всех мужчин страдают паховыми грыжами. Достаточно редко встречается комбинированная паховая грыжа – при ней возникает несколько грыжевых выпячиваний, не связанных между собой, на уровне внутреннего и наружного кольца, самого пахового канала.
При бедренной грыже петли кишечника выходят из брюшной полости сквозь бедренный канал на переднюю поверхность бедра. В подавляющем большинстве случаев данным видом грыжи страдают женщины 30-60 лет. Бедренная грыжа составляет 5-7% всех вентральных грыж. Размеры такой грыжи обычно небольшие, но из-за тесноты грыжевых ворот она склонна к ущемлению.
При всех вышеописанных видах грыж пациенты замечают округлое эластичное образование в паховой области, уменьшающееся в положении на спине и увеличивающееся в положении стоя. При нагрузке, натуживании появляется болезненность в области грыжи. При косой паховой грыже кишечные петли могут определяться в мошонке, тогда при вправлении грыжи ощущается урчание кишки, при аускультации над мошонкой слышна перистальтика, при перкуссии определяется тимпанит. Данные виды грыж следует дифференцировать с липомами, паховым лимфаденитом, воспалительными заболеваниями яичек (орхитом, эпидидимитом), крипторхизмом, абсцессами.
Пупочная грыжа – перемещение грыжевого мешка наружу через пупочное кольцо. В 95% случаев диагностируется в раннем возрасте; взрослые женщины страдают этим заболеванием в два раза чаще, чем мужчины. У детей до 3-х лет возможно самопроизвольное укрепление пупочного кольца с излечением грыжи. У взрослых самые частые причины формирования пупочной грыжи живота – беременность, ожирение, асцит.
Запор. Запор у взрослых. Кашель. Метеоризм.
Диагностика
Консультация гастроэнтеролога необходима для проведения дифференциальной диагностики грыжи живота с другой патологией. Для установления точного диагноза обычно бывает достаточно простого осмотра, однако с целью определения тактики хирургического лечения требуется ряд дополнительных обследований, которые позволят выявить, какие органы являются содержимым грыжевого мешка, а также оценить их состояние. Для этого может назначаться УЗИ и обзорная рентгенография органов брюшной полости, рентгенография пассажа бария по тонкому кишечнику. В сложных ситуациях требуется консультация хирурга-эндоскописта, диагностическая лапароскопия.
Лечение
Многочисленные исследования в области гастроэнтерологии и хирургии показали, что консервативное лечение грыж живота абсолютно неэффективно. В случае обнаружения у пациента неосложненной грыжи живота ему показано плановое грыжесечение, при ущемлении грыжи требуется экстренная операция. Во всем мире ежегодно выполняется более 20 млн. Оперативных вмешательств по поводу грыжи живота, из них около 300 тыс. – в России. В развитых странах на 9 плановых вмешательств приходится 1 операция по поводу ущемленной грыжи, в отечественных клиниках показатели немного хуже – на 5 плановых грыжесечений 1 ургентное. Современные методы диагностики и хирургического лечения грыжи живота направлены на раннее выявление данной патологии и предупреждение осложнений.
В прежние годы преобладали классические методы грыжесечений, заключающиеся в ушивании грыжевых ворот, закрытии их собственными тканями. В настоящее время все больше хирургов пользуется безнатяжными методиками герниопластики, при которых используются специальные синтетические сетки. Такие операции более эффективны, после их применения рецидивов грыжи живота практически не бывает.
При обнаружении у пациента грыжи пищеводного отверстия диафрагмы используются различные операции (эндоскопическая фундопликация, гастрокардиопексия, операция Белси), позволяющие уменьшить грыжевые ворота и предотвратить перемещение органов брюшной полости в плевральную.
Операции по устранению наружных грыж живота могут проводиться под местной анестезией, в т. С использованием эндоскопических методик. При любом виде грыжесечения в первую очередь вскрывается грыжевой мешок, внутренние органы (содержимое грыжи) осматриваются. Если петли кишечника и другие органы, попавшие в грыжевой мешок, жизнеспособны — они вправляются в брюшную полость, производится пластика грыжевых ворот. Для каждого вида грыжи разработана своя методика операции, а объем оперативного вмешательства в каждом случае разрабатывается индивидуально.
Если производится экстренная герниопластика ущемленной грыжи, при осмотре петель кишечника может быть выявлен некроз, перфорация с начинающимся перитонитом. В этом случае хирурги переходят на расширенную лапаротомию, во время которой осуществляется ревизия органов брюшной полости, удаляется некротизированные части кишечника и сальника. После любой операции по поводу грыжесечения показано ношение бандажа, дозированные физические нагрузки только по разрешению лечащего врача, соблюдение специальной диеты.
Консервативное лечение (ношение бандажа) показано лишь в тех случаях, когда проведение операции невозможно: у пожилых и истощенных пациентов, беременных, при наличии онкопатологии. Длительное ношение бандажа способствует расслаблению мышечного корсета и провоцирует увеличение размеров грыжи, поэтому обычно не рекомендуется.
Прогноз
Прогноз при неосложненной грыже живота условно-благоприятный: при своевременном хирургическом лечении трудоспособность восстанавливается полностью. Рецидивы после грыжесечения наблюдаются лишь в 3-5% случаев. При ущемлении прогноз зависит от состояния органов в грыжевом мешке, своевременности проведения операции. Если пациент с ущемленной грыжей живота длительно не обращается за медицинской помощью, наступают необратимые изменения во внутренних органах, и жизнь больного не всегда удается спасти.
Профилактика
Профилактика образования грыж живота – умеренные физические нагрузки, позволяющие укрепить мышечный корсет и предотвратить ослабление передней брюшной стенки. Следует избегать свершающих факторов: для этого необходимо правильно питаться (включать в рацион достаточное количество клетчатки, воды), следить за регулярным опорожнением кишечника.
Источник
