У кого есть синдром сшт
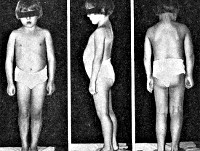
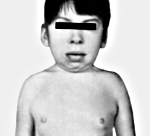
Синдром Шерешевского-Тёрнера — хромосомная патология, обусловленная частичной или полной Х-моносомией. Клиническими признаками синдрома Шерешевского-Тёрнера служат низкорослость, гипогонадизм, пороки развития (ВПС, подковообразая почка, косоглазие и др.), лимфостаз, деформация суставов, крыловидные складки кожи на шее и др. Решающими аргументами в постановке диагноза синдрома Шерешевского-Тёрнера служат характерные клинические особенности, данные исследования полового хроматина и кариотипа; возможна дородовая диагностика патологии у плода. Больные с синдромом Шерешевского-Тёрнера нуждаются в гормональной терапии (гормоном роста, половыми гормонами), коррекции врожденных пороков развития и эстетических недостатков.
Общие сведения
Синдром Шерешевского-Тёрнера — генетически детерминированная первичная дисгенезия гонад, развивающаяся вследствие нарушения половой Х-хромосомы. С синдромом Шерешевского-Тёрнера рождается 1 из 3000 новорожденных, однако истинная популяционная частота заболевания неизвестна, поскольку нередко происходит самопроизвольное прерывание беременности на ранних сроках. В литературе данное заболевание встречается под различными названиями — синдром Шерешевского-Тёрнера, синдром Шерешевского, синдром Тёрнера, синдром Ульриха-Тёрнера – по имени авторов, внесших свой вклад в изучение патологии. Синдром Тёрнера в подавляющем большинстве случаев встречается у девочек, крайне редко наблюдается у мальчиков.

Синдром Шерешевского-Тёрнера
Причины синдрома Шерешевского-Тёрнера
В основе развития синдрома Шерешевского-Тёрнера лежит структурная или количественная аномалия Х-хромосомы. Более чем в 60% случаев наблюдается полная моносомия по Х-хромосоме (кариотип 45,Х0), т. е. отсутствие второй половой хромосомы. Около 20% случаев синдрома Шерешевского-Тёрнера обусловлены структурными перестройками Х-хромосомы: делецией короткого или длинного плеча, изохромососмой Х по длинному или короткому плечу, транслокацией Х/Х, кольцевой Х-хромосомой и пр. В оставшихся 20% цитогенетических вариантах имеет место мозаицизм (45,Х0/46,ХХ; 45,X0/46,XY и др.). Механизм возникновения синдрома Шерешевского-Тёрнера у мужчин объясняется транслокацией или хромосомным мозаицизмом.
Риск развития у плода синдрома Шерешевского-Тёрнера никак не связан с возрастом матери. Истинными причинами количественных, качественных или структурных аномалий Х-хромосомы является нарушение мейотического расхождения хромосом, приводящее к анеуплоидии (при Х-моносомии), либо нарушение дробления зиготы (при хромосомном мозаицизме). Практически во всех случаях при кариотипе 45,Х0 имеет место утрата отцовской Х-хромосомы.
Отсутствие или структурные дефекты половой X-хромосомы вызывают нарушение формирования половых желез и многочисленные пороки внутриутробного развития. Беременность плодом, имеющим синдром Шерешевского-Тёрнера, обычно сопровождается токсикозом, угрозой выкидыша и преждевременных родов.
Симптомы синдрома Шерешевского-Тёрнера
Дети с синдромом Шерешевского-Тёрнера могут рождаться недоношенными, однако даже в случае доношенной беременности росто-весовые показатели ребенка нередко снижены (масса тела 2500—2800 г, длина 42-48 см). Уже при рождении у ребенка могут быть обнаружены типичные признаки синдрома Шерешевского-Тёрнера: короткая шея со складками кожи по бокам (птеригиум-синдром), врожденные пороки сердца, лимфостаз, отечность стоп и кистей и др. В период новорожденности таким детям свойственно нарушение сосания, моторное беспокойство, частые срыгивания фонтаном. В раннем возрасте дети с синдромом Шерешевского-Тёрнера отличаются отставанием в физическом развитии, задержкой речевого развития, частыми повторными средними отитами, приводящими к кондуктивной тугоухости.
К моменту пубертатного периода рост больных составляет 130-145 см. Кроме низкорослости, типичный внешний вид характеризуется короткой шеей с крыловидными складками, «лицом сфинкса», низкой границей роста волос, микрогнатией, деформацией ушных раковин, широкой грудной клеткой. Изменения костно-суставной системы у больных с синдромом Шерешевского-Тёрнера могут быть представлены врожденной дисплазией тазобедренных суставов, девиацией локтевых суставов, сколиозом. Ранее развитие остеопророза вследствие дефицита эстрогенов обусловливает высокую частоту переломов костей запястий, позвоночника, шейки бедра. Нарушения черепно-лицевого скелета включают микрогнатию, высокое готическое нёбо, аномалии прикуса.
Наиболее частыми сердечно-сосудистыми пороками, сопровождающими синдром Шерешевского-Тёрнера, служат ДМЖП, открытый артериальный проток, коарктация аорты, аневризма аорты. Со стороны мочевыделительной системы у больных может отмечаться наличие подковообразной почки, удвоение лоханок, стеноз почечных артерий, приводящий к артериальной гипертензии. Нарушения развития зрительной системы при синдроме Шерешевского-Тёрнера в большинстве случаев представлены птозом, косоглазием, близорукостью, дальтонизмом.
Интеллект, как правило, сохранен; в редких случаях отмечается олигофрения. Среди сопутствующих заболеваний у лиц с синдромом Шерешевского-Тёрнера обычно выявляются гипотиреоз, тиреоидит Хашимото, витилиго, множественные пигментные невусы, алопеция, гипертрихоз, сахарный диабет 1-го и 2-го типа, целиакия, ожирение, ИБС. У больных с синдромом Шерешевского-Тёрнера значительно повышен риск развития рака толстой кишки.
Ведущим признаком синдрома Шерешевского-Тёрнера является первичный гипогонадизм (половой инфантилизм), который выявляется почти у 100% пациенток. Яичники представлены двухсторонними фиброзными тяжами, не содержащими фолликулов; отмечается гипоплазия матки. Иногда встречаются рудиментарные яичники с овариальной стромой и отдельными примордиальными фолликулами. Большие половые губы имеют мошонкообразный вид; малые половые губы, клитор и девственная плева недоразвиты. При синдроме Шерешевского-Тёрнера отмечается первичная аменорея, недоразвитие молочных желез, непигментированные втянутые соски, скудное подмышечное и лобковое оволосение. В подавляющем большинстве случаев женщины с синдромом Шерешевского-Тернера страдают бесплодием, однако при мозаичных вариантах возможно зачатие и вынашивание плода.
У мужчин с синдромом Шерешевского-Тёрнера, кроме характерных внешних признаков и соматических пороков, отмечается гипоплазия яичек, двусторонний крипторхизм, иногда – анорхия, низкий уровень тестостерона.
Диагностика синдрома Шерешевского-Тёрнера
У новорожденных синдром Шерешевского-Тёрнера может быть заподозрен неонатологом или педиатром по наличию крыловидной складки шеи и лимфедемы. При отсутствии явных внешних признаков диагноз нередко устанавливается только в пубертатном периоде на основании низкого роста, отсутствия менархе, невыраженности вторичных половых признаков.
При исследовании уровня гормонов определяется повышение гонадотропинов и снижение эстрогенов в крови. Решающее значение в диагностике синдрома Шерешевского-Тёрнера принадлежит определению полового хроматина и исследованию кариотипа. При обнаружении характерных признаков синдрома Шерешевского-Тёрнера у плода по данным акушерского УЗИ, решается вопрос о проведении инвазивной пренатальной диагностики.
Больные с синдромом Шерешевского-Тёрнера нуждаются в консультации генетика, эндокринолога, кардиолога, кардиохирурга, нефролога, офтальмолога, отоларинголога, лимфолога, гинеколога-эндокринолога (женщины), андролога (мужчины). Для обнаружения врожденных пороков и сопутствующих заболеваний показано выполнение ЭхоКГ, МРТ сердца, ЭКГ, УЗИ почек, рентгенографии позвоночника, денситометрии, рентгенографии костей стоп и кистей и др. В рамках диагностического обследования женщинам проводится гинекологическое исследование, УЗИ органов малого таза; мужчинам – УЗИ мошонки, исследование андрогенного профиля. В случае аномалиях зубных рядов детям необходима консультация ортодонта.
С целью дифференциальной диагностики синдрома Шерешевского-Тёрнера и гипофизарного нанизма необходимо проведение исследования уровня гормонов гипофиза в крови, рентгенографии турецкого седла, электроэнцефалографии.
Лечение синдрома Шерешевского-Тёрнера
Основными задачами лечения пациенток с синдромом Шерешевского-Тёрнера служат стимуляция роста, индукция формирования вторичных половых признаков и регулярного менструального цикла. В раннем детстве лечение неспецифично — массаж, ЛФК, витамины, полноценное питание, охранительный режим.
С целью увеличения конечного роста назначается рекомбинантный гормон роста (соматотропин) в виде ежедневных подкожных инъекций до достижения пациенткой костного возраста 15 лет и уменьшения скорости роста до 2 см в год. В большинстве случаев ростостимулирующая терапия помогает больным вырасти до 150–155 см. Лечение гормоном роста рекомендуется сочетать терапией анаболическими стероидами.
Для имитации нормального полового созревания с 13-14 лет назначается заместительная терапия эстрогенами, а через 12–18 месяцев циклическая терапия эстроген-прогестагеновыми оральными контрацептивами. Заместительная гормонотерапия проводится до возраста естественной менопаузы у здоровых женщин (примерно до 50 лет). Мужчинам с синдромом Шерешевского-Тернера назначается ЗГТ мужскими половыми гормонами.
При гемодинамически значимых ВПС осуществляется их хирургическая коррекция. Устранение крыловидных складок шеи проводится методами пластической хирургии.
При достижении адекватного уровня полового развития женщины с синдромом Шерешевского-Тернера могут иметь детей с помощью ЭКО, используя донорскую яйцеклетку. При наличии кратковременной овариальной активности возможно использование для оплодотворения собственных ооцитов. Проблема избыточного роста волос решается с помощью эпиляции.
Прогноз и профилактика синдроме Шерешевского-Тёрнера
В целом синдром Шерешевского-Тёрнера не оказывает значимого влияния на продолжительность жизни. Исключение составляют случаи тяжелых ВПС, раннего развития и декомпенсации сопутствующих заболеваний. При адекватной терапии больные с синдромом Шерешевского-Тёрнера способны создавать семьи, вести нормальную сексуальную жизнь, однако большая часть из них остается бесплодными.
Учитывая полиморфизм проявлений синдрома Шерешевского-Тёрнера, ведение и наблюдение таких больных осуществляется специалистами в области генетики, педиатрии, эндокринологии, гинекологии, андрологии, урологии, кардиологии, офтальмологии и др.
Единственно возможными методами профилактики рождения ребенка с синдромом Шерешевского-Тёрнера могут служить медико-генетическое консультирование и пренатальная диагностика.
Источник
СодержаниеМужчина и женщина — два главных герояОшибка «программирования» при синдроме Шерешевского-ТернераИстория открытия болезни Шерешевского-ТернераКлинические характеристики СШТЛечение больных СШТ в России и за рубежом
В культовом фильме Люка Бессона «Пятый элемент» есть эпизод, в котором ученые создают в формате 3D идеальную женщину. Усовершенствованная машина методично шаг за шагом лепит Галатею нового времени. Можно представить, что в природе таким механизмом 3D выступают хромосомы, без которых невозможно «изготовить» образ человека. А всякая машина, даже самая безупречная, может сломаться — и не всегда ее можно починить. Во всяком случае, сбой в хромосомном коде не всегда поддается исправлению. Портал MedAboutMe выяснял, какую роль играют хромосомы в синдроме Шерешевского-Тернера.
Мужчина и женщина — два главных героя
Генетический шифр человека хранится в парных наборах хромосом, коих по правильной, нормальной разнарядке должно быть 23. Последняя — 23-я пара — хромосомы, определяющие пол будущего младенца. Согласно генетическому программированию, женщина получает в 23-ей паре две X-хромосомы (кариотип 46, XX), а мужской набор представлен одной X-хромосомой и одной Y-хромосомой (кариотип 46, XY).
Каждая хромосома содержит в себе ДНК, которая, в свою очередь, подразделяется на отдельные информационные участки — гены. В мужской хромосоме насчитывается 25 генов, а в женской — около тысячи. Комплектом данных генов определяется наличие первичных и вторичных половых признаков мужчины и женщины.
Как и в любой компьютерной задаче, в генетический код Homo sapiens может закрасться ошибка. Сбой программы на генном уровне определен нетипичным составом хромосомного набора: например, отсутствует одна хромосома в паре, либо случается ее, так называемая, поломка. Любые аномалии генетического шифра приводят к различным патологиям развития.
Результатом одного из многочисленных хромосомных повреждений может стать болезнь Шерешевского-Тернера.
Ошибка «программирования» при синдроме Шерешевского-Тернера
При синдроме Шерешевского-Тернера (СШТ) у 50% больных выявляется отсутствие одной хромосомы, отчего кариотип выглядит следующим образом: 45 Х (моносомия по Х-хромосоме). Другая часть больных СШТ является обладателем мозаичного кариотипа, при котором вторая хромосома имеет структурный дефект. Третий вариант некорректной «сборки» хромосом заключается в наличии Y-хромосомного элемента в кариотипе. Владелица такого набора в молодом возрасте подвергается полной овариэктомии — операции по вырезанию яичников. Медики оправдывают такой радикализм способностью Y-хромосомного материала в кариотипе обеспечить развитие раковой опухоли — гонадобластомы.
Всеми этими качественными и количественными вариациями обусловлена выраженность клинических признаков болезни. В большинстве случаев у девушек с СШТ нарушен процесс созревания яичников, наблюдается отсутствие полового созревания или его задержка, а также бесплодие. Помимо этого, дисбаланс в строении хромосом при СШТ приводит к характерным аномалиям физического развития.
Достоверно известно, что причина заболевания кроется в некорректном делении клеток на этапе зачатия, отчего генетический материал выстраивается с явными нарушениями. К указанному хромосомному дисбалансу ведут неправильно «вставшие» молекулы ДНК.
По утверждениям экспертов, развитие патологий плода при СШТ не зависит от каких-либо внешних факторов: этнической принадлежности, региона проживания, экологической составляющей. Также нет прямой корреляции между возрастом матери, наследственностью и СШТ. Во всяком случае, аномалии плода, специфичные для СШТ, не ведут к гибели эмбриона и не служат угрозой жизни матери и ребенка. Стоит отметить, что СШТ встречается только у девочек.
История открытия болезни Шерешевского-Тернера
Итак, болезнь (синдром) Шерешевского—Тернера — генетическая патология, встречающаяся примерно у 1 одного ребенка женского пола из 2500. Об этой болезни ярко свидетельствует так называемая триада: врожденные внутренние аномалии, низкий рост, недоразвитие половых органов.
СШТ описал впервые советский ученый Н. А. Шерешевский в 1925 г., осматривая свою пациентку, женщину 25 лет: у нее был маленький рост (132 см), короткая шея с характерными крыловидными складками («шея сфинкса»), микрогнатия (задержки развития верхней челюсти), отсутствие вторичных половых признаков. Также ученый отметил наличие врожденных пороков развития. Опираясь на имеющиеся данные, отечественный исследователь предположил, что заболевание обусловлено недостаточностью развития гипофиза и половых желез.
В 1938 г. американский эндокринолог Г. Тернер дал описание семи женщин с клиническими признаками, как у пациентки Шерешевского. Поэтому в русскоязычных источниках заболевание получило название «болезнь Шерешевского-Тернера», а в англоязычных — «синдром Тернера». Американский исследователь немного дополнил клиническую картину, описанную Шерешевским: в частности, он упомянул деформированность локтевых суставов (локоть выгибается вовнутрь, а не наружу).
Этиологию болезни выявил в 1959 г. ученый-американец Ч. Форд, который установил, что всему виной хромосомная мутация, а именно моносомия по X-хромосоме.
Клинические характеристики СШТ
Среди основных клинических признаков — низкий рост, не превышающий 140 см; нарушения пубертатного развития (отсутствие развития молочных желез, матки и влагалища); дисгенезия гонад (гипогонадизм); короткая широкая шея с кожными складками в форме крыла по бокам; массивная грудная клетка с широко расставленными сосками; лимфедема (отеки, вызванные накоплением лимфы в межклеточном пространстве мягких тканей).
Кроме низкорослости и гипергонадотропного гипогонадизма, нередки у больных с СШТ пороки развития внутренних органов, также вызванные хромосомными «поломками». Например, часты врожденные патологии сердца, артериальная гипертензия, патологические изменения печени, нарушения обмена углеводов, пороки мочевыделительной системы (подковообразная почка). Кроме того, СШТ сопровождается остеопорозом, что объясняется также гормональными нарушениями, хотя точный механизм его развития еще недостаточно ясен.
Гипогонадизм встречается практически у 98% пациенток: при этом диагностируется дисфункция яичников, повышенный уровень гонадотропных гормонов на фоне нарушенного синтеза половых гормонов. При мозаичном кариотипе иногда у девочек имеет место половое развитие, но неполное.
Патогенез низкорослости долгое время оставался загадкой для ученых, и лишь в середине XX в. удалось установить, что причина остановки роста кроется в мутации SHOX-гена (short stature homeobox gene). Трансформациями указанного гена определены и различные деформации скелета у больных СШТ (вальгусные явления, «готическое» небо, микрогнатия).
Лечение больных СШТ в России и за рубежом
Ввиду генетической причины СШТ не поддается кардинальному излечению, но некоторые подвижки в этом направлении имеются: начиная с детского возраста возможна многоплановая терапия, направленная на увеличение роста девочек, коррекцию остеопороза и нормализацию в половой сфере. Таким образом, у молодых девушек появляется шанс обрести полноценную жизнь.
Мировая медицинская практика опирается на использование рекомбинантных гормонов роста, эстрогена и прогестерона. Гормональная терапия роста подключается, когда девочка перестает расти, причем лучше всего начинать лечение не позднее 9-летнего возраста. Как утверждают зарубежные эксперты, своевременно начатые ежедневные инъекции гормона роста прибавят лишние 10 см к его окончательным параметрам. Прекращается ростстимулирующая терапия на этапе, когда костное созревание соответствует 15 годам. Стандарты диктуют проводить подкожное введение в вечерние часы по 0,05 мг/сут. Разумеется, все назначения и отмены препаратов производятся под надзором педиатра-эндокринолога.
Перед эстрогентерапией проводится оценка уровня гонадотропных гормонов и если показатели высокие (а они, как правило, высокие), то назначаются необходимые препараты. Заместительная терапия прогестероном и эстрогенами ускорит половое развитие и купирует возможность развития остеопороза. Этот вид терапии рекомендуется начинать в возрасте 12-13 лет с малых доз, которые постепенно увеличивают. Терапия прогестероном направлена на формирование менструального цикла.
Отечественные исследователи полагают, что индукция пубертата (то есть создание «пубертатного периода» при помощи гормональных препаратов) должна быть начата своевременно, поскольку задержка ее негативно сказывается на многих аспектах здоровья девушек. Заместительная терапия эстрадиолом комфортно сочетается с применением гормонов роста, поэтому начинать ее можно с 12 лет.
Технология лечения СШТ во всех странах идентична, и эффективность ее неоднократно доказана. Другое дело, вопрос стоимости терапии: ежемесячно на лекарства для одного больного ребенка уходит свыше 30 тыс. руб. — для российских семей сумма ощутимая и не всегда подъемная. К примеру, упаковка импортного гормона роста «Нордитропин» (10 мг) стоит около 4500 руб., а в месяц требуется более одной упаковки.
Решению данной проблемы могла бы способствовать программа бесплатного обеспечения необходимыми препаратами нуждающихся в ней пациентов, но она предусмотрена только для детей, имеющих инвалидность. Но проблема в том, что в России само по себе наличие СШТ не является показанием для установления инвалидности.
Некоторую помощь могут оказать благотворительные фонды, но лечение должно быть непрерывным, регулярным на протяжении нескольких лет, а такое лекарственное обеспечение фонды предоставить не в состоянии.
Источник
