Трихомонады код мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Лечение
Названия
Название: Трихомониаз.
Трихомониаз
Описание
Трихомониаз (трихомониаз). Генитальная инфекция, вызывающая воспаление мочеполовой системы. Проявляются признаки кольпита, уретрита, цистита, проктита. Он часто сочетается с другими генитальными инфекциями: хламидиозом, гонореей, микоплазмой, кандидозом и т. Д. В острой стадии отмечаются обильные выделения из влагалища, зуд и жжение у женщин и боль при мочеиспускании у мужчин. При отсутствии адекватного лечения оно становится хроническим и может впоследствии вызвать простатит, бесплодие, осложненную беременность и роды, детскую патологию и смертность.
Дополнительные факты
Урогенитальный трихомониаз (или трихомониаз) является заболеванием исключительно мочеполовой системы человека. Возбудителем трихомониаза являются венерические (вагинальные) трихомонады, передаваемые половым путем.
Органами-мишенями для трихомониаза у мужчин являются уретра, предстательная железа, яички и их придатки, семенные пузырьки, а у женщин — влагалище, влагалищная часть шейного канала, уретра. Влагалищные трихомонады у женщин выявляются чаще из-за более выраженных проявлений трихомониаза и более частых визитов к врачу в профилактических целях. В основном женщины детородного возраста от 16 до 35 лет заболевают трихомониазом. Во время родов заражение новорожденного трихомониазом от больной матери происходит примерно в 5% случаев. У новорожденных трихомониаз протекает в легкой форме благодаря структурным характеристикам эпителия и способен излечивать себя.
У мужчин присутствие трихомонад обычно не вызывает явных симптомов трихомониаза, они обычно имеют трихомонады и, не испытывая явного недомогания, передают инфекцию своим половым партнерам. Трихомониаз может быть одной из причин негонококкового уретрита, хронического простатита и эпидидимита (воспаление придатка яичка), способствовать развитию мужского бесплодия из-за снижения подвижности и жизнеспособности сперматозоидов.
Инфекция трихомониаза возникает в основном во время полового акта. В домашних условиях — через постельное белье, полотенца, купальники, зараженные трихомониазом больного, передаются крайне редко.
Количество заболеваний, связанных с трихомониазом, велико. Трихомониаз часто выявляется при других ЗППП (гонококки, хламидии, уреаплазма, грибы кандида, вирус герпеса). В настоящее время считается, что трихомонады способствуют развитию диабета, мастопатии, аллергии и даже рака.
Биологические особенности возбудителя трихомониаза.
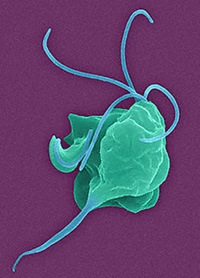
Возбудители трихомониаза — трихомонады (простейшие, семейство жгутиковых) — одноклеточные анаэробные организмы — паразиты широко распространены в природе. Три типа трихомонад паразитируют в организме человека: вагинальный (самый большой, самый активный, самый патогенный), оральный и кишечный. Благодаря жгутикам трихомонады очень активны и подвижны. Трихомонады бесполые и всеядные, быстро размножаются в оптимальных условиях — при отсутствии кислорода и при t = 35-37 ° С.
Трихомонады закрепляются в клетках слизистой оболочки мочеполового тракта и вызывают там воспалительный процесс. Жизненно важные продукты трихомонады отравляют организм человека, снижают его иммунитет.
Трихомонады могут жить в половых органах и даже в кровотоке, где они проникают через лимфатический тракт и межклеточные пространства с помощью фермента гиалуронидазы. Трихомонады чрезвычайно приспособлены к существованию в организме человека: они могут изменять свою форму и маскироваться под плазматические клетки крови (тромбоциты, лимфоциты), что затрудняет диагностику трихомониаза; Прилипайте к другим микробам и избегайте иммунной атаки организма.
Микроорганизмы (гонококки, плазма мочевины, хламидии, грибы рода Candida, вирусы герпеса, цитомегаловирус), проникающие в трихомонады, находят защиту от воздействия лекарств и иммунной системы человека. Перемещение трихомонады может нести другие микробы вдоль мочеполовой системы и кровеносных сосудов. Трихомонады повреждают эпителий, снижают его защитную функцию и способствуют проникновению микробов и вирусов, передаваемых половым путем (включая ВИЧ).
Хотя современная венерология располагает эффективными лекарственными средствами для лечения большинства половых инфекций, избавиться от трихомониаза совершенно невероятно даже сегодня. Дело в том, что небелковая оболочка трихомонады не реагирует на действие антибиотиков и может быть уничтожена только специальными антипротозойными препаратами.
Трихомониаз
Симптомы
Выделения из влагалища (бели). Желтые выделения из влагалища. Кровянистые выделения из влагалища. Недомогание. Ночная потливость у мужчин. Серые выделения из влагалища.
Диагностика
Диагноз трихомониаза включает обнаружение возбудителя с использованием различных методов.
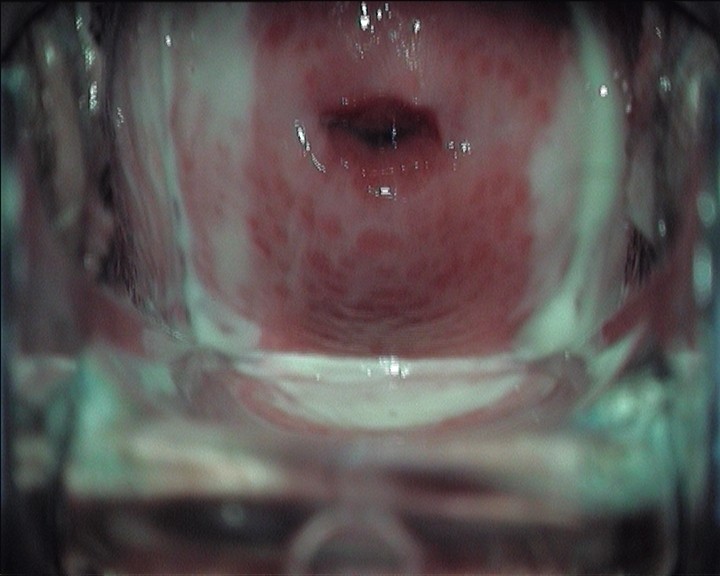
На основании жалоб и осмотра пациентов можно предположить наличие трихомонады. При наблюдении у женщин с трихомониазом у женщин проявляются признаки воспаления — отек и гиперемия вульвы и влагалища. Во время кольпоскопии может наблюдаться симптом «земляничной шейки»: покраснение слизистой с пунктуацией и очаговые кровоизлияния на шейке матки. Существует дисплазия эпителия, иногда возможно появление атипичных эпителиальных клеток.
Трихомониаз обнаружен в значительной степени с использованием лабораторных методов:
• микроскопия исследуемого материала (у женщин — мазки влагалища и уретры, у мужчин — мазки уретры);
• культурный (микробиологический) метод с использованием искусственных питательных сред;
• иммунологический метод;
• ПЦР — диагностика.
Трихомониаз у мужчин диагностировать сложнее, из-за отсутствия симптомов, кроме того, трихомонады при этом течении заболевания находятся в атипичной форме амебы. Прежде чем планировать беременность, мужчина и женщина должны пройти комплексный тест на ИППП, включая трихомониаз.
Лечение
Лечение трихомониаза проводится венерологами, гинекологами и урологами. Оно должно проводиться при любой форме заболевания, независимо от наличия или отсутствия проявлений. Лечение трихомониаза следует проводить одновременно для половых партнеров (даже с отрицательными пробами одного из них). Лечение трихомониаза только у одного из половых партнеров неэффективно, поскольку может произойти повторное заражение после лечения. Выработка антител против возбудителя трихомониаза не формирует стабильного иммунитета, после лечения можно снова заболеть повторной инфекцией.
Лечение трихомониаза должно сочетаться с лечением других ИППП, которые часто сопровождают заболевание.
Необходимость лечения трихомониаза у беременной женщины определяет врач, который может быть назначен только во втором триместре беременности. Из-за нечувствительности трихомонад к антибиотикам при лечении трихомониаза назначается противопаразитарная терапия: используются препараты из группы 5-нитроимидазола. К ним относятся тинидазол, метронидазол, орнидазол, ниморазол, тернидазол. При лечении трихомониаза запрещено употреблять алкоголь даже в небольших количествах, поскольку все лекарственные средства, кроме орнидазола, вызывают синдром анти-употребления (влияет на метаболизм алкоголя в организме). Если трихомониаз возникает в острой (подострой) форме, лечение заключается в приеме противопротозойных препаратов. При сложном и хроническом течении трихомониаза предварительно назначают стимулирующую терапию. Симптоматическое и местное лечение применяется по показаниям. Только местное лечение трихомониаза (мази, суппозитории) будет неэффективным. При наличии смешанной инфекции (хламидиоз, уреаплазма, гонококк, цитомегаловирус, кандида) антибиотик назначают вместе с противопаразитарным препаратом.
Трихомониаз считается излеченным, когда возбудитель не обнаружен во время диагностики и клинических симптомов не наблюдается. Половая жизнь во время лечения исключена. Необходимо сообщить своему сексуальному партнеру о наличии трихомониаза и других ЗППП, о необходимости обследования и лечения.
Результат лечения трихомониаза зависит от нормализации микрофлоры мочеполовой системы и организма в целом. У женщин для этой цели используется вакцина против инактивированных ацидофильных лактобацилл. Возможно назначение иммуномодулирующих препаратов.
Иногда устойчивость к трихомонаде обнаруживается в конкретном лекарстве в группе 5-нитроимидазола (обычно частичное), но изменение дозы, длительности введения или замены лекарства в той же группе обеспечивает положительный результат при лечении трихомониаза. Для того чтобы предотвратить развитие трихомонадной резистентности к противопаразитарным препаратам, после курса терапии необходимо строго следовать всем рекомендациям врача.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Трихомониаз у женщин.
Трихомонада — возбудитель трихомониаза
Описание
Трихомониаз у женщин. Специфическое воспалительное поражение органов урогенитального тракта вследствие заражения вагинальной трихомонадой. В острых случаях инфицирование проявляется обильными зловонными пенистыми выделениями из влагалища, зудом в области вульвы, резями и болями в вагине и уретре, учащённым мочеиспусканием. При торпидном и хроническом течении симптоматика ограничена незначительным увеличением количества вагинальных белей. Для постановки диагноза применяется гинекологический осмотр, бактериологические и серологические исследования. Лечение консервативное этиотропное с назначением производных нитроимидазолов.
Дополнительные факты
Трихомониаз (трихомоноз) является наиболее распространённой урогенитальной инфекцией, передающейся половым путём, диагностируется у 65-80% пациентов с ИППП. Ежегодно в мире заражается до 170 миллионов человек, из них более половины составляют женщины преимущественно репродуктивного возраста. Крайне редко трихомоноз выявляется у девочек до наступления менархе. В различных странах вагинальными трихомонадами инфицировано от 2 до 40% населения. Инфекция представляет особую опасность в связи с наличием скрытого носительства и развитием различных осложнений – от тяжёлых воспалительных заболеваний мочеполовых органов до бесплодия, невынашивания беременности, преждевременных и осложнённых родов.

Характер влагалищных выделений при трихомониазе
Причины
Урогенитальный трихомоноз вызывает Trichomonas vaginalis – простейший одноклеточный организм, поражающий многослойный плоский эпителий. Оптимальными условиями для размножения трихомонад являются повышенная влажность, температура около 36-37°С, кислая среда с pH 5,9-6,5. У женщин возбудитель обычно паразитирует на слизистой влагалища и влагалищной части шейки матки, в выводных протоках бартолиновых желёз, уретральном канале, скиновых ходах, мочевом пузыре. В редких случаях трихомонады вызывают воспаление матки и её придатков. Существует три способа заражения трихомониазом:
• Половой. Чаще всего инфицирование происходит во время незащищённого секса с партнёром, который болен трихомонозом или является бессимптомным носителем инфекции.
• Бытовой. Крайне редко возбудитель передаётся через загрязнённые предметы личной гигиены, нестерильные медицинские инструменты, перчатки.
• Контактный. Новорождённые девочки могут заражаться от матери при прохождении через инфицированные родовые пути.
Важную роль в инфицировании и быстрой манифестации заболевания играют предрасполагающие факторы. Риск развития трихомониаза повышен у женщин, которые неразборчивы в выборе половых партнёров, злоупотребляют психоактивными веществами, практикуют незащищённый секс.
Патогенез
Патология принадлежит к категории многоочаговых. Первичный инфекционный очаг, как правило, расположен на слизистой оболочке влагалища. Микроорганизм с поверхности эпителия быстро проникает по межклеточным пространствам в подслизистую соединительную ткань. В участке поражения развивается воспалительная реакция, которая клинически проявляется признаками специфического кольпита. По мере размножения трихомонады распространяются нисходящим и восходящим путём на расположенные рядом органы, вызывая вторичный вульвит, бартолинит, цервицит, эндометрит, сальпингит, уретрит, цистит, пиелонефрит.
Скорость распространения трихомонад определяется массивностью инфицирования, иммунным статусом пациентки, степенью защитной реакции влагалищного секрета, состоянием эпителия, наличием сопутствующей микрофлоры. В 89,5% случаев возбудитель ассоциируется с кандидозом и другими микроорганизмами, вызывающими ИППП, – гонококками, хламидиями, уреаплазмами, микоплазмами.
Классификация
Клиническая классификация трихомониаза у женщин учитывает давность заражения, характер развития болезни и остроту клинической картины. Соответственно выделяют свежий (с давностью заболевания до 2 месяцев) и хронический трихомоноз. Специалисты в сфере гинекологии различают три основные формы свежего трихомониаза:
• Острый. С внезапным началом и яркой клинической симптоматикой.
• Подострый. С менее выраженными симптомами.
• Торпидный. Со скудными клиническими признаками инфицирования.
О переходе заболевания в хроническую фазу свидетельствует наличие симптомов в течение двух и более месяцев. В зависимости от наличия осложнений различают следующие виды хронического трихомониаза:
• Неосложнённый. С развитием воспалительного процесса в нижних отделах урогенитальной системы.
• Осложнённый. С вовлечением в процесс внутренних половых органов (матки и придатков).
Отдельную форму трихомониаза представляет бессимптомное носительство, которое наблюдается почти у трети инфицированных. Заражение некоторыми штаммами Trichomonas vaginalis не сопровождается возникновением симптомов заболевания, при этом женщина остаётся источником инфекции для половых партнёров. Бессимптомная форма может клинически манифестировать при изменении иммунного или гормонального статуса носительницы.
Симптомы
Во время инкубационного периода, длящегося в среднем от 5 до 14 дней, симптомы отсутствуют. При острой манифестации инфекционного процесса пациентка жалуется на зуд в области наружных половых органов, частое болезненное мочеиспускание, резь и боли во влагалище и уретре, диспареунию. Половые органы отёчны, из влагалища выделяются обильные пенистые желтовато- или зеленовато-белые бели со зловонным запахом и примесью крови. Температура повышена до субфебрильных цифр. Нарушается сон и общее самочувствие. Некоторые женщины отмечают боль в нижней части живота.
При подостром течении трихомониаза пациентки замечают незначительное увеличение количества влагалищных выделений, остальная симптоматика обычно смазана. Торпидная форма заболевания протекает практически бессимптомно и переходит в хронический трихомоноз или трихомонадоносительство. Распространение воспалительного процесса на другие органы урогенительной системы проявляется развитием соответствующей клинической картины – болью внизу живота и пояснице, слизисто-гнойными выделениями, нарушениями менструального цикла и репродуктивной функции.
Выделения из влагалища (бели). Желтые выделения из влагалища. Кровянистые выделения из влагалища. Серые выделения из влагалища.
Возможные осложнения
Трихомониаз у женщин чаще всего осложняется гнойно-воспалительными заболеваниями половых органов: абсцессом бартолиновых желёз, эндометритом, аднекситом, тубоовариальным абсцессом, параметритом, пельвиоперитонитом. Из-за формирования спаек в малом тазу может развиться бесплодие. По наблюдениям специалистов, такие пациентки входя группу риска по развитию неоплазий шейки матки. У больных трихомонозом беременность зачастую прерывается самопроизвольно, околоплодные воды изливаются преждевременно. Роды обычно протекают патологически, а ребёнок при прохождении по родовым путям может заразиться трихомониазом.
Диагностика
При постановке диагноза необходимо учитывать клиническую симптоматику, данные эпидемиологического анамнеза, физикальных и лабораторных исследований. Обычно план обследования включает:
• Осмотр на кресле в зеркалах. При гинекологическом осмотре слизистая влагалища и шейки матки выглядит покрасневшей. В заднем своде влагалища определяются обильные пенистые выделения. Отмечается отёчность вульвы и уретры.
• Микроскопия и посев на флору. Трихомонад в мазке со слизистой влагалища или уретры можно обнаружить под обычным или фазово-контрастным микроскопом. Посев нативного материала позволяет подтвердить наличие возбудителя с точностью до 95%.
• Серологические и молекулярно. Генетические анализы. Антитела к возбудителю или фрагменты его генетического материала выявляют при помощи РИФ, ИФА, ПЦР.
Гинекологическое УЗИ, томография и другие инструментальные методы диагностики играют вспомогательную роль и позволяют оценить степень вовлечения в воспалительный процесс органов малого таза.
Дифференциальная диагностика
Дифференциальная диагностика проводится с кандидозным, неспецифическим и гонорейным вульвовагинитом. При необходимости пациентке назначают консультацию дерматовенеролога.
Лечение
Лечение осуществляется в амбулаторных условиях, пациентке рекомендован половой покой и отказ от алкоголя. Показана этиотропная терапия сексуальному партнёру. Возбудитель отличается высокой чувствительностью к метронидазолу и другим производным нитроимидазов, которые не только действуют непосредственно на трихомонад, но и стимулируют выработку интерферона. Применяется курсовая комбинированная терапия с одновременным назначением препаратов внутрь и местно (в виде вагинальных таблеток, свечей, кремов). При выявлении трихомониаза у беременной женщины проводится только местное лечение. При длительном течении одновременно с этиотропной терапией вводится противотрихомонадная вакцина, стимулирующая образование гуморальных и секреторных антител. Препарат усиливает эффект противопротозойного лечения, защищает от повреждения клетки многослойного эпителия и предупреждает реинфекцию. В качестве дополнительных лекарственных средств могут быть назначены иммуномодуляторы.
Чтобы подтвердить полное излечение от трихомоноза, выполняется бактериологический контроль. Материал из влагалища, уретрального канала и прямой кишки исследуется спустя 7-10 дней по окончании курсовой терапии и в течение трех последующих менструальных циклов (на пятый день от начала менструации). Для повышения вероятности обнаружения трихомонад может быть проведена алиментарная, физическая или биологическая провокация. Важно учитывать, что почти у 90% пациенток хронический трихомониаз ассоциирован с другими инфекциями. Поэтому после своевременного выявления сопутствующей микрофлоры и определения её чувствительности необходимо назначить соответствующее этиотропное лечение.
Прогноз
Прогноз благоприятный. При назначении терапевтических доз метронидазола пациентки полностью излечиваются от трихомониаза в 90-95% случаях, даже резистентные формы заболевания поддаются лечению нитроимидазолами II поколения.
Профилактика
Для профилактики заражения необходимо воздерживаться от половых контактов со случайными партнёрами, использовать презервативы, соблюдать правила личной гигиены. Своевременное обращение к гинекологу по поводу появления характерной клинической симптоматики после незащищённого секса позволяет вовремя начать терапию и предупредить развитие серьёзных осложнений.
Источник
