Третья ступень лечения хронического болевого синдрома

Боль является неотъемлемым симптомом онкологических заболеваний. На заключительных стадиях болезни из терпимой она постепенно превращается в сильную, мучительную и постоянную. Хронический болевой синдром отягощает жизнь онкологического больного, угнетает не только физическое, но и психическое состояние.
Тема обезболивания при онкологии крайне актуальна для больных и их родственников. Современная медицина владеет широким арсеналом препаратов и методов для борьбы с болью при раковых опухолях. Более чем в 90% случаев болевой синдром удается купировать или уменьшить его интенсивность. Рассмотрим подробнее, как выстроена правильная схема обезболивания и на чем основаны передовые методы облегчения состояния онкологических больных.
Онкология и боль
Боль — это один из первых симптомов, который указывает на прогрессирование злокачественного процесса в организме. Если на ранней стадии рака на болевые ощущения жалуются не более трети пациентов, то по мере развития заболевания о них говорят практически всегда. Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
К сведению
Как правило, боль при раке появляется на III и IV стадиях. Однако иногда ее может и не быть даже при критических состояниях больного — это определяется типом и локализацией опухоли. Известны факты, когда рак желудка IV стадии протекал бессимптомно. Может не вызывать боли опухоль молочной железы — неприятные ощущения в таких случаях появляются только когда метастазы охватывают костную ткань.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные; по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические. Отдельно остановимся на классификации боли по происхождению:
-
Висцеральные
— боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек. -
Соматические
— боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение сосудов. -
Невропатические
— боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция. -
Психогенные
— боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
На заметку
В медицине существует термин «фантомная боль» — это болевые ощущения в той части тела, которая удалена в результате операции. К примеру, болезненность в области груди после мастэктомии или боль в ампутированной руке или ноге. Точного объяснения этого явления до сих пор нет. Некоторые ученые видят причину в несогласованности той части мозга, которая отвечает за чувствительность, с той, что ответственна за мышление. Другие уверены, что фантомная боль — это результат плохо проведенной анестезии.
Боль — это защитная реакция организма и главный сигнал тревоги. Она придумана природой, чтобы указать человеку на проблему, заставить его задуматься и побудить к действию. Однако хроническая боль при онкологии лишена этих функций. Она вызывает у больного уныние, чувство безысходности, депрессию (вплоть до психических расстройств), препятствует нормальному функционированию организма, лишает возможности чувствовать себя полноценным членом общества. Боль отнимает силы, необходимые в борьбе с раковой опухолью. Прогрессивная медицина рассматривает такую боль как патологический процесс, который требует отдельной терапии. Обезболивание при раке — это не разовая процедура, а целая программа лечения, призванная сохранить социальную активность пациента, не допустить ухудшения его состояния и угнетения психики.
Как снять боль при раке: нюансы выбора схемы обезболивания
Итак, подбор эффективной терапии для устранения боли — сложная задача, которая требует поэтапного подхода. Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Крайне важно, чтобы врач относился к болевым ощущениям пациента со всей серьезностью, не приуменьшая их значимость. Необходимо контролировать их снижение или увеличение. Бывает, онколог может назначить повышенную дозу лекарств или сразу перейти к наркотическим препаратам, чтобы достичь быстрого эффекта. Но такая методика дает лишь кратковременный результат. Нередко ошибки совершают и сами пациенты, которые терпят «до последнего» и лишь затем начинают жаловаться. Между тем, прием обезболивающих необходим при первом появлении болей.
Точное следование правильной схеме приема способно значительно отсрочить потребность в сильнодействующих препаратах. Случается, что пациенты принимают все анальгетики подряд, подбирая то, что поможет им лучше и быстрее. Это также является ошибкой, поскольку важно выяснить причину боли. Например, спазмы в брюшной полости снимают лекарствами, которые при костных болях окажутся неэффективными. Не говоря уже о том, что боли вообще могут быть связаны с онкологией только косвенно или вовсе не иметь к ней никакого отношения.
Каждый врач действует в соответствии со своими знаниями и опытом, однако в основе всей противоболевой терапии лежит единая схема, рекомендованная Всемирной организацией здравоохранения, — «лестница ВОЗ».
Трехступенчатая система обезболивания при раке: «лестница ВОЗ»
В рекомендациях экспертов ВОЗ выделено три ступени фармакотерапии, которые обеспечивают рациональное лечение болевого синдрома у онкологических больных. В соответствии со ступенью подбирают и препараты:
-
при слабой боли
— неопиоидные анальгетики; -
при усилении
— легкие опиоидные препараты; -
при сильной боли
— наркотическое обезболивание и адъювантная терапия.
Рассмотрим каждый этап более подробно.
Первая ступень.
Начинают лечение болевого синдрома с ненаркотических анальгетиков и нестероидных противовоспалительных средств (НПВС). К ним относятся парацетамол, ибупрофен, аспирин, мелоксикам и другие. При боли в мышцах и суставах — диклофенак, этодолак и прочие. Все эти вещества воздействуют на периферические болевые рецепторы. В первые дни препараты могут вызывать общую усталость и сонливость, что проходит самостоятельно или корректируется изменением дозировки. Если прием таблеток не дает нужного результата, переходят к инъекциям.
Вторая ступень.
Когда препараты первой ступени становятся неэффективны, к ним подключают слабые опиаты. Обычно это трамадол и кодеин. Болеутоляющий эффект достигается за счет воздействия на опиатные рецепторы ЦНС и замещения эндорфинов — «гормонов радости», выработка которых при интенсивных болях уменьшается. Трамадол назначают в форме таблеток или инъекций. Его принимают вместе с анальгином, парацетамолом и другими медикаментами первой ступени (синергетический эффект): трамадол воздействует на ЦНС, а НПВС — на периферическую нервную систему.
Третья ступень.
Финальный этап лечения, к которому переходят, если пациент испытывает мучительные, непрекращающиеся боли. Медикаменты третьего этапа — это сильные опиаты, ключевой из которых — морфин. Однако есть вещества более щадящие, вызывающие меньшее привыкание. Это бупренорфин («Бунпронал») — эффективность 50% относительно морфина; пиритрамид («Дипидолор») — эффективность 60%; фентанил («Дюрогезик») — 75–125%. Эффект наступает через несколько минут после приема, однако больной должен четко следовать назначенной врачом схеме. Принимать препараты начинают с минимальной дозы, постепенно увеличивая ее.
Эффективные технологии снятия болевого синдрома у больных раком
Одним из основных факторов при выборе метода обезболивания при онкологии является не только эффективность действия, но и удобство для больного, влияние на качество его жизни. Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Обезболивающие пластыри.
Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения, и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении трех суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Спинальная анестезия.
При спинальной анестезии лекарство вводят в спинномозговой канал. Это приводит к временному «выключению» тактильной и болевой чувствительности. Введение происходит через катетер, что требует от врача определенного опыта. В качестве анальгетика используют морфин, норфин, фентанил и так далее. По спинномозговой жидкости и общей системе кровообращения они поступают в мозг. Не исключены побочные эффекты в виде тошноты и сонливости.
Эпидуральная анестезия.
Лекарство вводят в эпидуральное пространство, расположенное между твердой мозговой оболочкой и стенками полости черепа или позвоночного канала. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы снять боль при раке, когда появились вторичные изменения в костях, а оральный и парентеральный методы введения уже не приносят результатов.
Нейролизис через ЖКТ при помощи эндосонографии.
Нейролизис (невролиз) — это процесс разрушения ноцицептивного (болевого) нервного пути. Введение анальгетика происходит трансгастрально — через желудочно-кишечный тракт, точность обеспечивает эндоскопический ультразвуковой контроль. Такие методы местного обезболивания применяются, к примеру, при раке поджелудочной железы с эффективностью до 90%. Обезболивающий эффект способен сохраняться более месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Введение препаратов в миофасциальные триггерные пункты.
Миофасциальный болевой синдром выражается спазмами мышц и появлениями в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и вызывают боль при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела.
Вегетативные блокады.
Блокировка нерва предусматривает введение препарата в точку проекции нерва, который связан с пораженным органом и вызывает боль. Например, блокада при раке поджелудочной железы ликвидирует боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Нейрохирургические вмешательства.
В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA).
Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основе схемы лежит индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
Выбор конкретного метода обезболивания при раке зависит от многих факторов — вот почему так важны индивидуальный подход и тщательное обследование пациента, позволяющие врачу оценить эффективность метода, его целесообразность и возможные риски. Медики прочно утвердились в мысли, что болевой синдром необходимо лечить независимо от прогнозов по основному заболеванию. Устранение боли позволит предотвратить ее разрушительное действие на физическое, моральное и психическое состояние пациента, а также сохранить его социальную значимость.
Источник
29.05.2016 22:10:30
61934
Лечение болевого синдрома в онкологии
Несмотря на выдающиеся достижения современной онкологии, проблема терапии боли у пациентов с онкозаболеваниями остается актуальной и у нас, и за рубежом. Общеизвестно, что практически каждый третий пациент, впервые пришедший на прием к онкологу, испытывает боль разной степени интенсивности.
Международная ассоциация по изучению боли IASP определила боль как «неприятное чувство или эмоциональное ощущение, связанное с действительным или возможным повреждением ткани или описываемое в терминах такого повреждения». Считается, что острая боль, сохраняющаяся в течение 3-6 месяцев без устранения вызвавшей ее причины, становится самостоятельным патологическим процессом, который можно классифицировать как хронический болевой синдром.
Подбор и назначение эффективной противоболевой терапии – сложная задача, требующая многокомпонентного подхода. Для правильного и адекватного обезболивания при раке врачу-онкологу необходимо собрать анамнез боли: причина, давность, интенсивность, локализация, тип, факторы, усиливающие или уменьшающие боль; время возникновения боли в течение дня, применявшиеся ранее анальгетики, их дозы и эффективность.

Осмотр и клинико-лабораторные исследования важны для выбора наиболее безопасного для конкретного пациента комплекса анальгетиков и адъювантных средств.
Причиной боли при онкологическом заболевании является:
- Боль, вызванная самой опухолью (поражение костей, мягких тканей, кожи, внутренних органов, органов пищеварительного тракта);
- Боль при осложнениях опухолевого процесса (патологический перелом, некроз, изъязвление, воспаление, инфицирование тканей и органов, тромбозы);
- Боль при паранеопластическом синдроме;
- Боль при последствиях астенизации (пролежни);
- Боль, обусловленная противоопухолевым лечением:
— при осложнениях хирургического лечения (например, фантомная боль),
— при осложнениях химиотерапии (стоматит, полинейропатия и др.),
— при осложнениях лучевой терапии (поражение кожи, костей, фиброз и др).
Классификация болевого синдрома:
Специалистами разработана классификация болевых синдромов при онкологии, каждый из которых требует особенного подхода в терапии.
| Этиологическая классификация |
|
| Патофизиологическая классификация
|
|
| По локализации источника боли |
|
По временным параметрам |
|
| По степени выраженности боли |
|
Оценка интенсивности хронического болевого синдрома
Оценка интенсивности хронического болевого синдрома проводится с помощью шкалы вербальных оценок, визуально-аналоговой шкалы или «болевых» опросников. Наиболее простой и удобной для клинического применения является 5-балльная шкала вербальных оценок, заполняемая врачом со слов пациента:
0 баллов – боли нет, 1 балл – слабая боль, 2 балла – боль умеренная, 3 балла – боль сильная, 4 балла – нестерпимая, самая сильная боль.
Нередко онкологи применяют визуально-аналоговую шкалу интенсивности боли от 0 до 10, на которой предлагают пациенту отметить степень своих болевых ощущений. Эти шкалы позволяют количественно оценить динамику хронического болевого синдрома в процессе лечения.
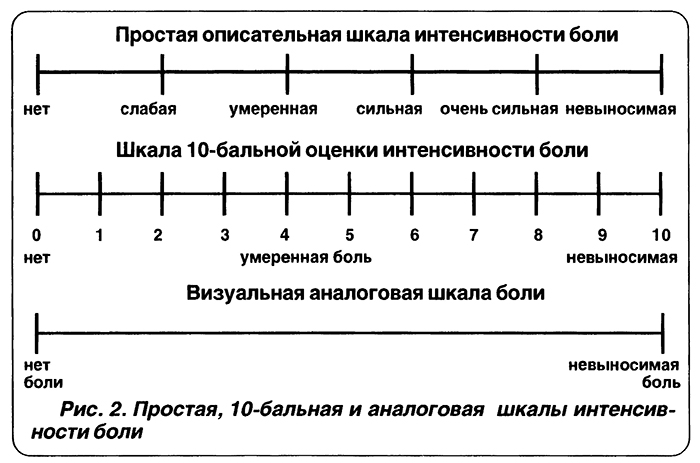
На основании данных диагностики врач-онколог устанавливает причину, тип, интенсивность хронического болевого синдрома, локализацию боли, сопутствующие осложнения и возможные психические нарушения.
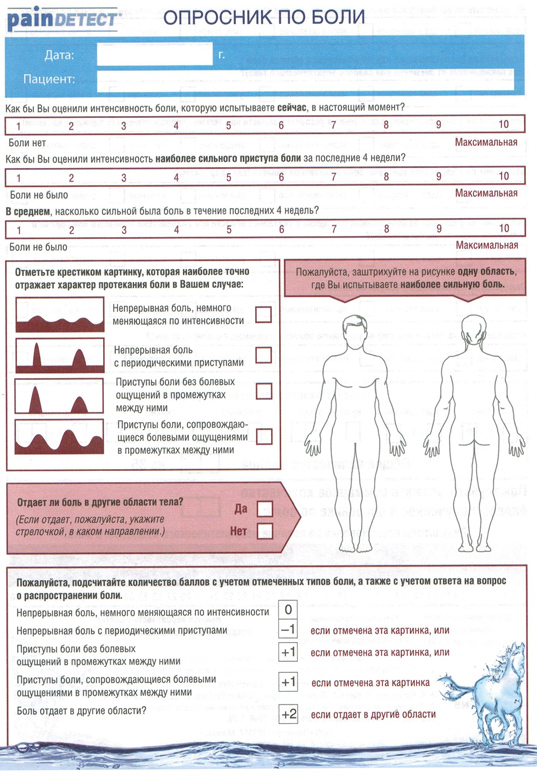

Пример «болевого» опросника, который заполняет врач-онколог при первичном осмотре пациента
На последующих этапах наблюдения и терапии лечащий врач проводит повторную оценку эффективности обезболивания, выраженности побочных эффектов фармакотерапии. Этим достигается максимальная индивидуализация терапии болевого синдрома, отслеживаются возможные побочные эффекты применяемых анальгетиков и динамика состояния пациента.
Основные принципы назначения фармакотерапии боли у онкологических пациентов:
- Прием обезболивающих препаратов по часам, а не по требованию. Соблюдение этого принципа позволяет достичь наибольшего эффекта с минимальной суточной дозой обезболивающего препарата.
- Адекватная доза и режим приема анальгетиков должны соблюдаться как основа противоболевого действия;
- Прием неинвазивных форм препаратов (через рот) следует осуществлять длительный период, так как это самый удобный способ применения препаратов для больного, особенно в домашних условиях. Это могут быть таблетки, капсулы, растворы анальгетиков.
Лечение по восходящей — означает, что лечение боли у онкологических больных следует начинать с ненаркотических препаратов, постепенно переходя к более сильным препаратам.
Трехступенчатая схема обезболивания при раке
Принцип обезболивающей лестницы разработан Всемирной организацией здравоохранения – согласно ему, принято выделять три ступени фармакотерапии:
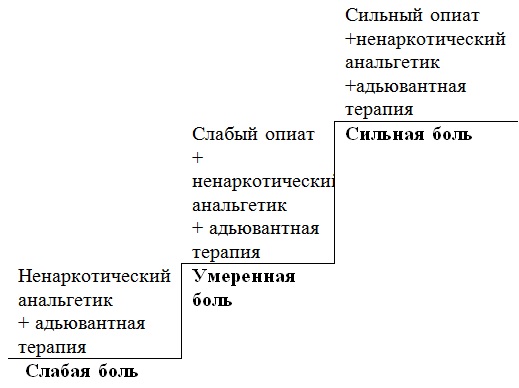
- На первом этапе лечения боли слабой и средней интенсивности применяются ненаркотические препараты (неопиды). Основными препаратами этой группы являются аспирин, парацетамол, анальгин, седальгин, пентальгин, диклофенак и пр.
Необходимо понимать, что использование ненаркотических анальгетиков в лечении более сильной боли ограничено их способностью к обезболиванию. Обезболивающий эффект имеет свои пределы и не усиливается бесконечно с увеличением дозы препарата. При этом возрастает только опасность побочных реакций и проявлений токсичности.
- Поэтому когда боль у онкологических пациентов усиливается, несмотря на увеличение дозы обезболивающих препаратов, наступает второй этап лечения боли – добавление мягких опиоидных анальгетиков. Это трамал, трамадол, кодеин, дионин.
Обращаем ваше внимание, что подбор и дозировку анальгетиков проводит только врач-онколог!
- Когда применение ненаркотических препаратов не дает нужного эффекта, лечащий врач переходит к использованию препаратов третьего этапа — сильных опиатов (просидол, норфин, морфин, дюрогезик, MST-Continus, фендивия).
Дюрогезик – трансдермальный пластырь — содержит фентанил в дозе 25, 50. 75 и 100 мкг/час и выпускается в виде пластыря, содержащего резервуар с обезболивающим препаратом. Доза зависит от размера пластыря. Длительность действия препарата составляет 72 часа.

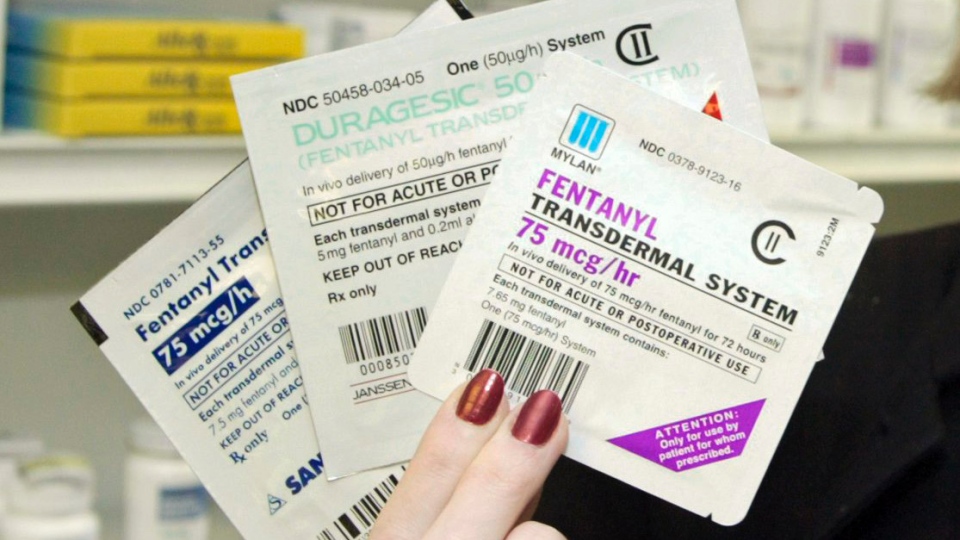
Морфин – «золотой стандарт» терапии боли опиоидами, и именно его анальгетический эффект принят за единицу измерения эффективности обезболивающих препаратов. Для лечения онкологического хронического болевого синдрома существует специальная форма морфина в виде таблеток-ретард морфина сульфата (МСТ-континус).
Наряду с основными анальгетиками (опиаты и неопиаты) большое значение имеют адъювантные, то есть вспомогательные препараты – кортикостероиды (дексаметазон), антидепрессанты (амитриптилин), противосудорожные (карбамазепин), антигистаминные, транквилизаторы.
Эти препараты используются в основном при лечении отдельных симптомов и осложнений у онкологических больных.
Лечение нейропатической боли
Лечение нейропатической (жгучей) боли представляет собой значительно более сложную задачу вследствие недостаточной эффективности большинства анальгетиков.
По статистике более 50% пациентов, имеющих нейропатическую боль, продолжают испытывать ее на фоне назначенного лечения опиоидами, что свидетельствует о низкой эффективности традиционных обезболивающих препаратов.
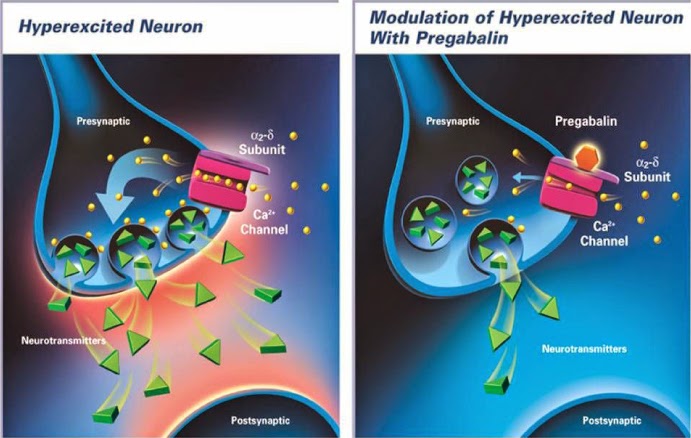
В Европейских рекомендациях по лечению нейропатической боли препаратами первой линии названы антиконвульсанты, антидепрессанты и местные анестетики – это амитриптилин, габапентин и прегабалин.
Прегабалин – препарат последнего поколения, обладающий меньшими побочными эффектами, полной безопасностью, эффективностью начальной дозы и быстрым началом действия.
Важной особенностью прегабалина является его способность уменьшать и полностью нивелировать остроту болевых ощущений, что подтверждается значительным снижением (в 2-5 раз) числа жалоб на жгучие, простреливающие и режущие боли. Это способствует улучшению качества жизни онкологических больных с хроническими болевыми синдромами.

Подводя итоги, мы хотим еще раз подчеркнуть, что один из важнейших принципов лечения болевого синдрома в онкологии – принцип индивидуальности. Выбор препарата для обезболивания при раке, а также подбор дозировки в каждом конкретном случае зависит от причины, вызывающей боль, общего состояния пациента, от наличия и выраженности имеющихся расстройств отдельных органов и систем.
Важно прогнозировать возможные или уже имеющиеся на момент осмотра побочные эффекты предшествующей противоопухолевой или обезболивающей терапии. Следует осуществлять направленный выбор основного препарата для терапии, в зависимости от патогенеза боли (ноцицептивная, нейропатическая, психогенная).
В современной онкологии врачи обладают широким арсеналом препаратов для борьбы с болью онкологического генеза, поэтому почти во всех случаях (>90%) удается полностью купировать болевой синдром или же значительно уменьшить его интенсивность.
Подпишитесь на нашу еженедельную рассылку
Источник
