Токсический эпидермальный некролиз синдром лайелла симптомы

Синдро́м Ла́йелла (токсический эпидермальный некролиз) — наиболее тяжёлый вариант аллергического буллёзного дерматита. Назван в честь шотландского дерматолога Алана Лайелла (1917—2007), который впервые в 1956 году сделал подробное описание данного заболевания.
Чаще всего синдром Лайелла представляет собой реакцию на лекарственные препараты (антибиотики, сульфаниламиды, НПВС).
В основном, синдром Лайелла, развивается у лиц с отягощенным аллергологическим анамнезом, наиболее часто — на фоне перенесенной острой респираторной вирусной инфекции (ОРВИ), по поводу которой больные принимали НПВП, жаропонижающие средства, антибиотики, витамины, пищевые добавки, т. е. на фоне полифармакотерапии (полипрагмазии)[2].
Состояние пациента прогрессивно ухудшается, выражены симптомы интоксикации, повышается температура. Появляется кожная сыпь по типу «коревой» или «скарлатинозной» с единичными болезненными элементами. Через несколько часов на месте сыпи и на неизменённой ранее коже возникают большие плоские пузыри с серозным или серозно-геморрагическим содержимым. Они быстро вскрываются с появлением обширных эрозий ярко-красного цвета. Характерен положительный симптом Никольского — при легком потирании здоровой кожи происходит десквамация эпидермиса и обнажение мокнущей поверхности. Могут присоединяться токсико-аллергические поражения сердца, печени, органов брюшной полости, почек. При отсутствии своевременной неотложной помощи велика вероятность летального исхода.
Дифференциальную диагностику синдрома Лайелла следует проводить с пузырчаткой, синдромом Стивенса—Джонсона.
Необходимо немедленное прекращение поступления аллергена. Затем вводят преднизолон, детоксикационные растворы.
При гипертермии противопоказано введение жаропонижающих препаратов, это может привести к дополнительной аллергизации.
Немедленная госпитализация.
При токсическом эпидермальном некролизе необходима срочная госпитализация больного, желательно в специализированное отделение ожоговой реанимации, при отсутствии такового-в общее отделение реанимации. До этого врач поликлиники или скорой помощи должен отменить лекарственный препарат, вызвавший заболевание, и попытаться вывести его из организма (промывание желудка, очистительная клизма, обильное питье). Необходимо ввести парентерально антигистаминные (супрастин, пипольфен, димедрол) и гипосенсибилизирующие (препараты кальция, натрия тиосульфат, магния сульфат) средства. В стационаре назначают кортикостероиды (в больших дозах), проводят гемосорбцию. В ряде случаев показаны антибиотики. Наружно применяют эпителизирующие (солкосерил), кортикостероидные и антибактериальные (для профилактики инфицирования) мази. При клиническом выздоровлении после выписки из стационара больной должен продолжать прием кортикостероидов в малых дозах, постепенную их отмену проводит врач поликлиники. В амбулаторной карте больного должна быть пометка о лекарственном препарате, вызвавшем заболевание.
Прогноз во многом зависит от степени поражения, наличия инфекционных осложнений, своевременности и объёма оказанной медицинской помощи. Средний уровень летальности 25-30 %, в тяжелых случаях может достигать 65-70 %.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Под редакцией О.Ю. Олисовой. КОЖНЫЕ
И ВЕНЕРИЧЕСКИЕ
БОЛЕЗНИ. — 1. — Практическая медицина, 2015. — С. 151-153. — 288 с. — ISBN 978-5-98811-337-9.
- Синдром Лайелла в судебно-медицинской и патолого-анатомической практике / Л. Н. Зимина и др. // Неотлож. мед. помощь. — 2016. — № 2. — С. 64-68. — ISSN 2223-9022 (Аннотация: Приводятся 9 клинико-морфологических наблюдений синдрома Лайелла (токсического эпидермального некролиза, ТЭН). У 5 умерших были перкутанные варианты ТЭН в результате контакта с борщевиком, серой ртутной мазью, белилами. В 4 наблюдениях причиной ТЭН были лекарственные средства при политерапии и в одном из них в сочетании с инфекцией. У всех пациентов ТЭН развился на фоне хронических и острых заболеваний, эндо- и экзотоксикозов, иммунодефицита. Россия, НИИ скорой помощи им. Н.В. Склифосовского ДЗ г. Москвы)
- [1]
Источник
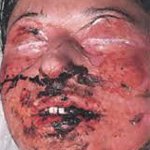
Синдром Лайелла — это тяжелое полиэтиологическое заболевание аллергической природы, характеризующееся острым нарушением общего состояния пациента, буллезным поражением всего кожного покрова и слизистых. Быстрое развитие обезвоживания, токсическое поражение почек и других внутренних органов, присоединение инфекционного процесса часто приводят к летальному исходу заболевания. Диагностика синдрома Лайелла включает объективное обследование пациента, постоянный мониторинг данных коагулограммы, клинических и биохимических анализов крови и мочи. Лечение синдрома Лайелла включает проведение неотложных мероприятий, методы экстракорпорального очищения крови, инфузионную терапию, введение больших доз преднизолона, антибиотикотерапию, коррекцию водно-солевых нарушений и др.
Общие сведения
Синдром Лайелла (острый или токсический эпидермальный некролиз) относится к группе буллезных дерматитов. Свое основное название он получил в честь врача Лайелла, который в 1956 году впервые описал синдром как тяжелую форму токсикодермии. Клиническая картина синдрома Лайелла сходна с ожогом кожи II степени, в связи с чем заболевание называют ожоговым кожным синдромом. Еще одно распространенное название синдрома — злокачественная пузырчатка — обусловлено образованием на коже пузырей, подобных элементам пузырчатки.
Синдром Лайелла встречается в 0,3% случаев медикаментозных аллергий. После анафилактического шока он является самой тяжелой аллергической реакцией. Чаще всего синдром Лайелла наблюдается у людей молодого возраста и детей. Симптомы заболевания могут проявиться через пару часов или в течение недели после введения медикамента. По различным данным смертность при синдроме Лайелла составляет от 30% до 70%.
Синдром Лайелла
Причины
В зависимости от причины развития синдрома Лайелла современная дерматология выделяет 4 варианта заболевания.
- Первый представляет собой аллергическую реакцию на инфекционный процесс и чаще всего обусловлен золотистым стафилококком II группы. Как правило, он развивается у детей и отличается наиболее тяжелым течением.
- Второй — синдром Лайелла, который наблюдается в связи с применением лекарственных препаратов (сульфаниламидов, антибиотиков, противосудорожных лекарств, ацетилсалициловой кислоты, обезболивающих, противовоспалительных и противотуберкулезных средств). Наиболее часто развитие синдрома обусловлено одновременным приемом нескольких препаратов, одним из которых был сульфаниламид. В последние годы описаны случаи развития синдрома Лайелла на применение биологически активных добавок, витаминов, контрастных веществ для проведения рентгенографии и др.
- Третий вариант синдрома Лайелла составляют идеопатические случаи заболевания, причина возникновения которых остается невыясненной. Четвертый — синдром Лайелла, вызванный комбинированными причинами: инфекционными и лекарственными, развивается на фоне терапии инфекционного заболевания.
Патогенез
Большая роль в развитии синдрома Лайелла отводится генетически обусловленной предрасположенности организма к различным аллергическим реакциям. В анамнезе многих пациентов есть указания на аллергические заболевания: аллергический ринит, поллиноз, аллергический контактный дерматит, экзему, бронхиальную астму и др. У таких лиц из-за нарушения механизмов обезвреживания токсических продуктов обмена веществ происходит соединение введенного в организм лекарственного вещества с белком, который содержится в клетках эпидермиса. Это вновь образовавшееся вещество и является антигеном при синдроме Лайелла. Таким образом, иммунный ответ организма направлен не только на введенное лекарство, но и на кожу больного. Процесс напоминает реакцию отторжения трансплантата, в которой за трансплантат иммунная система принимает собственную кожу пациента.
В основе синдрома Лайелла лежит феномен Шварцмана-Санарелли — иммунологическая реакция, приводящая к нарушению регуляции распада белковых веществ и накоплению продуктов этого распада в организме. В результате происходит токсическое поражение органов и систем. Это нарушает работу обезвреживающих и выводящих токсины органов, что усугубляет интоксикацию, приводит к выраженным изменениям водно-солевого и электролитного баланса в организме. Данные процессы приводят к быстрому ухудшению состояния пациента при синдроме Лайелла и могут стать причиной летального исхода.
Симптомы
Синдром Лайелла начинается с внезапного и беспричинного повышения температуры тела до 39-40°С. За несколько часов на коже туловища, конечностей, лица, слизистой ротовой полости и гениталий появляются слегка отечные и болезненные эритематозные пятна различного размера. Они могут частично сливаться.
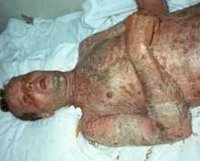
Через некоторое время (в среднем 12 часов) на участках внешне здоровой кожи начинает происходить отслаивание эпидермиса. При этом образуются тонкостенные вялые пузыри неправильной формы, величина которых варьирует от размеров лесного ореха до 10-15 см в диаметре. После вскрытия пузырей остаются большие эрозии, по периферии они покрыты обрывками покрышек пузырей. Эрозии окружены отечной и гиперемированной кожей. Они выделяют обильный серозно-кровянистый экссудат, что является причиной быстрого обезвоживания организма пациента.
При синдроме Лайелла отмечается характерный для пузырчатки симптом Никольского — отслаивание эпидермиса в ответ на незначительное поверхностное воздействие на кожу. В связи с отслойкой эпидермиса, на тех участках кожного покрова, которые подверглись сдавлению, трению или мацерации, эрозии формируются сразу, без образования пузырей.
Довольно быстро вся кожа пациента с синдромом Лайелла становится красной и резко болезненной при дотрагивании, ее внешний вид напоминает ожог кипятком II-III степени. Наблюдается характерный симптом «смоченного белья», когда кожа при прикосновении к ней легко сдвигается и сморщивается. В отдельных случаях синдрома Лайелла его основные проявления сопровождаются появлением мелкой петехиальной сыпи по всему телу больного. У детей заболевание обычно начинается с симптомов конъюнктивита и сочетается с инфекционным поражением кожи стафилококковой флорой.
Поражение слизистых при синдроме Лайелла проявляется образованием на них болезненных поверхностных дефектов, кровоточащих даже при незначительном травмировании. Процесс может затрагивать не только рот и губы, а и слизистую глаз, глотки, гортани, трахеи, бронхов, мочевого пузыря и уретры, желудка и кишечника.
Осложнения
Общее состояние пациентов с синдромом Лайелла прогрессивно ухудшается и за короткий период времени становится крайне тяжелым. Мучительная жажда, снижение потоотделения и продукции слюны являются признаками обезвоживания организма. Пациенты жалуются на выраженную головную боль, теряют ориентацию, становятся сонливыми. Наблюдается выпадение волос и ногтей. Обезвоживание приводит к сгущению крови и нарушению кровоснабжения внутренних органов. Наряду с токсическим поражением организма это приводит к нарушению работы печени, сердца, легких и почек. Развивается анурия и острая почечная недостаточность. Возможно присоединение вторичной инфекции.
Диагностика
Клинический анализ крови при синдроме Лайелла указывает на воспалительный процесс. Наблюдается повышение СОЭ, лейкоцитоз с появлением незрелых форм. Снижение или полное отсутствие эозинофилов в анализе крови является диагностическим признаком, позволяющим отличить синдром Лайелла от других аллергических состояний. Данные коагулограммы указывают на повышенную свертываемость крови. Анализ мочи и биохимический анализ крови позволяют выявить нарушения, происходящие со стороны почек, и осуществлять мониторинг состояния организма в процессе лечения.
Важной задачей является определение медикамента, который привел к развитию синдрома Лайелла, ведь его повторное применение в процессе лечения может быть губительным для пациента. Выявить провоцирующее вещество помогает проведение иммунологических тестов. На провоцирующий препарат указывает быстрое размножение иммунных клеток, возникающее в ответ на его введение в образец крови пациента.
Биопсия кожи и гистологическое изучение полученного образца у больного синдромом Лайелла обнаруживает полную гибель клеток поверхностного слоя эпидермиса. В более глубоких слоях наблюдается образование крупных пузырей, отечность и скопления иммунных клеток с наибольшей концентрацией в области кожных сосудов.
Синдром Лайелла дифференцируют с другими острыми дерматитами, сопровождающимися образованием пузырей: актиническим дерматитом, пузырчаткой, контактным дерматитом, синдромом Стивенса-Джонсона, буллезным эпидермолизом, герпетиформным дерматитом Дюринга, простым герпесом.
Лечение синдрома Лайелла
Лечение пациентов с токсическим эпидермальным некролизом проводится в реанимационном отделении и включает целый комплекс неотложных мероприятий. При этом, учитывая токсико-аллергический характер заболевания, применение лекарственных препаратов должно проводиться со строгим учетом показаний и противопоказаний.
Терапия синдрома Лайелла осуществляется инъекционным введением больших доз кортикостероидов (преднизолон). При улучшении пациент переводится на прием препарата в таблетированной форме с постепенным понижением его дозы. Применение методов экстракорпоральной гемокоррекции (плазмаферез, гемосорбция) позволяет производить очищение крови от образующихся при синдроме Лайелла токсических веществ. Постоянная инфузионная терапия (физ. раствор, декстран, солевые растворы) направлена на борьбу с обезвоживанием и нормализацию водно-солевого баланса. Она проводится при строгом контроле объема выделяемой пациентом мочи.
В комплексной терапии синдрома Лайелла применяют медикаменты, поддерживающие работоспособность почек и печени; ингибиторы ферментов, участвующих в разрушении тканей; минеральные вещества (калий, кальций и магний); препараты, снижающие свертываемость; мочегонные средства; антибиотики широкого спектра.
Местное лечение синдрома Лайелла включает применение аэрозолей с кортикостероидами, влажно-высыхающих повязок, антибактериальных примочек. Она проводится в соответствии с принципами обработки ожогов. Для профилактики инфицирования при синдроме Лайелла необходимо несколько раз в сутки проводить смену нательного белья на стерильное, осуществлять обработку не только кожи, но и слизистых. Учитывая выраженную болезненность, местная терапия должна проводиться при соответствующем обезболивании. При необходимости проведение перевязок осуществляется под наркозом.
Прогноз
Прогноз заболевания определяется характером его течения. В связи с этим выделяют 3 варианта течения синдрома Лайелла: молниеносное с летальным исходом, острое с возможным летальным исходом при присоединении инфекционного процесса и благоприятное, обычно разрешающееся спустя 7-10 дней. Ранее начало лечебных мероприятий и их тщательное проведение улучшают прогноз заболевания.
Источник
Синдром Лайелла или токсический эпидермальный некролиз является тяжелым полиэтиологическим заболеванием, имеющим аллергический характер и проявляющимся внезапным нарушением состояния больного, буллезными поражениями слизистой оболочки и поверхностных слоев кожи.

Иногда синдром Лайелла ассоциируют с тяжелой формой синдрома Стивенса-Джонсона. Многочисленные исследования выявили схожую патогенетику этих форм заболевания. К отличиям синдрома Лайелла относятся токсические поражения эпителия на определенные группы лекарственных препаратов или их метаболитов. Четких разграничений между синдромом Стивенса-Джонсона и синдромом Лайелла до сих пор не существует.
Оба этих состояния — это тяжелая злокачественная экссудативная эритема в результате медикаментозной токсидермии, характеризующаяся резким обезвоживанием, токсическим поражением внутренних органов и развитием инфекционного процесса, которым сопровождается синдром. Все эти симптомы в совокупности и каждый отдельно могут привести к летальному исходу заболевания.
Механизм развития заболевания
Синдром Лайелла развивается за счет антигенов, поступающих в организм больного извне. Наиболее часто этими аллергенами бывают лекарственные средства или продукты распада микробов. Патогенные микроорганизмы не способны выводиться наружу из-за образовавшегося дефекта обезвреживающей системы, в результате чего наблюдается фиксация (соединение) белков эпидермальной клетки с антигенами.
В результате развития синдрома иммунная система включает защитный режим в виде антител, направленных на антигены. Следствием такой реакции является некротическое изменение эпидермальных клеток. Если сравнивать патогенез заболевания, то он очень напоминает синдром отторжения донорских органов при несовместимости. В таком случае роль чужеродной ткани играет собственный кожный покров пациента.
Факторы способствующие развитию заболевания
Главным фактором, способствующим появлению синдрома Лайелла, является непереносимость пациентов к определенным видам лекарственных препаратов при лечении заболеваний.
К наиболее опасным лекарствам относятся сульфаниламиды (Бисептол, Сульфодиметоксин, Стрептоцид, Сульфасалазин и Сульфален). Кроме того, привести к развитию синдрома способны следующие группы лекарств:
- антибактериальные препараты (пенициллин, тетрациклин и макролиды) и особенно Эритромицин;
- противосудорожные (Фенобарбитал, Фенитоин);
- противовоспалительные и обезболивающие (Аспирин, Диклофенак, Анальгин);
- противотуберкулезные (Изониазид);
- витамины и контрастные средства для проведения рентгенографии;
- БАДы и иммунопрепараты.
Одним из вероятных факторов возникновения синдрома Лайелла является острый инфекционный процесс, вызванный стафилококком. Кроме того, описаны случаи, когда причины синдрома Стивенса-Джонсона не были выяснены, т.е. при полном отсутствии провоцирующих факторов (инфекция, лекарства и т.д.) патологический процесс, тем не менее, прогрессировал.
Виды синдрома Лайелла
Разновидность синдрома определяется с учетом этиологии. Наиболее выделяются следующие формы синдрома:
ИДИОПАТИЧЕСКАЯ. К этой группе можно отнести все случаи с невыясненными причинами развития симптома эпидермального токсического некролиза.
ЛЕКАРСТВЕННАЯ. Эта форма заболевания развивается в результате лекарственного воздействия.
СТАФИЛОГЕННАЯ. Причины заболевания заключаются в стафилококковой инфекции. Эта разновидность синдрома Лайелла может встречаться только у детей. Она не зависит от употребления лекарственных средств и не приводит к летальному исходу. Как правило, прогноз на выздоровление этой формы заболевания в большинстве случаев благоприятный.
ПРОТЕКАЮЩАЯ С ВТОРИЧНЫМИ ПАТОЛОГИЯМИ. Эта группа определяется случаями, когда симптомы появляются на фоне псориаза, ветряной оспы, пузырчатки, опоясывающего лишая.
Основными местами локализации поражений являются область живота, плечи, грудь, ягодичная область, спина и ротовая полость.
Симптоматика
Синдром чаще всего встречается у детей и пациентов молодого возраста. Острый период длится от 5 часов до 2-3 дней. В течение этого времени состояние больного резко ухудшается, а в особо тяжелых случаях может угрожать жизни больного.
В начальной стадии возникновения синдрома Лайелла наблюдается следующая симптоматика:
- отмечается резкая гипертермия тела до максимально высоких цифр. На поверхности кожи (теле, лице и конечностях) образуются бурые пятна, которые окружены отечной тканью. Пятна характеризуются быстрым сливанием в один большой воспалительный участок, который болит при прикосновении;
- далее наблюдается появление огромного количества водянистых пузырей, наподобие ожоговых (на фото). Водянистые пузыри достаточно большого размера, некоторые из них могут достигать размера ладони взрослого пациента. После самопроизвольного вскрытия на месте волдырей обнаруживаются кровоточащие эрозивные язвы;
- при небольшом механическом воздействии на пораженный участок эпидермальный слой кожи начинает отслаиваться, напоминая влажное белье. Характерно, что при отслаивании верхнего кожного слоя с области пальцев на ногах и руках, он способен сохранить исходную форму. Кроме того, при легком надавливании на пузырь он увеличивается в размере и отслаивается по периферии;
- слизистые оболочки покрываются трещинами и ссадинами, которые сопровождаются сильной болезненностью и кровотечениями при малейшем физическом вмешательстве. Особенный дискомфорт больному доставляют корочки на губах (на фото), которые затрудняют прием пищи;
- синдром Лайелла способен появиться не только на эпидермисе и слизистых оболочках. Ее характерные проявления возможны на внутренней бронхиальной оболочке, в кишечнике, носоглотке, в области гортани, на пищеводе, а также в мочеиспускательном канале и мочеточнике;
- разрушение кожных и слизистых тканей приводит к резкому ухудшению состояния пациента (на фото). Гипертермия сопровождается сильными головными болями и мучительной жаждой;
- в это время пациент становится вялым и заторможенным. Массивная потеря жидкости приводит к сгущению крови. Это осложняет функциональность всего организма. Токсины, образующиеся в результате распада эпидермиса, оказывают негативное воздействие на мозговую деятельность, приводя к пространственной дезориентации и нарушению поведенческой деятельности.
Важно отметить, что поврежденные поверхности, образующиеся при синдроме, являются открытыми ранами, которые довольно часто инфицируются и сопровождаются гнойными воспалительными осложнениями, что представляет реальную опасность для жизни. Кроме того, происходит закупорка сосудов, что приводит к нарушению почечной деятельности.
Эти симптомы относятся к характерным, поэтому проверяются первоочередно в том случае, когда у врача возникают подозрение, что это синдром Лайелла.
Диагностическое обследование
Для определения синдрома Стивенса-Джонсона проводится внешний осмотр пациента, и выясняются характерные симптомы заболевания.
Для дифференцирования от некоторых других заболеваний с похожей симптоматикой могут быть проведены лабораторные исследования крови (определяется лейкоцитоз). Кроме того, характерными отличиями синдрома Лайелла являются низкое эозинофильное количество или их абсолютное отсутствие.
Кроме того, в анализе крови определяется уменьшение количества лейкоцитов и увеличение палочкоядерных и нейтрофилов. Протеинограмма отмечает низкое число общего белкового уровня и повышение глобулинов.
Печеночные пробы, которые проводятся при развитии синдрома, выявляют повышение всех показателей, а почечная проба характеризуется повышением мочевины и азотистого уровня. При этом резко нарушен электролитный баланс.
Синдром Лайелла (некролиз эпидермиса) необходимо дифференцировать от синдрома «обожженной кожи», который наиболее часто наблюдается среди взрослых пациентов в виде реакции на принятие различных лекарств. В некоторых случаях отмечается летальный исход заболевания.
Для выполнения дифференциальной диагностики рекомендуется провести пункцию с забором необходимого материала на биопсию с последующим обследованием кожного среза. Как правило, при синдроме Лайелла происходит отслаивание всего эпидермиса, в отличие от синдрома «обожженной кожи», когда отмечается отслаивание только роговых эпидермальных слоев.
С целью уточнения диагностики может назначаться проведение иммунологического теста, когда провоцирующий лекарственный препарат вызывает активное размножение иммунных клеток. Важно различать синдром Лайелла от аналогичных заболеваний с похожей симптоматикой, например буллезных форм много-морфных экссудативных эритем.
Достаточно часто перед лечащим врачом встает вопрос выяснения лекарственного препарата, который привел к развитию заболевания, ведь для оказания экстренной помощи приходится применять различные виды лекарственных средств. Поэтому необходимо помнить, что использование препарата, который спровоцировал у пациента последствия аллергии, способно привести к тяжелым осложнениям.
Течение заболевания у новорожденных детей
Как правило, новорожденные дети сталкиваются с негативным влиянием внешней и внутренней среды, которая оказывает на незрелый организм сильнейшее влияние, провоцируя развитие заболевания. Безусловно, патогенез синдрома Лайелла в детском возрасте оказывает серьезное влияние на общее состояние ребенка и дальнейшее развитие.
Следует отметить, что немаловажное значение принадлежит иммунитету, полученному от матери, который на протяжении определенного периода времени защищает новорожденного малыша. Именно по этой причине синдром Лайелла диагностируется у новорожденных детей достаточно редко. Такое состояние способно развиться только на фоне стафилококкового инфицирования.
В этом случае при формировании заболевания основная роль принадлежит аллергонаследственной подготовленности организма малыша. Многочисленные наблюдения за течением заболевания в этот период развития ребенка указывают на быстрое развитие симптоматики у детей, сопровождающейся общей интоксикацией организма. Кроме того, поражение кожного покрова вполне может привести к развитию сепсиса.
Однако необходимо знать, что при своевременно начатом лечении, прогноз на выздоровление у малышей в два раза выше по сравнению с взрослыми пациентами. Поэтому важным условием является обращение за высококвалифицированной медицинской помощью при возникновении первичных клинических признаков заболевания, чтобы профессиональное лечение синдрома Лайелла позволило предупредить дальнейшие осложнения.
Тактика лечения
Все лечебные мероприятия при развитии синдрома в обязательном порядке проводятся только в условиях стационара (в ожоговых отделениях или палатах интенсивной терапии). В первую очередь отменяются все лекарственные средства, которые способны вызвать синдром Лайелла. Далее больного следует раздеть и уложить в специальную кровать с поддержанием нормальной температуры и обдувом тела больного при помощи теплых струй стерильного воздуха.
Эрозивные поверхности лечатся открытыми способами с помощью накладывания стерильных повязок. Кроме того, кожные покровы рекомендуется обрабатывать наружными средствами с гормонами и антибиотиками (Преднизолон, Метилпреднизолон, Гордокс, Контрикал и т.д.). Это необходимо для предотвращения распространения вторичного инфицирования при синдроме.
Для возмещения обезвоживания при развитии синдрома рекомендуется давать больному много жидкости, а также Оралит и Регидрон (средства для восстановления регидратации), учитывая электролитный уровень крови. Любая жидкость должна приниматься только в теплом виде. При невозможности самостоятельного приема (бессознательное состояние), требуется введение питательных смесей через зонд. При осложнениях заболевания необходимое количество питательных растворов вводится инфузионно, с учетом гематокрита и диуреза.
Для избавления от токсинов, которые активно разрушают эпидермальную ткань, проводятся гемосорбция, когда кровь при помощи специального фильтра очищается и возвращается к пациенту. Кроме того выполняется процедура плазмафереза, предусматривающая забор определенного количества крови из которой удаляется плазма и остается эритроцитарная масса. После очищения она возвращается больному. Оставшаяся плазма заменяется раствором. В том случае, если эта процедура проводится в течение первых двух суток, существует возможность быстрого выздоровления от синдрома. При увеличении времени выполнения процедуры возрастает риск более продолжительного лечения заболевания.
Важно отметить, что синдром Лайелла нельзя излечить с помощью средств народной медицины. Для того чтобы облегчить состояние пациента можно использовать различные полоскания (шалфей, ромашка и т.д.) ротовой полости. Кроме того, пораженные места можно смазывать взбитым яичным белком, а при отсутствии аллергии рекомендуется обработка этих мест с помощью витамина А, что предотвращает растрескивания кожи.
Осложнения заболевания
Достаточно часто развиваются инфекционные последствия развития синдрома Лайелла, что спровоцировано обширным поражением эпидермиса и возможностью свободного проникновения патогенных микробов в раневую поверхность. Чаще всего развивается пневмония, пиодермия и, наиболее опасное заболевание — сепсис.
Из-за потери огромного количества влаги во время острого приступа синдрома, вместе с которой из организма вымываются соль и белки, отмечается сгущение крови, что приводит к снижению кровоснабжения внутренних систем и органов.
Наблюдается ухудшение сердечной деятельности и дыхательная недостаточность. Возможны остановки фильтрации почек и последующее отравление токсинами. Кроме того, в результате сгущения крови высока вероятность образования тромбов в легочной системе и мозговом кровообращении, что ведет к инфарктам и инсультам.
За счет поражения слизистой оболочки желудка и кишечника возможно ухудшение всасывания питательных веществ и вероятность появления обширных внутренних кровотечений.
У детей синдром Стивенса-Джонсона характеризуется молниеносным нарастанием негативной симптоматики, которая выражается резким обезвоживанием организма и развитием инфекционно-токсического шока.
При серьезных поражениях конъюнктивы вероятно развитие временной слепоты. После проведенного лечения синдрома у пациента может наблюдаться фотофобия на протяжении длительного периода времени.
Как правило, прогноз на выздоровление, когда подтвержден диагноз синдрома Лайелла, достаточно серьезный. В процентном соотношении показатели смертности среди таких пациентов колеблются между 35 и 70%. Наиболее часто смертность наблюдается среди детей и пожилых пациентов. Причины этого в ослабленном организме. Чаще всего смерть наступает от развития сепсиса, обезвоживания и тромбоэмболий.
Профилактика развития синдрома Лайелла
Профилактические мероприятия по предупреждению заболевания заключаются в строгом соблюдении дозировки лекарственных средств, которые назначил врач.
- При обращении за медицинской помощью пациент должен обозначить лечащему врачу все неадекватные реакции организма на какие-то бы ни было лекарственные препараты и вещества.
- Категорически запрещен одновременный прием больше, чем 5-6 разных медикаментозных средств (если это не предусмотрено специфическим лечением).
- Важно помнить, что самолечение пациентов (в том числе рецептами народной медицины), предрасположенных к различным видам аллергических реакций, может привести к развитию синдрома Стивенса-Джонсона. В этом случае прогноз на полное выздоровление сомнительный.
- Необходимо отметить, что токсический эпидермальный некролиз является достаточно серьезной патологией, которая требует обязательного медицинского вмешательства. Летальность заболевания в реанимационных условиях может достигать 70%.
В настоящее время универсального лекарства для полного излечивания от синдрома Стивенса-Джонсона не существует, однако раннее лечение синдрома Лайелла позволяет держать заболевание под наблюдением специалистов, значительно снижая клиническую симптоматику. Чем раньше начаты лечебные мероприятия и тщательнее выполняются все требования лечения, тем более благоприятен прогноз. Это позволяет добиться длительной ремиссии заболевания и предупреждение возможных негативных осложнений.
Источник
