Тимома средостения код мкб
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Классификация
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Тимома.

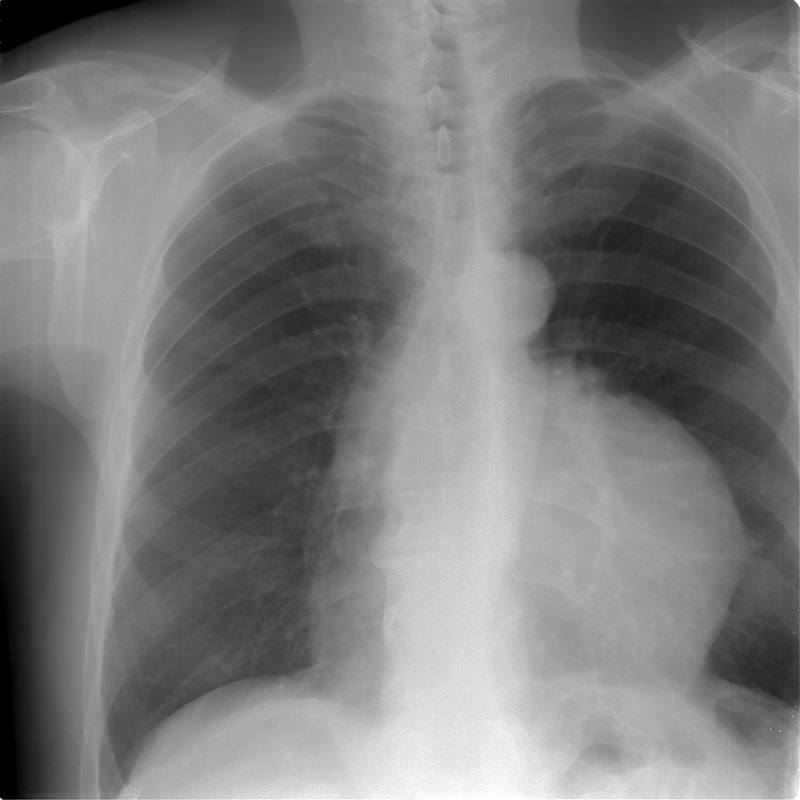
Рентгенограмма при тимоме
Описание
Тимома является одним из видов рака, который локализуется в тимусе. Расположенный за грудиной, тимусявляется небольшим органом, который является частью лимфатической системы и помогает развиваться белым клетки крови.
Тимома встречается достаточно редко. Большинство опухолей, которые возникают в вилочковой железе, являются тимомами. Рак тимуса встречается значительно реже и составляет 1% от опухолей, которые начинаются в тимусе. Тимомы обычно возникают у людей в возрасте от 40 до 60 лет.
Причины
Нет никаких конкретных факторов риска для тимомы. Для рака тимуса фактором риска является все, что увеличивает шансы человека заболеть раком другой локализации. Хотя факторы риска часто влияют на развитие рака, они не вызывают рак непосредственно. Некоторые люди при наличии факторов риска, никогда не заболевают раком, а у других, при отсутствии явно выраженных рисков, диагностируют рак.
Симптомы
У люди с тимомой могут наблюдаться некоторые симптомы. Иногда люди при тимоме не обнаруживается каких-либо симптомов. Бывает, что симптомы могут быть вызваны другим заболеванием, не связанным с раком.
Итак, при тимоме могут беспокоить:
- постоянный кашель;
- одышка;
- боль или давление в груди;
- мышечная слабость;
- птоз век;
- отеки конечностей;
- затрудненное глотание;
- анемия;
- снижение иммунитета (частые инфекции и простуды);
- постоянная усталость;
- головокружение.
Ремиссиями называются отсутствие каких-либо признаков рака в организме в результате лечения или спонтанно. Ремиссия может быть временной или постоянной. Понимание риска рецидива и варианты лечения могут помочь пациенту чувствовать себя более подготовленным, если рак возвратиться.
Если рак возвращается после первоначального лечения, это называется рецидивом рака. Он может вернуться в том же месте (так называемый местный рецидив), вблизи первоначального очага (региональные рецидивы), или в другом месте (отдаленные метастазы).
Боль в грудной клетке. Боль за грудиной. Одышка. Увеличение шейных лимфоузлов.
Классификация
1. Тимома типа AB. Также называется смешанным типом тимомы. При гистологическом исследовании при этом типе тимомы обнаруживаются лимфоциты. Шанс на выздоровление для людей с типом AB тимомы достаточно высок, 15-летняя выживаемость примерно 90%.
2. Тимома типа B1. Этот тип известен каккорковая тимома. Гистологическое исследование обнаруживает повышенное количество лимфоцитов в опухоли, но клетки тимуса кажутся нормальными. Шанс на выздоровление для людей с типом тимомы B1 тоже высок, 20-летняя выживаемость (процент людей, которые выживают по крайней мере 20 лет после диагностики рака, за исключением тех, которые умирают от других болезней) около 90%.
3. Тимома типаB2. Тимомы типа B2 также имеет много лимфоцитов, как тимомы типа B1, однако, клетки тимуса не выглядят нормально. Тимомы типа B2 также известны как корковые тимомы и тимомы с полигональными клетками. 20-летняя относительная выживаемость для людей с типом тимомы B2 составляет около 60%.
4. Тимома типа B3. Тимомы типа п B3также известны как эпителиальные тимомы или атипичные тимома. Этот тип тимомы имеет небольшое количество лимфоцитов и клетки тимуса выглядят атипично. 20-летняя относительная выживаемость составляет около 40%.
Рак вилочковой железы является более агрессивным. Клетки тимуса при карциноме не похожи на нормальные клетки тимуса. Иногда рак тимуса подразделяется на две категории: который имеет больше шансов на выздоровление, который, скорее всего, будет быстро расти и распространяться. Пятилетняя относительная выживаемость больных раком вилочковой железы составляет 35%. 10-летняя относительная выживаемость больных раком вилочковой железы составляет 28%.
Диагностика
Врачи используют много тестов для диагностики рака и его метастазов. Некоторые тесты могут также определить, какие методы лечения могут быть наиболее эффективными. Для большинства видов рака, биопсия является единственным способом, чтобы установить окончательный диагноз онкологического заболевания. Если биопсия невозможна, врач может предложить другие тесты, которые помогут поставить диагноз.
В дополнение к остальным методам, следующие тесты могут быть использованы для диагностики рака вилочковой железы:
1. Биопсия. Биопсией является взятие небольшого количества ткани для исследования под микроскопом. Другие тесты могут предположить присутствие рака, но только биопсия может окончательно определить диагноз. Образец удаленной во время биопсии ткани анализируется патологом.
2. Компьютерная томография. КТ создает трехмерное изображение внутренней части тела при помощи рентгеновского аппарата. КТ грудной клетки является наиболее распространенным тестом, используемым для поиска и оценки тимомы. Магнитно-резонансная томография и позитронно-эмиссионная томография может предоставить дополнительную информацию, но эти исследования не всегда необходимы.
3. Магнитно-резонансная томография (МРТ). МРТ использует магнитные поля, а не рентгеновские лучи, для получения детальных изображений частей тела. Контрастное вещество может быть введено в вену пациента, чтобы создать более четкое изображение.
4. Позитронно-эмиссионная томография (ПЭТ). ПЭТ является еще одним способом создания изображения органов и тканей в организме. Небольшое количество радиоактивного вещества вводится в тело пациента. Это вещество поглощается в основном органами и тканями, которые используют наибольшее количество энергии. Так как рак имеет тенденциюк активному использованию энергии, раковая ткань поглощает больше радиоактивных веществ.
Для подробного описания рака вилочковой железы используется так называемая система Masaoka, при которой тимомы классифицируютсяпо следующим стадиям:
Стадия I: рак ограничен тимусом и капсулой, которая его окружает.
Этап II: рак распространился в клетчатку, окружающую тимус, или в слизистую оболочку легких рядом с опухолью, называемую медиастинальной плеврой.
Этап III: рак распространился на другие органы, такие как легкие, кровеносные сосуды, перикард.
Стадия IVA: рак распространился более широко в слизистую оболочку легких или перикард.
Стадия IVB: рак распространился через кровеносные или лимфатические сосуды.
Лечение
Наиболее распространенные варианты лечения при тимоме перечислены ниже. Варианты лечения и рекомендации зависят от нескольких факторов, в том числе от типа и стадии рака, возможных побочных эффектов и общего состояния здоровья.
1. Хирургическое лечение.
Хирургические методы лечения тимомы предполагают удаление опухоли и окружающих тканей во время операции.
Хирургия является наиболее распространенным методом лечения на ранней стадии тимомы. Наиболее распространенным типом операции при тимоме называется срединная стернотомия. При помощи срединного разреза обеспечивается доступ в средостение, и тимомы с окружающими тканями удаляется. Хирургическое вмешательствочасто является единственным необходимым лечением на ранней стадии тимомы.
2. Лучевая терапия.
Лучевая терапия предполагает использование высокоэнергетических рентгеновских лучей или других частиц, которые способны убить раковые клетки. Наиболее распространенный тип лучевой терапии называется внешняя лучевая терапия, которая представляет собой излучение, исходящее от аппарата вне тела. Режим лучевой терапии обычно состоит из определенного количества процедур в течение установленного периода времени.
Внешняя лучевая терапия может быть использована только после операции, или в комбинации с химиотерапией при лечении тимомы. Для пациентов с поздними стадиями заболевания, лучевая терапия часто рекомендуется после удаления тимомы хирургическим путем.
Побочные эффекты от лучевой терапии может включать в себя усталость, кожные реакции, затруднение глотания, расстройство желудка. Большинство побочных эффектов купируются вскоре после окончания лечения.
3. Химиотерапия.
Химиотерапией называется использование препаратов для уничтожения раковых клеток. Как правило, эти препараты блокируют способность раковых клеток к росту и делению. Системная химиотерапия предполагает назначение медикаментов, чтобы достичь влияния на раковые клетки по всему организму. График химиотерапииобычно состоит из определенного числа циклов в течение установленного периода времени. Пациент может получить медикаменты последовательно или в одновременной комбинации.
Следующие препараты чаще всего используются для лечения тимомы:
Карбоплатин (Paraplat, Paraplatin).
Цисплатин (Platinol).
Циклофосфамид (Cytoxan, Clafen, Neosar).
Доксорубицин (адриамицин).
Этопозид (Вепезид, Toposar).
Ифосфамида (Cyfos, IFEX, Ifosfamidum).
Паклитаксел (Таксол).
Общие сочетания, используемые для лечения тимомы, включают в себя:
Циклофосфамид, доксорубицин, цисплатин.
Этопозид и цисплатин.
Карбоплатин и паклитаксел.
Эти комбинации химиотерапии иногда используются, чтобы уменьшить опухоль до операции, если тимомы находится на более поздней стадии. Химиотерапия может также использоваться для людей, которые имеют стадию IVB / рецидивирующую тимому (рак, который возвращается после лечения).
Побочные эффекты химиотерапии зависят от индивидуальной переносимости, типа препарата, дозы. Они могут включать усталость, риск инфицирования, тошноту и рвоту, выпадение волос. Эти побочные эффекты обычно проходят после окончания лечения.
4. Паллиативная / поддерживающей терапии.
В дополнение к основному лечению, чтобы замедлить, остановить или ликвидировать рак, важной частью лечения является облегчение симптомов человека и побочных эффектов. Этот подход называется паллиативным или поддерживающим лечением, и включает в себя поддержку пациента, его физических, эмоциональных и социальных потребностей. Паллиативная помощь может помочь человеку в любой стадии болезни.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: D15.0
МКБ-10 / C00-D48 КЛАСС II Новообразования / D10-D36 Доброкачественные новообразования / D15 Доброкачественное новообразование других и неуточненных органов грудной клетки
Определение и общие сведения[править]
Тимома
Синонимы: первичное эпителиальное новообразование тимуса, первичная эпителиальная опухоль вилочковой железы
Тимома — это эпителиальное новообразование вилочковой железы, редко злокачественное, возникающее из эпителия тимусной железы.
Тимома является наиболее распространенной формой эпителиальных новообразований тимуса, ежегодная заболеваемость порядка 1/769 000. Соотношение между мужчинами и женщинами составляет 1: 1,4. Тимомы обычно встречаются между 30 и 70 годами (средний возраст 50 лет), но в некоторых редких случаях они также могут возникать в детстве.
Этиология и патогенез[править]
Этиология неизвестна.
Клинические проявления[править]
У половины пациентов тимома протекает бессимптомно, у остальных отмечается одышка, боль в грудной клетке, респираторный инфекции верхних дыхательных путей, утомляемость, потеря веса, кашель и пневмония. Тимома часто сочетается с myasthenia gravis, аутоиммунным заболеванием, которое проявляется диплопией, птозом, дисфагией и слабостью. Некоторые пациенты могут иметь другие аутоиммунные заболевания, таких как системная красная волчанка, ревматоидный артрит, гематологические синдромы — аплазия красных кровяных клеток и эритроцитоз, а также другие хронические заболевания, такие как гипертония, сахарный диабет, почечная недостаточность и коронарная болезнь сердца. У некоторых пациентов может отмечаться анамнез второй опухоли.
Доброкачественное новообразование вилочковой железы (тимуса): Диагностика[править]
Диагноз основывается на клинике, данных радиологических исследований и патологическом исследовании резецированных тканей. Рентгенограмма грудной клетки может выявить расширенние средостения или потерю нормального переднего прозрачного пространства. Для дальнейшей оценки поражения можно использовать компьютерную томографию, магнитно-резонансную томографию (МРТ), магнитно-резонансную ангиографию (ангио-МРТ) и / или позитронно-эмиссионную томографию (ПЭТ). Для диагностики необходима биопсия ткани под контролем КТ или УЗИ.
В настоящее время в соответствии с Всемирной организацией здравоохранения (ВОЗ) тимомы подразделяются на четыре гистологических подкласса: типы A, B, AB и C. Опухоли типа A состоят из шпиндельных или овальных эпителиальных клеток. Типичные опухоли типа B состоят из круглых или многоугольных эпителиальных клеток и делятся на три подтипа (B1, B2 и B3) на основе различных пропорций лимфоцитов и увеличения цитологической атипии эпителиальных клеток. Тимома типа AB имеет признаков тимомы типа А с переменно плотным лимфоцитарным компонентом. Тимома типа С характеризуется цитологической атипией и потерей органотипических характеристик тимуса, и является синонимом карциномы тимуса.
На срезе тимомы являются нодулярными и серо-белого цвета, могут быть мультикистозными и могут иметь кальцификации и области кровоизлияния. Большинство из них инкапсулированы, а некоторые из тимом могут быть инвазивными.
Дифференциальный диагноз[править]
Дифференциальный диагноз включают лимфому, опухоли из зародышевых клеток и метастазы рака.
Доброкачественное новообразование вилочковой железы (тимуса): Лечение[править]
На ранних стадиях лечение состоит включает полное хирургическое удаление (обычно выполняемое срединной стернотомией). На поздних стадиях (стадия II по Масаоки) и при гистологических подтипах высокого риска (B3) — хирургическое вмешательство сопровождается дополнительной адъювантной терапией (состоящей из послеоперационной лучевой терапии) или неоадъювантной терапии. Тотальная тимэктомия обычно устраняет симптомы миастении.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
- Описание
- Лечение
Краткое описание
Доброкачественные опухоли средостения обнаруживают чаще, чем злокачественные (4:1). Среди доброкачественных новообразований наиболее часты тератомы и невриномы, а среди злокачественных — опухоли лимфоидной ткани. В переднем средостении опухоли регистрируют в 2 раза чаще, чем в заднем.
Код по международной классификации болезней МКБ-10:
- C38 Злокачественное новообразование сердца, средостения и плевры
- C78.1 Вторичное злокачественное новообразование средостения
- D15.2 Средостения
Классификация • Доброкачественные опухоли •• Тимомы •• Тератомы •• Нейрогенные опухоли (невриномы) •• Соединительнотканные опухоли (липомы, хондромы) •• Сосудистые опухоли (гемангиомы) •• Бронхогенные кисты •• Перикардиальные кисты • Злокачественные опухоли •• Лимфомы •• Герминомы •• Нейробластомы.
Опухоли переднего средостения
• Дермоидные кисты (тератомы) •• Частота. Тератомы чаще выявляют у подростков. В 80% случаев эти опухоли доброкачественные •• Этиология. Тератомы исходят из того же эмбрионального глоточного кармана, что и вилочковая железа (III–IV пары) •• Патологическая анатомия. В состав тератомы входят производные всех зародышевых листков, включая элементы эктодермального, энтодермального и мезодермального происхождения •• Диагноз. Тератомы диагностируют при рентгенографии. На снимках они выглядят как гладкостенные кисты или плотные гомогенные тени, часто с кальцинированными стенками. Внутри опухоли можно обнаружить самые различные структуры (например, зубы). До развития инфекционных осложнений или злокачественных изменений эти кисты обычно бессимптомны ••
Лечение
Лечение: торакотомия, полное удаление опухоли.
• Тимомы (опухоли вилочковой железы) •• Частота. Среди новообразований передневерхнего отдела средостения у взрослых, тимомы обнаруживают чаще всего. Тимомы могут возникать в любом возрасте, чаще в 50–60 лет. У 40–50% больных тимома вызывает сопутствующую тяжёлую псевдопаралитическую миастению •• Морфология ••• Опухоли тимуса по клеточной природе могут быть лимфоидными, эпителиальными, веретеноклеточными или смешанными ••• 2/3 тимом расценивают как доброкачественные; из них 10% представлено простыми кистами ••• При эпителиальных тимомах прогноз неблагоприятный, при веретеноклеточных тимомах — значительно лучше ••• Легче всего отличить доброкачественную опухоль от злокачественной по её наклонности к поражению смежных тканей. Доброкачественные опухоли инкапсулированы. Злокачественные опухоли инвазивны, они прорастают в близлежащие органы или плевральные полости. Отдалённое метастазирование возникает относительно редко •• Диагноз ••• У большинства пациентов с тимомами симптоматики нет; опухоль обнаруживают случайно при рентгенографии органов грудной клетки. Появление симптомов обусловлено инвазией злокачественной опухоли. Возникают боль в груди, одышка и синдром верхней полой вены ••• Помогают диагностике аномалии, выявленные при рентгенографии, КТ или МРТ органов грудной клетки; сопутствующая тяжёлая псевдопаралитическая миастения. При таких обстоятельствах необходимо исследовать средостение на наличие опухоли тимуса. Наибольшую помощь оказывает боковая рентгенография органов грудной клетки, поскольку в прямой проекции небольшие опухоли могут быть скрыты в тени больших сосудов •• Хирургическое лечение. Большинство опухолей вилочковой железы удаляют через срединный стернотомический доступ (возможна торакотомия) ••• Тимомы, не сопровождаемые тяжёлой миастенией: необходимы обследование средостения и удаление опухоли ••• Доброкачественные опухоли удаляют ••• Злокачественные опухоли. При возможности следует удалить все области распространения опухоли. Когда инфильтрирующую опухоль тимуса невозможно удалить полностью или частично, прибегают к послеоперационной лучевой терапии. Химиотерапия и иммунотерапия не дают клинического эффекта ••• Тимомы, ассоциированные с тяжёлой миастенией, следует удалять целиком вместе с остальной частью тимуса.
• Опухоли из соединительной ткани •• Частота. Занимают третье место среди опухолей средостения •• Морфология. Опухоли представлены фибромами, липомами, хондромами, миксомами •• Диагноз. Обычно у больных жалоб нет. Обычно такие опухоли выявляют рентгенологически. Опухоли локализуются как в верхних, так и в нижних отделах переднего средостения. Они часто не имеют чётких границ, их капсула выражена не во всех отделах •• Лечение хирургическое •• Прогноз благоприятный.
Опухоли заднего средостения
• Нейрогенные опухоли (невриномы) •• Частота. Занимают второе место среди опухолей средостения. Невриномы могут быть проявлением нейрофиброматоза (болезни фон Реклингхаузена) •• Этиология. Опухоли развиваются из нервных элементов симпатического ствола, ветвей блуждающего нерва, оболочек мозга и межрёберных нервов. Чаще располагаются в верхнем средостении •• Морфология. Шванномы, невролеммомы, ганглионевромы, нейрофибромы •• Диагноз. У большинства больных с невриномами жалоб нет. При росте опухоли в просвете спинномозгового канала (в виде песочных часов) возможна неврологическая симптоматика. Диагноз устанавливают рентгенологически, при помощи КТ органов грудной клетки. На снимках опухоли выглядят как округлые чётко очерченные тени, расположенные в области рёберно — позвоночного угла •• Лечение — торакотомия, удаление опухоли ••
Прогноз благоприятный.
• Сосудистые опухоли (гемангиомы, лимфангиомы) встречаются достаточно редко •• Этиология. Опухоли развиваются из элементов стенки кровеносных или лимфатических сосудов •• Морфология. Опухоли представлены сосудистыми образованиями. Достаточно часто происходит их злокачественная трансформация •• Диагноз устанавливают рентгенологически и при помощи КТ •• Лечение хирургическое.
• Бронхогенные кисты выявляют достаточно редко, чаще у женщин •• Они развиваются из смешанных зародышевых зачатков передней кишки или трахеальной почки •• Морфология. Тонкостенные образования, заполненные прозрачным (иногда слизистым) содержимым. Стенка кисты изнутри выстлана мерцательным эпителием •• Диагностика рентгенологическая •• Лечение хирургическое.
• Перикардиальные кисты — тонкостенные образования с прозрачным содержимым, легко разрывающиеся при выделении. Изнутри кисты выстланы однослойным плоским или кубическим эпителием, располагаются в нижних отделах средостения.
Злокачественные опухоли средостения
• Лимфома. У 50% больных с лимфомами (включая болезнь Ходжкена) в процесс вовлечены медиастинальные лимфатические узлы. Из них только у 5% поражение затрагивает исключительно средостение •• Симптомы: кашель, боль в груди, лихорадка и потеря массы тела •• Диагноз подтверждают рентгенографически и биопсией лимфатических узлов. Последнюю выполняют при медиастиноскопии, передней медиастинотомии или торакоскопии •• Хирургическое лечение не показано. Больные подлежат комбинированной химио — и лучевой терапии.
• Герминомы — опухоли, происходящие из эмбриональных зачатков, в норме дифференцирующихся в сперматозоиды и яйцеклетки. Эти новообразования составляют менее 1% всех опухолей средостения. Их метастазы регистрируют в лимфатических узлах, плевре, печени, костях и забрюшинном пространстве •• Гистологические типы ••• Семинома ••• Эмбриональноклеточная саркома ••• Тератокарцинома ••• Хориокарцинома ••• Эндодермальная синусная опухоль •• Симптомы: боль в груди, кашель и осиплость голоса при поражении возвратного гортанного нерва •• Диагноз. Используют различные методы лучевой диагностики (рентгенография, МРТ, КТ органов грудной клетки) •• Хирургическое лечение. По возможности производят полное удаление опухоли •• Вспомогательная терапия. Семиномы очень чувствительны к облучению. При прочих клеточных типах хорошие результаты даёт химиотерапия.
МКБ-10 • C38 Злокачественное новообразование сердца, средостения и плевры • C78.1 Вторичное злокачественное новообразование средостения • D15.2 Доброкачественное новообразование средостения
Источник
