Тема на тему синдром патау
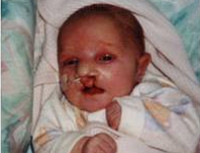
Õðîìîñîìíàÿ àíîìàëèÿ, ñèíäðîì, ïðè êîòîðîì ó ïàöèåíòà åñòü äîïîëíèòåëüíàÿ 13 õðîìîñîìà, â ñâÿçè ñ íåðàñõîæäåíèåì õðîìîñîì ïðè ìåéîçå. Âîçíèêíîâåíèå äåôåêòîâ ñåðäöà è ïî÷åê, êðîìå äðóãèõ îñîáåííîñòåé, õàðàêòåðíûõ äëÿ ñèíäðîìà Ïàòàó. Íàðóøåíèå ðàçâèòèÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ñèíäðîì Ïàòàó
Õðîìîñîìíàÿ àíîìàëèÿ, ñèíäðîì ïðè êîòîðîì ó ïàöèåíòà åñòü äîïîëíèòåëüíàÿ 13 õðîìîñîìà, â ñâÿçè ñ íåðàñõîæäåíèåì õðîìîñîì âî âðåìÿ ìåéîçà (òàêæå èçâåñòíûé êàê òðèñîìèÿ 13 è òðèñîìèÿ D). Íåêîòîðûå èç íèõ âûçâàíû ðîáåðòñîíîâñêîé òðàíñëîêàöèåé. Äîïîëíèòåëüíàÿ 13 õðîìîñîìà íàðóøàåò íîðìàëüíûé õîä ðàçâèòèÿ ðåáåíêà, à èìåííî âîçíèêíîâåíèå äåôåêòîâ ñåðäöà è ïî÷åê, êðîìå äðóãèõ îñîáåííîñòåé, õàðàêòåðíûõ äëÿ ñèíäðîìà Ïàòàó. Êàê è âñå áîëåçíè, êîòîðûå âûçâàíû íåðàñõîæäåíèåì (òàêèå êàê ñèíäðîì Äàóíà è ñèíäðîì Ýäâàðäñà), ðèñê âîçíèêíîâåíèÿ ýòîãî ñèíäðîìà ó ïîòîìñòâà óâåëè÷èâàåòñÿ ñ âîçðàñòîì ìàòåðè ïðè áåðåìåííîñòè (â ñðåäíåì ñ 31 ãîäà). Ñèíäðîì Ïàòàó ïîðàæàåò ïðèìåðíî 1 ÷åëîâåêà èç 10000 íîâîðîæäåííûõ. õðîìîñîìà ïàòàó àíîìàëèÿ
Ïðè÷èíû
 áîëüøèíñòâå ñëó÷àåâ ïðè÷èíîé ïîÿâëåíèÿ ñèíäðîìà Ïàòàó ÿâëÿåòñÿ òðèñîìèÿ 13, êîòîðàÿ îçíà÷àåò, ÷òî êàæäàÿ êëåòêà òåëà èìååò òðè êîïèè 13 õðîìîñîìû âìåñòî îáû÷íûõ äâóõ. Êðîìå òîãî, áûâàþò ñëó÷àè (èõ äîëÿ î÷åíü íåçíà÷èòåëüíà), êîãäà ëèøü íåêîòîðûå êëåòêè îðãàíèçìà èìåþò äîïîëíèòåëüíóþ êîïèþ õðîìîñîìû â ðåçóëüòàòå ñìåøàííîé ïîïóëÿöèè êëåòîê ñ ðàçëè÷íûì ÷èñëîì õðîìîñîì; òàêèå ñëó÷àè íàçûâàþò ìîçàè÷íûì ñèíäðîìîì Ïàòàó.
Äàííîå çàáîëåâàíèå ìîæåò òàêæå âîçíèêàòü, êîãäà ÷àñòü 13 õðîìîñîìû ïðèâÿçûâàåòñÿ ê äðóãîé õðîìîñîìå (òðàíñëîêóåòüñÿ) äî èëè â ìîìåíò çà÷àòèÿ. Áîëüíûå ëþäè èìåþò äâå êîïèè 13 õðîìîñîìû, ïëþñ äîïîëíèòåëüíûé ìàòåðèàë èç íåå, ïîäêëþ÷åííûé ê äðóãîé õðîìîñîìå. Ñ òðàíñëîêàöèåé, ÷åëîâåê èìååò ÷àñòè÷íóþ òðèñîìèÿ 13 õðîìîñîìû, â ñâÿçè ñ ÷åì ôèçè÷åñêèå ïðèçíàêè ñèíäðîìà ÷àñòî îòëè÷àþòñÿ îò òèïè÷íîãî ñëó÷àÿ.
 áîëüøèíñòâå ñëó÷àåâ ñèíäðîì Ïàòàó íå íàñëåäóåòñÿ, à âîçíèêàåò êàê ñëó÷àéíîå ñîáûòèå â ïðîöåññå ôîðìèðîâàíèÿ ïîëîâûõ êëåòîê (ÿéöåêëåòîê è ñïåðìàòîçîèäîâ). Îøèáêà â äåëåíèè êëåòîê, êîòîðàÿ íàçûâàåòñÿ íåðàñõîæäåíèåì, ìîæåò ïðèâåñòè ê ïîÿâëåíèþ ðåïðîäóêòèâíûõ êëåòîê ñ àíîìàëüíûì ÷èñëîì õðîìîñîì. Íàïðèìåð, ÿéöåêëåòêà èëè ñïåðìàòîçîèä ìîãóò ïîëó÷èòü äîïîëíèòåëüíóþ êîïèþ õðîìîñîìû. Åñëè îäíà èç ýòèõ àòèïè÷íûõ ïîëîâûõ êëåòîê áóäåò âîâëå÷åíà â ãåíåòè÷åñêîé ñòðóêòóðå ðåáåíêà, ðåáåíîê áóäåò èìåòü äîïîëíèòåëüíóþ 13 õðîìîñîìó â êàæäîé èç êëåòîê îðãàíèçìà. Ìîçàèöèçì ñèíäðîìà Ïàòàó òàêæå íå íàñëåäóåòñÿ, à âîçíèêàåò êàê ñëó÷àéíîå íàðóøåíèå ïðè äåëåíèè êëåòîê â íà÷àëå ðàçâèòèÿ ïëîäà.
Ñèíäðîì Ïàòàó ìîæåò áûòü óíàñëåäîâàí â ñâÿçè ñ òðàíñëîêàöèåé. Çäîðîâûé ÷åëîâåê ìîæåò íåñòè èçìåíåííûé ãåíåòè÷åñêèé ìàòåðèàë ìåæäó 13 è äðóãèìè õðîìîñîìàìè. Ýòà ïåðåñòðîéêà íàçûâàåòñÿ ñáàëàíñèðîâàííîé òðàíñëîêàöèåé, ïîñêîëüêó íå áûëî ïîëó÷åíî äîïîëíèòåëüíîãî ìàòåðèàëà ñ 13 õðîìîñîìû. Ëþäè, ÿâëÿþùèåñÿ íîñèòåëÿìè äàííîãî òèïà, íàõîäÿòñÿ â çîíå ïîâûøåííîãî ðèñêà ðîæäåíèÿ äåòåé ñ ýòèì çàáîëåâàíèåì, õîòÿ îíè è íå èìåþò ïðèçíàêîâ ñèíäðîìà Ïàòàó.
Ïðîÿâëåíèÿ è ôèçè÷åñêèå ïðèçíàêè
Ïëîä, êîòîðûé âûæèâàåò â òå÷åíèå áåðåìåííîñòè è ðîæäåíèÿ, èìååò ñëåäóþùèå îòêëîíåíèÿ:
Íåðâíàÿ ñèñòåìà:
— îòêëîíåíèÿ ïñèõè÷åñêîãî è ìîòîðíîãî ðàçâèòèÿ;
— ìèêðîöåôàëèÿ;
— ãîëîïðîçýíöåôàëèÿ (íàðóøåíèå ôîðìèðîâàíèÿ ïîëóøàðèé ìîçãà);
— ñòðóêòóðíûå äåôåêòû ãëàç, â òîì ÷èñëå ìèêðîôòàëüìèÿ, àíîìàëèÿ Ïèòåðñà, êàòàðàêòà, êîëîá, äèñïëàçèÿ èëè îòñëîåíèå ñåò÷àòêè, ñåíñîðíûé íèñòàãì, ïðîáêîâàÿ ïîòåðþ çðåíèÿ è ãèïîïëàçèÿ çðèòåëüíîãî íåðâà;
— ìåíèíãîìèåëîöåëå (ñïèííîìîçãîâîé äåôåêò)
Êîñòíî-ìûøå÷íûå è êîæíûå:
ñèíäðîì Ïàòàó, ëèøíèå ïàëüöû, ìèêðîöåôàëèÿ
— ïîëèäàêòèëèÿ («ëèøíèå ïàëüöû»)
— íèçêî ïîñàæåííûå è äåôîðìèðîâàííûå óøíûå ðàêîâèíû;
— âûñòóïàþùàÿ ïÿòêà;
— äåôîðìàöèÿ íîãè, ñòîïà âûãëÿäèò êàê êà÷åëÿ;
— îìôàëîöåëå (áðþøíîé äåôåêò, ïóïî÷íàÿ ãðûæà);
— àíîìàëüíûé âèä êèñòè;
— ïåðåêðûòèå ïàëüöàìè áîëüøîãî ïàëüöà;
— âðîæäåííîå îòñóòñòâèå êîæè (îòñóòñòâóþò ó÷àñòêè êîæè / âîëîñ);
— âîë÷üÿ ïàñòü, çàÿ÷üÿ ãóáà (ðàñùåïëåíèå íåáà).
Óðîãåíèòàëüíûå:
— àíîìàëüíûå ãåíèòàëèè;
— äåôåêòû ïî÷åê.
Äðóãèå:
— ïîðîêè ñåðäöà (äåôåêò ìåææåëóäî÷êîâîé ïåðåãîðîäêè);
— îäíà ïóïîâèííàÿ àðòåðèÿ.
Ðèñê ïîâòîðåíèÿ
Åñëè îäèí èç ðîäèòåëåé ÿâëÿåòñÿ íîñèòåëåì òðàíñëîêàöèè, òî øàíñû ïàðû çà÷àòü ðåáåíêà èç òðèñîìèåé 13 ñîñòàâëÿþò ìåíåå 1% (ìåíüøå, ÷åì ïðè ñèíäðîìå Äàóíà).
Èñòîðèÿ
Òðèñîìèÿ 13 âïåðâûå áûëà îïèñàíà Òîìàñîì Áàðòîëèíè â 1657 ãîäó, íî õðîìîñîìíûé õàðàêòåð çàáîëåâàíèÿ áûë óñòàíîâëåí ä-ðîì Êëàóñîì Ïàòàó â 1960 ãîäó. Áîëåçíü íàçâàíà íà åãî ÷åñòü. Ñèíäðîì Ïàòàó áûë òàêæå îïèñàí ó ïëåìåí îäíîãî òèõîîêåàíñêîãî îñòðîâà. Ñ÷èòàëîñü, ÷òî ýòè ñëó÷àè áûëè âûçâàíû ðàäèàöèåé îò èñïûòàíèé àòîìíûõ áîìá.
 Àíãëèè è Óýëüñå â òå÷åíèå 2008-09 ãã. áûëî äèàãíîñòèðîâàíî 172 ñëó÷àÿ ñèíäðîìà Ïàòàó (òðèñîìèÿ 13), èç êîòîðûõ 91% äèàãíîçîâ áûë óñòàíîâëåí ïðåíàòàëüíî. Èç êîòîðûõ: 111çàêîí÷èëèñü àáîðòàìè, 14 ñëó÷àåâ ðîæäåíèÿ ìåðòâîãî ðåáåíêà / âûêèäûøà / ãèáåëè ïëîäà, 30 ðåçóëüòàòîâ îñòàëèñü íåèçâåñòíûìè è 17 äåòåé áûëè ðîæäåíû. Ïðèìåðíî 4% ñèíäðîìà Ïàòàó ñ íåèçâåñòíûìè ðåçóëüòàòàìè, âåðîÿòíî, çàêîí÷èëèñü ðîæäåíèåì, ïîýòîìó îáùåå ÷èñëî ðîäèâøèõñÿ æèâûìè, ïî îöåíêàì ñîñòàâëÿåò 18 ÷åëîâåê. Íåáîëüøîé ïðîöåíò äåòåé ñ ïîëíûì ñèíäðîìîì Ïàòàó, êîòîðûå áûëè ðîæäåíû è äîæèëè äî ðàííåãî äåòñòâà, îñòàþòñÿ æèâûìè äî ñîâåðøåííîëåòèÿ. À äåòè ñ ìîçàèöèçìîì èëè ÷àñòè÷íîé ôîðìîé ýòîé òðèñîìèè ìîãóò èìåòü ñîâåðøåííî èíîé è ãîðàçäî áîëåå îïòèìèñòè÷íûé ïðîãíîç.
Ëå÷åíèå ñèíäðîìà Ïàòàó
Òùàòåëüíûé óõîä çà ðåáåíêîì (ìåäèöèíñêèé óõîä, òî åñòü âûïîëíåíèå ìåðîïðèÿòèé, ðåêîìåíäóåìûõ âðà÷îì, ñàíèòàðíî-ãèãèåíè÷åñêèå ìåðîïðèÿòèÿ).
Íåäîïóùåíèå ðàçâèòèÿ èíôåêöèîííûõ îñëîæíåíèé.
Õèðóðãè÷åñêàÿ êîððåêöèÿ ïîðîêîâ ðàçâèòèÿ âíóòðåííèõ îðãàíîâ.
Ïëàñòè÷åñêàÿ õèðóðãèÿ (óñòðàíåíèå ðàñùåëèí ãóá è íåáà).
Ñèìïòîìàòè÷åñêîå ëå÷åíèå.
Îñëîæíåíèÿ è ïîñëåäñòâèÿ
 áîëüøèíñòâå ñëó÷àåâ áîëüíûå äåòè ãèáíóò î÷åíü áûñòðî (ïåðâûå ìåñÿöû æèçíè).
Äåòè, äîæèâøèå äî 2-3 ëåò, èìåþò âûðàæåííóþ ñòåïåíü óìñòâåííîé îòñòàëîñòè.
Ñìåðòåëüíûé èñõîä íàñòóïàåò ââèäó ìíîãî÷èñëåííûõ ïîðîêîâ ðàçâèòèÿ â îðãàíèçìå (âðîæäåííûå ïîðîêè ñåðäöà, íåäîðàçâèòèå ñòðóêòóð ãîëîâíîãî ìîçãà).
Ïðîôèëàêòèêà ñèíäðîìà Ïàòàó
Ñïåöèôè÷åñêèõ ìåòîäîâ ïðîôèëàêòèêè çàáîëåâàíèÿ íå ñóùåñòâóåò.
Ïðè íàëè÷èè íàñëåäñòâåííûõ çàáîëåâàíèé â ïðåäûäóùèõ ïîêîëåíèÿõ èëè äðóãèõ ôàêòîðîâ ðèñêà îáÿçàòåëüíî ìåäèêî-ãåíåòè÷åñêîå êîíñóëüòèðîâàíèå.
Ñïèñîê èñïîëüçîâàííîé ëèòåðàòóðû
1. Áîêîâ Í.Ï. Êëèíè÷åñêàÿ ãåíåòèêà: Ó÷åáíèê. — 2-å èçä. ïåðåðàá. è äîï. — Ì.: ÃÅÎÒÀÐ-ÌÅÄ, 2002 — 448.: èë. — (ÕÕ² âåê)
2. Ãèíòåð Å.Ê. Ìåäèöèíñêàÿ ãåíåòèêà: Ó÷åáíèê. — Ì.: Ìåäèöèíà, 2003 — 448ñ.: èë.(Ó÷åá. ëèò. Äëÿ ñòóäåíòîâ ìåä. âóçîâ)
Ç. Ãåíåòèêà. Ó÷åáíèê äëÿ âóçîâ/ Ïîä ðåä. Ñêàäåìèêà ÐÀÌÍ Â.È. Èâàíîâà. — Ì.: ÈÊÖ «Àêàäåìêíèãà», 2006. — 638ñ.: èë.
4. Ôîãåëü Ô., Ìîòóëüñêè À. Ãåíåòèêà ÷åëîâåêà:  3-õ Ò.: Ïåð. ñ àíãë. — Ì.: Ìèð, 1989., èë.
5. Ëèìàðåíêî Ì.Ï. Íàñëåäñòâåííûå çàáîëåâàíèÿ è âðîæäåííûå ïîðîêè ñåðäöà ó äåòåé // Âðà÷åá. ïðàêòèêà. — 2005. — ¹ 5. — Ñ. 4-7.
Ðàçìåùåíî íà Allbest.ru
…
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 1 мая 2019;
проверки требуют 7 правок.
Синдром Пата́у (трисомия 13) — генетическое заболевание человека, которое характеризуется возникновением геномной мутации, а именно трисомией по 13-й хромосоме.
История
Трисомия 13 впервые описана Эразмусом Бартолином в 1657 году. Хромосомную природу заболевания выявил доктор Клаус Патау в 1960 году. Заболевание названо в его честь. Синдром Патау также был описан для племён с островов Тихого океана. Считается, что эти случаи были вызваны радиационным заражением, появившимся в результате испытаний ядерного оружия в регионе.
Этиология и эпидемиология
Встречается с частотой 1:7000-1:14000. Имеются два цитогенетических варианта синдрома Патау: простая трисомия и робертсоновская транслокация. Другие цитогенетические варианты (мозаицизм, изохромосома, неробертсоновские транслокации) обнаружены, но они встречаются крайне редко. Клиническая и патологоанатомическая картины простых трисомных форм и транслокационных не различается. 75 % случаев трисомии хромосомы 13 обусловлено появлением дополнительной хромосомы 13. Между частотой возникновения синдрома Патау и возрастом матери прослеживается зависимость, хотя и менее строгая, чем в случае синдрома Дауна. 25 % случаев СП — следствие транслокации с вовлечением хромосом 13-й пары, в том числе в трёх из четырёх таких случаев мутация de novo. В четверти случаев транслокация с вовлечением хромосом 13-й пары имеет наследственный характер с возвратным риском 14 %.
Соотношение полов при синдроме Патау близко к 1:1. Дети с синдромом Патау рождаются с истинной пренатальной гипоплазией (на 25 — 30 % ниже средних величин), которую нельзя объяснить небольшой недоношенностью (средний срок беременности 38,5 недель). Риск возникновения этого синдрома у потомства увеличивается с возрастом матери, достигая пика в среднем к 31 году[2].
Проявления заболевания
Характерным осложнением беременности при вынашивании плода с синдромом Патау является многоводие: оно встречается почти в 50 % случаев Синдрома Патау.
При синдроме Патау наблюдаются тяжёлые врождённые пороки. Дети с синдромом Патау рождаются с массой тела ниже нормы (2500 г). У них выявляются умеренная микроцефалия, нарушение развития различных отделов ЦНС, низкий скошенный лоб, суженные глазные щели, расстояние между которыми уменьшено, микрофтальмия и колобома, помутнение роговицы, запавшая переносица, широкое основание носа, деформированные ушные раковины, расщелина верхней губы и нёба, полидактилия, флексорное положение кистей, короткая шея. У 80 % новорождённых встречаются пороки развития сердца: дефекты межжелудочковой и межпредсердной перегородок, транспозиции сосудов и др. Наблюдаются фиброкистозные изменения поджелудочной железы, добавочные селезёнки, эмбриональная пупочная грыжа. Почки увеличены, имеют повышенную дольчатость и кисты в корковом слое, выявляются пороки развития половых органов. Для СП характерна задержка умственного развития.
В связи с тяжёлыми врождёнными пороками развития большинство детей с синдромом Патау умирают в первые недели или месяцы (95 % — до 1 года).
Однако некоторые больные живут в течение нескольких лет. Более того, в развитых странах отмечается тенденция увеличения продолжительности жизни больных синдромом Патау до 5 лет (около 15 % детей) и даже до 10 лет (2 — 3 % детей).
Оставшиеся в живых страдают глубокой идиотией.
Другие синдромы врождённых пороков развития (синдромы Меккеля и Мора, тригоноцефалия Опитца) по отдельным признакам совпадают с синдромом Патау. Решающим фактором в диагностике является исследование хромосом. Цитогенетическое исследование показано во всех случаях, в том числе у умерших детей. Точный цитогенетический диагноз необходим для прогноза здоровья будущих детей.
Лечение
Исправить хромосомные нарушения невозможно. Комплексная работа группы различных специалистов заключается в постоянном контроле за состоянием здоровья больного и поддержке семьи.
См. также
- Хромосомные заболевания
- Синдром Дауна
- Синдром Эдвардса
Примечания
Ссылки
- https://web.archive.org/web/20070929094344/https://schools.keldysh.ru/school1413/pro_2005/z/hrbol.htm
- https://www.medkurs.ru/lecture2k/genetics/gl19/4288.html
- https://rh-conflict.narod.ru/student/lectures/hrombol.htm
Источник

Синдром Патау – хромосомное заболевание, обусловленное наличием дополнительной копии 13-ой хромосомы (трисомия по 13-ой хромосоме). В структуру синдрома Патау входят множественные дефекты нервной системы (микроцефалия, голопрозэнцефалия), глаз (микрофтальмия, катаракта), костно-мышечной системы (полидактилия, расщелины губы и нёба, омфалоцеле), сердца, урогенитальной системы и др. Для выявления и подтверждения синдрома Патау проводится пренатальный скрининг, исследование кариотипа ребенка после рождения. Детям с синдромом Патау необходима общеукрепляющая терапия; по показаниям – коррекция врожденных пороков развития.
Общие сведения
Синдром Патау — хромосомная аномалия, представляющая собой трисомию по 13-ой паре аутосом. Синдрома Патау также встречается в литературе под названиями трисомия D и трисомия 13. Частота рождения детей с синдромом Патау составляет 1:7000-10000; соотношение полов примерно одинаковое. Клинический симптомокомплекс был описан еще в XVII веке; связь же заболевания с увеличением количества хромосом 13-ой пары была установлена в 1960 г. К. Патау, по имени которого данный синдром и получил свое название. При синдроме Патау у ребенка имеются множественные и крайне тяжелые аномалии развития, определяющие частые случаи внутриутробной гибели плода и малую продолжительность жизни детей с данной патологией.

Синдром Патау
Причины синдрома Патау
Основой для развития синдрома Патау служит присутствие в кариотипе дополнительной копии 13-ой хромосомы. В большинстве случаев (75-80%) имеет место простая полная трисомия, связанная с нерасхождением 13-ой хромосомы в мейозе у одного из родителей (чаще у матери). При этом все без исключения клетки плода имеют кариотип 47,XX 13+ или 47,XY 13+. Меньшая часть случаев синдрома Патау представлена несбалансированными транслокациями хромосом 13-й пары, мозаичными формами, изохромосомой.
Точные причины утроения 13-ой хромосомы не установлены. Известно лишь, что генетический сбой может произойти во время формирования гамет или уже на этапе образования зиготы. Прослеживается связь между частотой развития синдрома Патау у плода и возрастом матери, хотя эта зависимость менее выражена, чем при синдроме Дауна. Роль других факторов (инфекций, соматических заболеваний матери, вредных привычек, экологического неблагополучия и пр.) достоверно не определена.
Генетическая мутация в гаметогенезе или зародышевой клетке в основном возникает de novo, как случайное событие. Наследственные формы синдрома Патау связаны с наличием робертсоновской (сбалансированной) транслокации у родителей. Вновь возникшая робертсоновская транслокация может наследоваться, не вызывая синдром Патау у ребенка, но увеличивая риск рождения детей с данной аномалией в последующих поколениях.
Симптомы синдрома Патау
Синдром Патау сопровождается формированием множественных тяжелых пороков, нередко приводящих к внутриутробной гибели плода. Почти в половине случаев беременность плодом с синдромом Патау осложняется многоводием.
Дети обычно рождаются в срок, но с маленьким по отношению к сроку гестации весом — около 2500 г (т. н. пренатальной гипотрофией). Роды нередко осложняются асфиксией новорожденного. У ребенка с синдромом Патау выявляются врожденные аномалии развития головного мозга, лицевой и мозговой части черепа, глазных яблок. Новорожденные с синдромом Патау имеют характерный внешний вид: небольшую окружность головы (микроцефалию), нередко – тригоноцефалию; низкий, скошенный лоб, узкие глазные щели; плоскую, запавшую переносицу. Для детей с синдромом Патау типичны двусторонние расщелины лица («волчья пасть» и «заячья губа»), низкое расположение и деформация ушных раковин.
Нарушения со стороны ЦНС включают голопрозэнцефалию, гипоплазию мозжечка, гидроцефалию, дисгенезию мозолистого тела, спинномозговые грыжи (менингомиелоцеле). Частыми проявлениями синдрома Патау служат глухота, микрофтальмия, врожденная катаракта, колобомы, дисплазия сетчатки, гипоплазия зрительного нерва.
Аномалии внутренних органов при синдроме Патау могут быть представлены различными комбинациями:
- врожденными пороками сердца (коарктацией аорты, открытым артериальным протоком, дефектами перегородок, декстрокардией),
- аномалиями почек (поликистозом, гидронефрозом, подковообразной почкой),
- пороками развития пищеварительной системы (незавершенным поворотом кишечника, кистозными изменениями поджелудочной железы, дивертикулом Меккеля) и др.;
- аномалиями половой системы: у мальчиков наблюдается крипторхизм, гипоспадия; у девочек — гипертрофия клитора и половых губ, удвоение матки и влагалища, двурогая матка;
- нарушением развития костно-мышечной системы: полидактилией кистей и стоп, синдактилией, флексорным положением кистей, «стопой-качалкой», наличием эмбриональной пупочной грыжи.
Дети с синдромом Патау всегда имеют глубокую умственную отсталость в степени идиотии , значительно отстают от сверстников в физическом и психическом развитии. Наличие у детей с синдромом Патау тяжелых множественных пороков развития обусловливает неблагоприятный прогноз: 95% больных умирает на первом году жизни. В развитых странах количество детей, доживающих до 5 лет, не превышает 15%, до 10 лет – 2-3%.
Диагностика синдрома Патау
Пренатальная диагностика хромосомных болезней плода (синдрома Патау, синдрома Дауна, синдрома Эдвардса) одинакова. На первом этапе скрининга производится определение биохимических маркеров (бета-ХГЧ, РАРР-А и др.) и УЗИ-исследование, на основании которых рассчитывается риск рождения больного ребенка для данной женщины.
Женщинам, попавшим в группы риска, предлагается проведение инвазивной пренатальной диагностики:
- биопсии ворсин хориона (8-12 недели)
- амниоцентеза (14-18 недели)
- кордоцентеза (после 20-й недели гестации)
В полученных образцах материала плода проводится поиск трисомии по 13-ой хромосоме методом кариотипирования с дифференциальной окраской хромосом или КФ-ПЦР.
Если дородовая диагностика синдрома Патау по каким-либо причинам не проводилась, хромосомная аномалия может быть заподозрена у новорожденного неонатологом на основании ярких клинических признаков и дерматографических изменений. Однако цитогенетический диагноз трисомии 13 может быть получен только после определения хромосомного набора ребенка.
Новорожденные с предполагаемым или установленным диагнозом синдрома Патау нуждаются в углубленном комплексном обследовании для выявления тяжелых пороков развития:
- эхокардиографии
- УЗИ органов брюшной полости и почек
- нейросонографии
- КТ головного мозга и др.
Для определения показаний к оперативному лечению, в первую очередь, необходимы консультации детского кардиохирурга и детского хирурга общего профиля.
Лечение синдрома Патау
Возможности медицинской помощи детям с синдромом Патау ограничены и сводятся, главным образом, к организации хорошего ухода, полноценного питания, профилактике инфекций, общеукрепляющей и симптоматической терапии. Хирургическая помощь может потребоваться для устранения врожденных пороков сердца, расщелин лица и др.
Дети с синдромом Патау находятся под наблюдением педиатра, детского генетика, детского невролога, детского кардиолога, детского офтальмолога, детского травматолога-ортопеда, детского отоларинголога, детского гастроэнтеролога, детского уролога и других специалистов.
Прогноз и профилактика синдрома Патау
В большинстве случаев плод синдромом Патау погибает антенатально или рождается мертвыми. Живорожденные дети также имеют неблагоприятный прогноз для жизни. В большинстве случаев продолжительность их жизни не превышает одного года.
Специфические методы профилактики синдрома Патау не разработаны. При наличии хромосомных заболеваний в предыдущих поколениях или случаев мертворождения перед планированием беременности родителям необходимо пройти медико-генетического консультирование.
Источник
