Такаясу код по мкб
Рубрика МКБ-10: M31.4
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M30-M36 Системные поражения соединительной ткани / M31 Другие некротизирующие васкулопатии
Определение и общие сведения[править]
Артериит Такаясу
Аортоартериит (болезнь Такаясу) — воспалительный процесс, избирательно поражающий медию и адвентицию больших эластических артерий и аорты. В пораженных участках сосудов образуется диффузное утолщение, иногда — аневризмы.
Артериит Такаясу распространен повсеместно, но более часто встречается у лиц, не относящихся к белой расе (в основном у азиатов). Артериит Такаясу заболевание очень редко встречается среди европейцев. Девочки (как правило, в подростковом возрасте) страдают чаще, чем мальчики.
Этиология и патогенез[править]
Этиология неизвестна; предполагается участие аутоиммунных механизмов.
Клинические проявления[править]
Клиническая картина. Встречается обычно у лиц моложе 40 лет, в 80% случаев — у женщин. В 70% случаев имеются продромальные симптомы: недомогание, лихорадка, артралгия, миалгия, потеря аппетита, похудание. Проявления сосудистой патологии зависят от локализации процесса и могут включать недостаточность мозгового кровотока, ИБС (стеноз устьев коронарных артерий), перемежающуюся хромоту, артериальную гипертонию (сужение аорты или стеноз почечных артерий), сердечную недостаточность, мезентериальный ишемический синдром. Разработаны критерии диагностики аортоартериита (J. Am. Coll. Cardiol. 1988; 12:964).
Синдром дуги аорты (Такаясу): Диагностика[править]
Физикальное исследование. Как правило, обнаруживают артериальную гипертонию и отсутствие пульса на одной или нескольких периферических артериях. Изредка встречается аортальная недостаточность.
Лабораторные исследования. В остром периоде: повышение СОЭ, небольшая анемия, лейкоцитоз, тромбоцитоз, повышение уровня альфа2-глобулина, положительная реакция на C-реактивный белок. На ангиограммах пораженных артерий — утолщения сосудистой стенки с сегментарными стенозами, нередко в области устьев коронарных артерий.
Ультразвуковое обследование с помощью допплеровского анализа (для оценки кровотока) можно использовать для скрининга или впоследствии для обнаружения поражения основных артериальных стволов, близких к сердцу, хотя этим методом часто не удается выявить поражение более периферических артерий.
Магнитно-резонансная томография (МРТ) структуры кровеносных сосудов и кровотока (МР-ангиография, МРА) является наиболее подходящим методом для визуализации крупных артерий, таких как аорта и ее основные ветви. Для того чтобы увидеть более мелкие кровеносные сосуды, может использоваться ангиография.
Может также использоваться компьютерная томография (КТ-ангиография) и ПЭT (позитронно-эмиссионная томография).
Дифференциальный диагноз[править]
Синдром дуги аорты (Такаясу): Лечение[править]
Кортикостероиды остаются основным средством лечения артериита Такаясу у детей. Способ введения этих препаратов, а также доза и длительность лечения подбираются индивидуально на основании тщательной оценки степени распространенности и тяжести заболевания. Другие средства, подавляющие иммунные функции, часто используются на ранних стадиях заболевания, с тем чтобы свести к минимуму необходимость кортикостероидов. К числу часто используемых препаратов относятся азатиоприн, метотрексат и микофенолата мофетил. При тяжелых формах в целях достижения контроля над заболеванием (так называемая индукционная терапия) используется циклофосфамид. В случаях при тяжелом и плохо поддающемся лечению заболевании иногда используются другие препараты, включая биологические средства (такие как ингибиторы ФНО или тоцилизумаб), но их эффективность при артериите Такаясу в официальных исследованиях не изучалась.
Дополнительные методы лечения, используемые на индивидуальной основе, включают препараты, которые расширяют кровеносные сосуды (вазодилататоры), средства, снижающие артериальное давление, средства, предотвращающие образование тромбов (аспирин или антикоагулянты) и болеутоляющие препараты (нестероидные противовоспалительные средства).
После наступления ремиссии (стихание или исчезновение общих симптомов, нормализация СОЭ) показано эндоваскулярное или оперативное восстановление кровотока, особенно если страдает кровоснабжение жизненно важных органов или конечностей.
Профилактика[править]
Прочее[править]
Течение. Весьма вариабельно, зависит от локализации поражения.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 27 января 2016;
проверки требуют 5 правок.
Синдром Такаясу (неспецифический аортоартериит)[* 1] — аутоиммунное воспалительное заболевание, поражающее аорту и её ветви[4]. Относится к группе системных васкулитов, характеризуется развитием в стенке крупных артерий продуктивного воспаления, ведущего к их облитерации. Случаи заболевания фиксируются повсеместно, однако наиболее предрасположены к нему молодые женщины[4]. Соотношение заболевших женщин и мужчин составляет 8:1, а проявляется болезнь обычно между 15-ю и 30-ю годами.
Также известен как «болезнь отсутствия пульса»[4] из-за частых случаев пропадания пульса в верхних конечностях.
История[править | править код]
Впервые случай синдрома Такаясу был описан в 1908 году доктором Микито Такаясу на Двенадцатом ежегодном собрании Японского общества офтальмологов[5][6]. Доктор Такаясу описал специфическое кольцевидное проявление кровеносных сосудов на сетчатке глаза. Двое его коллег (доктор Ониси и доктор Кагосима) на том же собрании сообщили о подобных проявлениях в глазах пациентов, страдающих отсутствием пульса на запястьях. Ныне известно, что проявления кровеносных сосудов на сетчатке представляют собой ответную ангиогенезную реакцию на сужение артерий шеи, что также объясняет исчезновение пульса в кровеносных сосудах руки у некоторых пациентов.
Патоморфология[править | править код]
Динамика морфологических изменений имеет определённую закономерность. Выявляется гранулематозный артериит с преобладанием в инфильтрате мононуклеаров с небольшим количеством гигантских многоядерных клеток. На этом этапе процесс локализуется в адвентиции и средней оболочке сосуда, а также в области vasa vasorum. При прогрессировании заболевания формируются фиброзные гранулёмы, разрушаются эластические волокна, некротизируются гладкомышечные клетки сосудистой стенки. Со временем возникает утолщение интимы и средней оболочки сосуда, что обусловлено пролиферацией гладкомышечных клеток, депозицией коллагена и мукополисахаридов. Возможно развитие пристеночного тромбоза. В конечной стадии воспаления, в том числе на фоне проводимой терапии, наблюдается фиброз интимы и адвентиции, явления дегенерации средней оболочки сосуда со скудной мононуклеарной инфильтрацией.
Симптомы[править | править код]
Приблизительно у половины пациентов обнаруживаются первичные соматические симптомы: недомогание, лихорадка, расстройство сна, потеря веса, боль в суставах и утомление. Часто сопровождается анемией и повышением скорости оседания эритроцитов. Эта стадия постепенно спадает и переходит в хроническую стадию, характеризующуюся воспалительными процессами в аорте и её ветвях. У другой половины больных синдромом Такаясу обнаруживаются лишь поздние изменения сосудистой системы, без предварительных соматических симптомов. На поздних стадиях слабость стенок артерий может привести к возникновению локализованных аневризм. Также синдром обычно вызывает у пациента феномен Рейно.
Выделяют четыре типа поздних стадий синдрома Такаясу, характеризующих участки поражения:
- Первый тип — Поражается только дуга аорты и отходящие от неё артерии
- Второй тип — Поражается только грудной и брюшной отдел аорты
- Третий тип — Поражается дуга аорты совместно с грудным и брюшным отделом
- Четвёртый тип — К поражению при предыдущих трех типах добавляются патологические изменения в легочной артерии
Лечение[править | править код]
Пациентам с синдромом Такаясу назначают преднизолон. Ежедневная стартовая доза равна одному миллиграмму на килограмм веса. Из-за значительных побочных эффектов от долгого приема больших доз преднизолона, стартовая доза постепенно уменьшается в течение нескольких недель, пока врач не сочтёт, что пациент переносит лечение.
Лечение неспецефического артериоартерита НАА включает как консервативные, так и хирургические методы. Без адекватного лечения заболевание характеризуется прогрессирующим течением с периодическими обострениями и ухудшением кровообращения в ишемизированных органах, а также неблагоприятным прогнозом
Прогноз[править | править код]
Длительное время состояние больных остаётся удовлетворительным, что связано с развитием коллатерального кровообращения. Наиболее частыми причинами смерти при данном синдроме являются: инсульт, инфаркт миокарда, реже разрыв аневризмы аорты.
Примечания[править | править код]
Комментарии
- ↑ Также называемый болезнью Такаясу и артериитом Такаясу[3]
Источники
Литература[править | править код]
- Takayasu M. A case with peculiar changes of the central retinal vessels (англ.) // Acta Societatis ophthalmologicae Japonicae. — Tokyo, 1908. — No. 12. — P. 554.
- Лыскина Г. А., Успенская Е. В. Клиническая картина, диагностика и лечение неспецифического аортоартериита у детей. Consilium medicum Ukraina, №10, 14–19. consilium-medicum.com.ua (2008). Дата обращения 27 сентября 2013.
- Сыволап В. В., Курилец Л. О. Случай синдрома Такаясу в клинической практике // Запорожский медицинский журнал. — 2014. — № 4(85). — С. 90–94. — ISSN 2306-4145. — doi:10.14739/2310-1210. Архивировано 27 января 2016 года.
Ссылки[править | править код]
- Johns Hopkins Vasculitis Center Discusses Takayasu’s Arteritis (англ.). hopkinsvasculitis.org; archive.org. Дата обращения 27 января 2016.
- Takayasu’s Arteritis Research Association (англ.). takayasus.org; archive.org. Дата обращения 27 января 2016.
Источник
Включен: острый перикардиальный выпот
Исключен: ревматический перикардит (острый) (I01.0)
Исключены:
- некоторые текущие осложнения острого инфаркта миокарда (I23.-)
- посткардиотонический синдром (I97.0)
- травма сердца (S26.-)
- болезни, уточненные как ревматические (I09.2)
Исключен:
- острый ревматический эндокардит (I01.1)
- эндокардит БДУ (I38)
Исключены: митральная (клапанная):
- болезнь (I05.9)
- недостаточность (I05.8)
- стеноз (I05.0)
при неустановленной причине, но с упоминанием ее
- болезни аортального клапана (I08.0)
- митральном стенозе или обструкции (I05.0)
поражения, уточненные как врожденные (Q23.2-Q23.9)
поражения, уточненные как ревматические (I05.-)
последние изменения: январь 2015
Исключены:
- гипертрофический субаортальный стеноз (I42.1)
- при неустановленной причине, но с упоминанием о болезни митрального клапана (I08.0)
- поражения, уточненные как врожденные (Q23.0, Q23.1, Q23.4-Q23.9)
- поражения, уточненные как ревматические (I06.-)
последние изменения: январь 2015
Исключенs:
- без уточнения причины (I07.-)
- поражения, уточненные как врожденные (Q22.4, Q22.8, Q22.9)
- уточненные как ревматические (I07.-)
последние изменения: январь 2005
Исключены:
- поражения, уточненные как врожденные (Q22.1, Q22.2, Q22.3)
- нарушения, уточненные как ревматические (I09.8)
последние изменения: январь 2005
I38
Эндокардит, клапан не уточнен
Включены:
Эндокардит (хронический) БДУ
Клапанная(ый):
Вульвит (хронический) неуточненного клапана | БДУ или уточненной причины, кроме ревматической или врожденной |
Исключены:
- эндокардиальный фиброэластоз (I42.4)
- случаи, уточненные как ревматические (I09.1)
- врожденная недостаточность клапанов аорты БДУ (Q24.8)
- врожденный стеноз аортального клапана БДУ (Q24.8)
последние изменения: январь 2005
Включены: поражение эндокарда при:
- кандидозной инфекции (B37.6†)
- гонококковой инфекции (A54.8†)
- болезни Либмана-Сакса (M32.1†)
- менингококковой инфекции (A39.5†)
- ревматоидном артрите (M05.3†)
- сифилисе (A52.0†)
- туберкулезе (A18.8†)
- брюшном тифе (A01.0†)
Исключены:
- кардиомиопатия, осложняющая:
- беременность (O99.4)
- послеродовой период (O90.3)
- ишемическая кардиомиопатия (I25.5)
Исключены:
- кардиогенный шок (R57.0)
- осложняющая:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
Исключен:
- осложняющая:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- тахикардия:
- БДУ (R00.0)
- синоаурикулярная БДУ (R00.0)
- синусовая БДУ (R00.0)
последние изменения: январь 2006
последние изменения: январь 2013
Исключены:
- брадикардия:
- БДУ (R00.1)
- синоатриальная (sinoatrial) (R00.1)
- синусовая (sinus) (R00.1)
- вагальная (vagal) (R00.1)
- состояния, осложняющие:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- нарушение ритма сердца у новорожденного (P29.1)
последние изменения: январь 2006
Исключены:
- состояния, осложняющие:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- состояния, обусловленные гипертензией (I11.0)
- заболеванием почек (I13.-)
- последствия операции на сердце или при наличии сердечного протеза (I97.1)
- сердечная недостаточность у новорожденного (P29.0)
Исключены:
- любые состояния, указанные в рубриках I51.4-I51.9, обусловленные гипертензией (I11.-)
- любые состояния, указанные в рубриках I51.4-I51.9, обусловленные гипертензией
- с заболеванием почек (I13.-)
- осложнения, сопровождающие острый инфаркт (I23.-)
- уточненные как ревматические (I00-I09)
Исключены: сердечно-сосудистые нарушения БДУ при болезнях, классифицированных в других рубриках (I98*)
Источник
Примечание. При использовании рубрик O95-O97 следует руководствоваться правилами кодирования смертности и рекомендациями, изложенными в ч. 2.
последние изменения: январь 2006
O94
Последствия осложнений беременности, родов и послеродового периода
Эта категория должна использоваться для кодирования заболеваемости только для указания условий в категориях O00-O75 и O85-O92 как причины осложнений, которые сами классифицируются в другом месте. «Последствия» включают условия, указанные как таковые или как поздние эффекты, или те, которые присутствуют через год или более после наступления причинного состояния.
Не использовать для хронических осложнений беременности, родов и послеродового периода, кодировать их как O00-O75 и O85-O92.
Исключены: приведшие к смерти (O96.-, O97.-)
добавлено: январь 2006
последние изменения: январь 2009
O95
Акушерская смерть по неуточненной причине
Смерть матери от неуточненной причины во время беременности, родов или в послеродовом периоде
Примечание. Эта рубрика должна использоваться для обозначения смерти от любой акушерской причины (состояния в блоках O00-O75, O85-O92 и O98-O99, встречающиеся спустя более 42 дней, но менее одного года после родов.
При необходимости идентифицировать акушерскую причину смерти (прямую или непрямую) используют дополнительный код.
Исключены:
- смерть от состояний, указанных как последствия или поздние последствия акушерских причин (O97.-)
- состояния, указанные как последствия или поздние последствия акушерских причин, которые не приводят к смерти (O94)
последние изменения: январь 2016
Примечание. Эта категория должна использоваться для обозначения смерти от любой акушерской причины (состояния в блоках O00-O75, O85-O92 и O98-O99, встречающиеся спустя более 42 дней, но менее одного года после родов. «Последствия» включают состояния, указанные как таковые как поздние эффекты, или те, которые присутствуют через год или более после родов.
При необходимости идентифицировать акушерскую причину смерти используют дополнительный код.
Исключены: состояния, указанные как последствия или поздние последствия акушерских причин, которые не приводят к смерти (O94).
последние изменения: январь 2016
Включены: перечисленные состояния, осложняющие беременность, отягощенные беременностью или являющиеся показанием для акушерской помощи.
При необходимости идентифицировать конкретное состояние используют дополнительный код (класс I).
Исключены:
- бессимптомный статус инфицирования вирусом иммунодефицита человека [ВИЧ] (Z21)
- лабораторное подтверждение носительства вируса иммунодефицита человека [ВИЧ] (R75)
- акушерский столбняк (A34)
- послеродовая(ый):
- инфекция (O86.-)
- сепсис (O85)
- случаи, когда медицинская помощь матери оказывается в связи с ее заболеванием, которое явно или предположительно влияет на плод (O35-O36)
последние изменения: январь 2010
Примечание. Эта рубрика включает состояния, осложняющие беременность, отягощенные беременностью или являющиеся главной причиной для оказания акушерской помощи и для которых в алфавитном указателе не приведены специальные рубрики в классе XV.
При необходимости идентифицировать конкретное состояние используют дополнительный код.
Исключены:
- инфекционные и паразитарные болезни (O98.-)
- травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
- случаи, когда медицинская помощь матери оказывается в связи с ее заболеванием, которое явно или предположительно влияет на плод (O35-O36)
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Болезнь Кавасаки.
Болезнь Кавасаки
Описание
Болезнь Кавасаки — системный артериит, поражающий крупные, средние и мелкие артерии, сочетающийся с кожно-слизистым лимфатическим синдромом.
Впервые заболевание описано Кавасаки в 1967 г. В Японии. Встречается главным образом в раннем детском возрасте, преимущественно среди представителей желтой расы.
Симптомы
Различают три периода болезни: острый — 1-1,5 недели; подострый — 2-4 недели; период выздоровления — от нескольких месяцев до нескольких лет.
Основные проявления болезни следующие.
*Лихорадка — без лечения продолжается около 2 недель. Более длительное ее существование считается неблагоприятным прогностическим фактором.
*Поражение кожи и слизистых оболочек:
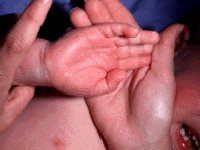
-в первые 5 недель от начала лихорадки появляется полиморфная сыпь в виде уртикарной экземы, макулопапулезными элементами с локализацией преимущественно на туловище, проксимальных отделах конечностей, в области промежности. В дальнейшем появляются эритема, уплотнение кожи в области подошв и ладоней (очень болезненные), ограничивающие подвижность пальцев; через 2-3 недели в области эритематозных участков начинается обильное шелушение;
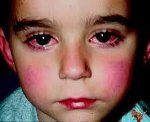
-в течение недели от начала болезни развивается двусторонний конъюнктивит, у некоторых больных возможно сочетание с передним увеитом;
-гиперемия и сухость слизистой оболочки полости рта, трещины и кровоточивость губ, покраснение и увеличение миндалин, язык ярко красный (малиновый).
*Поражение лимфатических узлов — наиболее часто наблюдается одно- или двустороннее увеличение шейных лимфоузлов.
*Поражение сердечно-сосудистой системы:
-миокардит (тахикардия, ритм галопа, аритмии сердца, кардио-мегалия) часто приводит к развитию острой сердечной недостаточности;
-перикардит (редко);
-через 5-7 недель от начала лихорадки у 25% больных обнаруживаются дилатации и аневризмы коронарных артерий в проксимальных отделах, возможно развитие инфаркта миокарда; формирование аневризм возможно также в подключичных, локтевых, бедренных, подвздошных артериях; формируется митральная или аортальная недостаточность (редко).
*Поражение суставов (у 1/3 больных) проявляется артралгиями или полиартритами мелких суставов кистей, стоп, коленных и голеностопных суставов; обычно суставный синдром продолжается около 3-4 недель.
*Поражение желудочно-кишечного тракта проявляется болями в животе, рвотой, диареей (не у всех больных).
*В некоторых случаях бывают уретрит, асептический менингит.
Диагностические критерии (предложены Rauch, Hurwitz):
1. Лихорадка не менее 5 дней.
2. Двустороннее покраснение конъюнктивы.
3. Изменение слизистых оболочек верхних дыхательных путей; покраснение миндалин, губ, сухость, отек губ, «малиновый» язык.
4. Изменения периферических отделов конечностей: отек, эритема, шелушение кожи.
5. Полиморфная (не везикулярная) сыпь, преимущественно на туловище.
6. Шейная лимфаденопатия.
Развитие указанных признаков не должно быть связано с каким-либо другим заболеванием. Диагноз болезни Кавасаки считается достоверным при наличии 5 из 6 критериев.
Лейкоцитоз. Понос (диарея). Рвота. Тромбоцитоз. Увеличение шейных лимфоузлов.

Болезнь Кавасаки
Причины
В качестве возможного этиологического фактора обсуждается роль инфекционного фактора — вирусов Эпштейн-Барра, герпеса, ретровирусов, риккетсий. Не исключается большое значение наследственной предрасположенности. Иммуногенетическим маркером заболевания является антиген HLA BW22 (в Японии). Основным механизмом развития болезни Кавасаки является иммуно-комплексное воспаление (вырабатываются антитела к эндотелию артерий). На мембране эндотелия появляется антиген Кавасаки, с которым взаимодействуют антитела.
Лечение
В 2002 году были разработаны четкие рекомендации с целью оказания помощи британским педиатрам в выборе обоснованного ведения больных с болезнью Кавасаки. Это инструкции, основанные на имеющихся доказательствах. С момента публикации этих рекомендаций появились новые данные относительно использования ВВИГ (внутривенный иммуноглобулин), аспирина и кортикостероидов. Быстрое распознавание болезни и раннее лечение необходимы с целью снижения смертности.
Подчеркивается что и неполные случаи могут быть подвергнуты лечению, есть предположения, что они чаще приводят к изменениям коронарных артерий, чем полные случаи.
Рекомендации ориентированы на детей до года из-за пика заболеваемости в этом возрасте, однако авторы рекомендуют, чтобы все неполные случаи лечились, по усмотрению врача; дети более старшего возраста и все неполные случаи так же должны быть в сфере применения этих рекомендаций.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
