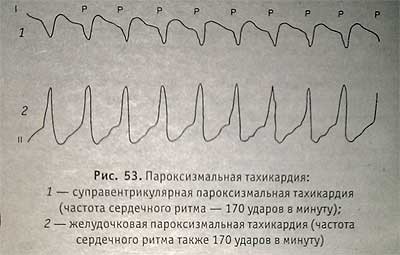
Суправентрикулярная пароксизмальная тахикардия при синдроме
Клиника и осложнения
Субъективная переносимость пароксизмальных наджелудочковых тахикардий (ПНТ) во многом зависит от выраженности тахикардии: при частоте сердечных сокращений (ЧСС) более 130-140 уд/мин пароксизм редко остается бессимптомным. Однако иногда больные не ощущают пароксизма тахикардии, особенно если частота сердечных сокращений во время приступа невелика, приступ непродолжителен, а миокард интактен. Некоторые больные воспринимают сердцебиение как умеренное, однако ощущают во время приступа слабость,
ГоловокружениеГоловокружение (vertigo; синоним — вертиго) – термин, которым принято обозначать искаженное восприятие положения своего тела в пространстве, ощущение мнимого движения собственного тела или окружающей обстановки.
Подробнее смотрите статью
Головокружение
.
![]()
и тошноту. Генерализованные проявления вегетативной дисфункции (дрожь, озноб, потливость, полиурия и др.) при ПНТ выражены в меньшей степени, чем при приступах синусовой тахикардии.
Клиническая картина в некоторой степени зависит от конкретного вида аритмии, однако общим для всех ПНТ являются жалобы на совершенно внезапное возникновение приступа резкого сердцебиения. Темп сердечных сокращений как бы мгновенно переключается с обычного на очень быстрый, чему иногда предшествует более или менее длительный период ощущения перебоев в работе сердца (экстрасистолия). Окончание приступа ПНТ носит столь же внезапный характер, как и его начало, независимо от того, прекратился ли приступ самостоятельно или под влиянием лекарственных средств.
Особенности клинической картины во время приступа ПНТ зависят от ряда факторов: наличие или отсутствие «фонового» органического поражения сердца, состояния сократительного миокарда и коронарного кровотока, локализации эктопического водителя ритма, частоты сердечных сокращений, длительности приступа. Чем выше частота сердечных сокращений, тем обычно ярче выражена клиническая картина. При очень продолжительных приступах в большинстве случаев развивается сердечно-сосудистая недостаточность. Если же ПНТ появляется у больного с выраженными поражениями миокарда (инфаркт, застойная кардиомиопатия), уже в первые минуты после возникновения приступа может развиться кардиогенный (аритмогенный) шок. Опасны также такие нарушения гемодинамики, возникающие иногда на фоне ПНТ, как расстройства сознания вплоть до
ОбморокОбморок (syncope; синонимы – синкопе, синкопальное состояние) – синдром, проявляющийся приступообразной, внезапной утратой сознания неэпилептической природы, при которой больной падает или оседает на пол, вызванный главным образом кратковременным снижением мозгового кровотока. В основе О. лежит кратковременное нарушение функций ствола мозга, особенно ретикулярной формации и ее восходящих и нисходящих связей, регулирующих мышечный тонус и сознание. Диагностика О. проводится на основании клинических проявлений, с дифференциальной диагностикой основного заболевания. Лечение зависит от основного заболевания.
В тот или иной период О. возникают у трети населения, и лишь в небольшой части случаев они бывают проявлением серьезного заболевания.
Примерно 50 % всех О. составляет вазодепрессорный О., развивающийся при эмоциональных реакциях, пребывании в душном помещении, длительном стоянии, приеме алкоголя, в основе которого лежит патологический кардиоваскулярный рефлекс. Также среди наиболее распространенных причин выделяют ситуационные обмороки (при мочеиспускании, дефекации, кашле, глотании), ортостатическую гипотензию, кардиогенные обмороки (составляют 25 % всех О., наиболее опасны, часты при аритмиях сердца), О. при вертебробазиллярной недостаточности, внезапном повышении внутричерепного давления, гипервентиляции.
Подробнее смотрите статью
Обморок
.
![]()
, приступы Морганьи-Адамс-Стокса. Обмороки отмечаются примерно в 15% случаев ПНТ и возникают обычно либо в момент начала приступа, либо после его окончания. Некоторые больные во время приступа испытывают ангинозные боли (чаще всего при ишемической болезни сердца); часто развивается одышка (острая сердечная недостаточность – вплоть до отека легких).
Частота и продолжительность приступов варьируют в широких пределах. Короткие «пробежки» ПНТ (несколько последовательных эктопических комплекса) часто не ощущаются больными или воспринимаются как перебои. Иногда больной на протяжении многолетней жизни переносит единственный, но длительный (многочасовой) приступ ПНТ. А иногда тахикардия носит характер «возвратной» — с короткими, часто повторяющимися пароксизмами, которые могут ощущаться неспецифически: слабостью, чувством нехватки воздуха, ощущением перебоев в работе сердца. Между этими крайними вариантами существует множество промежуточных форм. Характерны повторяющиеся эпизоды ПНТ, которые клинически протекают однотипно, хотя нередко пароксизмы со временем учащаются и удлиняются, хуже переносятся, а иногда, напротив, становятся более редкими и короткими или даже вообще прекращаются.
Источник
Пароксизмальная суправентрикулярная тахикардия или, как ее еще называют, наджелудочковая, представляет собой резкое увеличение ЧСС. Оно возникает приступообразно, достигает отметок более чем 100 ударов в минуту. Обычно ЧСС составляет 140-250 уд/мин, при этом ритмичность сердечных сокращений сохраняется. Причиной развития ПСТ является патологическое перемещение импульса по миокарду выше уровня желудочков. Это провоцирует появление очагов, которые и провоцируют тахикардию.
Важно! Приступ может продолжаться от нескольких секунд до нескольких суток. Часто он исчезает самостоятельно, без применения лекарственных препаратов. Следует отметить, что наиболее широкое распространение ПСТ получила среди молодых людей.
Развитие болезни связано с определёнными патологиями в их организме
Причины развития болезни
Для того, чтобы борьба с заболеванием была максимально результативной, в первую очередь следует устранить его первопричину. Именно поэтому рассмотрим основные факторы, способствующие развитию пароксизмальной суправентрикулярной тахикардии. Они делятся на две большие группы: сердечные и внесердечные.
К первой группе можно отнести:
- врожденные пороки сердца;
- ИБС;
- миокардит;
- сердечную недостаточность;
- кардиомиопатию.
Что касается внесердечных причин, то их на порядок больше. Сюда относят:
- патологические состояния эндокринной системы;
- заболевания ВНС;
- бронхолегочные недуги;
- легочную эмболию;
- систематическое злоупотребление спиртными напитками.
Также к этой группе можно отнести частые стрессы, которые испытывает в большом количестве любой современный человек; курение; чрезмерные физические нагрузки, провоцирующие изнеможение организма; употребление кофе в больших количествах.
Клиническая картина
Симптомы заболевания достаточно яркие, поэтому не могут остаться без внимания. Во время приступа тахикардии человек отмечает:
- резкое учащение сердцебиения;
- общую слабость;
- дискомфорт в области сердца, болевые ощущения;
- тошноту;
- головокружение и обморочные состояния;
- одышку;
- учащенное мочеиспускание.
В таких случаях нужно позаботиться о купировании приступа, если он не проходит самостоятельно в ближайшее время. Далее обязательно обратиться к врачу. Только полное обследование поможет установить точный диагноз, определить причины развития суправентрикулярной тахикардии, подобрать эффективное лечение.
Методы диагностики
Изначально доктор проводит физикальный осмотр пациента. Он выслушивает сердцебиение, измеряет АД. Далее человека направляют на ЭКГ, потому как она является главным диагностическим методом при сердечных заболеваниях. Признаки пароксизмальной суправентрикулярной тахикардии на ЭКГ проявляются достаточно ярко, но только во время приступа. В остальных случаях наблюдаются лишь незначительные изменения.

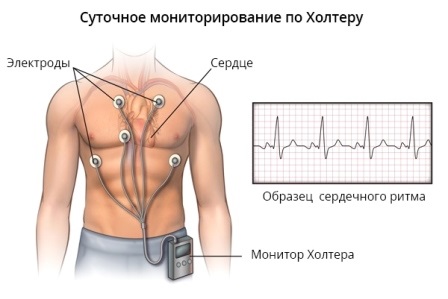
Метод с помощью которого осуществляется суточное наблюдение за работой сердца
Для того, чтобы диагностировать ПСТ и утвердить этот диагноз, доктора рекомендуют проходить холтеровское мониторирование, позволяющее зафиксировать приступ. На ЭКГ пароксизмальная суправентрикулярная тахикардия проявляется так:
- внезапное начало и исчезновение пароксизма;
- частота СС 140 уд/мин и более;
- отсутствие нарушений в ритме сокращений сердца;
- отсутствие патологических изменений в комплексе QRS;
- изменение зубцов Р.
Внимание! Зубцы Р в данном случае могут дать наиболее точную информацию после ЧСС. Иногда они располагаются перед QRS, отличаются снижением либо деформацией. В некоторых случаях зубец Р отмечается после QRS или наслаивается на него.
В роли дополнительных исследований выступают лабораторные анализы крови и мочи, УЗИ сердца. Остальные диагностические процедуры проводятся по индивидуальным показаниям пациента.
Тактика лечения
Изначально следует рассмотреть правила неотложной помощи при суправентрикулярной пароксизмальной тахикардии. Их человек должен хорошо знать, чтобы иметь возможность самостоятельно купировать приступ. Всего существует несколько основных рекомендаций, позволяющих стабилизировать сердечный ритм:
- Запрокидывание головы назад.
- Надавливание на глазные яблоки.
- Умывание холодной водой.
- Ледяной воротник на шею.
- Натуживание, напряжение мышц пресса на 25 секунд.
Если эти меры оказались бесполезными, следует вызвать скорую помощь. Доктора смогут остановить приступ тахикардии медикаментозным способом. Для этого пациенту будет введен один из лекарственных препаратов группы: АТФ, блокаторы кальциевых каналов, бета-блокаторы. Далее последует госпитализация, полное обследование, лечение в условиях стационара.

Лечение заключается в подборе препаратов различного действия
Первоначально применяется медикаментозное лечение суправентрикулярной тахикардии. Оно заключается в подборе лекарственных препаратов разного направления действия. Первая группа – седативные средства, они позволяют стабилизировать эмоциональное состояние человека, нормализовать сердечный ритм, если сбои возникли на фоне стресса. Далее – метаболические средства, которые требуются для обеспечения нормального питания сердечной мышцы. И антиаритмические препараты, которые стабилизируют ритм, подбираются для каждого пациента индивидуально в связи с особенностями своего воздействия на организм.
Когда консервативное лечение пароксизмальной суправентрикулярной тахикардии оказалось бесполезным, приступы возникают слишком часто, не поддаются купированию лекарственными средствами, могут рассматриваться хирургические методы терапии. Речь пойдет о радиоволновой катетерной абляции, при помощи которой удается разрушить источник тахикардии. Это малоинвазивная методика лечения, которая является достаточно простой и безопасной манипуляцией. При первом проведении эффективность методики достигает 95%. Повторные процедуры оказываются менее результативными. Тогда может идти речь об установке кардиостимулятора – устройства, способного контролировать сердечный ритм изнутри.
Источник
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 2
Суправентрикулярная пароксизмальная тахикардия: диагностика и лечение.
Системная красная волчанка: этиология, клиника, диагностика, лечение.
Железодефицитные анемии: этиология, клиника, диагностика и лечение.
Купирование астматического статуса.
ЭТАЛОНЫ ОТВЕТОВ:
Суправентрикулярная пароксизмальная тахикардия: диагностика и лечение.
Суправентрикулярная пароксизмальная тахикардия –это приступ сердцебиения с частотой сердечных сокращений 140-220 в мин. при сохранении правильной последовательности сердечных сокращений, с источником автоматизма в предсердиях или в АV — соединении.
КЛИНИКА: внезапное начало, ощущение сильного сердцебиения, слабость, головокружение, вегетативные реакции (потливость, дрожь, частые позывы на мочеиспускание, полиурия с низкой удельной плотностью мочи, усиленная перистальтика кишечника), больные часто испытывают чувство страха, иногда присоединяются одышка, боли в области сердца. Объективно: пульс ритмичный, частый, слабого наполнения, дефицита пульса нет; АД снижено; тоны сердца громкие, мелодия ритма маятникообразная (укорачивается пауза между I и II тонами).
ЭКГ-диагностика:
— интервалы RR одинаковые;
— форма комплекса QRS и его продолжительность обычно не изменены;
— иногда удается выявить измененный зубец Р, связанный с желудочковым комплексом (этот признак не обязателен, т.к. Р может наслаиваться на QRS и выявляться толькo с помощью пищеводных отведений ЭКГ) .
Выделяют основные виды суправентрикулярной тахикардиии:
а) реципрокная АV-узловая тахикардия (зубцы Р не видны, скрыты в QRS, т.к. желудочки и предсердия возбуждаются одновременно);
б) реципрокная АV-тахикардия с участием дополнительных путей проведения (зубцы Р позади комплекса QRS в области сегмента SТ);
в) предсердная тахикардия;
г) тахикардия Махейма;
д) хроническая узловая реципрокная тахикардия;
е) тахикардия пучка Гиса;
ж) эктопическая предсердная тахикардия.
Суправентрикулярная пароксизмальная тахикардия встречается при:
— синдроме преждевременного возбуждения желудочков;
— психоневротических расстройствах;
— гормональных и электролитных нарушениях (тиреотоксикоз, гипокалиемия);
— ишемической болезни сердца;
— ревматической болезни сердца, пороках сердца;
— миокардите, эндокардите;
— кардиосклерозе (чаще – постмиокардитическом);
— кардиомиопатиях;
— интоксикации сердечными гликозидами, эуфиллином (теофиллином), бета-адреномиметиками, алкоголем, никотином.
Дифференциальный диагноз проводится:
— между основными видами пароксизмальной суправентрикулярной тахикардии;
— с синусовой тахикардией;
— с пароксизмальной фибрилляцией предсердий;
— с трепетанием предсердий 2:1;
— с пароксизмальной желудочковой тахикардией.
Лечение:
Догоспитальный этап:
А. При нестабильной гемодинамике необходимо экстренное проведение кардиоверсии разрядом от 50 Дж.
Б. Если гемодинамика стабильная:
1. Вагусные пробы: массаж сино-каротидной зоны, проба Вальсальвы и др. (наиболее эффективны при реципрокной АV-тахикардии).
2. При отсутствии эффекта — медикаментозная терапия:
а) если на ЭКГ регистрируется суправентрикулярная тахикардия с нормальными по продолжительности желудочковыми комплексами, то рекомендуется введение:
— АТФ 10-20 мг в/в за 2-5 сек. или верапамила 10 мг за 2 мин;
— новокаинамида 1000-1500 мг (до 17 мг/кг) или пропафенона 2 мг/кг в/в медленно;
б) при регистрации на ЭКГ предположительно суправентрикулярной тахикардии с широкими желудочковыми комплексами восстановление ритма следует начинать с в/в введения:
— лидокаина 120-200 мг;
— АТФ 10 мг в/в за 2-5 сек;
— новокаинамида 1000-1500 мг или пропафенона 2 мг/кг.
Госпитальный этап:
1. Проба Вальсальвы или другие вагусные приемы.
2. Нет эффекта — АТФ 10 мг в/в, за 2-5 сек.
3. Через 2 мин повторить АТФ 20 мг в/в болюсом.
4. При отсутствии эффекта – через 2 мин верапамил 5 мг в/в за 2 мин.
5. Через 15 мин можно повторить введение верапамила 5-10 мг в/в за 2 мин.
6. Нет эффекта – через 20 мин новокаинамид 1000 мг (до 17 мг/кг) в/в со скоростью 50-100 мг/мин или пропафенон 2 мг/кг в/в медленно.
7. Седативная терапия при возбуждении: диазепам 2 мл в/м.
8. Восстановление электролитного баланса: К-Mg-аспарагинат 500 мл 1-2 раза в сутки, скорость введения 15-45 капель в мин в зависимости от индивидуальной переносимости; или глюкозо-инсулино-калиевая смесь в/в капельно.
9. Для восстановления синусового ритма может использоваться чреспищеводная электростимуляция предсердий с частотой 200-250 имп/мин.
Источник
В норме сердечный ритм нестабилен. Он ускоряется при нагрузках и возвращается на прежний уровень, когда это становится возможным. Иногда этого не происходит, тогда врач говорит об аритмии. Наиболее благоприятная ее форма – наджелудочковая тахикардия. Но, как и остальные типы патологии, без соответствующего лечения она изнашивает миокард и приводит к сердечной недостаточности.
Описание
Наджелудочковые (или суправентрикулярные) тахикардии (НЖТ) — это большая группа нарушений сердечного ритма, при которых присутствуют 3 и более последовательных сокращений сердца выше 100 ударов в 1 минуту.
Как следует из названия, источник патологических импульсов, вызывающих аритмию, расположен выше желудочков — в предсердиях, атриовентрикулярном соединении и синоатриальном узле.
НЖТ представляют намного меньшую угрозу для жизни, чем желудочковые тахикардии! Большую опасность имеют не сами тахикардии, а заболевания, на фоне которых они развиваются.
Распространенность сбоя ритма составляет 2.25 на 1000 человек. Преимущественно страдают женщины. Распределение среди возрастных групп (дети, взрослые, пожилые) отличается у каждого отдельного вида НЖТ. Например, синусовую тахикардию (подробнее о ней можно прочесть здесь) часто диагностируют у детей, так же как и синдром ранней реполяризации желудочков. В МКБ наджелудочковые тахиаритмии находятся под кодами I47.0 и I47.1.
Клинические проявления НЖТ самые разнообразные — от абсолютно бессимптомного течения до повторяющихся потерь сознания.
Причины возникновения
Множество причин, способствующих возникновению наджелудочковых тахикардий, можно разделить на 2 группы:
- Внесердечные — внешние факторы, заболевания или состояния, не связанные с сердцем, которые могут запустить аритмию:
- эмоциональный стресс или физическая нагрузка;
- употребление никотина, алкоголя, кофеина, лекарственных средств (сердечные гликозиды, антидепрессанты, мочегонные препараты);
- эндокринологические заболевания — например, гиперфункция щитовидной железы (тиреотоксикоз) или опухоль надпочечников, продуцирующая адреналин и норадреналин (феохромоцитома);
- лихорадка;
- анемия;
- электролитные нарушения — избыток или, наоборот, недостаток некоторых минеральных веществ в крови (калия, натрия, магния, кальция);
- сдвиг кислотно-щелочного баланса (рН крови).
- Внутрисердечные — сюда относятся органические заболевания сердца:
- ишемическая болезнь сердца (ИБС);
- хроническая сердечная недостаточность (ХСН);
- врожденные и приобретенные пороки сердца;
- кардиомиопатии;
- перикардиты;
- постинфарктный кардиосклероз;
- хроническое легочное сердце
Классификация и виды
Существует множество форм и видов НЖТ, разделяющихся по разным признакам. По течению выделяют пароксизмальные (протекают приступообразно) и непароксизмальные (продолжающиеся непрерывно). Также встречаются следующие формы наджелудочковой тахикардии: синусовая, реципрокная, трепетание и фибрилляция предсердий.
Пароксизмальная реципрокная АВ-узловая тахикардия является самой распространенной формой НЖТ среди молодых здоровых людей. Подробнее о том, почему она возникает и как ее лечат, можно прочитать здесь.
Пароксизмальная наджелудочковая тахикардия
Понятие пароксизмальная суправентрикулярная тахикардия включает предсердные (за исключением фибрилляции и трепетания) и предсердно-желудочковые сбои, протекающие приступообразно. Отдельное выделение пароксизмальных форм имеет клиническую значимость, так как эти аритмии представляют большую угрозу для жизни человека, чем непрерывно текущие.
Также объединение обусловлено тем, что все пароксизмальные НЖТ (за исключением синдрома ВПВ) имеют общие черты:
- внезапное появление и такое же внезапное прекращение учащенного сердцебиения;
- более высокая, по сравнению с постоянными НЖТ, частота сердечных сокращений;
- сходная клиническая симптоматика, сопровождающая приступ;
- одинаковые схемы лечения для прекращения аритмии.
Большинство моих пациентов рассказывают, что во время приступа у них появляются резкое сердцебиение, неприятные ощущения, сжатие в области сердца, общая слабость. В более тяжелых случаях, когда из-за нерегулярного сердечного ритма снижается артериальное давление, у больного появляется головокружение, мелькание мушек перед глазами — так называемое предобморочное состояние, а иногда он теряет сознание (обмороки).
Приступ тахикардии также может сопровождаться потливостью, тошнотой, дрожью в теле. Я часто встречаю пациентов, у которых после него учащается мочеиспускание.
Примерно у 10—15 % пациентов во время пароксизма главными симптомами выступают боль в животе, тошнота, рвота и частые позывы к дефекации. Нередко их даже госпитализируют в хирургическое отделение с диагнозом «острый живот».
Многие мои больные вообще не чувствуют каких-либо проявлений нарушения ритма, хотя при снятии кардиограммы у них фиксируется пароксизм наджелудочковой тахикардии.
У пожилых людей, имеющих кардиальную патологию, приступ может вызвать боль в сердце, ухудшение симптомов сердечной недостаточности (одышки, усталости, отеков на ногах), гипотонию, отек легких и шок. У таких больных важно правильно определить источник признаков: часто они страдают большим количеством патологий, каждая из которых может иметь схожие проявления. Как не растеряться? Ключевым моментом является правильный расспрос. Необходимо детализировать каждую жалобу и углубиться в процесс ее происхождения. Не стоит забывать о внешних признаках пациента, которые часто помогают быстро определить основную причину страданий больного.
Предсердная тахикардия (ПТ)
К данному виду относятся НЖТ, при которых источник нарушения ритма находится в предсердиях. В зависимости от количества этих источников различают мономорфные и полиморфные предсердные тахикардии.
Около 10—15 % всех случаев НЖТ представлены ПТ. Небольшие явления ПТ могут наблюдаться и у здоровых людей.
По клиническому течению бывают пароксизмальными и постоянными, чаще встречается пароксизмальная. При постоянной форме человек может не испытывать каких-либо неприятных ощущений.
Преобладающее количество предсердных тахикардий имеет те же причины, что и все аритмии. Иногда они развиваются после операций на предсердиях. Полиморфные ПТ в большинстве случаев возникают при тяжелой бронхолегочной патологии.
Полиморфный вариант является неблагоприятным признаком, повышающим вероятность смертельного исхода. Однако тяжесть ситуации чаще связана не с самой аритмией, а с течением основного заболевания, которое послужило причиной возникновения тахикардии.
Последствия длительного непароксизмального течения ПТ: расширение полостей сердца и ухудшение способности миокарда к нормальному перекачиванию крови.
Признаки на ЭКГ
Все НЖТ имеют общие признаки на кардиограмме:
- увеличенная частота сокращений сердца (ЧСС) — от 100 до 250 в минуту;
Конечно, каждый из видов аритмии имеет свои индивидуальные особенности на пленке. Это происходит, потому что в основе нарушения ритма лежит неадекватная электрическая активность сердца и в каждом случае она разная. Стоит упомянуть о следующих особенностях кардиограмм при НЖТ:
- Перед пароксизмом синоатриальной реципрокной тахикардии обязательно присутствует предсердная экстрасистола.
- Для предсердного типа характерно изменение формы зубца Р (уменьшение амплитуды, деформация, отрицательность). Возможно развитие АВ-блокады I степени, проявляющейся на пленке удлинением интервала P-Q.
- При синдроме ВПВ выявляют три специфических признака: наличие дельта-волны, укорочение интервала P-Q, расширение и деформация комплекса QRS.
- Фибрилляция и трепетание предсердий. Зубцы Р полностью отсутствуют. Вместо них имеются частые крупные волны F (при трепетании) или мелкие беспорядочные волны f.

Иногда бывает так, что наджелудочковая тахикардия на ЭКГ не видна, особенно часто это случается при пароксизмальной форме. Поэтому я почти всегда назначаю своим пациентам холтеровское (суточное) мониторирование ЭКГ.
Для выявления редких НЖТ, имеющих дополнительные пути проведения импульса, проводится специальное внутрисердечное электрофизиологическое исследование. Оно имеет большое значение, так как на основании результатов этого теста определяется необходимость хирургического лечения.
Лечение
Терапия НЖТ преследует 2 цели:
- купирование пароксизмов;
- профилактика возникновения пароксизмов.
Согласно протоколу профессионального стандарта, алгоритм купирования НЖТ следующий: вагусные приемы → электрическая кардиоверсия → медикаментозная кардиоверсия.
Для снятия приступа наджелудочковой тахикардии очень эффективны так называемые вагусные пробы, которые действуют по принципу механического или рефлекторного раздражения блуждающего нерва, что замедляет сердечный ритм. Различают следующие техники:
- проба Вальсальвы — натуживание лица с раздуванием щек в течение 20—30 секунд после максимального вдоха;
- массаж каротидного синуса — сильное надавливание и массирование сонной артерии в районе угла нижней челюсти;
- проба Ашнера — надавливание на закрытые глазные яблоки в течение 5 секунд;
- холодовая — умывание лица или окунание головы в холодную воду;
- насильственный вызов рвотного рефлекса — посредством стимуляции корня языка;
- быстрый и сильный кашель.
В своей практике я предпочитаю пробу Вальсальвы как наиболее безопасную.
Если же после вышеприведенных манипуляций приступ продолжается, применяется воздействие электрическим током при помощи наружной кардиоверсии или чреспищеводной стимуляции.
В случае неэффективности этих мер или невозможности их выполнения ввиду отсутствия соответствующего оборудования я прибегаю к внутривенному введению следующих антиаритмических лекарственных средств (ЛС):
- «Трифосаденин» («АТФ»);
- «Верапамил», «Дилтиазем»;
- «Пропранолол», «Эсмолол», «Соталол»;
- «Амиодарон»;
- «Прокаинамид».
Для профилактики возникновения приступов наибольшей эффективностью обладает операционный (хирургический) метод — радиочастотная абляция (РЧА), которая заключается в разрушении аритмогенного участка сердца высокочастотным воздействием тока. Данный метод противопоказан при беременности, так как предполагает рентгеновское облучение.
Для медикаментозного предупреждения пароксизмов используются те же препараты, что и для купирования приступа, только применяются они в виде таблеток, а не уколов.
Критерием того, что лечение наджелудочковой тахикардии прошло успешно, является прекращение приступов.
Эффективны ли народные методы лечения
В интернете можно найти самые разнообразные рецепты народной медицины для лечения любых видов аритмий, в том числе и НЖТ. Однако стоит знать, что на сегодняшний день не получено достоверных данных о какой-либо эффективности нетрадиционных методов терапии.
Более того, многие травы обладают фармакологической несовместимостью с антиаритмическими препаратами, т. е. при совместном применении может снизиться эффективность или, наоборот, увеличиться вероятность побочных эффектов лекарства. Поэтому использование методов народной медицины может быть не только бесполезно, но еще и вредно.
В своей практике я часто встречаю пациентов, которые не доверяют традиционным методам лечения. Их сложно простимулировать к приему жизненно необходимых лекарств. В таких случаях я прибегаю к уловкам, разрешив им употреблять желаемые народные средства (оговоренные со мной, естественно), но только в комплексе с нужными таблетками. Народная медицина полна рецептов с использованием сборов, настоек и отваров. О том, как травами лечат аритмию можно прочесть здесь.
Советы специалиста
В профилактике приступов НЖТ важную роль играет устранение причины. Поэтому я настоятельно рекомендую своим пациентам бросить курить, ограничить употребление кофе, алкоголя, избегать сильного стресса и чрезмерных физических нагрузок. Также необходимо провести обследование на предмет выявления заболевания, которое могло спровоцировать развитие аритмии, и его грамотное лечение (ИБС, ХСН, диффузный токсический зоб и т. д.). Важно помнить, что тахикардия является либо нормальной реакцией организма на стресс, либо симптомом поражения сердца. Для этого важен факт наблюдения за собой и своим ритмом. Если вы замечаете повышение частоты приступов, запишитесь на консультацию к врачу, предварительно для себя отметив, в каких состояниях появляется тахикардия.
В тех случаях, когда очевидной связи нет, доктор порекомендует вам пройти обследования. Первоочередным шагом в решении проблемы патологической тахикардии будет избавление от любых факторов, способных вызвать ее у здорового человека, то есть, стрессов. Сохраняйте спокойствие и берегите себя – важный совет в лечении нарушений ритма.
Клинический случай
Ко мне на прием в поликлинику пришла женщина 34 лет с жалобами на приступы учащенного сердцебиения, сопровождающиеся ощущением дурноты и небольшим головокружением. Данные симптомы стали беспокоить больную около 2 месяцев назад. Также женщина отметила, что в последнее время стала раздражительной, ухудшился сон. При общем осмотре были обнаружены нерегулярный пульс и увеличение щитовидной железы.
Пациентке выполнена ЭКГ, на которой не было зафиксировано патологических изменений. Пациентка направлена на консультацию к кардиологу и эндокринологу. Кардиолог провел холтеровское мониторирование ЭКГ, на котором обнаружились пароксизмы мономорфной предсердной тахикардии с ЧСС до 160/мин. Назначенные эндокринологом УЗИ и гормоны щитовидной железы показали признаки аутоиммунного тиреоидита — диффузное увеличение ЩЖ, снижение уровня ТТГ, высокие концентрации Т4 и антител к ТПО.
Выставлен диагноз «тиреоидит Хашимото, тиреотоксическая фаза, пароксизмальная ПТ». Выписаны бета-блокаторы для урежения ЧСС, показано дальнейшее наблюдение у эндокринолога для контроля гормонального фона и заместительной терапии.
Источник
