Стеноз бцс код по мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: I65,2 Закупорка и стеноз сонной артерии.
I65.2 Закупорка и стеноз сонной артерии
Описание
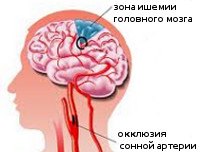
Окклюзия сонных артерий. Частичная или полная обтурация просвета каротидных артерий, кровоснабжающих головной мозг. Может иметь бессимптомное течение, но чаще проявляется повторными ТИА, клиникой хронической церебральной ишемии, ишемическими инсультами в бассейне средней и передней мозговых артерий. Диагностический поиск при окклюзии сонных артерий направлен на установление места, генеза и степени обтурации. Он включает УЗДГ каротидных сосудов, церебральную ангиографию, магнитно-резонансную ангиографию, КТ или МРТ головного мозга. Наиболее эффективно хирургическое лечение, заключающееся в эндартерэктомии, стентировании пораженного участка артерии или создании обходного сосудистого шунта.
Дополнительные факты
Современные исследования в области неврологии показали, что у большинства пациентов, страдающих ишемией головного мозга, поражены экстракраниальные (внечерепные) отделы кровоснабжающих мозг сосудов. Интракраниальные (внутричерепные) изменения сосудов выявляются в 4 раза реже. При этом окклюзия сонных артерий составляет около 56% случаев церебральной ишемии и обуславливает до 30% инсультов.
Окклюзия сонных артерий может носить частичный характер, когда происходит лишь сужение просвета сосуда. В таких случаях чаще применяется термин «стеноз». Полная окклюзия представляет собой обтурацию всего поперечника артерии и при остром развитии зачастую приводит к возникновению ишемического инсульта, а в некоторых случаях — к внезапной смерти.

I65.2 Закупорка и стеноз сонной артерии
Причины
Наиболее часто встречающимся этиологическим фактором окклюзии каротидных артерий выступает атеросклероз. Атеросклеротическая бляшка располагается внутри на сосудистой стенке и состоит из холестерина, жиров, клеток крови (преимущественно тромбоцитов). По мере роста атеросклеротическая бляшка может вызвать полную окклюзию каротидной артерии. На поверхности бляшки возможно образование тромба, которой с током крови продвигается дальше по сосудистому руслу и становиться причиной тромбоза интракраниальных сосудов. При неполной окклюзии оторваться от сосудистой стенки может сама бляшка. Тогда она превращается в эмбол, способный привести к тромбоэмболии церебральных сосудов более мелкого калибра.
Обтурацию сонных артерий могут вызвать и другие патологические процессы сосудистой стенки, например, при фибромышечной дисплазии, болезни Хортона, артериите Такаясу, болезни мойя-мойя. Травматическая окклюзия каротидных артерий развивается в результате ЧМТ и обусловлена образованием субинтимальной гематомы. К прочим этиофакторам относят гиперкоагуляционные состояния (тромбоцитоз, серповидно-клеточную анемию, антифосфолипидный синдром), гомоцистинурию, кардиогенную эмболию (при клапанных приобретенных и врожденных пороках сердца, бактериальном эндокардите, инфаркте миокарда, мерцательной аритмии с образованием тромбов), опухоли.
Способствующими стенозу и обтурации каротидных артерий факторами выступают: особенности анатомии данных сосудов (гипоплазия, извилистость, кинкинг), сахарный диабет, курение, неправильное питание с повышенным содержанием животных жиров в рационе, ожирение и пр.
Симптомы
Клиника обтурации сонных артерий зависит от локализации поражения, скорости развития окклюзии (внезапно или постепенно) и степени развития сосудистых коллатералей, обеспечивающих альтернативное кровоснабжение тех же участков головного мозга. При постепенном развитии окклюзии происходит перестройка кровоснабжения за счет коллатеральных сосудов и некоторая адаптация мозговых клеток к сложившимся условиям (пониженному поступлению питательных веществ и кислорода); формируется клиника хронической ишемии головного мозга. Двусторонний характер обтурации имеет более тяжелое течение и менее благоприятный прогноз. Внезапная окклюзия каротидных артерий как правило приводит к ишемическому инсульту.
В большинстве случаев окклюзия сонных артерий манифестирует транзиторной ишемической атакой (ТИА) — преходящим расстройством церебрального кровообращения, длительность которого, в первую очередь, зависит от степени развития сосудистых коллатералей пораженной зоны головного мозга. Наиболее типичными симптомами ТИА в каротидной системе являются моно- или гемипарезы и нарушения чувствительности на противоположной стороне (гетеролатерально) в сочетании с монокулярными расстройствами зрения на стороне поражения (гомолатерально). Обычно началом атаки служит возникновение онемения или парестезии половины лица и пальцев кисти, развитие мышечной слабости во всей руке или только в ее дистальных отделах. Зрительные нарушения варьируют от ощущения пятен перед глазами до значительного снижения остроты зрения. В отдельных случаях возможен инфаркт сетчатки, запускающий развитие атрофии зрительного нерва. К более редким проявлениям ТИА при обтурации сонных артерий относятся: дизартрия, афазия, лицевой парез, головная боль. Отдельные пациенты указывают на головокружение, дурноту, нарушения глотания, зрительные галлюцинации. В 3% случаев наблюдаются локальные судороги или большие эпиприступы.
По различным данным риск ишемического инсульта в течение 1-го года после появления ТИА составляет от 12 до 25%. Примерно у 1/3 пациентов с окклюзией сонных артерий инсульт происходит после одной или нескольких ТИА, у 1/3 он развивается без предшествующих ТИА. Еще 1/3 составляют пациенты, у которых ишемический инсульт не наблюдается, а продолжают происходить ТИА. Клиническая картина ишемического инсульта сходна с симптомами ТИА, однако она имеет непреходящее течение, т. Е. Неврологический дефицит (парез, гипестезия, зрительные расстройства) не проходит со временем и может уменьшится только в результате своевременного адекватного лечения.
В некоторых случаях проявления окклюзии не имеют резкого начала и являются настолько невыраженными, что очень трудно предположить сосудистый генез возникших проблем. Состояние пациента при этом зачастую трактуется как клиника церебральной опухоли или деменции. Отдельные авторы указывают на то, что раздражительность, депрессия, спутанность сознания, гиперсомния, эмоциональная лабильность и деменция могут развиться в результате окклюзии или микроэмболии ВСА на доминантной стороне или с обеих сторон.
Обтурация общей сонной артерии встречается лишь в 1% случаев. Если она развивается на фоне нормальной проходимости НСА и ВСА, то коллатерального кровотока, идущего через НСА в ВСА оказывается достаточно, чтобы избежать ишемического поражения мозга. Однако, как правило, атеросклеротические изменения сонных артерий имеют многоуровневый характер, что приводит к возникновению описанных выше симптомов окклюзии.
Диагностика
В диагностике, наряду с неврологическим обследованием пациента и изучением данных анамнеза, основополагающее значение имеют инструментальные методы исследования сонных артерий. К наиболее доступному, безопасному и достаточно информативному методу относится УЗДГ сосудов головы и шеи. При окклюзии каротидных артерий УЗДГ экстракраниальных сосудов обычно выявляет ускоренный ретроградный кровоток по поверхностным ветвям НСА. В условиях окклюзии кровь по ним движется к глазной артерии, а через нее к ВСА. В ходе УЗДГ проводят пробу со сдавлением одной из поверхностных ветвей НСА (чаще височной артерии). Уменьшение кровотока по глазной артерии при пальцевом сдавлении височной артерии указывает на окклюзию ВСА.
Ангиография церебральных сосудов позволяет точно определить уровень окклюзии сонных артерий. Однако из-за опасности осложнений она может проводиться только в затруднительных диагностических случаях или непосредственно перед осуществлением хирургического лечения. Отличной и безопасной заменой ангиографии стала МРА — магнитно-резонансная ангиография. На сегодняшний день во многих клиниках МРА в сочетании с МРТ головного мозга являются «золотым стандартом» диагностики окклюзии сонных артерий.
Ишемическое поражение церебральных структур визуализируется при помощи МРТ или КТ головного мозга. При этом наличие «белой» ишемии указывает на постепенный атеросклеротический характер обтурации каротидных артерий, а ишемия с геморрагическим пропитыванием — на эмболический тип поражения. Следует также учитывать, что примерно у 30% пациентов с ишемическим инсультом в первые дни очаговые изменения в тканях мозга не визуализируются.
Лечение
В отношении окклюзии сонных артерий возможно применение различных хирургических тактик, выбор которых зависит от вида, уровня и степени обтурации, состояния коллатерального кровообращения. В случаях, когда операцию выполняют спустя 6-8ч от начала прогрессирующего ишемического инсульта, летальность пациентов доходит до 40%. В связи с этим оперативное лечение целесообразно до развития инсульта и имеет профилактическое значение. Как правило, оно проводится в промежутках между ТИА при стабилизации состояния пациента. Хирургическое лечение осуществляется преимущественно при экстракраниальном типе окклюзии.
Среди показаний к хирургическому лечению стенозирования и обтурации каротидных артерий выделяют: недавно перенесенную ТИА, завершившийся ишемический инсульт с минимальными неврологическими нарушениями, бессимптомную окклюзию шейного участка ВСА более 70%, существование источников эмболии в экстракраниальных артериях, синдром недостаточного артериального кровоснабжения головного мозга.
При частичной окклюзии сонных артерий операциями выбора являются: стентирование и каротидная эндартерэктомия (эверсионная или классическая). Полная обтурация сосудистого просвета является показанием для создания экстра-интракраниального анастомоза — нового пути кровоснабжения, в обход окклюзированного участка. При сохранности просвета ВСА рекомендовано подключично-общесонное протезирование, при ее обтурации — подключично-наружнесонное протезирование.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Атеросклероз – это мультифокальное заболевание, которое может проявить себя абсолютно непредсказуемо. Эта патология имеет множество масок других заболеваний, что крайне усложняет ее своевременную диагностику. А ведь даже банальная головная боль – может быть первым признаком болезни.
Сегодня мы поговорим про атеросклероз БЦА (брахиоцефальных артерий) – что это такое, какой код по МКБ 10 соответствует этой патологии, а также какие основные ее основные симптомы и лечение.

Что такое атеросклероз БЦА
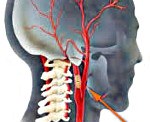
Брахиоцефальный ствол – это часть системы кровотока верхней половины тела. Он ответвляется от аорты и далее расходится на три артериальные веточки:
- Правую подключичную. Эта артерия имеет огромное число ответвлений и питает кровью часть спинного мозга, оболочку затылочных долей головного мозга, щитовидную железу, диафрагму, мышцы груди, спины и шеи, слизистую оболочку гортани. Также от нее отходят и добавочные бронхиальные артерии, которые кровоснабжают бронхи и обеспечивают нормальную работу легких.
- Правую позвоночную. Эта брахиоцефальная ветвь участвует в кровоснабжении спинного мозга, внутреннего уха, головного мозга и мозжечка.
- Правую сонную. Она разделяется еще на две — наружную и внутреннюю – кровоснабжает все мышцы и кожу лица, передние отделы головного мозга. Кроме того, в этой артерии находятся рецепторы, регулирующие артериальное давление.

Теперь, зная насколько важным является брахиоцефальный отдел сосудистой системы, становится понятно, почему его патология настолько опасна. Ведь дефицит прохождения крови даже по одной из артериальных веточек может вызвать тяжелые последствия.
Атеросклероз брахиоцефальных сосудов – это поражение артерий холестериновыми отложениями. Из-за длительного и стабильно высокого уровня свободного вредного холестерина в кровотоке, происходит его депонирование в эндотелиальных слоях сосудов. В очагах поражения возникает воспалительный процесс, при котором образуются пенистые клетки. Этот клон клеток в дальнейшем формирует основу атеросклеротической бляшки.
Атеросклероз БЦА по международной классификации МКБ 10 имеет код 170.8.
Причины развития и факторы риска
Атеросклероз – это полиэтиологическое заболевание. Другими словами, этому заболеванию подвержены в первую очередь люди, входящие в группы риска.
Рассмотрим ряд самых распространенных факторов, способных вызвать атеросклероз БЦА:
- Генетическая детерминированность. Многолетние научные исследования показали, что атеросклероз наследуется из поколения в поколение. Однако аллель гена не доминантная, и если кто-то из ваших родственников болел атеросклерозом брахиоцефальных сосудов – это не приговор, и не означает, что атеросклероз обязательно коснется и вас. Отличие лишь в том, что при таком анамнезе, холестериновая патология может развиться быстрее и тяжелее.
- Вредные привычки. В их число относятся табакокурение и злоупотребление спиртным.
- Хронические болезни печени, при которых нарушается метаболизм и циклы превращения липидов.
- Эпизоды повышенного артериального давления, гипертоническая болезнь. При этих состояниях снижаются эластические свойства сосудистой стенки, а на пораженные участки оказывается еще большее давление. Таким образом, сосудистая стенка на начальной стадии еще обширнее пропитывается мелкими молекулами липопротеидов.
- Неправильное питание. Один из главных факторов риска возникновения атеросклероза брахиоцефальных артерий, несмотря на то, что он гемодинамически незначимый. Из-за избытка в рационе липидов животного генеза, организм не успевает их выводить. Излишнее их накопление в организме вызывает повышение уровня холестерина в крови и запуск атеросклеротического патогенеза.
- Гиподинамия. Аналогично с несбалансированным рационом, важный фактор. При низкоактивном стиле жизни организм тратит минимум энергии. А как известно, жиры – это основной ее источник, и холестерин не исключение. Если человек мало двигается, липиды расходуются медленно и постепенно накапливаются в организме. Очень часто гиподинамия дополняется предыдущим пунктом, что в разы уменьшает шансы обойти атеросклероз стороной.
- Возраст. В пожилом возрасте функциональные способности организма постепенно снижаются, эластичность сосудов падает, а метаболические механизмы могут давать периодические сбои. В группу риска по поражению брахиоцефальных артерий обычно относят людей, старше 50-55 лет.
Симптомы и признаки развития патологии
При локализации очага поражения в брахиоцефальном стволе и его веточках, различают две основные формы болезни. Это – атеросклероз внечерепных отделов брахиоцефальных артерий со стенозированием и нестенозирующая форма поражения экстракраниальных отделов. Отличаются они степенью закрытия сосуда: до 50% — нестенозирующий брахиоцефальный атеросклероз, а стеноз свыше 50% — стенозирующий.
Стенозирующий вариант течения болезни свойственен отложением холестерина в форме бугорков. Постепенно, они растут в размерах и вызывают стеноз устья сосуда (облитерирующий атеросклероз). Проявляется характерными выраженными эхопризнаками. Течение быстрое, из-за стеноза просвета, кровообращение нарушается и увеличивается риск таких тяжелых осложнений, как инсульты и прочие процессы ишемического типа. При развитии одного из возможных осложнений, клиническая картина брахиоцефального поражения будет выглядеть следующим образом:
- Резко выраженная цефалгия, головокружение. Может сопровождаться сильной тошнотой и рвотными позывами. Рвота облегчения не вызывает.
- Режущая глазная боль
- Редко может сопровождаться судорожным синдромом
- Расстройства сознания – обморок, полуобморочное состояние, оглушенность, сонливость.
Читайте также: Что такое стенозирующий атеросклероз?
Нестенозирующая форма характеризуется бугорками, имеющими продольную локализацию. Этот вид болезни протекает без системного дефицита кровотока. Эхо признаки нестенозирующего атеросклероза брахиоцефальных сосудов либо отсутствуют, либо абсолютно незначительны. Его отличие заключается в медленном, коварном течении. Осложнения не грозят высокой степенью летальности, но может развиться деменция или энцефалопатия.
Читайте также: Что такое нестенозирующий атеросклероз?
Главные симптомы развития этой формы брахиоцефальной патологии:
- Головокружения, особенно после интенсивных физических нагрузок и вращения головы.
- Ощущение шума в ушах
- Приступообразные цефалгии
- Снижение остроты зрения и остроты слуха
- Нарушение когнитивных способностей и памяти
- Локальные кожные проявления на правой руке – покалывание, онемение.
Диагностика заболевания
Основной метод выявления ранних стадий атеросклероза любой локализации – это липидограмма. В анализе будут видны сдвиги липопротеидов низкой и очень низкой плотности, будут повышены триглицериды.
Кроме типичных лабораторных способов диагностики, диагноз «атеросклероз БЦА» устанавливается по итогам следующих исследований:
- МРТ – ангиография без введения контраста.
- УЗИ БЦА – сканирование сосудов.
- Ангиографическое исследование с контрастированием.
Эти методы диагностики позволят выявить точную локализацию очага поражения, общее состояние сосудов, стадию развития атеросклероза, его выраженность и форму. На основании результатов формируется подход и тактика лечения, а в дальнейшем контролируется его эффективность.
Методы лечения атеросклероза брахиоцефальных артерий
Для успешности лечения атеросклероза брахиоцефальных артерий, оно должно быть индивидуальным и комплексным. Более, чем в 70% случаев, причиной развития патологии становятся неправильное питание и гиподинамия. Поэтому в условиях терапии, пациентам показаны дозированные физические нагрузки, ЛФК, составляется ежедневный рацион приема пищи, из меню вычеркиваются продукты высокой жирности, добавляется больше клетчатки, нежирной рыбы, богатой Омега-3, овощи и фрукты.
Следует модифицировать свой образ жизни – снизить до минимума количество стрессов, отказаться от табакокурения и употребления алкоголя, придерживаться правильного питания, питьевого режима и строго соблюдать указания лечащего врача.

Читайте также: Питание при атеросклерозе: правила и популярные диеты
Медикаментозное
На нашем фармацевтическом рынке представлено обилие гипохолестериновых препаратов. Чаще всего во врачебных назначениях при брахиоцефальном поражении фигурируют статины и фибраты. Наиболее популярными в линейке статинов являются Аторвастатин, Крестор, Ливазо, Липримар, Торвакард, в линейке фибратов – Фенофибрат, Гемфиброзил. В дополнение к ним назначаются антиагреганты, антикоагулянты и препараты, улучшающие кровообращение.
Народные средства
Нетрадиционная медицина при атеросклеротическом процессе в брахиоцефальных артериях выступает в роли дополнения к основной терапии и допустима только с разрешения специалиста. Народные средства включают в себя рецепты из чеснока, лимона, меда, различных фитосборов, которые хорошо помогают в профилактике образования холестериновых бляшек.
Хирургическое вмешательство
Оперативное лечение может быть показано при запущенном течении стенозирующей формы атеросклероза. По медицинским показаниям может проводиться шунтирование или постановка артериального протеза на пораженный участок сосуда.
Профилактика болезни
В качестве профилактики атеросклероза, рекомендуется следить за своим питанием, уменьшить объем вредной жирной пищи и вести здоровый образ жизни – он не должен быть малоподвижным и в нем не должно быть места стрессам и вредным привычкам.
При любом виде атеросклероза, его раннее выявление – залог успешного лечения. Чем раньше выявляются отклонения в липидном балансе, тем благоприятнее прогноз жизни. Можно вовремя остановить патогенетический механизм и не допустить тяжелые осложнения. Для этого рекомендуется регулярно проходить обследования и сдавать анализы (липидограммы) – для здорового человека не реже, чем раз в 3 года, а для людей из групп риска – ежегодно.
Источник
