Стафилококковый синдром обожженной кожи причина
Определение
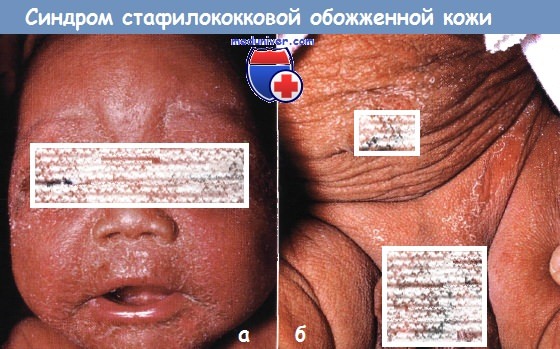
Стафилококковый синдром обваренной (ошпаренной) кожи – это острое тяжелое поражение кожи, вызываемое экзотоксином золотистого стафилококка II фагогруппы, 71 (реже 55) фаготипа, которое клинически проявляется распространённой отслойкой эпидермиса на уровне зернистого слоя с образованием болезненных эрозий (пузырей), напоминающих ожог II степени.
Синонимы
эксфолиативный дерматит новорожденных Риттера фон Риттерсхайна, стафилококковый синдром Лайелла, Staphylococcal scalded-skin syndrome (SSSS).
Эпидемиология
Возраст: встречается почти исключительно у детей, как правило, до 5 лет, редко – у взрослых с иммунодефицитом. Пол: не имеет значения.
Анамнез
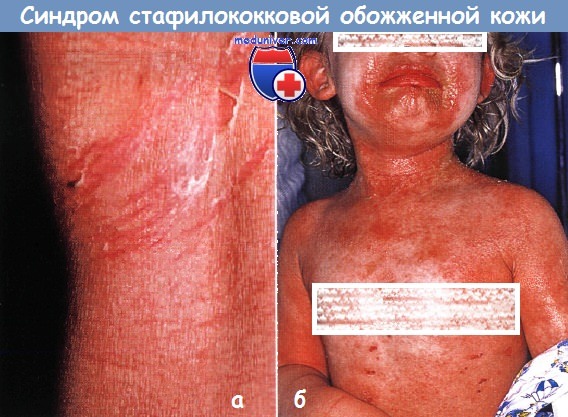
Заболевание начинается с появления сливной эритемы, преимущественно в складках и вокруг естественных отверстий, которая быстро увеличивается в размерах, захватывая практически всю кожу ребёнка, последняя становится болезненной и шероховатой, напоминая наждачную бумагу, и вскоре начинает отслаиваться при малейшем прикосновении. Образуются обширные мокнущие эрозии, иногда встречаются вялые пузыри. Ребенка невозможно взять на руки, поскольку эрозии очень болезненны, клиническая картина напоминает распространенный ожог II степени.
Течение
острое начало с последующим быстрым самостоятельным разрешением в течение 1-2 недель, иногда возможен летальный исход (у новорождённых летальность составляет около 3%, у взрослых – 50%).
Этиология
причиной заболевания является S. aureus II фагогруппы, 71 (реже 55) фаготипа, вырабатывающий эксфолиативный (эпидермолитический) экзотоксин или эксфолиатин, вызывающий поражения кожи. Существуют два типа эксфолиативного токсина: А и В, которые образуются в первичном очаге инфекции (гнойный конъюнктивит, ринит, омфалит и др.) и далее поступают в кровь, а с кровью разносятся в кожу. Источниками инфекции (S. aureus) является медперсонал или родильницы.
Предрасполагающие факторы
- приём (наружное применение) глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- ОРЗ в Анамнезе;
- пиодермии в анамнезе;
- пиодермии у членов семьи;
- травматизация (повреждение) кожи;
- расчёсывание кожи;
- общее истощение (гиповитаминоз);
- наркомания;
- алкоголизм;
Жалобы
На наличие распространенных болезненных высыпаний на коже, сопровождающихся отслойкой эпидермиса с образованием мокнущих эрозий, повышенную ранимость кожи к действию механических факторов, симптомы общей инфекционной интоксикации (повышение температуры тела, общая слабость, недомогание, головная боль), иногда – увеличение регионарных лимфоузлов.
Дерматологический статус
процесс поражения кожи носит универсальный или распространённый характер, элементы сыпи сливаются.
Элементы сыпи на коже
- воспалительные пятна красного или розового цвета, которые увеличиваются по периферии, сливаются друг с другом с тенденцией к формированию эритродермии, при диаскопии (надавливании прозрачным стеклом) пятно исчезает полностью. В дальнейшем на поверхности пятен возникают вялые пузыри или происходит отслойка эпидермиса с образованием поверхностных эрозий;
- вялые пузыри с серозным содержимым, сливающиеся друг с другом, располагающиеся на фоне гиперемированной кожи. Периферический симптом Никольского (отслойка эпидермиса с образованием эрозии при трении пальцем здоровой кожи вблизи пузырей) – резко положительный. Краевой симптом Никольского (отслойка эпидермиса на значительное расстояние при потягивании его обрывков по краю эрозии) – положительный. Симптом груши (свисание содержимого пузыря при вертикальном положении тела, по форме напоминающее грушу) может быть как положительным, так и отрицательным. Симптом Асбо-Хансена (увеличение площади пузыря при надавливании на его покрышку) – отрицательный. В дальнейшем пузыри достаточно быстро вскрываются с образованием эрозий, а их содержимое подсыхает в корки;
- медово-жёлтого цвета корки, образующиеся после вскрытия пузырей, располагающиеся на фоне воспалённой кожи;
- распространённые болезненные эрозии красного цвета, возникающие после отслойки эпидермиса или вскрытия пузырей, обильно отделяющие серозный экссудат. Эрозии в дальнейшем разрешаются бесследно;
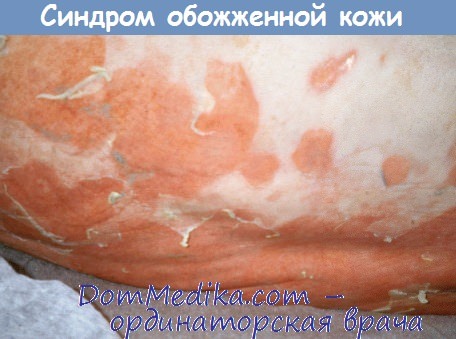
- крупнопластинчатое шелушение, возникающее в период разрешения на фоне незначительно гиперемированной кожи, образующиеся при этом чешуйки имеют серовато-белый цвет и снимаются пластами.
Элементы сыпи на слизистых
красной кайме губ:
- воспалительное пятно красного или розового цвета, захватывающее, как правило, губы и кожу вокруг рта и исчезающее при диаскопии (надавливании на него прозрачным стеклом). Пятно имеет равномерную окраску, ровные или фестончатые края, в дальнейшем оно увеличивается в размерах и на его поверхности появляются вялые пузыри, быстро подсыхающие в корки;
- едва заметные пузыри с вялой покрышкой и серозным содержимым, возникающие на фоне воспалённой кожи, размерами не более 1-2 см в диаметре, быстро вскрывающиеся и подсыхающие с образованием корок серого или жёлто-серого цвета;
- эрозии, возникающие на месте отторгающихся корок или вскрывающихся пузырей и разрешающиеся бесследно;
- иногда возникают болезненные трещины на фоне эрозий и корок, которые впоследствии разрешаются бесследно;
- корки медово-жёлтого или желтовато-серого цвета, располагающиеся на фоне воспаленной (реже – неизменённой) красной каймы губ, по удалении корок возникают поверхностные эрозии.
Придатки кожи
не изменены.
Локализация
высыпания могут появляться на любом участке кожи, наиболее часто – на лице (включая красную кайму губ), шее, спине, пояснице, в крупных складках тела, на сгибательных поверхностях верхних и нижних конечностей.
Дифференциальный диагноз
Листовидная пузырчатка, буллёзная токсикодермия, ожог II степени, синдром Лайелла, сифилитическая пузырчатка новорожденных, буллезный эпидермолиз.
Сопутствующие заболевания
лимфаденопатия регионарных лимфатических узлов, носительство S. аureus, менингит, гнойный конъюнктивит, пиодермии, сепсис, омфалит, сахарный диабет, синдром (болезнь) Кушинга, анемия, болезнь Ходжкина (лимфогранулематоз), атопический дерматит, гипергидроз, ВИЧ-инфекция, иммунодефицитные состояния (не ВИЧ-обусловленные), состояние после трансплантации органов и тканей, почечная недостаточность (нахождение на гемодиализе), очаги хронической инфекции (хронический синуит, хронический отит, аднексит, тонзиллит зубные гранулёмы, хронические пиодермии).
Диагноз
основан на характерной клинической картине заболевания, включая положительный периферический симптом Никольского, соответствующем возрасте пациентов, а также тяжёлом общем состоянии заболевших, результатах микробиологических исследований.
Патогенез
Эксфолиатин, являющийся серинпротеазой, связывает десмоглеин 1, вызывая акантолиз в зернистом слое эпидермиса и отслойку поверхностных слоёв кожи. Существуют два типа эксфолиативного токсина: А и В. Эксфолиатин А вызывает буллезное импетиго, а эксфолиатин В является основной причиной стафилококкового синдрома обваренной кожи. Эксфолиатины образуются в первичном очаге инфекции (гнойный конъюнктивит, ринит, омфалит и др.), а затем гематогенным путём заносятся в кожу, вызывая её поражение. Стафилококковый синдром обваренной кожи встречается в основном у детей младше 5 лет, что связано с незрелостью иммунной системы (отсутствием антистафилококковых антител), у взрослых он может наблюдаться на фоне выраженного иммунодефицита и почечной недостаточности.
Источник
Стафилококковый синдром обожженной кожи (ССОБ) — диагностика, лечение
Стафилококковый синдром обожженной кожи (ССОБ) — заболевание, вызванное действием токсинов и характеризующееся развитием эритемы и распространенной отслойкой поверхностных слоев эпидермиса.
Обратите внимание! В целом кожные очаги стерильны; стафилококки можно обнаружить в мазке, взятом с конъюнктивы, из носоглотки или перианальной области.
Синонимы: пузырчатка новорожденных, болезнь Риттера.
Эпидемиология стафилококкового синдрома обожженной кожи
Возраст: новорожденные, дети младше 6 лет.
Пол: мальчики страдают в два раза чаще.
Этиология: S. aureus фагогруппы II (типы 3А, 3С, 5S или 71).
Патофизиология стафилококкового синдрома обожженной кожи
Стафилококковый синдром обожженной кожи (ССОБ) встречается преимущественно у новорожденных и детей, потому что у большинства людей после 10 лет начинают вырабатываться стафилококковые антитела или повышается способность ограничивать распространение и метаболизировать стафилококковый экзотоксин, что ограничивает генерализованную диссеминацию токсина. У новорожденных и детей в полости носа, конъюнктиве или в области пупка выявляются колонии S.aureus, однако клинические проявления отсутствуют.
Некоторые штаммы могут продуцировать эксфолиативные токсины (ЕТА: кодируемый хромосомой и ЕТВ: кодируемый плазмидой), которые гематогенно транспортируются в кожу. Эксфолиативные токсины являются серинпротеазами которые связывают человеческий десмоглеин 1, вызывающий акантолиз и внутриэпидермальное расщепление в зернистом слое, что приводит к генерализованной отслойке поверхностных слоев эпидермиса.
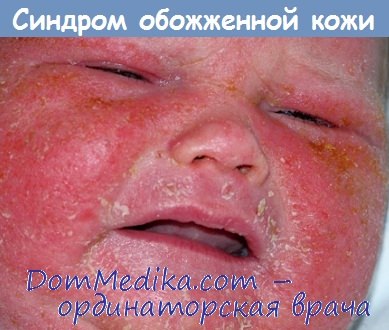
Анамнез стафилококкового синдрома обожженной кожи. Стафилококковый синдром обожженной кожи (ССОБ) начинается с лихорадки, недомогания и эритемы в области головы и шеи, которая прогрессирует в генерализованные скарлатиниформные болезненные высыпания. Дети становятся раздражительными и плачут. На коже образуются пузыри, эпидермис отслаивается (что придает телу «ошпаренный» вид). Как правило, отслойка начинается на сгибательных поверхностях и через 1-2 дня кожа отслаивается полностью.
Шелушение продолжается в течение 3-5 дней, процесс реэпителизации занимает от 10 до 14 дней. При адекватном лечении кожные покровы заживают без образования рубцов.
Клиника стафилококкового синдрома обожженной кожи
Тип высыпаний: пятна, папулы, пузыри, десквамация.
Цвет: розовый, красный.
Пальпация: положительный симптом Никольского.
Локализация: высыпания начинаются на коже лица, шеи, подмышечных впадин, паховых складок, генерализация процесса происходит через 24-48 часов.
Слизистые оболочки: обычно не поражаются.
Общие проявления стафилококкового синдрома обожженной кожи. Лихорадка. Недомогание, раздражительность, плач.
Дифференциальный диагноз проводят с солнечным ожогом, болезнью Кавасаки, буллезным импетиго, вирусной экзантемой, синдромом токсического шока, реакцией трансплантат против хозяина, токсическим эпидермальным некролизом, многоформной эритемой и другими пузырными дерматозами.
Лабораторная диагностика стафилококкового синдрома обожженной кожи
Патогистология: нарушение межклеточных связей в зернистом слое, отсутствие воспалительных клеток, микроорганизмов. Замороженные образцы на «желе-роллах» (образцы, взятые посредством накручивания отторгающихся участков кожи с помощью деревянной палочки, обмотанной ватным тампоном; при этом наблюдается нарушение межклеточных связей в зернистом слое, что используется для быстрого распознавания ССОБ). Латексная агглютинация, двойная иммунодиффузия или ELISA позволяют идентифицировать токсины при ССОБ.
Окраска по Граму: при окраске по Граму (взятие материала производится в области пупка, из носовой полости, глотки, с конъюнктивы, из кала и т.д.) обнаруживаются грам-положительные кокки.
Течение и прогноз стафилококкового синдрома обожженной кожи
Проведение адекватной антибиотикотерапии позволяет достичь заживления без образования рубцов в течение 3-5 дней. Летальность у детей составляет 3%, у взрослых — 50% и почти 100% у взрослых с сопутствующими заболеваниями (хроническая почечная недостаточность или иммуносупрессия).
Лечение стафилококкового синдрома обожженной кожи
Лечение при ССОБ зависит от раннего распознавания заболевания и идентификации первичного инфекционного агента. При выявлении S. aureus необходимо остановить выработку токсина. Препаратами выбора являются бета-лактамаза-устойчивые антибиотики, такие как диклоксациллин, клоксациллин или цефалексин, которые назначаются минимум на 7 дней.
Местная терапия для уменьшения болезненности и зуда включает очищающие ванны и компрессы, смягчающие средства (вазелин, сульфадиазин серебра) или средства с антибиотиками (мупироцин).
— Читать «Синдром токсического шока — диагностика, лечение»
Оглавление темы «Болезни кожи»:
- Целлюлит у детей — диагностика, лечение
- Рожа — диагностика, лечение
- Перианальная стрептококковая инфекция — диагностика, лечение
- Скарлатина — диагностика, лечение
- Стафилококковый синдром обожженной кожи (ССОБ) — диагностика, лечение
- Синдром токсического шока — диагностика, лечение
- Эритразма — диагностика, лечение
- Менингококцемия — диагностика, лечение
- Гонококцемия — диагностика, лечение
- Лихорадка от кошачьих царапин — диагностика, лечение
Источник
Синдром стафилококковой обожженной кожи (ССОК) у ребенкаСиндром стафилококковой обожженной кожи (ССОК) развивается почти исключительно у детей грудного и раннего детского возраста. Однако частота его развития растет у детей старшего возраста и у взрослых, особенно у ослабленных пациентов с нарушением функции почек. Этот процесс следует подозревать у любого ребенка с генерализованной болезненной эритемой в сочетании с признаком Никольского — отторжение кожи или образование пузыря в ответ на минимальный сдвиг при надавливании пальцем. Синдром стафилококковой обожженной кожи (ССОК) развивается, когда производимый определенными штаммами стафилококков эксфолиативный токсин связывается с десмоглином-1, молекулой десмосомальной адгезии, под зернистым слоем, что приводит к расщеплению эпидермиса на этом участке. Интересно отметить, что эта же молекула является мишенью для аутоантител при листовидной пузырчатке. Хотя у здоровых детей, у которых быстро развиваются антитела к токсину, ССОК обычно разрешается самопроизвольно, у пациентов с иммунодефицитом может развиться осложнение первичной стафилококковой инфекции. Кроме того, выведение токсина может быть замедленным у пациентов с нарушением функции почек (например, при хронической почечной недостаточности) или полностью отсутствовать (например, у грудных детей). Чаще всего стафилококковая обожженная кожа (ССОК) ассоциируется с первичной кожной инфекцией. Однако растворимый токсин, вызывающий кожные высыпания, может продуцироваться при недиагностированной инфекции, такой как остеомиелит, септический артрит, пневмония или менингит. Здоровые дети реагируют на пероральный прием антибиотиков, действенных против стафилококков, которые устраняют инфекционного возбудителя и, следовательно, прекращают продукцию токсинов. Детям грудного возраста, тяжелобольным детям старшего детского возраста и пациентам со скрытой инфекцией необходимы культуральный анализ и парентеральная терапия. Пациентов предупреждают также о развитии генерализованного шелушения, которое появляется через 10-14 дней после острой фазы заболевания.
— Также рекомендуем «Стафилококковый фолликулит у ребенка» Оглавление темы «Буллезные болезни кожи у детей»:
|
Источник
Главная —
Заболевания —
Стафилококковые пиодермии
Стафилококковые пиодермии – это гнойничковые болезни. Возбудитель — гноеродные бактерии (стафилококки), которые распространены в окружающей среде и постоянно находятся на поверхности кожи, одежде, предметах обихода, во вдыхаемом воздухе и т.д.
Симптомы стафилококковые пиодермии
- Поражаются в большей степени придатки кожи:
- волосяные фолликулы (волосяные мешочки);
- сальные и потовые железы.
- Развивается воспаление гнойного или гнойно-некротического (омертвение ткани) характера.
- Первичным элементом является пустула (гнойничок) диаметром 1-5 мм, наполненная густым зеленоватым гноем.
- Также наблюдаются (но реже) поверхностные поражения кожи в виде пузырей.
Формы
- Сикоз — хроническое, постоянно рецидивирующее заболевание с локализацией в области бороды и усов (реже бровей, лобка, подмышечных впадин и волосистой части головы).
- Начинается с возникновения мелких гнойничков, которые пронизаны в центре волосом и окружены узкой розовой каймой. Через 2-3 дня они подсыхают в гнойные корки и отпадают, а на их месте возникают новые.
- Пораженная кожа становится синюшно-красной, очаги увеличиваются по периферии, сливаются.
- Заболевание то стихает, то обостряется.
- Фолликулит — воспаление волосяного фолликула (мешочка).
- Поверхностный (остиофолликулит или стафилококковое импетиго): развитие небольшого гнойничка (1-2 мм в диаметре), окруженного ободком гиперемии (покраснения). В центре пронизан волосом. Возможны зуд и жжение. Через 2-4 дня гнойничок ссыхается в корочку, которая, отпадая, не оставляет следа. Количество гнойничков варьируется от одного до нескольких десятков.
- Глубокий: отмечаются узелки (5 мм в диаметре) красного цвета, на верхушке которых развиваются гнойнички. Через несколько дней происходит медленное рассасывание узелков с образованием небольшой язвы, которая заживает рубцом. На этом месте волосы больше не растут.
- Профессиональный или масляный — поражение возникает на месте контакта с горюче-смазочными веществами (керосин, мазут), чаще это тыл кистей, разгибательные поверхности предплечий.
- Медикаментозный — при втирании мазей в кожу.
- Декальвирующий — на волосистой части головы образуются малоболезненные узелки синюшно-красного цвета, которые длительно существуют. При их заживлении кожа истончается и формируются очаги облысения.
- Абсцедирующий (подрывающий) — глубокие нагнаивающиеся узлы, которые, сливаясь, создают под кожей фистулезные ходы (отверстия); они оставляют грубые рубцы.
- Фурункул — острое гнойно-некротическое воспаление волосяного фолликула (мешочка) и окружающих тканей.
- Начинается с небольшого воспалительного узелка, который пронизан волосом.
- Затем формируется быстро увеличивающийся воспалительный узел. Он возвышается над уровнем кожи, очень болезненный при прикосновении, с гнойничком в центре, ссыхающимся затем в корку.
- Кожа в месте поражения становится багрово-красной.
- При формировании узла происходит усиление болезненности.
- Через несколько дней происходит размягчение в центральной части узла, отпадает корка, а узел вскрывается с выделением гноя. При этом обнаруживается « некротический стержень» (омертвевшая ткань зеленого цвета).
- В последующие дни гнойное отделяемое усиливается и отторгается некротический стержень, остается глубокая язва, которая заживает, образуя рубец.
- Общая продолжительность развития фурункула — 8-10 дней.
- Может сопровождаться повышением температуры тела и недомоганием.
- Как правило, фурункулы возникают одиночно, однако, при неблагоприятных условиях и/или ослаблении защитных сил организма происходит их диссеминация (распространение), иногда в очень большом количестве (фурункулез).
- Фурункулез — множественное высыпание фурункулов или постоянное рецидивирование (повторное развитие) одиночных фурункулов.
- Возникнуть может на любом участке кожного покрова (кроме кожи ладоней и подошв).
- Обычно не сопровождается общими явлениями, лишь в отдельных случаях может отмечаться повышение температуры тела и недомогание.
- Бывает общим (располагается по всему кожному покрову) и локализованным (высыпания на определенном участке кожи).
- Может протекать остро (фурункулы появляются одновременно или за короткий промежуток времени, часто сопровождаются недомоганием, головной болью, повышением температуры тела) и хроническим (высыпания возникают в виде периодических вспышек в течение многих месяцев, это обусловлено резким снижением иммунной защиты организма).
- Карбункул — обширное острое гнойно-некротическое воспаление кожи и подкожно-жировой клетчатки, вовлекающее в воспалительный процесс несколько близлежащих волосяных фолликулов (мешочков).
- Появляется небольшое воспалительное образование с поверхностным гнойничком, который быстро увеличивается в размерах. Кожа напряжена, отечна, становится багрового цвета. Боль усиливается, температура тела повышается до 38-40˚С.
- Характерны жалобы на резкую распирающую боль.
- Истонченная кожа над очагом некроза в нескольких местах прорывается, из образовавшихся отверстий (« сито»), через которые видны некротизированные (мертвые) ткани, выделяется гной.
- С началом отторжения некротических (мертвых) масс общее состояние постепенно улучшается, боль в области карбункула ослабевает. Рана очищается, и образуется плотный рубец.
- Карбункулы обычно одиночные и чаще локализуются на коже затылка, спины, поясницы.
- Абсцесс — отграниченное гнойное воспаление, сопровождающееся некрозом.
- Локализуются абсцессы в коже, подкожной клетчатке, мышцах.
- Появляется болезненный узел, затем в центре образуется полость, заполненная гноем. Для сформировавшегося абсцесса характерна флюктуация (наличие жидкости).
- Гидраденит — острое гнойное воспаление потовых желез, расположенных в области подмышечных впадин, лобка, грудных сосков, вокруг анального отверстия, в паховой области и на мошонке.
- Заболевание возникает только после полового созревания. Оно сопровождается резкими болями в пораженной области, иногда повышением температура тела.
- Появляется багрово-красный узел (может достигнуть размеров 5-7 см в диаметре), который быстро размягчается, вскрывается, и из него выделяется большое количество гноя.
- Постепенно язва очищается (гной постепенно выходит из язвы) от гнойного содержимого, а после ее заживления остается небольшой втянутый рубец. Но в ряде случаев заживает без вскрытия и рубца не оставляет.
- Синдром стафилококковой обожженной кожи.
- Характеризуется появлением распространенных красных высыпаний.
- В паховых и подмышечных складках отмечаются очаги мацерации (размягчения). Вокруг естественных отверстий (анальное отверстие, рот) скапливаются корки.
- Поражение кожи прогрессирует в течение 24-48 часов от мелкоточечной сыпи до крупных до крупных пузырей с серозным содержимым (прозрачная белковая жидкость).
- Кожа приобретает вид ошпаренной.
- В течение 5-7 дней отмечается заживление эрозий с последующим отшелушиванием.
- Синдром стафилококкового токсического шока.
- Внезапно повышается температура тела, снижается артериальное (кровяное) давление, кожа и слизистые краснеют, развивается полиорганная недостаточность (совокупная недостаточность функций нескольких систем организма).
- Факторы риска: инфекции хирургических ран, ожоги, язвы, травмы кожи.
- Заболевание проявляется мелкоточечными пятнами по всей коже, более выраженными вокруг очагов инфекции, редко — петехиями (точечными кровоизлияниями), пузырями.
- Отмечается плотный отек, более выраженный на лице, кистях, стопах.
- Затем, через 10–21 день от начала заболевания, происходит шелушение и отшелушивание эпидермиса на ладонях и подошвах.
- Язык становится малинового цвета.
- Нарушение общего состояния:
- мышечная слабость;
- боль в мышцах;
- головная боль;
- судороги;
- диарея;
- рвота;
- одышка.
Причины
- Для возникновения пиодермии недостаточно одного наличия на коже гноеродных микробов. Для этого необходим ряд условий, приводящих к снижению защитных свойств кожи (снижение местного иммунитета):
- чрезмерное загрязнение кожи;
- микротравмы (царапина, ссадина, порез и др.);
- хронические бактериальные инфекции ЛОР-органов (риносинусит, тонзиллофарингит, бактериальная ангина, аденоидит, эпиглоттид, острый наружный и средний отиты, лабиринтит);
- переохлаждение или перегревание организма (вследствие длительного пребывания на холоде, жаре, в духоте);
- повышенное потоотделение;
- повышенная секреция (выделение) сальных желез;
- недостаток витаминов (особенно А и С);
- истощающие тяжелые общие заболевания (болезни кроветворной системы, онкология и др.);
- кишечные интоксикации (отравления);
- нарушение обмена веществ (ожирение, сахарный диабет);
- длительное физическое переутомление;
- нервное переутомление;
- сниженный иммунитет.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ жалоб и анамнеза заболевания:
- наличие на коже характерных элементов высыпания (узлы, гнойнички, пузыри);
- нарушение общего состояния (повышение температуры тела, потеря аппетита, недомогание);
- общий клинический анализ крови (необходим для того, чтобы узнать, как организм реагирует на инфекцию и как она развивается в организме);
- определение глюкозы в периферической крови (выявление нарушения углеводного обмена);
- общий анализ мочи (характеризует работу различных внутренних органов и систем);
- биохимический анализ крови: общий белок, общий билирубин, АлАТ, АсАТ, ЩФ, креатинин, мочевина, глюкоза (информация о функциональном состоянии внутренних органов, развитии воспалительного процесса, аутоиммунных реакциях);
- исследование иммунологического статуса (по необходимости при затяжном течении заболевания).
- Микробиологическое выделение и идентификация микробной флоры кожи с определением чувствительности к антибактериальным препаратам.
Лечение стафилококковые пиодермии
- Фолликулит:
- протирание кожи вокруг очага спиртовыми растворами кислот;
- обработка отдельных элементов спиртовым раствором анилиновых красителей (зеленка, фукарцин, йод);
- при появлении одновременно большого количества глубоких фолликулитов показаны антибиотики.
- Фурункулы.
- Местное лечение:
- выстригание (не выбривание) волос вокруг фурункула;
- протирание кожи спиртовыми растворами кислот;
- обработка отдельных элементов спиртовым раствором анилиновых красителей (зеленка, фукарцин, йод);
- местно — мази с антибактериальными средствами;
- хирургическое вскрытие.
- Общее (при локализации на лице, осложненных фурункулах, фурункулезе):
- антибактериальные препараты;
- поливитамины;
- при хронических фурункулезах назначают общеукрепляющие и иммунокорригирующие средства.
- Местное лечение:
- Карбункул:
- необходима госпитализация в хирургическое отделение;
- антибиотики широкого спектра действия местно и внутримышечно;
- противомикробные средства, обладающие широким спектром действия;
- местно на очаг поражения накладывают асептическую (стерильную) повязку;
- оперативное вмешательство, затем перевязки;
- физиотерапевтическое лечение (УФ-облучение, УВЧ-терапия и др.).
- Гидраденит:
- необходима госпитализация в хирургическое отделение;
- антибиотики широкого спектра действия;
- хирургическое вскрытие;
- физиотерапевтическое лечение (УФ-облучение, УВЧ-терапия и др.);
- при рецидивирующих гидраденитах назначают общеукрепляющие и иммунокорригирующие средства.
- Сикоз:
- антибиотики широкого спектра действия;
- поливитамины;
- протирание кожи спиртовыми растворами кислот;
- обработка отдельных элементов спиртовым раствором анилиновых красителей (зеленка, фукарцин, йод);
- крема с противовоспалительным, дезинфицирующим действием;
- физиотерапевтическое лечение (УФ-облучение).
- Абсцесс:
- хирургическое вскрытие;
- назначение антибиотиков требуется при наличии у признаков системной инфекции (повышение температуры тела, потеря аппетита, недомогание), ослабленном иммунитете или при абсцессе на лице.
- Синдром стафилококковой обожженной кожи:
- антибиотикотерапия;
- иммунокорригирующие средства;
- поливитамины;
- при тяжелом течении назначают глюкокортикостероидные гормональные препараты.
- Синдром стафилококкового токсического шока:
- антибиотики;
- внутривенное введение иммуноглобулина;
- в некоторых случаях требуется хирургическое удаление инфицированных тканей.
Осложнения и последствия
- Фурункулы:
- лимфангиты (воспаление лимфатических сосудов) и лимфадениты (воспаление лимфатических узлов);
- при локализации на коже лица может развиться гнойный тромбофлебит (тромбоз с воспалением стенки вены) лицевых вен с возможным развитием менингита, сепсиса или септикопиемии (образование множественных абсцессов в различных органах и тканях);
- при травматизации (выдавливание, срезание при бритье) фурункула может развиться « злокачественный фурункул» (увеличение воспаления и отека, нарастание боли, появление признаков общей интоксикации (повышение температуры тела, иногда до 40° С, головная боль, слабость, помутнение сознания), изменения в общем анализе крови (повышение лейкоцитов и СОЭ)).
- Карбункул:
- лимфангиты и лимфадениты;
- тромбофлебит (тромбоз с воспалением стенки вены);
- сепсис.
- Сикоз:
- импетиго (присоединение вторичной инфекции (стрептококк));
- фурункулы.
- Синдром стафилококкового токсического шока: возможен летальный исход.
- Абсцесс: сепсис.
Профилактика стафилококковые пиодермии
- Соблюдение правил личной гигиены (предупреждение загрязнения кожи, мытье рук и тела с мылом).
- Правильный уход за кожей (ранняя обработка дезинфицирующими растворами поверхностных травм кожи (царапин, расчесов, трещин)).
- Сбалансированное и рациональное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень), отказ от консервированной, жареной, острой, соленой пищи).
- Отказ от вредных привычек (алкоголь, курение).
- Прием поливитаминов.
- Предохранение организма от переохлаждения и перегревания (одежда по погоде).
- Своевременное лечение общих заболеваний, на фоне которых могут развиться гнойничковые поражения кожи (сахарного диабета, болезней пищеварительного тракта, ЛОР-органов и др.).
- Своевременное лечение гнойничковых заболеваний.