Состояние после аппендэктомии код мкб
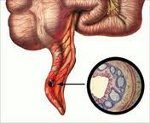
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Острый аппендицит.

Острый аппендицит
Описание
Острый аппендицит. Острый неспецифический процесс воспаления червеобразного отростка — придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
Дополнительные факты
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
Причины
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и тд Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и тд Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и тд — 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Классификация
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер. В противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
Симптомы
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. В мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Высокая температура тела. Запор. Метеоризм. Нейтрофилез. Отсутствие аппетита. Рвота. Тошнота.
Диагностика
В процессе диагностики острый аппендицит необходимо дифференцировать от гастрита, язвенной болезни желудка или 12-ти перстной кишки, острого холецистита, панкреатита, мочекаменной болезни, ЖКБ, внематочной беременности, аднексита, острого орхоэпидидимита, острого цистита и тд заболеваний, протекающих с абдоминальными болями.
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и тд Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х109/л при катаральном воспалении до 14-18х109/л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
Лечение
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Прогноз
Своевременное обращение за медицинской помощью и раннее хирургическое вмешательство являются залогом благоприятного исхода острого аппендицита. Возвращение к обычной физической и трудовой активности обычно разрешается через 3 недели после аппендэктомии.
В случае развития осложнений острого аппендицита (аппендикулярного инфильтрата, локальных абсцессов в брюшной полости — тазового, межкишечного, поддиафрагмалъного, разлитого перитонита, пилефлебита, спаечной кишечной непроходимости и тд ) прогноз серьезный.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Острый аппендицит (МКБ 10 – К35) – это неспецифическое воспаление, локализующееся в области придаточной части слепой кишки, называющейся червеобразным отростком. Как правило, данная патология требует экстренного проведения хирургического вмешательства, в противном же случае она может угрожать жизни больного человека в связи с возникновением тяжелых осложнений. На сегодняшний день четко разработанные алгоритмы диагностики и медицинской помощи позволили значительно снизить уровень летальности от этой болезни. По последним сведениям, он не превышает 0,1-0,3%.
Диагностика острого аппендицита (МКБ 10 – К35)
Заподозрить острый аппендицит можно уже на основании характерных сопутствующих жалоб. Прежде всего, к ним можно отнести болевой синдром, имеющий специфическую локализацию, в совокупности с диспепсическими расстройствами. Ситуация несколько утяжеляется при нетипичном расположении червеобразного отростка, за счет чего боль может определяться вне правой подвздошной области.
Предположить диагноз помогает пальпация живота. В ходе пальпаторного обследования выявляется ряд симптомов, характерных именно для воспаления червеобразного отростка. Сюда можно отнести симптом Щеткина-Блюмберга (усиление боли при надавливании пальцами кисти на переднюю брюшную стенку с последующим их резким отнятием), симптом Ситковского (появление или усиление болевого синдрома при переворачивании на левый бок) и так далее.
Дополнительно проводится общий анализ крови. В зависимости от прогрессирования воспалительного процесса отмечается нарастание уровня лейкоцитов. Исключить другие патологии и подтвердить диагноз можно с помощью ультразвукового исследования, в ходе которого обнаруживается увеличенный и утолщенный червеобразный отросток. В неясных случаях прибегают к помощи диагностической лапароскопии.
В 2018 году были опубликованы результаты работы ученых из г. Симферополь. Целью исследования являлось отражение современных проблем диагностики и лечения острого аппендицита. В результате был сделан вывод о том, что аппендикулярная симптоматика не может считаться бесспорной, она требует лабораторно-инструментальной верификации.
Методы лечения при остром аппендиците
Острое воспаление червеобразного отростка требует экстренного проведения хирургического вмешательства. Чаще всего при неосложненном течении болезни осуществляется лапароскопическая аппендэктомия. В том случае, если возникли какие-либо осложнения, проводится лапаротомия, позволяющая не только удалить червеобразный отросток, но и получить доступ к другим органам брюшной полости.
В послеоперационном периоде назначаются антибактериальные средства и обезболивающие препараты.
Прогноз и профилактика
В том случае, если пациент своевременно обратился за медицинской помощью, прогноз, как правило, благоприятный. В среднем вернуться к обычному образу жизни после проведенной операции удается спустя три недели. Исключение составляют осложненные случаи этой болезни.
Специфических мер профилактики нет. Все рекомендации сводятся к правильному питанию, борьбе с запорами, своевременному лечению кишечных инфекций и так далее.
Использованы фотоматериалы Shutterstock
Источник
Утратил силу — Архив
Также:
H-S-036

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Острый аппендицит (K35)
Общая информация
Краткое описание
Острый аппендицит — воспаление червеобразного отростка слепой кишки.
Код протокола: H-S-036 «Острый аппендицит у взрослых»
Профиль: хирургический
Этап: стационар
Код (коды) по МКБ-10: К 35 Острый аппендицит
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
1. Аппендикулярная колика.
2. Острый простой аппендицит (катаральный).
3. Острый деструктивный аппендицит (флегмонозный, гангренозный, перфоративный).
4. Осложненный аппендицит (перитонит, осумкованные абсцессы, аппендикулярный инфильтрат, абсцессы печени, пилефлебит и др.).
Диагностика
Диагностические критерии
Клиника острого аппендицита зависит от расположения червеобразного отростка в брюшной полости, реактивности организма, стадии заболевания и наличия осложнений.
Типичная картина острого аппендицита характеризуется приступом боли в правой подвздошной области с выраженной местной и общей реакцией организма.
Жалобы и анамнез
1. Боль — возникает внезапно, в начале заболевания в надчревной области или по всему животу, в динамике локализуется в правой подвздошной области, чаще носит постоянный характер.
2. Тошнота — в первые часы заболевания.
3. Рвота — чаще однократная в первые часы заболевания.
4. Сухость во рту.
5. Температурная реакция – обычно бывает 37,5-37,8°С.
6. Лейкоцитоз – со сдвигом лейкоцитарной формулы влево, при наличии осложнений увеличивается СОЭ.
7. Вынужденное положение тела — чаще на правом боку с приведенными к животу ногами.
Физикальное обследование
При обследовании брюшной полости определяется ряд основных, характерных симптомов:
1. При пальпации в правой подвздошной области отмечается боль и напряжение мышц передней брюшной стенки.
2. Симптом Щеткина-Блюмберга — усиление боли при резком отдергивании руки после предварительного надавливания.
3. Симптом Ситковского — усиление болезненности в правой подвздошной области при положении больного на левом боку.
4. Симптом Ровзинга — усиление болезненности в правой подвздошной области при пальпации в левой подвздошной области с перемещением газов по толстой кишке.
5. Симптом Воскресенского — появление боли в правой подвздошной области при быстром проведении ладонью по передней брюшной стенке от реберного края книзу.
Проявление местных симптомов зависит от расположения червеобразного отростка, но общая реакция организма остается типичной:
1. При ретроцекальном расположении червеобразного отростка — болезненность в правой подвздошной области, напряжение мышц, симптомы раздражения брюшины могут отсутствовать. Отмечается болезненность в правой поясничной области, в области поясничного треугольника (симптом Яуре-Розанова). С переходом воспаления на мочеточник или лоханку почки может отмечаться появление небольшого количества белка и единичных эритроцитов в моче.
2. При тазовом расположении — характеризуется отсутствием значительного напряжения мышц передней брюшной стенки, болезненность при пальпации определяется значительно ниже типичного расположения и наиболее четко определяется при ректальном исследовании.
3. При подпеченочном расположении — болезненность при пальпации определяется выше типичного расположения, напряжение мышц передней брюшной стенки может отсутствовать.
Лабораторные исследования
1. ОАК: лейкоцитоз, сдвиг лейкоцитарной формулы влево.
2. ОАМ: незначительное количество эритроцитов и лейкоцитов.
Инструментальные исследования
УЗИ: увеличение диаметра червеобразного отростка до 8-10 мм и более.
Обзорная рентгеноскопия: уровень жидкости в слепой кишке и терминальном отделе подвздошной кишки, пневматоз подвздошной и правой половины ободочной кишки, деформация медиального контура слепой кишки.
Показания для консультации специалистов: в зависимости от сопутствующей патологии.
Перечень основных диагностических мероприятий:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Группа крови и резус-фактор.
4. Микрореакция.
Перечень дополнительных диагностических мероприятий
УЗИ брюшной полости и малого таза — с целью исключения поражения органов брюшной полости, малого таза, забрюшинного пространства.
Определение сахара крови — с целью дифференцировки с острым панкреатитом и сахарным диабетом.
Определение диастазы крови — с целью дифференцировки с острым панкреатитом.
Диагностическая лапароскопия — с целью установления диагноза.
Дифференциальный диагноз
Дифференциальный диагноз чаще производится со следующими ниже нозологиями.
Почечная колика — боль схваткообразного характера, больные беспокойны, положительный симптом Пастернацкого, бывает повторная рвота, метеоризм, дизурические расстройства; при исследовании мочи обнаруживаются белок, форменные элементы, соли. Диагностическую ценность имеет ультразвуковое исследование.
Острый панкреатит — характерны повторная рвота, быстро нарастающие симптомы общей интоксикации, метеоризм, боль в верхней половине живота, повышение диастазы в крови и моче.
Заболевание придатков и малого таза у женщин является частой причиной ошибочного диагноза. При воспалении придатков справа наблюдаются боли в животе, а на основании пальпации трудно бывает решить вопрос о характере заболевания. При аппендиците боли отдают вверх, а при заболевании придатка матки боли отдают вниз, в таз; часто женщины страдают нарушением менструации; при гинекологическом исследовании находят увеличение придатков матки и болезненность с правой стороны.
Перфорация язвы — при этом наблюдаются боли в животе, нередко в правой подвздошной области, содержимое желудка стекает по правому боковому каналу живота, вызывает раздражение брюшины в области слепой кишки и симулирует острый аппендицит. Мы знаем, что при перфорации язвы желудка имеются симптомы, не свойственные аппендициту: нормальная температура и замедленный пульс и распространенное, резко выраженное напряжение мышц живота. Наконец, при перфорации язвы мы имеем типичный анамнез.
Холецистит, камни желчного пузыря сопровождаются приступами болей в правом подреберье в связи с погрешностями в пище, употреблением обильной и жирной пищи. Холециститом чаще болеют пожилые женщины, тогда как аппендицит чаще встречается у молодых людей до 30 лет. При холецистите наблюдается небольшая желтуха, боли в правом подреберье иррадиируют в правое плечо, правую лопатку, что не наблюдается при аппендиците.
Обследование больного доставленного с диагнозом острый аппендицит не должно превышать 3-4 часов.
В трудных диагностических случаях, когда диагноз нельзя снять (имеются перитонеальные симптомы, ухудшение общего состояния) — показана диагностическая лапароскопия (а при отсутствии эндоскопического оборудования — диагностическая лапаротомия).
Лечение
Тактика лечения
Цели лечения
Всем больным острым аппендицитом, при отсутствии аппендикулярного инфильтрата, независимо от длительности заболевания показана аппендэктомия.
При наличии пальпируемого аппендикулярного инфильтрата, отсутствие его абсцедирования и перитонеальных явлений, показано консервативное лечение. У таких больных оперативное лечение показано при абсцедировании инфильтрата или развитии перитонеальных явлений.
Немедикаментозное лечение: нет.
Оперативный доступ: лапаротомия разрезом по Волковичу-Дьяконову.
Аппендэктомия: кисетным способом.
При невозможности вывести слепую кишку из брюшной полости, извлекают только червеобразный отросток и проводят аппендэктомию антеградно.
Когда червеобразный отросток не извлекается свободно из брюшной полости, следует прибегнуть к ретроградной аппендэктомии.
При «замуровывании» червеобразного отростка в сращениях или образовании плотного воспалительного инфильтрата, производят частично субсерозное удаление червеобразного отростка, с последующим оставлением тампона в брюшной полости.
При простом и флегмонозном аппендиците, в случае отсутствия гнойного экссудата в брюшной полости, ее зашивают наглухо.
При флегмонозном и гангренозном аппендиците, протекающим с наличием значительного количества гнойного экссудата, после его удаления брюшную полость санируют и дренируют. Послеоперационную рану дренируют резиновой полоской.
При перфоративном и гангренозном аппендицитах, которые протекают с большим количеством ихорозного и гнилостного выпота брюшную полость дренируют 2 или 3 дренажами.
При сомнениях в прочности перитонизации культи червеобразного отростка, при подозрении на несостоятельность швов ввиду воспалительной инфильтрации слепой кишки, при неостановленном кровотечении из ложа червеобразного отростка, при неполном удалении червеобразного отростка, при вскрытии аппендикулярного абсцесса показана тампонада брюшной полости.
Если во время операции обнаружен аппендикулярный инфильтрат, не диагностированный до операции, то при отсутствии абсцедирования и гнойного экссудата необходимо ограничиться введением в брюшную полость антибиотиков. Аппендэктомию производят после рассасывания инфильтрата.
В тех случаях, когда отросток частично «замурован» инфильтратом, показана аппендэктомия с тщательным гемостазом и последующим дренированием брюшной полости.
При наличии аппендикулярного инфильтрата и гнойного выпота показаны санация, введение антибиотиков и дренирование брюшной полости.
При наличии абсцедирования инфильтрата, обнаруженного во время операции, необходимо отграничить область инфильтрата, вскрыть абсцесс, санировать и дренировать полость гнойника.
Профилактические мероприятия: соблюдение послеоперационного режима.
Дальнейшее ведение: послеоперационная реабилитация в амбулаторных условиях.
Перечень основных медикаментов:
1. *Цефуроксим порошок для приготовления раствора для инъекций во флаконе 750 мг, 1.5 гр
2. *Цефтазидим порошок для приготовления раствора для инъекций во флаконе 500 мг, 1 гр, 2 г
3. Цефтриаксон 50-100 мгкгсут. х 1 раз в/в
4. Кеторолак 30мг х 3 раза, в/в, в/м
Перечень дополнительных медикаментов:
1. Амикацин 500 мг х 2 раза в/в, в/м
2. Метронидазол 0,5% 100 мл
Для анестезиологического обеспечения операции:
ПРЕМЕДИКАЦИЯ
Диазепам 10 мг/2 мл
Тримеперидин 2% -1,0 мл
Дифенгидрамин 1% — 1,0 мл
Атропин сульфат 0,1% -1 мл
Основной список:
Диазепам 10 мг/2 мл
Фентанил 0,005% -2 мл
Кетамин 500 мг – 10 мл
Лидокаин 2% — 2 мл
Фторотан раствор во флаконе 250 мл
Суксаметония хлорид 10 мг/5 мл
Пипекурония бромид 4 мг/2 мл
Дегидробензперидол 2,5 мг 10 мл
Мидозолам 15 мг/3 мл
Тиопентал натрия порошок для инъекции 1,0 г
Оксибутират натрия 20% -10,0 мл
Пропофол 10 мг/1 мл
Мидазолам 15 мг/3 мл
Закись азота баллон
Преднизолон 30 мг/1 мл
Изотонический раствор хлорида натрия 0,9%
Глюкоза 5%
Полиглюкин (декстран 60) 400 мл
Этамзилат 2 мл
Индикаторы эффективности лечения: клинически — отсутствие температуры, заживление раны.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Госпитализация
Показания для госпитализации: экстренная, картина острого аппендицита.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Д.Ф.Скрипниченко. Неотложная хирургия брюшной полости.-Киев.-1986
М.А.Алиев, С.А.Воронов, В.А.Джакупов. Экстренная хирургия. Алматы.-2001.
Е.Г.Дегтярь. Острый аппендицит у женщин.М.,1971.
- Д.Ф.Скрипниченко. Неотложная хирургия брюшной полости.-Киев.-1986
Информация
Список разработчиков:
Т.А. Байтилеуов, снс отделения хирургии пищевода и желудка НЦХ им. А.Н Сызганова.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
